Тень средостения расширена. Как опасно?
Содержание
Расширение средостения на рентгене, флюорографии: причины — Про Легкие

21.03.2019
Флюорография — одна из разновидностей рентгенографического обследования, которую используют для диагностики патологии легких, а также других органов и структур, расположенных в грудной полости.
Основной болезнью, которую можно распознать с помощью этого метода, считается туберкулез, однако в перечень определяемых патологий, что показывает флюорография, входят ряд других заболеваний.
Поэтому методика применяется не только в качестве скринингового обследования, но и для уточнения диагноза.
К сожалению, многие пациенты не знают, что флюорография выявляет болезни, не связанные с туберкулезной инфекцией, и при назначении обследования пытаются оспорить ее целесообразность. Специалисты же уверены, что флюорограмма может стать не менее ценным источником информации о состоянии здоровья пациента, чем рентген.
Что показывает флюорография легких и какие выявляет болезни
Для выполнения данного исследования на легких существует немало причин. Если отбросить основную цель проведения (скрининговое, а ранее профилактическое обследование на предмет туберкулеза), то можно проверить легкие на ряд не связанных с этой инфекцией патологий. Так, с помощью флюорографии удается выявить болезни легких из следующего списка:
- воспалительные процессы в бронхах, то есть бронхит;
- локализованные или распространенные изменения тканей — фиброз, очаги некроза и склероз;
- измененный рисунок сосудов, связанный с системными патологиями или хроническими легочными заболеваниями;
- аномальные полости — кисты, абсцессы, полости с инфильтратом;
- инородные предметы, в том числе «профессиональные» скопления твердых частичек (асбеста, силиконов и т. д.) и кальцинаты;
- доброкачественные и злокачественные новообразования.
Помимо этого, флюорография легких показывает, хоть и по косвенным признакам, отклонения в строении костных структур, средостения, коронарных сосудах, диафрагмы, пищевода и так далее. При богатом практическом опыте на снимках можно увидеть признаки артериальной и портальной гипертензии, эндокринных заболеваний (щитовидной и вилочковой железы), деформацию пищевода.
! В медицинской практике нередки случаи, когда флюорография легких выявляет следы застарелых травм грудины, о которых пациент даже не догадывался.
Иногда с помощью этого метода врач выявляет заболевания органов брюшной полости, которые отражаются на состоянии и форме диафрагмы. Кроме того, в область «видимости» попадают и молочные железы. Если в них есть значительные патологические изменения, обследование покажет их, хоть и не так точно, как классический рентген или томография.
Несмотря на то, что флюорография может обнаружить патологии практически всех органов и структур, рентгенологи не рассматривают снимки в комплексе. Это значит, что врач проверяет только те органы, которые упоминаются в предварительном диагнозе и, соответственно, в направлении на исследование.Если же в поле есть видимое изменение, не относящееся к исследуемым органам, но которое нельзя игнорировать из-за размеров, расположения и соседства (сопричастности) с жизненно важными структурами грудной полости, рентгенолог диагностирует и его.
Что видно на флюорографии грудной клетки кроме легких
Большинство пациентов, направленных на флюорографию органов грудной клетки (сокращенно ОГК), уверены, что проверять будут исключительно ткани легких.
На самом деле это не так, ведь даже при наличии легочной симптоматики в патологический процесс могут быть вовлечены другие структуры и органы.
При комплексной проверке флюорография может выявить болезни других отделов дыхательной системы, а также органов, расположенных рядом с ними:
- Деформированную трахею, которая может свидетельствовать о десятке патологий, включая дивертикул трахеи, трахеит, саркоидоз, доброкачественные новообразования в средостении, патологии соединительных тканей (остеопластическая дистрофия или трахеопатия). Флюорография ОГК напрямую не показывает болезни такого плана, но дает врачу понять, в каком направлении двигаться.
- Бронхоэктазии (расширения в стенках бронхов) в совокупности со спайками и экссудатом в плевре, расширением средостения справа, необычным положением ребер свидетельствуют о типичных астматических изменениях.
- На флюорограмме особенно внимательно проверяют диафрагму, так как изменение ее формы — признак многих патологий, включая ожирение, хронические и острые болезни ЖКТ и печени. Указывает на бронхиальную астму на снимке снижение диафрагмального купола.
- У пациентов с кардиопатологиями флюорография грудной клетки с высокой вероятностью показывает заболевания в виде расширения средостения. Оно может быть следствием увеличения сердца или признаком глубоких изменений на фоне гипертонии или сердечной недостаточности.
- С высокой долей вероятности флюорография ОГК у пациентов с некоторыми заболеваниями может показать внутригрудные лимфатические узлы и тимус (вилочковую железу), которые будут выглядеть увеличенными, воспаленными или в окружении гнойного экссудата. Причиной их появления может стать острая инфекционная пневмония, саркоидоз или злокачественные процессы.
Помимо этого, на флюорографии кроме легких видно большую часть сосудов, особенно крупных. По их строению, характеру ветвления, равномерности и расширениям рентгенолог определяет скрытые патологии или признаки таких заболеваний, как тромбоэмболию легочной артерии, последствия инфаркта миокарда или предынфарктное состояние.
Видны ли на флюорографии опухоли
Бытует мнение, что с помощью этого рентгенографического метода можно выявить разнообразные опухоли, локализованные в области исследования. Рентгенологи поясняют, что это не совсем так.
Несмотря на то, что теоретически снимок должен показать расположение и структурные особенности всех органов в области грудной клетки, опухоли на флюорографии видны недостаточно хорошо, особенно если они находятся за пределами легких.
Какое новообразование в грудной клетке можно определить по флюорографии:
- опухоль легких — видна на снимке как более светлый участок с размытым или неровным, рваным краем;
- опухоль пищевода — определяется при выявлении значительного смещения трахеи, ее сдавливания, присутствия рядом с патологическим очагом пораженных лимфоузлов;
- опухоль тимуса — выглядит на снимках как расширение средостения в верхней части.
Многие пациенты считают, что флюорография показывает в том числе опухоль молочной железы. По этому поводу рентгенологи единодушны во мнении: новообразования подобного рода не видно на флюорографии.
Если присмотреться к снимкам, сделанным женщинам, на первом плане (поверхностный полупрозрачный слой) видны реберные дуги.
Молочные же железы остаются при таком исследовании «за рамками», то есть не визуализируются.
Полезно знать! Несмотря на малую информативность метода, врачам иногда удается диагностировать рак, но только в том случае, если он находится на поздних стадиях развития.
Видно ли на флюорографии ребра
При исследовании врачам удается визуализировать ребра. На снимке видно тени расположенных спереди и сзади костных структур.
Несмотря на то, что флюорография грудной клетки показывает наиболее четко структуру легких, врач может без проблем диагностировать свежий или застарелый перелом ребра, подсчитать количество ребер (у некоторых людей их количество отличается от анатомической нормы), рассмотреть их положение и многое другое.
Какую информацию могут донести до врача ребра на флюорографии:
- нередко обнаруженные застарелые переломы выявляют проблемы с дыханием — когда ребро сломано, оно может повредить плевру или даже органы грудной полости, а при неправильном срастании может оказывать на них давление;
- по расположению ребер грамотному рентгенологу видны заболевания, сопровождающиеся удушьем, например, при астме ребра располагаются почти горизонтально, а межреберное пространство увеличено;
- дополнительные ребра (шейные ребра) выявляются случайно, но могут объяснить появление неприятной симптоматики при поворотах головы и после физических нагрузок.
Несмотря на то, что ребра могут нести важную информацию о состоянии здоровья пациента, смотрят на флюорографии эту часть снимка не всегда пристально, особенно если расшифровкой занимается начинающий рентгенолог.
Как проверяют легкие кроме флюорографии
Альтернативная диагностика применяется, когда обследование показало плохие результаты. Также другие методики могут быть применены, когда выявленному отклонению соответствует больше, чем один диагноз. К методам, которые позволяют проверить легкие кроме флюорографии, относятся:
- Рентгенография грудной клетки в двух проекциях. Метод позволяет более точно определить характер и локализацию патологических очагов, так как имеет более высокое разрешение и позволяет посмотреть на них с разных ракурсов.
- Компьютерная томография — более совершенная разновидность рентгенографии, в ходе которой врач получает срезовые изображения органов, расположенных рядом с ними. При использовании контраста методика выявляет сосудистые аномалии, в том числе сеть сосудов, питающих злокачественные новообразования, и метастатические очаги в легких.
- Магнитно-резонансная томография — один из самых информативных методов, который выявляет разнообразные патологии легочных тканей, плевры, средостения, сосудов и других структур в грудной клетке. Как и в КТ, в ходе МРТ может применяться контраст, позволяющий получить исчерпывающую информацию о системе кровоснабжения в области исследования. Кроме того, в результате МРТ можно получить объемные модели легких.
Целесообразность использования альтернативных процедур определяется исходя из имеющихся показаний и противопоказаний.
Источник:
Расширение тени средостения на рентгене (образования, газы, смещение и другие патологии)
Проблемы со здоровьем есть практически у каждого человека, важно максимально внимательно относиться к своему самочувствию, отмечая все возникающие нарушения, чтобы была возможность своевременного обращения к специалисту, который не только проведёт полноценную диагностику, но и назначит необходимую в вашем случае терапию для избавления от проблемы.
Иногда происходят такие ситуации, когда при болях в определенной части организма или при появлении других неприятных симптомов назначается рентгеноскопия или какое-либо иное обследование, а специалист ставит непонятный для вас диагноз.
Давайте в данном материале рассмотрим, что может означать расширение тени средостения на рентгене и стоит ли паниковать в таком случае.
Что такое средостение
Для начала давайте рассмотрим, что представляет собой средостение, чтобы понять, о чём пойдёт речь.
На самом деле, под этим термином кроется целый комплекс внутренних органов, располагающихся между плевральными полостями человеческого организма. Спереди средостение ограничивается грудиной, а сзади — позвоночником.
Ограничения сверху практически нет, а снизу оно представлено диафрагмой. Специалисты отмечают, что все органы, имеющие отношения к средостению, окружены жировой клетчаткой.
Причины расширения тени
Увеличение или смещение средостения на рентгенограммах — это очень серьезный симптом. В превосходящем большинстве случаев он предупреждает о развитии в средостении каких-либо серьезных проблем, например, раковых новообразований.
Образования средостения могут быть выявлены только при помощи инструментальных методов диагностики, среди которых выделяется рентгенография, компьютерная томография и магнитно-резонансная томография.
Последние два метода выделяются крайне высокой информативностью, но и огромной стоимостью.
На рентгеновском снимке же в большинстве случаев можно увидеть всё необходимое, а проводится он полностью бесплатно, но принимать решение о выборе диагностической процедуры имеет право только специалист, в некоторых случаях полная картина состояния органов средостения может быть не выявлена при помощи обычного рентгена.Рентгенограмма расширения тени средостения.
Важно! Ниже будут описаны только наиболее опасные и тяжелые ситуации. В некоторых случаях возможны ошибки в процессе диагностики, из-за чего увеличение тени будет поставлено неверно. Также могут развиваться некоторые другие нарушения, поэтому все ситуации должны рассматриваться квалифицированным специалистом в индивидуальном порядке.
Источник: https://gorclinbol.ru/prochee/rasshirenie-sredosteniya-na-rentgene-flyuorografii-prichiny.html
Рентгеновская диагностика заболеваний верхнего средостения | Второе мнение
Большая часть объемных образований верхнего средостения, обнаруживаемых при рентгенографии и компьютерной томографии средостения, происходит из ткани щитовидной железы и является зобами.
Более 99,9% всех локализаций зоба – верхнее средостение, и только 0,1% составляют другие (атипичные) локализации.
Могут также быть обнаружены: лимфомы, бронхогенные кисты и опухоли плевры (мезотелиома).
Классификация зобов по отношению к средостению при КТ следующая: выделяют внутригрудной зоб, который полностью располагается за грудиной (ретростернально), не пальпируется над incisura jugularis; загрудинный зоб, расположенный частично ретростернально, а частично – на шее; «ныряющий» зоб, полностью расположенный на шее, нижний край которого опускается ниже incisura jugularis только при совершении глотательного движения.
Схематичное деление верхнего средостения на отделы при компьютерной томографии.
Так, условная линия, проведенная параллельно горизонтали на уровне рукояточного сустава грудины, отграничивает верхнее средостение снизу; верхней границей средостения условно считается верхняя апертура грудной клетки.
Переднее верхнее средостение условно включает в себя ретростернальную область, заднее верхнее – позвоночный столб, паравертебральную клетчатку; среднее верхнее – ткани и органы между двумя данными отделами.
Условное деление верхнего средостения на рентгенограммах
Условное деление верхнего средостения на рентгенограммах.
Клиническая картина зоба
В большинстве случаев зобы являются коллоидными, гормонально неактивными, и не провоцируют развитие симптомов тиреотоксикоза.
При значительных размерах зоба он может провоцировать возникновение дисфагии (нарушение глотания) вследствие сдавления пищевода, а также нарушения дыхания.
Может также наблюдаться клиническая картина, характерная для воспаления (изменения в анализах крови), но чаще зобы протекают без каких-либо симптомов.
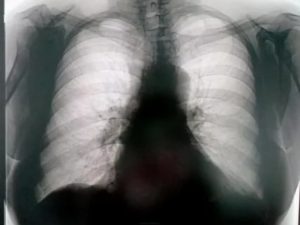
Признаки зоба на рентгенограммах средостения
Основной признак зоба на рентгенограмме – расширение тени средостения в одну либо в обе стороны. Зоб вызывает смещение просветления трахеи на рентгеновском снимке, а также его сужение.
Вместе с трахеей отклоняется и пищевод (что можно обнаружить при рентгеноскопии средостения после перорального приема контраста – взвеси сульфата бария).
В структуре тени при зобе могут быть обнаружены просветления (при некрозах и абсцедировании), а также плотные объекты (петрификаты). Обызвествления в структуре зоба могут быть признаком его озлокачествления.
При выявлении расширения тени верхнего средостения на рентгеновских снимках грудной клетки показано проведение рентгеноскопии и рентгеновской компьютерной томографии средостения.
При рентгеноскопии средостения тень смещается при глотательных движениях – если этого не происходит, значит, искомое образование находится в легких либо в плевре (в грудной стенке), но не в средостении.
Пульсация образования в средостении может быть характерна для зоба.
Методом визуализации функционально активной паренхимы щитовидной железы является сцинтиграфия. Радиоизотопное исследование позволяет визуализировать участки пониженного либо повышенного накопления радиофармпрепарата и дать наглядную картину зоба.
Дифференциальная диагностика образований верхнего средостения
Кроме зобов в верхнем средостении также могут быть обнаружены бронхогенные кисты (более половины всех бронхогенных кист локализуются в верхнем средостении), а также опухоли из нервной ткани (невриномы и нейросаркомы), опухоли плевры (мезотелиома) и опухоли лиматических узлов.
Так, плавный переход контура тени пристеночно расположенного образования вблизи тени позвоночника может быть характерен для нейрогенной опухоли. Если тень прилежит к внутренней поверхности грудной стенки, можно заподозрить мезотелиому, опухоль мягких тканей грудной стенки, или (реже) невриному из межреберных нервов.
КТ. Выявлено образование верхнего средостения, расположенное частично за рукояткой грудины, прилежащее к стенке трахеи спереди и сбоку, не имеющее признаков инвазивного роста. Видно, что образование не связано с щитовидной железой (располагается отдельно от нее и отделено «полоской» жировой ткани)
При компьютерной томографии средостения у пациента выявлено увеличение левой доли щитовидной железы за счет зобной трансформации (увеличенная доля отмечена стрелками на изображениях)
Источник: https://secondopinions.ru/poleznye-materialy/rentgen/obschie-voprosy/rentgenovskaya-diagnostika-zabolevaniy-verhnego-sredosteniya
Расширение тени средостения на рентгене (образования, газы, смещение и другие патологии)

Проблемы со здоровьем есть практически у каждого человека, важно максимально внимательно относиться к своему самочувствию, отмечая все возникающие нарушения, чтобы была возможность своевременного обращения к специалисту, который не только проведёт полноценную диагностику, но и назначит необходимую в вашем случае терапию для избавления от проблемы.
Иногда происходят такие ситуации, когда при болях в определенной части организма или при появлении других неприятных симптомов назначается рентгеноскопия или какое-либо иное обследование, а специалист ставит непонятный для вас диагноз.
Давайте в данном материале рассмотрим, что может означать расширение тени средостения на рентгене и стоит ли паниковать в таком случае.
Внутригрудная струма
Одной из возможных проблем, которая устанавливается при помощи рентгеновских снимков, является внутригрудная струма. Под данным термином кроется образование, которое появляется над ключицей, оттесняя и существенно сужая трахею.
Сразу упомянем, то эта проблема, при которой смещается тень средостения, далеко не всегда может быть выявлена только при помощи обычного рентгена, ведь для грамотного дифференцирования иногда требуются и другие методики.
Специалисты стремятся при внутригрудного струне просветить состояние в процессе глотания. Таким образом, затемнения смещаются вверх.Что касается симптоматики внутригрудной струмы, то есть её клинических проявлений, при которых следует подозревать данную проблему, то она практически никогда не помогает выявить эту опухоль. Дело в том, что пациент будет страдать от одышки и многих других типичных проявлений.
Не все заболевания могут диагностироваться с помощью рентгена, возможно, необходимо назначение дополнительных обследований.
Аневризма аорты
Невероятно серьёзным нарушениям можно считать аневризму аорты. Что же касается её диагностики, то при диффузной форме данной проблемы трудностей возникнуть не должно.
Если же происходит выпячивание аневризмы в форме мешка, то есть наблюдается локальное расширение, его становится довольно трудно дифференцировать с опухолью по понятным причинам.
Только опытный специалист может расценить пульсацию, ведь в некоторых случаях она может передаваться и опухолевым образованиям. Существуют некоторые правила диагностики, давайте вкратце их разберем.
Согласно правилу Тома — Кинбёк, ограниченные аневризмы аорты сифилитического характера чаще всего сопровождаются расширением этого крупного сосуда по всей его длине.
При сифилитическом мезаортите всё довольно неоднозначно, так как реакция Вассермана не даёт точного результата.
Риск развития аневризмы повышается при диагностированной аортальной недостаточности, к которым могут привести сифилитические аневризмы различных разновидностей.
Согласно симптому Оливер—Кардарелли, при наличии выраженного расширения в районе аортальной дуги и при размещении расширения на бронхиальном дереве при пульсовых ударах будет наблюдаться существенное опускание трахеи. Что же касается неоднозначных и трудных ситуаций, то они должны быть просвечены посредством боковой рентгенограммы, тогда многие неточности и неясности могут быть решены.
Обратите внимание! На более запущенных стадиях аневризмы её уже будет крайне трудно перепутать с другими проблемами, так как вы сможете отметить узуры, появляющиеся на ребрах или даже позвонках. Дело в том, что, вероятнее всего, их точно не будет при других нарушениях, связанных со средостением.
Аневризма аорты на рентгеновском снимке.
Опухоли
К опухолям тоже следует относиться с максимальной серьезностью и ответственностью, так как даже доброкачественные новообразования способны закончиться печальными последствиями.
Лимфосаркомы (злокачественные новообразования) часто появляется в виде изолированная опухоли медиастинального характера, причём они в большинстве ситуаций уже сопровождаются выраженными проявлениями:
- значительное ускорение РОЭ;
- анемия в легкой форме;
- застой притока крови, что характеризуется существенным расширением вен, а также проблемами разного рода, связанными с сердцем.
Но в этом случае нельзя ставить диагноз только по упомянутым проявлениям, необходимо в обязательном порядке проводить биопсию лимфатического узла под ключицей, которая поможет разрешить все неоднозначные случаи.
Лимфосаркоматоз практически не отличается от лимфогранулематоза на рентгене, специалисты не смогут определить разновидность злокачественной опухоли при помощи данного обследования, поэтому следует обращать внимание на общее состояние пациента и проводить другие обследования. Начать лучше всего с анализа крови, так как изменения в них точно будут наблюдаться в обоих случаях.
Натечный абсцесс, флегмона
Если развивается медиастинальная опухоль, а также у пациента наблюдается лихорадочное состояние, то не стоит забывать о возможности развития натечного абсцесса, а также нередко появляются и медиастинальные флегмоны.
Как отметить, что данные проблемы имеют различные проявления.
Если натечные абсцессы могут быть трудноотличимыми от опухолей, то под медиастинальные флегмоны абсолютно всегда сопровождаются тяжелой симптоматикой и серьёзнейшими нарушениями (например, лейкоцитозом).
При абсцедирующем туберкулезе появление абсцессов наблюдается после первичного инфицирования прикорневых лимфатических узлов. Данная проблема может протекать в самом начале крайне медленно, а болезнь постепенно будет прорываться в ближайшие органы.
Стоит отметить, что при этой проблеме очень часто неопытные врачи ставят ошибочный диагноз — лимфогранулематоз.Выходом из данной ситуации является всё та же биопсия лимфатического узла, которая позволяет без особого труда узнать настоящую причину возникновения нарушений.
Не стоит забывать и про то, что в некоторых случаях лимфогранулематоз комбинируется с туберкулезом, но осложнение такого рода может наблюдаться только на наиболее запущенных стадиях.
Обратите внимание! Анализировать снимки с целью выявления проблемы могут только квалифицированные опытные врачи, так как это довольно сложный процесс даже для них. При появлении сомнений у специалиста требуется проведение дополнительных и более точных диагностических процедур, например, ранее упомянутой компьютерной томографии или МРТ.
Пневмомедиастинография — что это
Многие слышали, что в органы средостения иногда вкачивают газ, далеко не все знают, для чего это нужно и когда это используется.
На самом деле, речь в таких случаях чаще всего идет про пневмомедиастинографию, то есть рентгенологическое обследование данной части организма, контрастом для которого является упомянутый газ.
Отметим, что под словом «газ» чаще всего специалисты подразумевают воздух или чистый кислород, но может быть использовано и что-либо другое.
Введение происходит посредством пункции, после которой специалист должен уложить пациента определённым образом (цель заключается в том, чтобы газ скопился в области средостения). Сами рентгенограммы проводятся минимум через 2 часа после его введения.
Специалисты считают пневмомедиастинографию одним из наиболее ценных методов диагностики злокачественных и доброкачественных новообразований. Она может применяться в различных ситуациях, от чего будут зависеть многие особенности обследования, но газ используется всегда.
Обратите внимание! Пневмомедиастинография может быть проведена только в стационаре, так как после обследования пациент нуждается в тщательном контроле на протяжении 2 дней или даже более длительного срока в зависимости от ситуации.
Стоит понимать, что диагностику такого рода назначают только в тех случаях, когда обыкновенный рентген не эффективен, то есть с его помощью специалистам не удалось установить проблему и назначить грамотную терапию.
Источник: https://tomografa.net/rentgen/grudnaya-kletka/rasshirenie-teni-sredosteniya.html
Рак средостения: фото, первые симптомы и признаки, виды, причины, стадии, лечение, диагностика
Бесплатная консультация по лечению в Москве.
Звоните 8 (800) 350-85-60 или заполните форму ниже:
Рак средостения — это группа злокачественных опухолей, которая происходит из органов и тканей, расположенных в этой области. Средостение ограничено с боков легкими, спереди и сзади — грудиной, позвоночным столбом и ребрами, а снизу — диафрагмой.
Здесь находятся крупные кровеносные и лимфатические сосуды, поэтому рак средостения часто возникает вторично вследствие метастазирования из других частей организма.
Сами органы средостения тоже служат источником новообразования — к нему приводит пролиферация клеток тимуса, трахеи, пищевода, бронхов, нервных стволов, перикарда, жировой или соединительной ткани. Встречаются и атипии, цитология которых напоминает эмбриональные ткани.
Актуальность проблемы в том, что средний возраст заболевших — 20–40 лет. Он встречается у подростков (девушек и юношей), и даже у детей. В том числе страдают от этого недуга и пожилые люди. Заболеваемость в России составляет 0,8–1,2%, или пятую часть всех опухолей в этой области.
Эпидемиология показывает, что он бывает как у мужчин, так и у женщин по всему миру, хотя есть эпидемиологически неблагоприятные районы. Например, женский тиреотоксический зоб распространен в горных районах, там же высока частотность обнаружения рака в передней части средостения.
Выяснить, насколько образование опасно, можно только путем гистологического исследования, что затрудняет дифференциацию. Даже доброкачественный характер не исключает малигнизации.
Рак средостения смертельно опасен, прогноз неблагоприятный, смертность высокая и не только из-за трудностей диагностики, но и потому, что он часто бывает неоперабельным из-за вовлечения крупных сосудов, нервов, жизненно важных органов.
Тем не менее, это не значит, что он неизлечим — шанс выжить есть, нужно продолжать бороться.Если вам или вашим близким нужна медпомощь, свяжитесь с нами. Специалисты сайта посоветуют клинику, в которой вы сможете получить эффективное лечение:
Виды рака средостения
Классификация рака средостения затруднена, так как существует описание более 100 разновидностей новообразований, в том числе выделяют первичные и вторичные виды.
По цитологической картине различают следующие типы:
- • мелкоклеточный — быстро прогрессирует, так как метастазирует гематогенно и лимфогенно;
- • плоскоклеточный — развивается долго, возникает из слизистых (плевры, перикарда, стенок сосудов);
- • эмбриональный, или гермиогенный — формируется из эмбриональных оболочек вследствие патологий эмбриогенеза плода;
- • низкодифференцированный.
По происхождению и локализации выделяют формы:
- • ангиосаркома;
- • липосаркома;
- • синовиальная саркома;
- • фибросаркома;
- • лейомиосаркома;
- • рабдомиосаркома;
- • злокачественная мезенхимома.
Международная классификация TNM применяется для определения распространенности заболевания.
Рак средостения, симптомы и признаки с фото
Самое начало рака средостения носит бессимптомный характер, что выражается отсутствием жалоб у больного, пока размеры опухоли не увеличатся. Следует обратить внимание на слабость, утомляемость, снижение веса, которое составляет до 10–12 килограмм за 1–2 месяца.
При первичном вовлечении бронхов и трахеи, болезнь выражается нарушением дыхания (одышка, кашель). На ранних этапах поражения перикарда первые явные проявления — аритмия, брадикардия, частый пульс. Болевой синдром выраженный, болит за грудиной, боль и жжение локализуются со стороны развития и иррадиируют в спину в лопатку.
Внешние, видимые изменения на теле возникают, если сдавливаются центральные вены.
При давлении на верхние полые вены наблюдается цианоз, он также проступает, когда онкоопухоль сдавливает легкие и трахео-бронхиальное дерево.
Красные пятна на коже, лице, дермографизм, повышенная потливость, опущение века, расширение зрачка, западение глазного яблока — характерная односторонняя симптоматика прорастания симпатического ствола.
Начальные признаки прорастания возвратного гортанного нерва — осиплость голоса, изменение тембра; спинного мозга — парестезии (ощущение мурашек, покалывания). Онкологическая настороженность должна возникнуть и тогда, когда обнаружен изолированный плеврит или перикардит.
К поздним симптомам относятся: температура без видимого воспаления и инфекционного процесса, кахексия, истощение. Боли в костях свидетельствуют о метастазах.
Предвестники рака средостения настолько разнообразны, что не каждый врач может заподозрить его развитие. В этом случае нельзя просто пальпировать шишку или увидеть язву, поэтому главными способами диагностирования остаются инструментальные методы обследования.
Причины рака средостения
Причины возникновения рака средостения разнообразны, трудно определить, что запускает онкологический процесс. Психосоматика — одно из ответвлений медицины —- считает, что онкология образуется из-за изменения психоэмоционального состояния человека.
Генетика винит наследственность, когда ген, который провоцирует формирование атипии, передается по наследству. Предрасположенность может возникать в течение формирования эмбриона из-за нарушения эмбриогенеза плода.
Есть и вирусная теория, согласно которой возбудитель (например, вирус папилломы, СПИД или герпес) вызывает появление мутаций генов. Однако рак средостения не заразен для окружающих, заразиться им воздушно-капельным или другим путем невозможно.
Медики выявляют факторы, вызывающие онкологическое перерождение, основные из которых:
- • возраст —- иммунологическая защита организма постепенно снижается;
- • канцерогены, поступающие с пищей или из-за загрязнения окружающей среды;
- • радиация и облучение;
- • патологии беременности;
- • хронические заболевания.
Стадии рака средостения
Стадия характеризует степень распространения рака средостения:
- • нулевая, или in situ (0) — на раннем этапе патология практически не выявляется;
- • первая (1) — инкапсулированная опухоль без инвазии в медиастинальную клетчатку;
- • вторая (2) — есть инфильтрация жировой клетчатки;
- • третья (3) — прорастание нескольких органов средостения и лимфоузлов;
- • четвертая и последняя (4) — есть пораженные метастазами отдаленные органы.
Определить степень помогут фото и снимки компьютерной и магнитно-резонансной томографии, которые прикладываются к заключению врача-диагноста.
Диагностика рака средостения
Если есть подозрение на рак средостения, чтобы проверить его, выявить новообразование и поставить диагноз, используют:
- • опрос, знакомство с историей болезни;
- • осмотр (пальце-пальцевая перкуссия, пальпация);
- • тест на онкомаркеры;
- • УЗИ — проявляет другие очаги;
- • рентгенологическое обследование и флюорография (основной способ диагностирования);
- • эндоскопические исследования (бронхоскопия, эзофагоскопия, торакоскопия);
- • ПЭТ-КТ проверка, чтобы определить отдаленное метастазирование;
- • компьютерная или магнитно-резонансная томография, чтобы получить послойные фотографии онкообразования.
Лечение рака средостения
Рак средостения излечим, если пациенты вовремя обратятся к специалисту. Эффективное средство против, которое поможет победить и избавится от рака, предлагает торакальная хирургия. Действия хирурга направлены на полное удаление вовлеченных структур под общим обезболиванием.
Операбельный рак средостения и все пораженные ткани удаляют путем торакотомии, после чего назначают лучевую и химиотерапию. Цель — остановить рост опухоли, замедлить распространение. Облучение и химиотерапию также используют, если есть противопоказания к оперативному вмешательству.
Помочь облегчить состояние на всех этапах может симптоматическая терапия — заболевший принимает сильные обезболивающие препараты, сердечно-сосудистые средства.
Иногда клиническая ремиссия длится недолго. Когда заболевание возникает повторно (рецидивы), продолжительность жизни больного сокращается и тактика лечения меняется. Если рак средостения не лечить, его последствие — летальный исход.
Запущенный рак средостения и распад раковой опухоли также влияют на срок, отпущенный пациенту. Выживаемость составляет 35%, на нее влияют скорость, время протекания и динамика процесса.
Выздоровление возможно при своевременном обнаружении опухоли, что нередко случается при обращении в медицинское учреждение по поводу других заболеваний с похожими симптомами, или на профилактических осмотрах.
Профилактика рака средостения
Поскольку этиология рака средостения разнится и нет возможности полностью исключить повреждающий фактор, чтобы предотвратить его рекомендуется выполнять общие рекомендации, которые уменьшают шанс заболеть и в какой-то мере защищают от рака:
- • активный образ жизни;
- • отсутствие вредных привычек (курение, алкоголь);
- • нормальный сон;
- • режим дня;
- • здоровое питание.
Следует избегать стрессов, переутомления, сильных физических нагрузок, вовремя проходить профилактические осмотры и флюорографию, которая может показать образование. Только вовремя оказанная медицинская помощь поможет избежать смерти.
Источник: https://med-kvota.ru/oncologya/rak_sredosteniya
Флюорография: трактовка заключения, нормы — «Online Диагноз»
Флюорография (ФЛГ) — это профилактический метод исследования органов грудной клетки, проводимый с помощью рентгеновского излучения. Существует два вида флюорографии — пленочная и цифровая. Цифровая ФЛГ в последнее время постепенно заменяет пленочную, так как превосходит ее по ряду параметров: она позволяет снизить лучевую нагрузку на организм, а также упрощает работу с изображением.
Стандартная частота прохождения флюорографического исследования — 1 раз в год. Такая периодичность актуальна для подростков и взрослых людей, не имеющих каких-то специальных показаний. В то же время существует группы людей, которым рекомендуется делать флюорографию 2 раза в год. Среди них:
- работники туберкулезных диспансеров, санаториев, роддомов;
- пациенты с хроническими заболеваниями (астмой, диабетом, язвой и т.д.);
- работники сфер, в которых возможность заражения туберкулезом и его распространения повышена (воспитатели в детских садах).
Флюорография является массовым методом обследования для выявления скрыто протекающих заболеваний органов грудной полости: туберкулеза органов дыхания, пневмокониозов, неспецифических воспалительных заболеваний и опухолей легких и средостения, поражений плевры.
На основании флюорографических исследований отбирают лиц с подозрением на заболевания органов грудной полости. Пациентам, у которых обнаружены изменения в легких или сердце, проводят рентгенографию.
Корни уплотнены, расширены
Корень легкого формируют главный бронх, легочные артерия и вена, бронхиальные артерии, лимфатические сосуды и узлы. Это может происходить за счет отека крупных сосудов и бронхов, либо за счет увеличения лимфоузлов.
Данный признак описывают и при наличии в легких очаговых изменений, полостей распада наряду с другими типичными признаками. В этих случаях уплотнение корней легких происходит преимущественно за счет увеличения локальных групп лимфоузлов.
Данный признак наблюдается у курильщиков, когда наблюдается значительное утолщение стенки бронхов и уплотнение лимфоузлов, постоянно подвергающихся воздействию частиц дыма.
Корни тяжистые
Данный рентгенологический признак может выявляться при наличии как острого, так и хронического процесса в легких. Чаще всего тяжистость корней легких либо тяжистость легочного рисунка наблюдается при хронических бронхитах, особенно при бронхите курильщика.
Этот признак наряду с уплотнением и расширением корней также типичен для хронического бронхита курильщиков.
Также, этот признак в совокупности с другими, может наблюдаться при профессиональных заболеваниях легких, бронхоэктатической болезни, при онкологических заболеваниях.
Усиление легочного (сосудистого) рисунка
Легочный рисунок образован в большей мере тенями сосудов: артерий и вен легких. Именно поэтому некоторые используют термин сосудистый (а не легочный) рисунок. Усиление легочного рисунка наблюдается при остром воспалении любого происхождения, например, ОРВИ, бронхите, пневмонии.
Усиление легочного рисунка наблюдается при врожденных пороках сердца с обогащением малого круга, сердечной недостаточности, митральном стенозе. Но вряд ли эти заболевания могут быть случайной находкой при отсутствии симптомов.
Усиление легочного рисунка при воспалительных заболеваниях, как правило, исчезает в течение нескольких недель после перенесенного заболевания.
Фиброз
Признаки фиброза на снимке говорят о перенесенном заболевании легких. Часто это может быть проникающая травма, оперативное вмешательство, острый инфекционный процесс (пневмония, туберкулез). Фиброзная ткань является разновидностью соединительной и служит замещением свободного пространства в организме. В легких фиброз является в большей степени положительным явлением.
Очаговые тени (очаги)
Это разновидность затемнений легочного поля. Очаговыми тенями называют тени размерами до 1 см. Расположение таких теней в средних и нижних отделах легких чаще всего говорит о наличии очаговой пневмонии.
Если такие тени обнаружены и в заключении добавлено «усиление легочного рисунка», «слияние теней» и «неровные края» — это верный признак активного воспалительного процесса. Если же очаги плотные и более ровные — происходит затихание воспаления.
Расположение очаговых теней в верхних отделах легких типично для туберкулеза.
Кальцинаты
Кальцинаты — тени округлой формы, по плотности сравнимые с костной тканью. Чаще всего кальцинаты образуются в месте воспалительного процесса, вызванного микобактерией туберкулеза. Таким образом, бактерия оказывается «похоронена» под слоями солей кальция.
Подобным образом может быть изолирован очаг при пневмонии, глистной инвазии, при попадании инородного тела. Если кальцинатов множество, то вероятно, что у человека был довольно близкий контакт с больным туберкулезом, но заболевание не развилось.
Наличие кальцинатов в легких не должно вызвать опасений.
Спайки, плевроапикальные наслоения
Спайки являются соединительнотканными структурами, возникшими после воспаления. Спайки возникают с той же целью, что и кальцинаты (изолировать участок воспаления от здоровых тканей).
Как правило, наличие спаек не требует никакого вмешательства и лечения. Лишь в некоторых случаях при спаечном процессе наблюдаются болевые ощущения.
Плевроапикальные наслоения — это утолщения плевры верхушек легких, что свидетельствует о перенесенном воспалительном процессе (чаще туберкулезной инфекции) в плевре.
Синусы свободны или запаяны
Синусы плевры — это полости, образованные складками плевры. Как правило, при описании снимка указывается и состояние синусов. В норме они свободны. При некоторых состояниях может наблюдаться выпот (скопление жидкости в синусах). Запаянный синус чаще всего является следствием перенесенного плеврита, травмы.
Изменения со стороны диафрагмы
Еще одной часто встречающейся флюорографической находкой является аномалия диафрагмы (релаксация купола, высокое стояние купола, уплощение купола диафрагмы и т.д.).
Ее причины: наследственная особенность строения диафрагмы, ожирение, деформация диафрагмы плевро-диафрагмальными спайками, перенесенное воспаление плевры (плеврит), заболевания печени, заболевания желудка и пищевода, в том числе диафрагмальная грыжа (если изменен левый купол диафрагмы), заболевания кишечника и других органов брюшной полости, болезни легких (в том числе рак легких).
Тень средостения расширена/смещена
Средостение — это пространство между легкими. К органам средостения относится сердце, аорта, трахея, пищевод, вилочковая железа, лимфатические узлы и сосуды. Расширение тени средостения, как правило, происходит за счет увеличения сердца.
Это расширение чаще всего бывает односторонним, что определяется увеличением левых или правых отделов сердца. Положение сердца в норме может значительно колебаться, в зависимости от телосложения человека.
Поэтому то, что кажется смещением сердца влево на флюорографии, может быть нормой для невысокого полного человека. И наоборот, вертикальное или даже «каплевидное» сердце — возможный вариант нормы для высокого худого человека.
При наличии гипертонической болезни, в большинстве случаев, в описании флюорограммы будет звучать «расширение средостения влево», «расширение сердца влево» или просто «расширение». Реже наблюдается равномерное расширение средостения, это указывает на возможность наличия миокардита, сердечной недостаточности.Смещение средостения на флюорограмме наблюдается при увеличении давления с одной стороны. Чаще всего это наблюдается при асимметричном скоплении жидкости или воздуха в плевральной полости, при крупных новообразованиях в ткани легких с противоположной стороны.
Нормы
В норме структурной патологии в исследуемых органах не визуализируется.
Трактовка флюорографического заключения «корни тяжистые» может указывать на наличие у пациента бронхоэктатической болезни.
Наличие формулировки «запаянный синус», а также отметка об изменениях со стороны диафрагмы во флюорографическом заключении чаще всего говорят о перенесенном плеврите.
Трактовка «корни тяжистые», а также отметка об изменениях со стороны диафрагмы во флюорографическом заключении может указывать на наличие у пациента онкологического заболевания легкого.
Трактовка флюорографического заключения «усиление легочного (сосудистого) рисунка» наблюдается при остром воспалении любого происхождения, в том числе и бронхите. Усиление легочного рисунка при воспалительных заболеваниях, как правило, исчезает в течение нескольких недель после перенесенного заболевания.
Расположение очаговых теней (очагов) на снимке (теней размером до 1 см) в верхних отделах легких, наличие кальцинатов (теней округлой формы, по плотности сравнимых с костной тканью) типично для туберкулеза.
Если кальцинатов множество, то вероятно, что у человека был довольно близкий контакт с больным туберкулезом, но заболевание не развилось.
Признаки фиброза, плевроапикальные наслоения на снимке могут говорить о перенесенном туберкулезе.
Трактовка флюорографического заключения «усиление легочного (сосудистого) рисунка» наблюдается при остром воспалении любого происхождения, в том числе и ОРВИ. Усиление легочного рисунка при воспалительных заболеваниях, как правило, исчезает в течение нескольких недель после перенесенного заболевания.
Расположение очаговых теней (очагов) на снимке (теней размером до 1 см) в верхних отделах легких, наличие кальцинатов (теней округлой формы, по плотности сравнимых с костной тканью) типично для туберкулеза.
Если кальцинатов множество, то вероятно, что у человека был довольно близкий контакт с больным туберкулезом, но заболевание не развилось.
Признаки фиброза, плевроапикальные наслоения на снимке могут говорить о перенесенном туберкулезе.
Трактовка «усиление легочного (сосудистого) рисунка» во флюорографическом заключении может наблюдаться при остром воспалении любого происхождения, в том числе и бронхите. Усиление легочного рисунка при воспалительных заболеваниях, как правило, исчезает в течение нескольких недель после перенесенного заболевания.
Трактовки «усиление легочного (сосудистого) рисунка», «очаговые тени (очаги)», «кальцинаты» могут свидетельствовать о налиии пневмонии. Усиление легочного рисунка, как правило, исчезает в течение нескольких недель после перенесенного заболевания. Признаки фиброза на снимке могут говорить о перенесенной пневмонии.
Источник: https://online-diagnos.ru/analiz/fluorografiya
