От дуги аорты отходит 4 сосуда, Правую аберрантную подключечную артерию
Содержание
Правая дуга аорты: что это, причины, варианты развития, диагностика, лечение, когда опасна?
© Сазыкина Оксана Юрьевна, кардиолог, специально для СосудИнфо.ру (об авторах)
Правая дуга аорты у плода является врожденным пороком сердца, который может возникать изолированно или сочетаться с другими, порой тяжелыми, пороками. В любом, случае, при формировании правой дуги возникают нарушения нормального развития сердца плода.
Аорта является крупнейшим сосудом в организме человека, функцией которого является продвижение крови от сердца к другим артериальным стволам, вплоть до артерий и капилляров всего организма.
Филогенетически развитие аорты претерпевает сложные изменения в процессе эволюции.
Так, формирование аорты как целостного сосуда, происходит только у позвоночных животных, в частности, у рыб (двухкамерное сердце), амфибий (двухкамерное сердце с неполной перегородкой), рептилий (трехкамерное сердце), птиц и млекопитающих (четырехкамерное сердце). Тем не менее, у всех позвоночных имеется аорта, в которую происходит отток артериальной крови, смешанной с венозной, или полностью артериальной крови.
В процессе индивидуального развития эмбриона (онтогенеза) формирование аорты претерпевает столь же сложные изменения, как и само сердце.
Начиная с первых двух недель развития эмбриона, происходит усиленное сближение артериального ствола и венозного синуса, расположенных в шейной части эмбриона, впоследствии мигрировавших медиальнее, в сторону будущей грудной полости.
Артериальный ствол дает начало не только двум желудочкам впоследствии, но и шести жаберным (артериальным) дугам (по шесть с каждой стороны), которые по мере развития, в течение 3-4-х недель, формируются следующим образом:
- первая и вторая аортальные дуги редуцированы,
- третья дуга дает начало внутренним сонным артериям, питающим головной мозг,
- четвертая дуга дает начало дуге аорты и так называемой «правой» части,
- пятая дуга редуцируется,
- шестая дуга дает начало легочному стволу и артериальному (Боталлову) протоку.
Полностью четырехкамерным, с четким разделением сердечных сосудов на аорту и легочной ствол, сердце становится к шестой неделе развития. У эмбриона сроком 6 недель имеется полностью сформированное, сокращающееся сердце с крупными сосудами.
После формирования аорты и других внутренних органов, топография сосуда выглядит следующим образом. В норме левая дуга аорты начинается от луковицы аорты в ее восходящей части, которая, в свою очередь, берет начало от левого желудочка.
То есть, восходящая часть аорты переходит в дугу приблизительно на уровне второго ребра слева, а дуга огибает левый главный бронх, направляясь кзади и влево. Самая верхняя часть дуги аорты проецируется на яремную вырезку прямо над верхней частью грудины.
Дуга аорты направляется книзу вплоть до четвёртого ребра, располагаясь левее позвоночника, а затем переходит в нисходящую часть аорты.В том случае, когда дуга аорты «поворачивает» не в левую сторону, а в правую, из-за сбоя в закладке сосудов человека из жаберных дуг эмбриона, говорят о правосторонней дуге аорты. При этом дуга аорты перекидывается через правый главный бронх, а не через левый, как должно быть в норме.
Почему возникает порок?
Любой порок развития формируется у плода в том случае, если на женщину во время беременности оказывают влияние негативные факторы окружающей среды – табакокурение, алкоголизм, наркомания, экология и неблагоприятный радиационный фон.
Однако, немаловажную роль в развитии сердца у ребенка играют генетические (наследственные) факторы, а также имеющиеся хронические заболевания у матери или перенесенный инфекционные заболевания, особенно на ранних сроках беременности (грипп, герпетическая инфекция, ветрянка, краснуха, корь, токсоплазмоз и многие другие).
Но, в любом случае, при влиянии каких-либо из этих факторов на женщину на ранних сроках беременности нарушаются нормальные, сформированные в ходе эволюции, процессы онтогенеза (индивидуального развития) сердца и аорты.
Так, в частности, особенно уязвимым для сердца плода является срок беременности приблизительно 2-6 недель, так как именно в это время происходит формирование аорты.
Классификация правосторонней дуги аорты
вариант правой дуги аорты с образованием сосудистого кольца
В зависимости от анатомии аномалии протока, выделяют:
- Правую дугу аорты без образования сосудистого кольца, когда артериальная связка (заросший артериальный, или Боталлов, проток, как и должно быть в норме после родов) располагается позади пищевода и трахеи,
- Правую дугу аорты с образованием сосудистого кольца, кода артериальная связка, или открытый артериальный проток, располагаются слева трахеи и пищевода, как бы окружая их.
- Также как отдельную сходную форму выделяют двойную дугу аорты – в таком случае сосудистое кольцо образуется не соединительной связкой, а притоком сосуда.
Рисунок: разнообразие вариантов нетипичного строения дуги аорты
В зависимости от того, были ли повреждены еще какие-либо структуры сердца при его формировании, выделяют следующие типы порока:
- Изолированный тип порока, без других аномалий развития (в таком случае если правосторонняя аорта не сочетается с характерным в ряде случаев для неё синдромом Ди Джорджи – прогноз максимально благоприятен);
- В сочетании с декстрапозицией (зеркальным, правым расположением сердца и магистральных сосудов, в том числе и аорты), (что также обычно не опасно),
- В сочетании с более серьезным пороком сердца – в частности тетрадой Фалло (декстрапозицией аорты, дефектом межжелудочковой перегородки, стенозом легочного ствола, гипертрофией правого желудочка).
Тетрада Фалло, сочетающаяся с правой дугой – неблагоприятный вариант развития
Как распознать порок?
Диагностика порока не представляет собой затруднений еще в период вынашивания плода. Особенно это касается тех случаев, когда правая дуга аорты сочетается с другими, более тяжелыми аномалиями развития сердца.
Тем не менее, для подтверждения диагноза, беременную женщину неоднократно обследуют, в том числе и на ультразвуковых аппаратах экспертного класса, собирают консилиум из врачей генетиков, кардиологов и кардиохирургов с принятием решения о прогнозах и возможности родоразрешения в условиях специализированного перинатального центра.
Это обусловлено тем, что при некоторых видах пороков, сочетающихся с правой дугой аорты, новорожденному ребенку может потребоваться операция на сердце сразу же после родоразрешения.
Относительно клинических проявлений правой дуги аорты, следует упомянуть о том, что изолированный порок может никак себя не проявлять, лишь иногда сопровождаясь частой навязчивой икотой у ребенка.В случае сочетания с тетрадой Фалло, которая сопровождает порок в ряде случаев, клинические проявления ярко выражены и проявляются в первые сутки после родов, такие, как нарастающая легочно-сердечная недостаточность с выраженным цианозом (посинение кожи) у младенца.
Именно поэтому тетраду Фалло относят к «синим» порокам сердца.
На каком скрининге видно порок у беременных?
Установить диагноз правосторонней дуги аорты можно уже на первом скрининге, то есть в 12-13 недель беременности. Более точные сведения о состоянии сердца плода возможно получить на втором и на третьем скрининговых ультразвуковых исследованиях (20 и 30 недель беременности).
Дополнительно уточнить отсутствие связи формирования правосторонней аорты с тяжелыми генетическими мутациями может анализ ДНК плода. В таком случае обычно проводится забор материала ворсин хориона или амниотической жидкости через прокол. В первую очередь исключается синдром Ди Джорджи.
Лечение
В том случае, если правая дуга аорты является изолированной, и не сопровождается какими-либо клиническими проявлениями после рождения ребенка, порок оперативного лечения не требует. Достаточно лишь ежемесячного осмотра у детского кардиолога с регулярным (раз в полгода – раз в год) проведением УЗИ сердца.
При сочетании с другими пороками развития сердца тип оперативного вмешательства выбирается исходя из типа пороков. Так, при тетраде Фалло показана операция на первом году жизни ребенка, проводящаяся поэтапно.
На первом этапе осуществляют паллиативное (вспомогательное) наложение шунтов между аортой и легочным стволом для улучшения притока крови в малый круг кровообращения.
На втором этапе осуществляется операция на открытом сердце с применением аппарата искусственного кровообращения (АИК) с целью устранения стеноза легочного ствола.
Кроме хирургического, со вспомогательной целью назначаются кардиотропные препараты, способные замедлить прогрессирование хронической сердечной недостаточности (ингибиторы АПФ, мочегонные и др).
Прогноз
Прогноз при изолированной правосторонней дуге аорты благоприятен, так как в большинстве случаев даже не требуется хирургического вмешательства. Так что в целом можно сказать, что изолированная правая дуга аорты не опасна для жизни ребенка.
При сочетанных типах дело обстоит гораздо сложнее, так как прогноз определяется видом сопутствующего порока сердца. Например, при тетраде Фалло прогноз без лечения крайне неблагоприятен, непрооперированные дети с таким заболеванием обычно погибают на первом году жизни. После хирургического вмешательства продолжительность и качество жизни возрастают, а прогноз становится более благоприятным.
© 2012-2020 sosudinfo.ru
Источники
Вывести все публикации с меткой:
Источник: https://sosudinfo.ru/serdce/pravaya-duga-aorty/
Правая дуга аорты (правосторонняя) у плода: причины, диагностика, прогноз и лечение — Сосуды Мед
04.06.2019
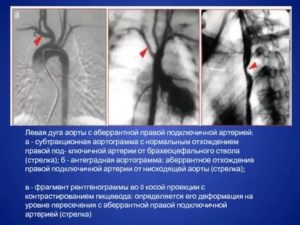
Изгиб дуги аорты вправо. Вариант порока, при котором нисходящая аорта расположена справа от позвоночного столба, часто сочетается с другими дефектами развития сердца.
Он встречается примерно у 20% больных с тетрадой Фалло и нередко при общем артериальном стволе. При несочетающемся с другими аномалиями изгибе дуги аорты вправо симптоматика отсутствует. Его можно видеть на рентгенограмме.
При контрастировании пищевода отмечается вдавление его правого контура на уровне дуги аорты.
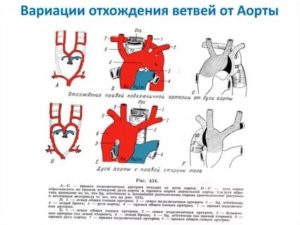
Сосудистое кольцо. Врожденные аномалии строения дуги аорты и ее основных ветвей приводят к формированию сосудистых колец вокруг трахеи и пищевода, в той или иной степени сдавливающих их. Чаще всего встречаются:
1) удвоение дуги аорты ;
2) изгиб дуги аорты вправо в сочетании с левой артериальной связкой;
3) аномальное отхождение правой подключичной артерии, которая в таких случаях представляет собой последнюю крупную грудную ветвь нормально расположенной аорты;
4) локализация участка отхождения безымянной артерии от дуги аорты левее, чем по сравнению с нормой;
5) начало левой сонной артерии правее по сравнению с нормой и локализация ее кпереди от трахеи;
6) добавочная левая легочная артерия.
Последняя отходит либо от ствола легочной артерии, отличающегося большей, чем обычно протяженностью, либо от правой легочной артерии. Она проходит между трахеей и пищеводом, сдавливая их.Клиническая картина крайне вариабельна. В некоторых случаях, особенно при аномальном отхождении правой подключичной артерии, симптоматика отсутствует. При сдавлении сосудистым кольцом трахеи и пищевода она нередко появляется в грудном возрасте.
Дыхание носит стридорозный характер и усиливается при плаче ребенка, во время кормления его и при наклоне головы. Откидывание головы облегчает дыхание. Часто появляется рвота, может быть кашель с металлическим оттенком, нередки пневмонии.
Рентгенографическое обследование больного с контрастированием пищевода и аортография позволяют установить диагноз.
44″ radius=”5″]
Оперативное лечение показано больным, у которых налицо клинические признаки аномалии и рентгенографические признаки сдавления трахеи или пищевода. При удвоении дуги аорты обычно рассекают сосуд, лежащий спереди.
При сдавлении, вызванном правой дугой аорты и левой артериальной связкой, рассекают последнюю. Аномальную правую подключичную артерию перевязывают в месте ее отхождения от аорты.
Поскольку аномально отходящую безымянную или сонную артерию перевязывать нельзя, устраняют вызываемое ими сдавление трахеи путем прикрепления адвентиция этих сосудов к грудине.
https://www.youtube.com/watch?v=HJNVWN1OxjY
Коррекцию аномального отхождения левой легочной артерии осуществляют в условиях искусственного кровообращения путем перевязки артерии в месте ее отхождения, выведения ее кпереди от трахеи и повторного присоединения к стволу легочной артерии. Сопутствующая выраженная трахеомаляция усугубляет прогноз.
Источник:
Гипоплазия аорты у новорожденного ребенка
Гипоплазия аорты у новорожденных – это патологическое состояние, как правило, носящее врожденный характер и включающее в себя недостаточное развитие крупнейшего в организме непарного сосуда, отходящего непосредственно от сердца. Данный порок относится к сердечным, несмотря на то, что непосредственно сердечная мышца при этом не поражается.
Возникновение рассматриваемого заболевания, согласно общепризнанному мнению врачебной науки, обусловлено сбоем нормального хода эмбрионального развития.
Активная клиническая симптоматика болезни, как правило, обнаруживает себя по мере заращения артериального (боталлова) протока уже на первые сутки жизни малыша.
Во многих случаях имеющейся гипоплазии сопутствуют иные врожденные пороки (например, атрезия трикуспидального сердечного клапана с неправильным расположением основных сосудов). А это в определенной степени отражается на всей кровеносной системе.
Симптомы гипоплазии аорты у новорожденного
Гипоплазия аорты у новорожденного может сопровождаться такими симптомами, как побледнение кожи с развитием цианоза на определенных ее участках. Пульс при этом слабый, а также отмечается пониженная телесная температура и одышка.
Синюшность нижних конечностей при полном отсутствии таковой на верхних объясняется сбросом крови справа налево, что происходит через открытый артериальный проток. Если последний при этом сохранил свою обычную ширину, то неизменным будет и давление в сосудах.
При сужении же указанного протока отмечается падение артериального давления в купе с уменьшением сосудистой пульсации.
Замедление тока крови в нижней части тела ведет к метаболическому ацидозу, а снижение почечного кровотока – к олигурии, а то и к полному отсутствию мочи.Бывает и так, что гипоплазия дуги аорты у новорожденных выражена довольно слабо и даже почти никак не сказывается на организме. В противоположность этому, при полном перекрытии аортальной дуги (что является наиболее сложным течением болезни) воздействие максимально негативное.
Анатомически очаг гипоплазии наиболее часто в перешейке дуги аорты, что естественно не исключает возможность развития патологии и в других участках сосуда.
Лечение гипоплазии аорты у новорожденного
Гипоплазия дуги аорты у новорожденного ребенка – состояние чрезвычайно опасное. Данная патология в обязательном порядке требует лечения, которое в основном проходит только оперативным способом.
Уровень осложнений и летальности при таком методе довольно низок.
Во время осуществления вмешательства дополнительно проводится полное или частичное устранение и других сопровождающих указанное заболевание пороков сердца.
В определенных ситуациях терапия рассматриваемого недуга, равно как и сопутствующих ему пороков, может весьма положительно осуществляться с использованием и лекарственных средств, например, таких как мочегонные препараты или сердечные гликозиды.
Подобные медикаменты благодаря своему действию приводят к расширению сосудистого протока и тем самым благоприятствуют кровоснабжения нижней половины тела, способствуют нормализации функционирования почек, а также нивелируют ацидоз.
Такая врачебная тактика помогает стабилизировать состояние больного и подготовить к хирургическому вмешательству.
Статья прочитана 4 524 раз(a).
Источник:
Аномалии и варианты
Топографиядуги аорты. Синтопия дуги аорты. Ветви
дуги аорты.
Дуга
аорты,arcus aortae, является продолжением расположеннойвнутриперикардиально восходящей аорты,aorta ascendens. Дуга аорты начинается на уровнеприкрепления хряща II ребра к левомукраю грудины. Высшая точка дуги аорты
проецируется на центр рукоятки грудины.
От верхней полуокружности дуги аортыпозади левой плечеголовной вены кверхуотходят крупные ветви: плечеголовнойствол, левая общая сонная и левая
подключичная артерии.
Начальный(правый) и конечный (левый) отделы дугиаорты прикрыты спереди средостеннымичастями париетальной плевры и плевральнымиреберно-средостенными синусами. Сверхуи частично спереди от дуги аорты проходитлевая плечеголовная вена. Справа отначальной части дуги аорты располагается
верхняя полая вена.
Средний отдел дугиаорты спереди прикрыт остатками тимусаи жировой клетчаткой с плечеголовнымилимфатическими узлами. Переднююповерхность дуги слева косо пересекаетлевый блуждающий нерв, от которого науровне нижнего края дуги отходит левый
возвратный гортанный нерв, n.
laryngeusrecurrens, огибающий дугу аорты снизу исзади. Кнаружи от блуждающего нерва напереднелевой поверхности дуги аортырасположены левый диафрагмальный нерви сопровождающие его vasa pericardiacophrenica(перикардиально-диафрагмальныесосуды).
На
передненижней поверхностидуги аорты напротив отхождения от ееверхней поверхности левой подключичнойартерии находится место прикрепленияартериальной связки, lig. arteriosum,представляющей облитерированный(заращение) артериальный (боталлов[Botallo]*) проток. У плода он связывает
легочный ствол с аортой.
*Кмоменту рождения ребенка проток обычнозарастает, замещаясь артериальнойсвязкой. У части детей такого заращенияне происходит, и возникает порок сердца— незаращенный боталлов проток.Ориентиром при доступе к незаращенномупротоку с целью его перевязки являетсялевый диафрагмальный нерв, которыйпроходит на 1—2 см кпереди от артериальной
связки.
Здесь же располагается боталловлимфатический узел артериальной связки.
Задняя
поверхностьдуги аорты соприкасается с переднейповерхностью трахеи, образуя на нейнебольшое вдавление. Немного левее, науровне перехода дуги аорты в нисходящуюаорту, позади нее расположен пищевод.Между трахеей и пищеводом позади дугиаорты лежит возвратный гортанный нерв,
а у левого края пищевода — ductus thoracicus.
Снизу
и позадидуги аорты справа проходит праваялегочная артерия по направлению кворотам правого легкого. Участок аортыот места отхождения левой подключичнойартерии до перехода в нисходящую аорту
называется перешейком
аорты*.
*Вэтом месте может происходить сужениеаорты, называемое коарктацией. Чащевсего коарктация является врожденной.При этом пороке нижняя половина телакровоснабжается недостаточно, а ветви
дуги аорты расширяются.
Через системуподключичных артерий возникаетколлатеральный кровоток. Главную рольпри этом играют a. thoracica interna и отходящиеот нее передние межреберные артерии, а
также a. thoracica lateralis.
Коарктация аорты внастоящее время успешно устраняется
хирургическим путем.
Местоперехода дуги аорты в нисходящий ееотдел проецируется слева на уровне IVгрудного позвонка. В этом месте дугааорты огибает начальную часть левого
бронха спереди назад и справа налево.
В окружности дуги аорты и ниже неерасположены аортально-сердечные нервныесплетения, образованные ветвями обоихблуждающих нервов и обоих стволов
симпатического нерва.
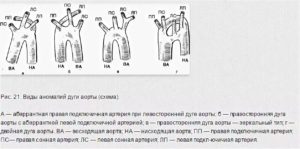
Различаютсяследующие типы деформации дуги аорты:I.
По топографоанатомическому типу
1)
Правосторонняя дуга аорты;
–Правосторонняя дуга аорты с левосторонней
нисходящей аортой;
–Правосторонняя дуга аорты с правостороннейнисходящей аортой и с дивертикулом
аорты;
2)Двойная дуга аорты.
II.По виду деформации:1)
удлинение (шейная дуга аорты);2)
извитость (кинкинг) аорты; – петле- и кольцеобразование; – перегиб;
3)Гипоплазия
дуги аорты: суженная аорта (aorta angusta);
4)Отсутствие
дуги аорты.
III. Варианты ветвления аорты
1)
Плечеголовной ствол отсутствует;
2)Левый плечеголовной ствол, с отсутствием
правого;
3)
Правый и левый плечеголовной ствол.
4)Правая и левая общие сонные артерии
отходят одним стволом.
I.
1)Правосторонняя
дуга аорты.
Правосторонняядуга аорты — аномалия, при которой онаперекидывается через правый главныйбронх; грудная аорта при этом располагается
справа от позвоночника.
Дугааорты поворачивается вправо, а надправым главным бронхом поворачивается
обратно за сердце.
Или же она до концапроходит по правой стороне позвоночникаи только на уровне диафрагмы переходитна левую сторону или же у более высокогогрудного сегмента перекрещивает
позвоночник.
Этааномалия развития возникает такимобразом, что артерия левой IV-ой жабернойдуги, из которой при нормальном развитиивозникает дуга аорты, атрофируется, ивместо нее дуга аорты образуется артериейправой IV-ой жаберной дуги. Отходящие отнее сосуды берут начало в обратном
порядке по сравнению с нормой.
Приблизительно в 25% случаев эта аномалияразвития присоединяется к тетралогииФаллота. Сама по себе она не влияет накровообращение, не вызывает клиническихсимптомов. Диагноз имеет значение сточки зрения операции при комбинированных
аномалиях развития.
В младенческомвозрасте рентгенологическим исследованиемэта аномалия развития более трудноопределяется, а в детском возрастелегко. При помощи ангиокардиографииположение дуги аорты и нисходящей аорты
может быть хорошо выявлено.
Источник: https://elit30.ru/simptomy/pravaya-duga-aorty-pravostoronnyaya-u-ploda-prichiny-diagnostika-prognoz-i-lechenie.html
Какие сосуды отходят от дуги аорты: основы анотомии
Важную роль в функционировании организма играет система кровообращения, состоящая из сердца – своеобразного мышечного насоса, бесперебойно качающего кровь, и сосудов, которые по своему строению и выполняемым функциям делятся на артериальные, венозные и капиллярные.
Магистральным стволом, который даёт начало всем артериальным сосудам, является аорта. А какие сосуды отходят от дуги аорты: разберём в нашем обзоре и видео в этой статье.
Все эти сосуды питают органы верхней половины тела
Анатомия и топография аорты
Аорта – крупнейшая артериальный ствол большого (основного) круга кровообращения. Он стартует в левом желудочке сердца и продолжается до уровня тела IV поясничного позвонка.
В строении стенки аорты выделяют:
- эндотелий – внутреннюю оболочку, обеспечивающую избирательную проницаемость веществ из крови в сосудистую стенку;
- мышечный слой, состоящий из гладкомышечных клеток;
- наружный слой, в состав которой входят эластические волокна в большом количестве, нервные окончания и питающие сосуды.
Стенка аорты имеет трехслойное строение
Благодаря контролю со стороны ЦНС происходит регулярное сокращение и расслабление гладкомышечных волокон. Это способствует физиологическому току крови и активному ее распределению от центра к периферическим тканям. Узнать подробнее какие сосуды отходят от дуги аорты можно только прочитав эту статью полностью.
. Скорость продвижения крови по аорте в среднем составляет 0,5-1,3 м/с.
В анатомии и клинической медицине принято выделять следующие части в строении аорты:
- восходящую часть длиной около 6 см;
- дугу;
- нисходящую часть:
- грудной отдел, который продолжается 16-17 см;
- брюшной отдел.
Отделы магистрального сосуда делятся по топографическому признаку
Восходящая часть аорты выходит из ЛЖ сердца, продолжая его артериальный конус. В самом своём начале сосуд образует расширение – луковицу (bulbus) с диаметром 25-30 мм. Позади грудины она направляется вверх и постепенно переходит в дугу.
Дуга аорты характеризуется отклонением влево и кзади. На уровне четвертого грудного позвонка она немного сужается, образуя перешеек, и переходит в грудной отдел.
Нисходящая часть аорты – самый продолжительный отдел артериального сосуда. Он продолжается от грудного (IV позвонок) до поясничного (IV позвонок) отдела позвоночника и при прохождении дифрагмы делится на две части – грудную и брюшную.
Все сосуды, отходящие от аорты, представлены в таблице ниже.
| Часть аорты (см. фото) | Отходящие сосуды |
| Коронарные артерии (правая, левая) | |
| Брахиоцефальный ствол | |
| Общая a. carotis (левая) | |
| Подключичная а. (левая) | |
| Нисходящая | Межреберные ветви |
| Пищеводные ветви | |
| Трахеальные ветви | |
| Плевральные ветви | |
| Перекардиальные ветви и др. | |
| Чревный ствол | |
| Брыжеечные а. | |
| Почечные а. и др. |
Обратите внимание! Сосуды восходящей части аорты питают собственно сердечную мышцу, обеспечивая его стабильную работу. Сужение коронарных артерий приводит к таким серьезным патологиям как ИБС, стенокардия, острый коронарный синдром (инфаркт).
Отходящие артерии
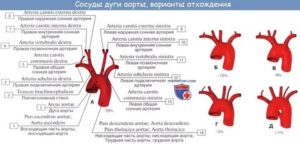
Согласно анатомическому строению человеческого организма, от дуги отходит три крупные артерии (см. Сердечно-сосудистая система: строение и функции человеческого «мотора»).
Плечеголовной ствол
Truncus (tr.) brachiocephalicus, или плечеголовной ствол – первая и самая крупная артерия, отходящая от аортальной дуги. Это короткий и толстый сосуд: его длина составляет в среднем 3-5 см, а диаметр – 7 мм.
Сосуд расположен примерно по срединной линии организма и направляется вверх, на уровне грудинно-ключичного сочленения он делится на правые артерии – брахиоцефальную, подключичную.
Правые а. carotis communis и а. subclavia обозначены на рисунке под цифрами 2 и 4
Левая общая сонная артерия
Arteria carotis communis sinistra, или левая сонная артерия (общая) – артерия, в отличие от своей правой пары, отходящая непосредственно от дуги. Она отвечает за достаточное кровоснабжение головного мозга, глазного яблока, ткани шеи и головы.
A. carotis communis идёт строго вверх, не давая на всем своём протяжении ветвей, и на уровне верхней границы щитовидного хряща делится на следующие артерии:
- наружную сонную;
- внутреннюю сонную.
Место деления a. carotis communis на внутреннюю и наружную
Обратите внимание! Показатель нормального кровотока в сосудах головного мозга составляет 55 мл/100 г. Основной причиной его снижения (более чем в 90% случаев) считается атеросклеротическое поражение артерий.
Вы легко можете нащупать пульсирующую сонную артерию, приложив два пальца к шее
A. subclavia sin
Arteria subclavia sinistra, левая подключичная артерия – основной сосуд, кровоснабжающий верхний плечевой пояс, а также органы шеи и головы.
Имеет три отдела:
- первый, начинающийся от аортальной дуги, огибающий купол плевры, выходящий на шею и завершающийся в межлестничном промежутке;
- второй, проходящий по межлестничному промежутку и одноименной борозде правого ребра;
- третий, начинающийся в месте выхода из межлестничного промежутка и на уровне края первого ребра продолжающийся в подмышечную артерию.
Парная подключичная артерия поставляет кислород и нутриенты в верхние конечности
От первого отдела а.subclavia отходит:
- позвоночная артерия, питающая позвоночник и спинной мозг;
- внутренняя грудная артерия, кровоснабжающая щитовидную железу, органы средостения, крупные бронхи, перикард, диафрагму, грудину и другие органы грудной и верхнего отдела брюшной полости;
- щитошейный ствол, обеспечивающий бесперебойное поступление кислорода и питательных веществ к щитовидной железе, тканям шеи и частично спины.
Примерно у 30% всех людей от дуги ответвляется также щитовидная артерия (нижняя), питающая добавочную пирамидальную часть щитовидной железы. При необходимости проведения коникотомии или трахеотомии высока вероятность ее повреждения, поэтому важно, чтобы эти манипуляции проводил опытный врач.
Сосуды, отходящие от аортальной дуги, играют ключевую роль в кровоснабжении органов головы и шеи, в том числе головного мозга. Любые изменения в их работе приводят к симптомам гипоксии и функциональных расстройств ЦНС.
Именно поэтому врачебная инструкция рекомендует пациентам с головными болями, приступами головокружения, ухудшением памяти и другими когнитивными расстройствами как можно раньше пройти обследование и начать лечение сосудистых проблем, ведь ухудшение состояния – цена промедления – прогрессирует с каждым днём.
Источник: https://uFlebologa.ru/anatomiya/kakie-sosudy-othodyat-ot-dugi-aorty-939
Подключичная артерия. Синдром подключичной артерии
Подключичные артерии представляют собой сосуды, они несут кровь к верхним конечностям человеческого тела. В этой статье будет подробно рассмотрены все основные понятия по данной тематике. Вы узнаете, что такое синдром подключичной артерии и какие особенности его лечения существуют.
Что такое подключичная артерия?
Кровеносная система представляет собой сложные хитросплетения из различных вен, артерий, капилляров.
Крупный парный сосуд, получающий кровь от аортальной дуги — подключичная артерия — относится к сосудам большого круга кровообращения человека.
Он снабжает кровью затылочные отделы головного мозга, мозжечок, шейную часть спинного мозга, мышцы и частично органы шеи, плечевой пояс и верхнюю конечность, а также некоторые части грудной клетки и брюшной полости.
Топография подключичной артерии
Что означает само слово «топография»? Это буквальное нахождение или расположение чего-либо относительно каких-то предметов. Рассмотрим подробнее, что означает топография подключичной артерии, иными словами, где и относительно чего она располагается.
Она берет начало с одной стороны от плечеголовного ствола, а с другой – от дуги аорты, обходит верхушку легкого и выходит через отверстие грудной клетки сверху. В области шеи подключичная артерия видна рядом с плечевым нервным сплетением и находится на поверхности.
Данное расположение сосуда позволяет использовать его для остановки возможного кровотечения или ввода медицинских препаратов. Далее подключичная артерия перегибается через ребро, проходит под ключицей и попадает в подмышечную впадину, где уже становится подкрыльцовой.Затем, после прохождения подмышечной впадины, она выходит на плечо. Название этого участка – плечевая артерия. В районе локтевого сустава она расходится на лучевую и локтевую артерии.
Катетеризация подключичной вены. Пункция
Как уже было сказано выше, на шее подключичная вена (и артерия тоже) лежат на поверхности. Именно это место и используют для взятия пункции, ввода катетера. Чем обоснован выбор именно этой части сосуда? Существует несколько критериев данного выбора, это:
- Анатомическая доступность.
- Стабильность положения и диаметр просвета.
- Достаточный или значительный размер (диаметр).
- Скорость кровотока превышает скорость движения крови в венах конечностей.
Исходя из данных, изложенных выше, поставленный в вену катетер почти не будет касаться стенок артерии.
Медицинские препараты, которые вводятся через него, будут быстро достигать правого предсердия и желудочка, они способствуют активному влиянию на гемодинамику.
Вводимые в подключичную вену лекарственные препараты очень быстро смешиваются с кровью, при этом не раздражая внутренности артерии. В ряде случаев существуют противопоказания для пункций и ввода катетера.
Левая и правая подключичная артерия
Данный сосуд — это парный орган, как уже было сказано выше: правая подключичная артерия и левая. Первая является конечной ветвью плечеголовного ствола, что касается левой, то она выходит из дуги аорты.
Кроме того, последняя примерно на 4 см длиннее первой. Правая подключичная артерия поставляет кровь некоторым отделам правой руки, снабжает ею голову и грудную клетку.
Левая подключичная артерия переносит жидкость, несущую важные вещества для жизнеобеспечения, в левую руку.
Основные отделы подключичной артерии
Левая и правая подключичная артерия делятся чисто условно на три основных отдела, или участка:
- От места образования подключичной артерии до входа в межлестничный промежуток.
- Отдел, который ограничивается именно межлестничным промежутком.
- На выходе от межлестничного промежутка до подмышечной ямы.
Ветви первого отдела подключичной артерии
Эта часть статьи немного расскажет о том, как выглядят подключичная артерия и ее ветви, то есть на какие части разветвляется данный сосуд. Из первого его отдела (места между входом в межлестничный промежуток и началом артерии) отходят несколько ветвей, вот основные из них:
- Позвоночная артерия, парная. Она проходит через поперечный отросток шестого шейного позвонка. Далее она поднимается верх и попадает в полость черепа через затылок, то есть через его отверстие. Затем она соединяется с такой же артерией другой стороны, образуя тем самым базилярную артерию. В чем заключается функция позвоночной артерии? Этот сосуд снабжает кровью спинной мозг, твердые затылочные доли головного мозга и мышцы.
- Внутренняя грудная артерия начинается на нижней части подключичной артерии. Канал снабжает кровью щитовидную железу, диафрагму, бронхи, грудину и др.
- Щитошейный ствол. Он берет свое начало вблизи внутреннего края лестничной мышцы, достигает в длину около 1-2 см. Щитошейный ствол делится на ветви, которые снабжают кровью мышцы лопатки и шеи, а также гортань.
Разветвления второго и третьего отдела подключичной артерии
Второй отдел подключичной артерии, ограниченный межлестничным промежутком, имеет всего одну ветвь, называется она реберно-шейным стволом. Он начинается на задней части подключичной артерии и делится на несколько ветвей:
- Наивысшую межреберную артерию (от этой артерии отходят задние ветви, ведущие кровь к мышцам спины).
- Спинномозговые сосуды.
- Глубокую шейную артерию.
Третий отдел подключичной артерии также имеет одно разветвление – это поперечная артерия шеи. Она пронизывает плечевое сретение и подразделяется на:
- Поверхностную артерию, которая снабжает кровью спинные мышцы.
- Дорсальную артерию лопатки. Она опускается до широкой мышцы спины, питает ее и находящиеся рядом мелкие мышцы.
- Глубокую ветвь подключичной артерии.
Здесь достаточно подробно описаны такие понятия, как подключичная артерия и ее ветви, дополнительную информацию можно почерпнуть из медицинской литературы.
Возможные заболевания подключичной артерии
Основное заболевание, которое поражает подключичную артерию и ее ответвления – это сужение просвета сосудов, иными словами, стеноз.
В основном причиной появления данного недуга является атеросклероз подключичной артерии (отложение липидов на стенках сосудов) или тромбоз. Это заболевание чаще всего бывает приобретенным, но есть случаи и врожденного.
Факторами риска возникновения атеросклероза подключичной артерии являются:
- Артериальная гипертензия.
- Курение.
- Лишний вес, ожирение.
- Сахарный диабет и некоторые другие заболевания.
Самая распространенная причина стеноза подключичной артерии – это нарушение обмена веществ в организме человека, новообразования и воспалительные процессы. Сильно выраженный стеноз приводит к снижению кровотока к жизненно важным органам человека, появляется дефицит кислорода и питательных веществ в тканях. Кроме того, стеноз может вызвать ишемическую болезнь, в частности инсульт.
Синдром подключичной артерии
Недостаточный кровоток может быть обусловлен не только препятствием току крови из-за окклюзионно–стенотических поражений, но и позвоночно-подключичным «обкрадыванием».
Этот синдром подключичной артерии, или стил-синдром, развивается в случае поражения стенозом или окклюзии в первом отделе данного сосуда. Проще говоря, кровь в подключичный канал поступает не из аорты, а из позвоночной артерии, что может привести к ишемии головного мозга.
Максимальные проявления этого заболевания вызывают физические нагрузки на верхнюю конечность.
Симптомы заболевания:
- Головокружения.
- Предобморочные состояния.
- Ухудшение зрения.
- Мышечная слабость на стороне поражения.
- Ослабление или полное отсутствие пульса на стороне поражения.
Более подробно о стенозе подключичной артерии
Отложения на стенках сосудов, ведущих к сужению последних, имеют липидную основу, то есть по сути это производные холестерина. Данные отложения могут сузить просвет сосуда до 80%, иногда даже полностью закупорить его. Кроме вышеперечисленных факторов, вызывающих стеноз подключичной артерии, существуют и другие, такие как:
- Облучение.
- Артериит.
- Компрессионные синдромы.
- Различные поражения, например фиброзно-мышечная дисплазия и др.
Очень часто у людей, страдающих стенозом подключичной артерии, поражаются и остальные сосуды. Это могут быть и коронарные каналы, то есть сердечные, и каротидные – артерии нижних конечностей. В основном при такой патологии, как сужение просвета сосудов, поражается левая подключичная артерия. По статистике это бывает в несколько раз чаще, чем с правой.
Симптомы проявления стеноза:
- Слабость в мышцах.
- Чувство усталости.
- Боль в верхних конечностях.
- Некроз пальцев рук.
- Кровотечение в области ногтей.
Кроме того, могут проявляться симптомы неврологического характера, то есть происходит «обкрадывание»: кровь перенаправляется из нормальных сосудов в зону поражения. Симптомы неврологических заболеваний:
- Нарушение зрения.
- Потеря сознания.
- Нарушение речи.
- Потеря равновесия.
- Головокружение.
- Потеря чувствительности в области лица.
Как лечить стеноз подключичной артерии?
Лечение стеноза может быть медикаментозным, хирургическим и интервенционным. Основные методы терапии – это рентгеноэндоваскулярное стентирование подключичной артерии и сонно-подключичное шунтирование.
Последний способ рекомендуется людям с гиперстеническим телосложением, у которых достаточно трудно выделить первый отдел артерии.
Также данный метод лечения рекомендован при стенозе во втором отделе подключичной артерии.
Стентирование подключичной артерии
Стентирование – это лечение подключичной артерии через маленький надрез на коже, длиной 2-3 мм, делается он посредством пункционного отверстия.
Данный метод терапии обладает рядом преимуществ перед хирургическим вмешательством, так как наносит меньше травм и неприятных ощущений.
Кроме того, это самые щадящий и органосохраняющий способ лечения, при котором подключичная артерия сохраняется в своем первоначальном виде, что очень важно для больного.
Процедура стентирования практически безболезненна и проходит под местным наркозом. Данная операция позволяет увеличить просвет сосудов с применением специальных катетеров и стентов в виде баллонов. Последний – это цилиндрический эндопротез, вырезанный лазером из цельной металлической трубки.
Данное приспособление крепится на специальный баллонный катетер и в сжатом состоянии продвигается в подключичной артерии. Когда стент достигает зоны сужения сосуда, выполняются некоторые контрольные процедуры, связанные с правильным его расположением. После этого приспособление раскрывается под высоким давлением.
Если стент недостаточно открылся, то выполняется ангиопластика стентированного участка специальным катетером с баллончиком на конце для оптимального достижения результата. На сегодняшний день существует возможность выполнения данной операции бесплатно, сделать ее можно, получив федеральную квоту.
Пациента с подобным заболеванием обязательно должен проконсультировать лечащий врач.
Возможные риски при стентировании
Процедура стентирования подключичной артерии длится примерно около 2-х часов. Данная операция проводится в отделении сердечной катетеризации.
После стентирования при необходимости принимаются обезболивающие препараты, так как в месте, где подключичная артерия и ткани были надрезаны, могут проявляться болезненные ощущения.
Осложнения после данной процедуры очень редки, так как пациент перед ней проходит тщательную подготовку и наблюдение. Но все-таки некоторые неприятные последствия могут возникнуть, это:
- Аллергия на принимаемые лекарства.
- Реакция на анестетики.
- Небольшие кровотечения в месте надреза.
- Температура.
- Головная боль.
- Инфекция.
- Воздушная эмболия.
- Повреждение стенки артерии или аорты.
- Тромбоз подключичной артерии.
- Миграция стента.
- Неврологические осложнения и др.
Интервенционное лечение стеноза подключичной артерии методом баллонной ангиопластики и стентирования – это современные малоинвазивные и эффективные методы терапии. Они имеют очень короткие сроки послеоперационного периода и госпитализации.
Источник: https://FB.ru/article/181756/podklyuchichnaya-arteriya-sindrom-podklyuchichnoy-arterii
