Регургитация на клапане легочной артерии
Содержание
Легочная регургитация: причины возникновения, симптомы, лечение
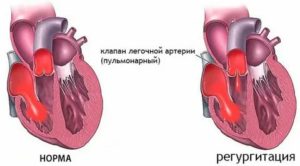
Легочная регургитация является патологией сердечной мышцы, которая возникает вследствие повышения давления в артериях легких.
Это заболевание диагностируют редко, во многих случаях оно появляется у людей, перенесших сердечные болезни ранее.
При появлении признаков регургитации требуется проведение диагностики, и часто удается определить наличие сопутствующих заболеваний и провоцирующих факторов развития патологии.
Что такое регургитация клапанов сердца?
Регургитация сердечных клапанов — патологический процесс в организме, при котором во время сокращения сердечной мышцы кровяной поток частично возвращается в тот отдел, из которого начинал движение. За счет этого происходит сбой в системе кровообращения, вызванный поражением сердечной мышцы.
Регургитация может затронуть любой из 4 сердечных клапанов:
- митральный;
- аортальный;
- пульмональный;
- трикуспидальный.
В зависимости от места поражения сердечной мышцы, а также от причин возникновения патологии, регургитация может быть осложнением сердечно-сосудистого заболевания или отдельной патологией, не представляющей угрозы для жизни.
Причины возникновения
СПРАВКА! Наиболее частой причиной возникновения патологии в сердечных клапанах является стремительное и значительное повышение давления в их артериях.
В зависимости от поражения того или иного клапана существуют причины развития каждого вида заболевания. Наиболее распространенным видом данной патологии является регургитация легочной артерии, появление которой провоцируют такие факторы:
Регургитация митрального клапанного отдела возникает вследствие одной из таких причин:
- нарушениеработы и поражение сосочковых мышц;
- гипертрофиялевого желудочка;
- ИБС;
- эндокардит;
- ревматическиезаболевания;
- поражениямитрального клапана.
Возвращение кровяного потока в диастолическое состояние вследствие поражения трикуспидального сердечного клапана может возникнуть из-за причин, вызывающих регургитацию артерии легких и митрального клапана. Также к их перечню относятся:
- пролапс трикуспидального клапана;
- синдром Марфана;
- пороки клапанных створок и других приклапанных отделов;
- тяжелые травмы грудной клетки;
- долгосрочный прием активно действующих препаратов;
- кардиопатия;
- врожденные пороки сердца;
- непроходимость артерии легких.
Чаще всего трикуспидальная регургитация развивается в виде осложнения других видов данной патологии.
Симптомы
Пульмонологическая (легочная) регургитация 1 степени, которая наиболее распространена, часто проявляется бессимптомно. Развитие патологии может повлечь за собой возникновение симптоматики из-за осложнений и последствий нарушенного кровообращения, к которым относятся:
- проявления сердечной недостаточности;
- расстройства гемодинамического характера, возникающие вследствие значительного обратного потока крови и нагрузки на правый желудочек;
- развитие дистрофии правого желудочка сердца.
ВАЖНО! Важно знать, что регургитация на клапане легочной артерии продолжительное время может развиваться и провоцировать возникновение других сердечных заболеваний, даже если нарушения патологии гемодинамически незначимые или отсутствуют.
Сбои кровотока при 1-ой стадии регургитации проходят в умеренном темпе и не перегружают сердце, что исключает гемодинамические сбои. Такое развитие болезни чаще всего проходит при приобретенной регургитации.
Врожденная патология артерии легких уже в детском возрасте сопровождается внешними признаками, часто присутствующими при заболеваниях сердца. Внешняя симптоматика регургитации сердечных клапанов проявляется в виде:
- цианоза —синюшности и побледнения кожных покровов;
- одышки, затруднений с дыханием;
- приступов аритмии;
- возникновения отечности;
- увеличения объемов печени.
Такие признаки развития патологического процесса сердечной мышцы проявляются только при его стремительном развитии. Физиологическая регургитация на клапане легочной артерии, к которой относят только 1-ю стадию болезни, не опасна для здоровья. В этот период важно пройти диагностику и приступить к терапии, предупреждающей развитие симптоматики и осложнение регургитации.
Поражения митрального и трикуспидального клапанов также не имеют ярко выраженной симптоматики, и продолжительный период могут не доставлять больному каких-либо неудобств и болезненных ощущений. При этом отсутствие лечения провоцирует развитие сердечной недостаточности, при которой уже появляются все сопутствующие внешние признаки и нарушения работы сердца.
Стадии заболевания
В зависимости от пораженного участка сердца регургитация сердечных клапанов делится на 4 основных типа (согласно названиям и количеству клапанов), каждый из которых проходит 4 стадии:
- 1-я стадия не имеет симптоматики, из-за чего выявить ее возможно только в ходе диагностики.
- 2-я стадия, при которой возникают первые признаки патологии, объемы обратного потока крови умеренные, скорость развития заболевания увеличивается.
- 3-я стадия, которая характеризуется значительным усилением симптоматики, объемы обратного кровяного потока становятся большими и ведут к развитию гипертрофии правого желудочка.
- 4-я стадия, переходящая в хроническую форму патологии, при которой симптоматика становится ярко выраженной и тяжелой, развиваются заболевании сердечной мышцы, последствия являются необратимыми.
Легочная регургитация может быть как врожденной, так и приобретенной патологией, в связи с чем продолжительность каждой стадии может отличаться: чем раньше возникла болезнь, тем скорее она будет развиваться. Особо важно учесть это во время беременности и родителям новорожденных и младенцев. Рекомендуется в первые месяцы после рождения малыша пройти диагностику, чтобы предотвратить развитие патологии.
Регургитация у детей
Диагностировать легочную регургитацию возможно до появления ребенка на свет, при этом патология не является противопоказанием к родам и в большинстве случаев не осложняет течение беременности.
У новорожденного малыша врожденная регургитация проявляется внешне в первые дни после рождения такими признаками:
- синюшность кожных покровов;
- появление одышки, трудностей с дыханием;
- развитие недостаточности в правом желудочке.
ВНИМАНИЕ! Детям, страдающим патологией в острых и тяжелых формах, иногда не удается избежать летального исхода. Беременной женщине важно своевременно пройти диагностику и при первой возможности начать лечение, чтобы сохранить здоровье ребенка.
Диагностические мероприятия
К диагностическим мероприятиям рекомендуется прибегать регулярно, чтобы предотвратить развитие осложнений и патологий, сопутствующих легочной регургитации. Первые признаки патологии требуют незамедлительного обращения к специалистам и обязательного прохождения обследований.
К мерам диагностики относят следующие:
- Ультразвуковое исследование (УЗИ) сердца, позволяющее определить состояние сердечных клапанов, а также работоспособность сердца, его размеры и структуру.
- Эхокардиография (ЭхоКГ), результаты которой позволяют узнать о характере кровотока по сосудам и сердечным полостям, что помогает определению степени регургитации.
- Электрокардиограмма (ЭКГ), которая дает возможность установить наличие регургитации артерии легких и других развивающихся и имеющихся аномалий сердечных клапанов.
- Осмотр и опрашивание у врача, которые помогут уточнить стадию течения патологического процесса, установить сопутствующую симптоматику и возможные причины возникновения заболевания.
- Изучение врачом анамнеза пациента, в котором поможет определению причины патологии информация о перенесенных сердечно-сосудистых заболеванияхи операциях сердечного отдела.
- Допплерография (как отдельное исследование или как часть УЗИ), по результатам которой можно узнать о возможных нарушениях кровяного давления.
- Кардиография, позволяющая определить расстройства сердечного ритма, проконтролировать приступы аритмии.
- Сдача анализа крови, результаты которого позволяют определить содержание глюкозы, холестерина и антител в крови, установить наличие инфекций и воспалительных процессов миокарда.
- Рентгенография грудной клетки, по результатам которой можно установить заболевания легких, их отечность, а также развитие гипертрофии правого желудочка, возникающей вследствие регургитации.
- Катетеризация сердца, позволяющая выявить наличие ишемической болезни сердца, провоцирующей развитие патологии.
ВАЖНО! Для беременных женщин допустимо прохождение только ультразвуковой диагностики, этого достаточно для подтверждения врожденной регургитации у ребенка.
Лечение и прогноз
Начинать лечение регургитации легочной артерии необходимо только после устранения ее основной причины.
Его схема должна учитывать наличие у пациента других хронических заболеваний и патологий сердечно-сосудистой системы, в частности, сердечной недостаточности и врожденных пороков сердца.
Первое, что необходимо для больных с любой степенью течения болезни — постоянный контроль врача-кардиолога.Физиологические стадии патологии требуют медикаментозного лечения, действие которого направлено на нормализацию кровотока и излечение аритмии и недостаточности кровообращения. В перечень необходимых препаратов для предупреждения развития и лечения тяжелых и острых форм заболевания включают:
- Мочегонные средства и диуретики —для выведения лишней жидкости и предупреждения развития осложнений путем снижения нагрузки на организм («Фуросемид», «Лазикс», «Трифас»).
- Ингибиторы АПФ —для нормализации кровяного давления («Каптоприл», «Моноприл», «Лизиноприл»).
- Антагонисты ангиотензина-2— применяют только при наличии противопоказаний к приему ингибиторов АПФ («Кандесартан», «Ирбесартан», «Диован»).
- Нитраты, вазодилататоры и сердечные гликозиды —для снижения нагрузки на правый желудочек сердца («Кардикс», «Оликард», «Нитроминт»).
- Антиаритмические препараты —для снижения или повышения частоты сердечных сокращений («Лидокаин», «Хинидин», «Ритмонорм»).
- Метаболические средства —для инициации репаративных и энергообменных процессов в волокнах миокарда («Апилак», «Глицин», «Милайф»).
- Бета-адреноблокаторы —применяют при гипертонии («Карведилол», «Надолол», «Лабеталол»).
СПРАВКА! Курс и продолжительность приема препаратов назначает врач. При наличии сопутствующих инфекций и заболеваний в терапевтический курс включают прием препаратов для симптоматического лечения. Для 1-й степени заболевания консервативного лечения достаточно.
https://www.youtube.com/watch?v=BioP0xN1gR0
Действенный и необходимый метод терапии при наличии стремительно развивающейся регургитации 2–4-й стадий — хирургическое вмешательство. Операции разделяют на 2 типа:
- Восстановление работоспособности сердечного клапана.
- Пластика и замена сердечного клапана при невозможности восстановления его функциональности.
В случае крайней стадии регургитации артерии легких с сопутствующими нарушениями гемодинамики врачи могут прибегнуть к пересадке сердца и легких.
Прогноз жизни при патологии в большинстве случаев благоприятный при проведении своевременной диагностики и лечения. Также рекомендуется вести здоровый образ жизни.
Врожденные случаи регургитации без оперативного вмешательства часто имеют неблагоприятный прогноз, ведут к летальному исходу.
Заключение
Легочная регургитация может возникнуть после ранее перенесенных заболеваний сердца, а также при развитии сердечно-сосудистых патологий. Из-за отсутствия симптомов в начале заболевания важно регулярно проходить диагностику, при которой возможно обнаружить и предупредить развитие симптоматики, осложнений.
Своевременное установление диагноза, а также поддержание терапевтического режима в большинстве случаев позволяет не только сохранить жизнь пациента, но и продлить ее.
Источник: https://ritmserdca.ru/bolezni/legochnaya-regurgitaciya.html
Легочная регургитация 1 степени у ребенка
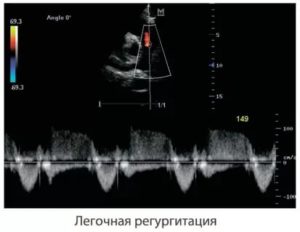
Легочная регургитация 1 степени что это такое и каковы ее причины? Многие пациенты слышали это словосочетание от врачей, однако не все понимают, о каких изменениях в сердечно-сосудистой системе идет речь.
Регургитацией называют обратный ток крови из одного отдела сердечно-сосудистой системы в другой. Подобное отклонение нельзя считать самостоятельной патологией, поэтому диагнозом этот термин являться не может.
Это один из симптомов какого-либо заболевания, например, врожденного порока сердца.
Кровь непрерывно перемещается из одного отдела сердца в другой. Поступает она из легочных артерий, уходит в большой круг кровообращения.
Термин регургитация может быть применен ко всем клапанам, на которых может возникать обратное движение крови. Обратно возвращаются различные объемы крови, в связи с этим регургитация может иметь разную степень.
Степень патологии определяется и выраженостью симптомов. Для того, чтобы понять, что такое регургитация, нужно изучить анатомию.
Сердце — полый орган, состоящий из мышечных тканей. Оно разделено на 4 камеры — парные желудочки и предсердия. Между сосудистой сетью и сердечными камерами располагаются клапаны, выполняющие функции ворот. Они должны пропускать кровь в одном направлении.
Такая система обеспечивает правильное движение крови из одного круга в другой, так как сердечные стенки сокращаются ритмично. Когда сердечная мышца и клапаны функционируют нормально, в период сокращения одной из камер, створки плотно смыкаются.
При различных заболеваниях эти функции нарушаются. В зависимости от локализации очага поражения дается точное определение патологии. Легочная регургитация возникает при нарушении работы клапана легочной артерии.
При этом кровь во время диастолы поступает из легочной артерии в правый желудочек.
Чаще всего развитию этой патологии способствует повышение давления в легочных артериях. Заболевание встречается редко, развивается оно при высоком давлении в сосудах, расположенных между сердцем и легкими. Артериальная гипертензия повышает нагрузку на сердце, со временем его правая половина перестает функционировать.Чаще всего легочная регургитация развивается на фоне вторичной гипертензии. Если первичную считают отдельным заболеванием, то вторичная является следствием патологий сердечно-сосудистой и дыхательной систем. К ним относятся: тромбоз легочных вен, заболевания печени, острая сердечная недостаточность, болезни легких.
Врачи считают, что легочная гипертензия вторичного типа часто развивается у ВИЧ-инфицированных людей и наркоманов. Чаще всего заболевания, приводящие к легочной регургитации, являются следствием неправильного образа жизни.
Сюда относятся и гиподинамия, и алкоголизм, и курение, и стрессовые ситуации. Если вовремя не лечить хронические заболевания, их дальнейшее развитие может приводить к легочной гипертензии.
Поэтому лечение легочной регургитации должно начинаться с изменения образа жизни и устранения хронических патологий.
Существуют и другие причины, приводящие к развитию регургитации на клапане легочной артерии: инфекционный эндокардит, дилатация легочной артерии, ревматизм, сифилис, хирургическое устранение тетрады Фалло, злокачественные опухоли. Инфекционным эндокардитом называется воспаление внутренних поверхностей стенок сердца, клапанов и близлежащих сосудов.
Дилатация легочной артерии — патологическое расширение сосуда без нарушения функций клапана. Тетрада Фалло — синдром включающий 4 порока: сужение легочной артерии, аномалия строения межжелудочковой перегородки, нарушение кровотока и аортальная недостаточность. Операцию по устранению этих дефектов обычно проводят в раннем детстве.
Если операция проводятся в более позднем возрасте, существенно повышается риск развития осложнений.
Ревматическая лихорадка — инфекционное поражение соединительных тканей гемолитическим стрептококком. Легочная регургитация становится причиной утолщения стенок правого желудочка, приводящего к сердечной недостаточности. В редких случаях нарушение функций клапана легочной артерии провоцируется уже имеющейся сердечной недостаточностью, вызванной дисфункцией правого желудочка.В медицине используется и такой термин, как физиологическая регургитация. В таком случае речь идет о незначительном изменении кровотока возле клапана.
У клапанного отверстия ток крови приостанавливается, в то время как сердечная мышца остается здоровой. Подобное состояние не приводит к нарушению кровообращения, поэтому протекает бессимптомно.
Физиологической можно считать регургитацию 0-1 степени.
Легочная регургитация является патологией сердечной мышцы, которая возникает вследствие повышения давления в артериях легких.
Это заболевание диагностируют редко, во многих случаях оно появляется у людей, перенесших сердечные болезни ранее.
При появлении признаков регургитации требуется проведение диагностики, и часто удается определить наличие сопутствующих заболеваний и провоцирующих факторов развития патологии.
Физиологическая регургитация на клапане легочной артерии: витамины, как проявляется, рецепты народной медицины, симптомы и лечение
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Трикуспидальная регургитация — это патологическое состояние, при котором происходит возвращение части крови из правого желудочка в правое предсердие во время систолического сокращения сердечной мышцы.
Такое явление может наблюдаться при недостаточности трикуспидального клапана, который перестает выполнять свою функцию. В чистом виде данное отклонение встречается редко, и обычно идет в совокупности с митральной или аортальной недостаточностью.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Почему так происходит?
Клапанный аппарат сердца предназначается для того, чтобы поддерживать ток крови во время сокращения сердца нужном направлении.
Но в результате поражения клапана (первичная регургитация), или расширения отделов сердца (вторичная регургитация), развивается обратный отток, приводящий через некоторое время к сердечной недостаточности.
Основными причинами трикуспидальной недостаточности являются:
- септический эндокардит;
- ревматическое поражение клапанов (чаще всего в сочетании с аортальным и митральным пороком);
- кардиомиопатия;
- механическая травма;
- карциноидный синдром (при вырабатывании серотониноподобных веществ из метаболически активной опухоли);
- миксоматозная дегнерация;
- синдром Марфана;
- пролапс трехстворчатого клапана;
- длительный прием некоторых лекарственных препаратов;
- врожденные патологии (аномалия Эбштейна).
Кроме того, в качестве вторичной причины выступают следующие состояния:
- легочная гипертензия с гипертрофией ПЖ;
- дефект межпредсердной перегородки;
- стеноз митрального клапана;
- выраженная левожелудочковая недостаточность;
- обструктивные изменения легочной артерии.
Таким образом, причины трикуспидальной регургитации заключаются либо в заболеваниях, связанных с поражением сердечной мышцы, либо в нарушении структуры клапана.
Проявление трикуспидальной регургитации
Симптомы этого патологического состояния зависят от основного заболевания, а также от степени развития процесса:
- При 1 степени клинической симптоматики практически нет. Обратный ток крови незначителен, и с трудом определяется. Такое состояние относится к доброкачественным, рассматривается как вариант нормы, и не требует специального лечения. У ряда больных может отмечаться увеличение пульсовой волны шейных вен. Согласно статистике у 80% совершенно здоровых людей встречается первая степень недостаточности трехстворчатого клапана.
- Если отмечается трикуспидальная регургитация 2 степени, то речь идет о том, что струя обратного тока крови составляет в диаметре два сантиметра. В этот период основная терапия направлена на устранение причины. Иногда больному рекомендуется прием вазодилятаторов и мочегонных средств.
- При третьей степени этого процесса струя становится более двух сантиметров. Проявляется это в виде развития правожелудочковой недостаточности и развитию фибрилляции предсердий. С обеих сторон грудины выслушивается пансистолический шум, который усиливается на вдохе.
- Четвертая степень характеризуется практически полным открытием отверстия, и распространением на весь правый желудочек. Происходит нарастание симптоматики и значительное ухудшение состояния больного.
Степень нарушения при данной патологии ставится на основе данных допплеровской Эхо КГ. Для получения дополнительных сведений проводится ЭКГ и рентгенография.
Основными признаками этого состояния являются:
- пульсация шейных вен;
- иррадиация пульсовой волны в области печени (бывает не всегда);
- отеки дистальной части ног;
- одышка, акроцианоз;
- легочная гипетензия;
- парадоксальное движение межжелудочковой перегородки;
- появление асцита и другие признаки печеночной недостаточности.
Как лечить трикуспидальную регургитацию?
Лечение требуется в том случае, когда трикуспидальная регургитация начинает проявляться клинически, то есть со второй по четвертую степень. Консервативная помощь заключается в устранении основного заболевания, а также симптоматической терапии.
Если лечение при помощи лекарственных средств не приносит результата, а степень недостаточности нарастает, то больному рекомендуется хирургическое вмешательство.
Основными видами операций при данной патологии являются:
- Протезирование клапана. Показано при нарушении функции клапана вследствие поражения его при пороке или карциноидном синдроме. В последнее время практикуется с этой целью брать клапан свиньи. Это существенно снижает вероятность отторжения и развития эмболических осложнений. Обычно поле операции больной в течение 10 лет чувствует себя хорошо. После чего клапан изнашивается, и требуется повторная операция.
- Анулопластика. Проводится при расширении отверстия между правым предсердием и желудочком.
- Пластика клапана или его сшивание. Также является необходимой при его деструкции.
Профилактические мероприятия по предотвращению развития трикуспидальной недостаточности заключаются в своевременном выявлении и лечении заболеваний сердечной мышцы.
Прогноз по данной патологии сделать трудно, поскольку она редко встречается в чистом виде. Очевидно, что для определения дальнейшего качества жизни больного, и степени вероятности гибели, следует учитывать общее состояние, возраст, сопутствующие патологии.
Стеноз легочной артерии у новорожденных встречается довольно часто, в 10% случаев различных заболеваний сердца. При данной патологии наблюдается уменьшение отверстия между заслонками клапана, что расположен на границе легочного ствола и правого желудочка сердца.
Вследствие чего нарушается обычный ток крови, происходит систолическая перегрузка (на пути движения кровообращения имеется препятствие) желудочка, что приводит к его увеличению или гипертрофии.Появляется большой риск снижения сократительной функции желудочка и возникновения несовместимой с жизнью аритмии.
Особенности заболевания
Правому желудочку сердца при стенозе легочной артерии необходимо интенсивно трудиться, с постоянной перегрузкой, что не может не сказаться на всей работе сердца. Размер отверстия между клапанами может быть разным.
Например, при отверстии в 1 мм новорождённому показана срочная операция, в противном случае летального исхода не избежать. А с отверстием допустимых размером человек может жить долгое время, не подозревая о своем недуге.
Потому что проявления болезни не очень выражены: пониженное давление в правом отделе сердца и дрожание над ним.
Так как причину нарушения кровотока устраняют при рождении или в течение нескольких лет жизни, то взрослые в очень редких случаях сталкиваются с данной патологией.
Причины
Достаточно не изучены причины и условия происхождения заболевания.
Однако воздействие некоторых физических, химических и биологических факторов на организм беременной женщины негативно сказывается на нормальном развитии малыша, его органов и систем.
А это влечет за собой развитие различных патологий и первой, обычно, страдает сердечно-сосудистая система. Рассмотрим наиболее явные причины возникновения стеноза легочной артерии у новорожденных:
- наследственность;
- инфекционные заболевания, которые мать перенесла в первом триместре беременности (краснуха);
- прием лекарственных препаратов;
- многоплодная беременность;
- первая беременность после 35 лет;
- хромосомные заболевания;
- нарушенное фетоплацентарное (между матерью и плодом) кровообращение.
Разновидности патологии
Сужение сосудов происходит в разных местах, поэтому выделяют несколько видов стеноза: клапанный, надклапанный и подклапанный. Клапанный — наиболее частая форма проявления заболевания, почти у 90% случаев. При этом наблюдается срастание створок клапана и небольшое отверстие посередине.
Надклапанный стеноз характеризуется многочисленными уменьшениями окружности артерии, полной или неполной мембраной (тонкая пластинка), врожденным недоразвитием. Воронкообразное сужение сосуда в выносящем отделе правого желудочка свойственно подклапанному стенозу.
Противоестественное увеличение фиброзной и мышечной ткани значительно усложняет выброс крови в лёгочный круг кровообращения.
Стадии развития заболевания
Стадии стеноза легочной артерии значительно отличаются характером проявления и признаками:
- умеренный стеноз (стадия 1, больной не чувствует дискомфорта, только ЭКГ показывает перегруженную работу правого желудочка);
- выраженный стеноз (стадия 2, повышается верхнее артериальное давление);
- резкий стеноз (стадия 3, имеются симптомы нарушения кровообращения, наблюдаются сбои сердечно-сосудистой системы);
- декомпенсация (4 стадия проявления стеноза, при которой отчетливо видно нарушение питания сердечной мышцы, кровотока, но из-за сократительной недостаточности правого желудочка давление часто бывает пониженным).
Признаки
Стеноз легочной артерии можно заподозрить до рождения ребенка, когда беременная проходит плановое УЗИ. При тяжелой форме патологии легочной артерии у новорожденного появляется одышка, синеет носогубный треугольник, наблюдается сильная пульсация сосудов в области шеи, начинают нарастать признаки сердечной недостаточности. При легком течении болезнь может долго не проявлять себя.
Диагностика
Однако подтвердить диагноз кардиолог сможет только после дополнительной диагностики.
Сначала выявляют признаки перегрузки правых отделов сердца с помощью электрокардиографии, проводят рентгенологическое обследование, при котором отчетливо видно сужение устья легочной артерии.
Для уточнения и подтверждения диагноза кардиолог назначает эхокардиографию, которая выявляет многие аномальные особенности строения сердца, в том числе патологию клапанов.
Лечение
С умеренным стенозом новорожденных наблюдают. Небольшое сужение сосуда не нужно оперировать, так как со временем данная проблема может исчезнуть. При более тяжелых формах показана единственная и действенная методика лечения — хирургическое вмешательство.
Операцию проводят на 2-3 день после рождения или в течении первого месяца жизни ребенка.
Перед операцией врач назначает медикаментозное лечение, чтобы немного улучшить самочувствие больного и для профилактики инфекционного эндокардита (воспаление внутренней оболочки сердца).
Профилактика
Наиболее эффективной профилактикой данной патологии является обеспечение благоприятных условий для нормального течения беременности.
Поэтому не следует контактировать с людьми, которые больны инфекционными заболеваниями, избегать опасных внешних факторов (физические, биологические, химические).
Будущая мать должна ответственно относиться к поставленному диагнозу ее будущего ребенка и соблюдать все назначения врача.
Современная медицина достаточно подготовлена в борьбе со стенозом легочной артерии у новорожденных. Кардиологи вовремя выявляют заболевание и не дают ему развиваться дальше. Они проводят своевременное оперативное вмешательство, устраняют видимые симптомы стеноза. Благодаря таким процедурам ребенок имеет все шансы прожить долгую и полноценную жизнь.
Источник: http://sindrom.lechenie-gipertoniya.ru/gipertoniya/fiziologicheskaya-regurgitatsiya-na-klapane-legochnoj-arterii/
Процесс регургитации
Кровь постоянно циркулирует из одного сердечного отдела в другой. Она направляется из легочных артерий к легким, потом, обогатясь кислородом, возвращается в сердце и поступает в большой круг кровообращения.
Понятие «регургитация» применимо к различным видам сердечных клапанов, на которых возможно возникновение обратного тока крови.
Возвращаться может разный объем крови – с учетом ее количества определяется степень регургитации.
Как появляется легочная регургитация?
Когда миокард и весь клапанный аппарат нормально функционирует, во время сокращения сердечной камеры клапанные створки закрываются плотно. Из-за различных заболеваний сердечных клапанов данные функции могут быть нарушены.
Появление легочной регургитации обычно связано с нарушением функционирования клапана легочной артерии. В таком случае кровь во время расслабления сердца отправляется обратно в желудочек из легочной артерии.
Причины развития
Во время регургитации пульмонарного клапана легочной артерии происходит обратное переливании крови из артерии в желудочек и предсердие правого отдела сердца в состоянии диастолы. Данное отклонение может развиться по разным причинам:
- Первичная и вторичная легочная гипертензия,
- Хронические и острые болезни системы легких и бронхов, в том числе и эмфизема, обструктивные заболевания дыхательной системы,
- Патологическое изменение строения сердца в результате ишемии, врожденных и приобретенных пороков, кардиомиопатии,
- Образование тромбов в легочной артерии,
- Синдром Пиквика, характеризующийся дыхательной недостаточностью,
- Митральный стеноз,
- Поражение клапанных створок сифилисом,
- Эндокардит инфекционного происхождения,
- Ревматическое хроническое заболевание сердца,
- Карциноидный синдром,
- Употребление наркотических веществ посредством инъекций.
Проявление дисфункции клапана легочного ствола
Регургитация на клапане легочной артерии 1 степени зачастую протекает без особых признаков. В отдельных случаях отмечаются симптомы функциональной недостаточности сердца, связанные с нарушением работы правого желудочка.
Первая стадия трикуспидальной регургитации не вызывает значительных изменений в системе сосудов человека. Попадание существенных объемов крови в желудочек может привести к увеличению толщины его стенок, а впоследствии дилатации.
Данные изменения провоцируют возникновение признаков острой недостаточности клапана легочной артерии и сердца, застойные явления в венозной системе.
Главными признаками регургитации легочной артерии считаются:
- Посинение кожи,
- Частая одышка,
- Отечность,
- Учащенный пульс.
На фоне врожденных патологий сердца признаки болезни могут быть обнаружены на протяжении первых месяцев после появления ребенка на свет. В большей части случаев они проявляются в тяжелой форме и не поддаются компенсации.
Болезнь сопровождается цианозом кожи, недостаточностью дыхательной функции, симптомами нарушения работы правого желудочка. В самых тяжелых проявлениях данная патология приводит к остановке сердца.
По этой причине беременным женщинам назначается УЗ диагностика, при которой можно определить пороки и патологическое развитие плода.
Внимание: физиологическая пульмонарная регургитация (вне патологий) протекает без явных клинических признаков и не опасна для здоровья.Такие явления возникают и на других клапанах сердца. Симптомы трикуспидальной регургитации и недостаточности клапана могут себя проявить только при забросе большого объема крови в правое предсердие, что вызывает дилатацию и гипертрофию правого желудочка с дальнейшими нарушениями гемодинамики.
Читать еще: Индекс распределения эритроцитов понижен что это значит
Недостаточность митрального клапана приводит к перегрузке левого предсердия в первую очередь, а затем и желудочка.
Внимание! При регургитации 1 степени обратное возвращение крови в характеризуется незначительным объемом, и само по себе не может чрезмерно нагрузить желудочек. Поэтому во время данного процесса размеры полостей и толщина миокарда не нарушается, нет негативных гемодинамических изменений.
Способы диагностики
Диагноз может быть поставлен с учетом анамнеза, жалоб, осмотра и исследования пациента. В случае отсутствия клинических проявлений недостаточного кровоснабжения жалобы пациентами не предъявляются. Поэтому многие люди часто даже не знают, что у них присутствует пульмональная регургитация.
При нарушении кровообращения жалобы могут быть на учащенное сердцебиение, одышку, резкое беспричинное изменение сердечного ритма, боль в левой стороне груди, отечность конечностей, особенно по вечерам, боли в области брюшины по причине роста размера печени.
Анамнез дает возможность выявить хронические болезни, ранее пережитые операции, которые могли стать причиной эндокардита, травмы предсердий, узнать, не делал ли пациент наркотических уколов.
С использованием инструментальных диагностических методов можно получить точную информацию о регургитации. Применяется эхокардиографическое и электрокардиографическое исследование, а также метод допплерографии. Кардиограмма показывает наличие признаков перегруженности или увеличения размеров правых отделов сердца, нарушения ритма, функциональность клапана ЛА.
С помощью УЗИ сердца дается оценка размерам органа, изменениям его структуры и величины, работе левого и правого предсердий и фракции выброса. Допплерография помогает установить, есть ли вообще легочная регургитация, и какова ее степень.
Лабораторные анализы показывают патологии, сопровождающиеся регургитацией легочной артерии и пульмонарного клапана: нарушения обмена липидов, положительные анализы на ревматизм, наличие реакции Вассермана.
Выбор способа лечения
Лечение зависит от того, по какой причине появилась регургитация на легочной артерии и пульмонарном клапане. Если у человека нет нарушений гемодинамики и изменений в сердечной системе, то он не нуждается в специальном лечении. Такому пациенту достаточно наблюдаться у кардиолога
Важно! Если нарушается сердечная функция на фоне регургитации, то появляется необходимость в обеспечении хирургического и консервативного лечения. Выбор терапевтической тактики зависит от состояния больного, наличия противопоказаний и показаний для тех или иных способов.
Трикуспидальная регургитация
Трикуспидальная регургитация (недостаточность трикуспидального клапана) – это порок сердца, при котором происходит обратный ток крови в фазе систолы через трехстворчатый клапан из правого желудочка в полость правого предсердия.
Читать еще: Виды кровотечений и первая помощь
Как происходит регургитация трикуспидального клапана
Трикуспидальный или трехстворчатый клапан расположен между правым предсердием и правым желудочком, во время диастолы его створки открываются, пропуская венозную кровь из правого предсердия в желудочек. Во время систолы (сокращения) створки клапана плотно закрываются, и поступившая в правый желудочек кровь попадает в легочную артерию, а затем в легкие.
При регургитации трикуспидального клапана кровь из правого желудочка не полностью поступает в легочную артерию, а частично возвращается в правое предсердие, возникает обратный заброс крови – регургитация. Это происходит вследствие дисфункции трехстворчатого клапана – при неплотном смыкании его створок не закрывается полностью вход в правое предсердие.
При трикуспидальной регургитации из-за повышенной нагрузки предсердие гипертрофируется, а затем происходит растяжение мышц и его увеличение в размерах.
В свою очередь, это приводит к попаданию большого количества крови из предсердия в правый желудочек в период диастолы, его дальнейшей гипертрофии и нарушению функций, что провоцирует застой в большом круге кровообращения.
Причины и виды трикуспидальной регургитации
Недостаточность трехстворчатого клапана бывает нескольких видов:
- Абсолютная или органическая недостаточность. Патология вызвана поражением створок клапана, таких как пролапс клапана (провисание створок), вследствие врождённого заболевания – дисплазии соединительной ткани, также к причинам возникновения относят ревматизм, инфекционный эндокардит, карциноидный синдром и другие;
- Относительная или функциональная недостаточность. Возникает при растяжении клапана, вызванного сопротивлением оттоку крови из правого желудочка, при выраженной дилатации полости желудочка, обусловленной высокой легочной гипертензией или диффузным поражением миокарда.
По степени выраженности обратного тока крови трикуспидальную регургитацию делят на четыре степени:
- 1 степень. Едва определяемое обратное движение крови;
- 2 степень. Регургитация определяется на расстоянии 2 см от трикуспидального клапана;
- 3 степень. Обратное движение крови из правого желудочка выявляется на расстоянии более 2 см от клапана;
- 4 степень. Регургитация характеризуется большим протяжением в полости правого предсердия.
Степень выраженности возврата крови определяется при помощи эхокардиографического исследования.
Описание трикуспидальной регургитации 1 степени
При регургитации 1 степени, как правило, симптомы заболевания себя ничем не проявляют, и оно может быть обнаружено лишь случайно при проведении электрокардиографии.
В большинстве случаев трикуспидальная регургитация 1 степени не требует лечения и может рассматриваться как вариант нормы.
Если развитие заболевания, спровоцировано ревматическими пороками, легочной гипертензией или другими болезнями, необходимо проводить лечение основного заболевания, вызвавшего незначительный дефект створок трикуспидального клапана.
Читать еще: Блокада левой ножки пучка Гиса
У детей эту степень регургитации считают анатомической особенностью, которая со временем может даже исчезнуть – без наличия других сердечных патологий, она обычно не оказывает влияние на развитие и общее состояние ребенка.
Симптомы трикуспидальной регургитации
При трикуспидальной регургитации 2 степени, как и при других степенях, заболевание часто протекает без явно выраженных симптомов. При тяжелом протекании заболевания возможны следующие проявления:
- Слабость, быстрая утомляемость;
- Повышение венозного давления, приводящее к набуханию вен шеи и их пульсации;
- Увеличение печени с характерной болью в правом подреберье;
- Нарушения сердечного ритма;
- Отеки нижних конечностей.
При аускультации (выслушивании) выявляется характерный систолический шум, лучше прослушиваемый в 5–7 межреберье с левого края грудины, усиливающийся на вдохе, негромкий и непостоянный. При увеличении правого желудочка и большом объеме крови, поступающей в него во время диастолы, систолический шум выслушивается и над правой яремной веной.
Диагностика трикуспидальной регургитации
Для диагностики трикуспидальной регургитации кроме анамнеза, физикального осмотра и аускультации проводят следующие исследования:
- ЭКГ. Определяются размеры правого желудочка и предсердия, нарушения сердечного ритма;
- Фонокардиограмма. Выявляется наличие систолического шума;
- УЗИ сердца. Определяются признаки уплотнения стенок клапана, площадь предсердно-желудочкового отверстия, степени регургитации;
- Рентгенография грудной клетки. Выявляется расположение сердца и его размеры, признаки легочной гипертензии;
- Катетеризация полостей сердца. Метод основан на введении катетеров для определения давления в полостях сердца.
Кроме этого, может быть использована коронарокардиография, проводимая перед оперативным вмешательством. Она основана на введении в сосуды и полости сердца контрастного вещества, для оценки движения тока крови.
Лечение трикуспидальной регургитации
Лечение порока может проводиться консервативным либо хирургическим методом. Оперативный метод может быть показан уже при 2 степени трикуспидальной регургитации, если она сопровождается сердечной недостаточностью или другими патологиями. При функциональной трикуспидальной регургитации лечению в первую очередь подлежит заболевание, вызвавшее поражение.
При медикаментозной терапии назначаются: диуретики, вазодилататоры (препараты, расслабляющие гладкую мускулатуру стенок кровеносных сосудов), препараты калия, сердечные гликозиды.
Если консервативное лечение оказывается неэффективным, назначается оперативное вмешательство, включающее в себя пластические операции или аннулопластику и протезирование.
Пластические операции, шовная и полукружная аннулопластика выполняются при отсутствии изменений створок клапана и расширении фиброзного кольца, к которому они прикреплены.Протезирование показано при недостаточности трикуспидального клапана и крайне тяжелых изменениях его створок, протезы могут быть биологическими либо механическими. Биологические протезы, созданные из аорты животных, могут функционировать более 10 лет, затем старый клапан заменяется на новый.
При своевременно начатом лечении трикуспидальной регургитации прогноз благоприятный. После его проведения больным необходимо регулярно наблюдаться у кардиолога и проходить обследования для предотвращения осложнений.
Источник: http://amt-market.ru/serdtse/legochnaya-regurgitatsiya-1-stepeni-u-rebenka.html
