Перебои в ритме сердца во время нагрузок
Содержание
Перебои в сердце: что делать, если сердце бьется с перебоями и как лечить нарушение ритма?
Из статьи вы узнаете особенности нарушения сердечного ритма, когда сердце бьется неравномерно – с перебоями, пропусками. Что делать и как лечиться патология?
Что называют перебоями в сердце?
Перебои в работе сердца – это аритмии, которые говорят о том, что сердце работает неправильно по сравнению с нормой (быстро или медленно), на фоне нерегулярного сокращения миокарда. Суть – изменение условий генерации сердечных импульсов или нарушение проводящих путей по физиологическим или патологическим причинам, которые приводят к нарушению основных сердечных функций:
- автоматизма – формирование импульса кардиоцитами синусового узла;
- возбудимости – генерация электропотенциала в соответствии с полученным раздражением;
- проводимости – возникновение препятствий на пути проведения импульса;
- сократимости – нарушение сократительной функции миокарда;
- рефрактерности – электроинерция импульсов;
- абберантности – проведение импульса по обходным путям проводящей системы сердца.
Может быть нарушена только одна функция или несколько – результатом становятся перебои в сердце или аритмия (в случае перебоев правильнее говорить о дизритмии).
Виды аритмий
Нормальное сокращение сердечной мышцы – гарантия оптимальной работы всего организма.
Сердце бьется с перебоями, если происходит поражение клеток водителя ритма, и волна возбуждения частично теряет свою способность активировать сокращение миокарда.
Нормальная ЧСС составляет от 60 до 90 равномерных ударов/минуту. При изменении этой частоты в любую сторону на фоне потери ритмичности возникают три основных нарушения:
Тахикардия или брадикардия расцениваются в качестве перебоев, если ритм сердца, то ускоряется, то замедляется, возвращаясь в промежутках к норме. Такие приступы получили название пароксизмов.В свою очередь, тахикардия делится на несколько видов.
- По локализации: на синусовую, предсердную, желудочковую, атриовентрикулярную.
- По течению: на острую, пароксизмальную и рецидивирующую, которую и называют перебоями в работе сердца в состоянии покоя.
- По механизму развития на: возвратную, автоматическую, очаговую.
Любое нарушение ритма в виде тахикардии может стать причиной летального исхода.
Экстрасистолия по локализации имеет аналогичную градацию, по частоте сокращений делится на редкую (30/час). По плотности различают парные и одиночные экстрасистолы.
Брадикардия различается по типу (синдром слабости синусового узла, блокада проведения электроимпульсов) и течению (пароксизмальная и хроническая).
Почему сердце бьется с перебоями
Перебои в сердце имеют свои причины: физиологические и патологические, которые знакомы практически каждому. К первой группе относятся: психоэмоциональное перенапряжение, стрессовая ситуация, переутомление, злоупотребление алкоголем или никотином, крепким чаем, кофе, энергетиками, прием гормональных препаратов, диуретиков, бронхо- и спазмолитиков, гипотензивных средств.
Сюда же включены атмосферные, природные явления, метеочувствительность, физические нагрузки, изменение климата, подъем в горы, на высоту, резкое изменение положения тела (ортостатика). С устранением триггера исчезает аритмия.
Ко второй группе относятся многие заболевания, которые по причинам перебоев в работе сердца делятся на кардиальные и внекардиальные:
| ИБС: стенокардия любой формы, ОИМ, постинфарктный кардиосклероз, безболевая латентная ишемия миокарда. Симптомы: загрудинный дискомфорт, боли в грудной клетке с разной иррадиацией, купируются нитроглицерином и отдыхом | ВСД: головная боль, чувство удушья, страха, скачки АД, беспокойство |
| Гипертоническая болезнь с цефалгиями, вертиго, мельканием мушек перед глазами, звоном в ушах | Тиреотоксикоз: перепады настроения, нарушения сна, повышенная возбудимость, диспепсия, сухость слизистых полости рта, кожный зуд |
| СН с одышкой и пастозностью тканей лица, ног | Опухоль надпочечников: тахикардия, гипертония, одышка |
| Пороки сердца: врожденные или приобретенные | Анемия: одышка, вертиго, бледность и сухость кожи, ломкость ногтей, волос |
| Миокардиты с аритмиями, гипертермией, одышкой, артралгиями, пастозностью, кожными сыпями | Острая кровопотеря – предшествует анемии и имеет аналогичную симптоматику |
| Кардиомиопатия с нарастающей слабостью, диспноэ | Гипертермия неясного генеза |
| Инфекционный эндокардит с длительным субфебрилитетом, температурными свечками, кожными высыпаниями, артралгиями, миалгиями, одышкой, отеками | Электролитный дисбаланс с мышечными спазмами, диспепсией, раздражительностью |
| Перикардиты с аналогичной симптоматикой: экссудативные с выпотом и адгезивные (сухие) | ОРВИ |
| ТЭЛА – спонтанная одышка. температура, обморок, часто на фоне тромбофлебита | Обострение хронических патологий ЖКТ и легких |
Диагностика
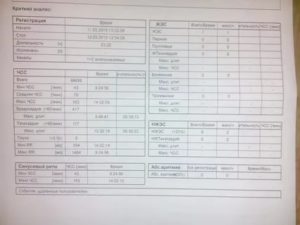
Золотым стандартом в диагностике аритмий является ЭКГ и ее разновидности: Холтер, кардио-УЗИ. На диагностической бумажной ленте или мониторе компьютера отчетливо видны проявления экстрасистол, пароксизмы, замедление-учащение ритма. Без ЭКГ поставить точный диагноз аритмий невозможно.
Симптоматическое лечение
Лечить сердце, которое работает с перебоями, замирает принято симптоматически, препаратами нескольких фармакологических групп: антиаритмиками (Пропафенон, Пропранолол, Кордарон, Верапамил), сердечными гликозидами (Дигоксин, Целанид, Строфантин), растительными седативными средствами (Пустырник, Пион, Валириана), комбинированными успокоительными (Валокордин, Корвалол, Валосердин), метаболическими препаратами (Панангин, Милдронат, Мексидол).
Лечение каждого вида нарушения ритма имеет свои особенности. Например, тахикардия имеет два подхода к терапии: восстановление ритма и поддержание результата или контроль уровня ЧСС без восстановления ритма. Правила действуют общие:
- восстанавливают ритм у молодых без нарушения функционального потенциала сердечной мышцы;
- поддерживают ЧСС до 90 ударов/минуту в покое и не выше 115 – при нагрузке;
- антикоагулянты на основе гепарина используют для профилактики тромбоза;
- лечат первопричину аритмии.
Восстановить ритм можно несколькими путями:
| Перезапустить миокард | Лекарства типа Пропафенона или электроразряд (можно комбинировать) |
| Медикаментозная схема | Блокаторы кальция (Норваск) и бета-рецепторов (Беталок), сердечные гликозиды (Коргликон) |
| Абляция – деструкция патологических очагов | Через катетер, эндоваскулярно, холодом, прижиганием, оперативно |
| Установка искусственного водителя ритма | Кардиостимулятор, кардиовертер-дефибриллятор |
Контроль уровня тахикардии осуществляют антиаритмиками. Эффективность коррелируется причиной: при тахикардиях на фоне хронической патологии прием лекарств – пожизненный.
Лечение экстрасистолии включает: бета-блокаторы и абляцию. При брадикардии лечат первопричину замедления ЧСС, подключают ксантины и холинолитики, устанавливают кардиостимулятор. Физиологическая брадикардия спортсменов и беременных не требует вмешательства.
К какому врачу надо обратиться
Перебои в сердце и другие нарушения ритма лечат терапевты и кардиологи, в специализированных центрах – аритмологи. Если сердце бьется с перебоями редко, пропуски ударов носят эпизодический характер, негативная симптоматика отсутствует, к врачу можно обратиться в плановом порядке. Сначала – это должен быть участковый терапевт.
Врач назначит полное клинико-лабораторное обследование, а после получения результатов определится с дальнейшим ведением пациента. Если нужно, даст направление к кардиологу, а в сложных случаях – к аритмологу. При наличии направления от участкового врача все консультации узких специалистов (в любой клинике) бесплатны по полису ОМС.
Если ощущение перебоев в работе носит постоянный характер, сопровождается тревожными симптомами, стоит посетить врача немедленно.
С сердцем не шутят: одышка, загрудинный дискомфорт, боли в области сердца с иррадиацией под лопатку, в левую руку, нижнюю челюсть – плохой прогностический признак. Если клиническими проявлениями становятся одышка, пастозность тканей, вертиго, цефалгии, предобморочные состояния, потеря сознания, необходимо вызвать Скорую.
Существует ли профилактика?
Специфической профилактики аритмий не существует. Чаще всего – это либо преходящее, спонтанно возникающее состояние, которое исчезает после устранения триггера, вызвавшего нарушение ЧСС, или симптом, который сопровождает тяжелую соматическую патологию. В обоих случаях о профилактике говорить не приходится.
Конечно, нужно придерживаться здорового образа жизни: правильного питания, контроля за весом, отсутствия гиподинамии, бесконтрольного приема лекарств, сверхтяжелых физических и психоэмоциональных нагрузок. Нужен разумный и регулярный отдых, прогулки на природе, перед сном, закаливание. Обязательна ежегодная диспансеризация.
Если сердце бьется с перебоями, неравномерно по причинам внесердечного происхождения, ситуация полностью излечима при условии коррекции основной патологии.
При сердечных триггерах прогноз коррелируется степенью нарушения кровотока. Нельзя забывать, что хронические заболевания постоянно прогрессируют и требуют пристального внимания к себе.Пароксизмы – одна из самых частых причин внезапной смерти.
Последнее обновление: Март 2, 2020
Источник: https://sosudy.info/pereboi-v-rabote-serdca
Причины перебоев в работе сердца в состоянии покоя

Ощущения, которые больные описывают как «перебои в сердце», являются проявлением аритмии – нарушения сердечного ритма. Разновидностей аритмий существует несколько:
- Учащенное сердцебиение (тахикардия).
- Замедленное сердцебиение (брадикардия).
- Внеочередные сердечные сокращения (экстрасистолия).
- Прекращение проведения электрического импульса по сердцу – блокады.
Больные аритмиями характеризуют работу своего сердца во время приступов по-разному: как «провалы», «замирания», «выскакивание», «кувырки» или «спотыкания» сердца. При этом могут присутствовать и другие симптомы: боль в груди, головокружение, одышка, обмороки, отеки, пульсирование сосудов шеи.
Причины перебоев в работе сердца
Сердце может вести себя ненормально (колотиться, выпрыгивать из груди, замирать) после физических нагрузок и в состоянии нервного перевозбуждения у абсолютно здоровых людей. А вот в состоянии покоя нарушения сердечной деятельности всегда возникают только в том случае, если имеется болезнь. Прежде всего, это могут быть патологические изменения в сердце:
- Ишемическая болезнь, при которой миокард не обеспечивается должным образом кислородом.
- Артериальная гипертензия, сопровождающаяся значительной перегрузкой левых отделов сердца.
- Кардиологические пороки, для которых характерно серьезное нарушение гемодинамики и как результат – неправильное распределение нагрузки на камеры сердца.
- Воспаление сердечной мышцы.
- Кардиомиопатия – структурное и функциональное поражение миокарда (часто неизвестной природы), при котором полость сердца либо расширяется, либо сужается.
Кроме того, перебои в работе сердца могут появляться и при некардиальных недугах:
- При заболеваниях эндокринной системы. В первую очередь – щитовидной железы и надпочечников.
- При тяжелой анемии.
- При вегетативных расстройствах. У больного могут возникать вегетативные кризы.
- При патологиях нервно-психической сферы – психозах, неврозах, длительных стрессах и т.п.
- При электролитном дисбалансе (в частности, при гипокалиемии).
- При обезвоживании.
- При остеохондрозе. Защемление нервных корешков при этом заболевании может появляться дискомфортом в области сердца.
Небольшое количество экстрасистол практически всегда есть у здорового человека, и он также может иногда испытывать чувство перебоев в покое.
Опасны ли перебои в работе сердца?
Перебои в сердце необходимо считать тревожным признаком в следующих случаях:
- Если неприятные ощущения повторяются несколько раз в неделю или беспокоят постоянно.
- Если длительность приступов каждый раз увеличивается.
- Если неровность работы сердца сопровождается сильным болевым синдромом, заметной бледностью, обмороками или усиливающейся одышкой.
Также стоит отметить, что выраженность субъективных ощущений больного не всегда отражает серьезность заболевания. Зачастую сильные и частые перебои в работе сердца являются следствием неприятных, но безобидных заболеваний, например вегетативной дисфункции.
Действительно серьезные недуги, например, тяжелые аритмии (трепетание, мерцание предсердий, экстрасистолия) и инфаркт миокарда могут обнаруживаться только по ЭКГ. Поэтому точный ответ на вопрос о том, несут ли опасность описанные ощущения в сердце, должен дать врач после полного обследования пациента.
Что делать, если сердце работает неровно?
Если перебои в работе главного органа кровеносной системы возникают изредка и не приносят особого дискомфорта, можно в плановом порядке посетить терапевта, семейного врача или кардиолога (каждый из этих специалистов в силах оказать квалифицированную помощь при аритмии).
Если же перебои беспокоят регулярно и преимущественно в состоянии покоя, необходимо обязательно показаться доктору в ближайшие дни.
Оставлять без внимания эти нарушения нельзя, поскольку многие заболевания, проявляющиеся таким образом, являются смертельно опасными, и только своевременная их диагностика может спасти больному жизнь.
Чтобы выявить причину сердечных перебоев, следует пройти комплексное обследование, включающее:
- ЭКГ.
- Холтеровский мониторинг – суточную запись ЭКГ специальным портативным прибором. Это исследование является «золотым стандартом» в диагностике аритмий. Нарушения ритма у больного присутствуют не всегда, поэтому во время посещений больницы ЭКГ может быть в пределах нормы, а проблемы-то с сердцем есть. Они могут проявить себя только тогда, когда больной будет уже дома. Для таких случаев как раз и был создан холтеровский мониторинг.
- Пробы с физической нагрузкой (тредмил-тест). В ходе данной пробы пациенту дают определенные задания (чаще всего требуется пройти по беговой дорожке) и во время их выполнения непрерывно регистрируют ЭКГ и величину артериального давления.
- УЗИ сердца.
- Общий анализ крови.
- Гормональный профиль.
- Анализ крови на электролиты.
- Рентген грудной клетки.
- Консультацию невропатолога, эндокринолога и других специалистов по показаниям.
Если же ощущение перебоев сопровождается одышкой, головокружением, болью в груди, необходимо вызвать «скорую». Такое состояние требует госпитализации и оказания больному экстренных лечебных мер.
Лечение перебоев в работе сердца
Подход к лечению сердечных перебоев определяется причиной развития данного симптома.
В одних ситуациях эффективной будет консервативная терапия, в других может понадобиться и оперативное вмешательство (например, стентирование коронарных артерий при тяжелой ишемии сердца), в третьих – врачи ограничатся наблюдением и общими рекомендациями (по режиму, диете, физической активности). Однозначным является лишь то, что без устранения причины никакое даже самое современное антиаритмическое лечение не даст действительно хорошего результата.
Вторым фактором, определяющим тактику лечения неровной работы сердца, является характер и потенциальная опасность нарушений ритма. При некоторых из них у больного может даже остановиться сердце.
Поэтому врачи будут предпринимать активные лечебные меры и, если лекарственная терапия окажется малоэффективной, порекомендуют оперативное вмешательство (например, радиочастотную абляцию аритмогенного очага в миокарде или установление кардиостимулятора).Что касается симптоматического лечения сердечных перебоев, то его проводят следующими группами лекарственных средств:
- Антиаритмическими препаратами. При каждом из видов аритмий показаны определенные лекарства из этой группы, поэтому пить таблетки, помогающие кому-то из родственников избавиться от приступа, категорически запрещено.
- Седативными средствами – растительными или синтетическими. Переживание и беспокойство – это факторы, провоцирующие появление перебоев в сердце, поэтому их необходимо исключить.
- Метаболическими препаратами. Лекарства данной группы улучшают обменные процессы в миокарде, что способствует более эффективной работе сердечной мышцы.
Помимо этого, при перебоях в работе сердца очень важно, чтобы больной бросил пить и курить, начал правильно питаться, обогащая свой рацион полезной для сердца пищей, по возможности отказался от тяжелой физической работы, пересмотрел режим дня, уделяя отдыху и сну достаточное количество времени. Не меньшее значение имеет и регулярное посещение кардиолога с обязательной регистрацией ЭКГ и сдачей необходимых анализов крови.
Источник: https://KardioPortal.ru/content/prichiny-pereboev-v-rabote-serdca-v-sostoyanii-pokoya
Допустимые и запрещенные физические нагрузки при аритмии
Нарушения возникновения и проведения сердечного импульса (аритмия) может быть при болезнях сердца или сбоях регуляции сердечно-сосудистой системы на фоне неврологических, гормональных или обменных патологий.
В зависимости от вида и причины аритмии меняются подходы к лечению и рекомендации по режиму активности. Подавляющему большинству пациентов показаны физические нагрузки, но их интенсивность определяется индивидуально.
Всем ли можно заниматься спортом при аритмии
Сердечная мышца тренируется так же, как и остальные мышечные ткани в организме, поэтому для ее нормального функционирования не показано как бездействие, так и чрезмерное напряжение.
При заболеваниях сердечно-сосудистой системы разумные нагрузки оказывают лечебный эффект, стимулируют усвоение глюкозы и кислорода из крови, необходимых для получения энергии.
Регулярные занятия переводят сердце в экономный режим, повышая силу и снижая частоту сердечных сокращений.
Проводящая система сердца
Но при этом есть виды аритмии, при которых имеются противопоказания к занятиям спортом. К ним относятся:
Особенно опасны эти нарушения ритма на фоне перенесенного инфаркта миокарда, аневризмы сердца и сосудов, пороков клапанного аппарата или дефектов перегородок, сердечной недостаточности, начиная со 2Б стадии, артериальной гипертензии и тяжелых сопутствующих заболеваний почек, печени, сахарного диабета.
Рекомендуем прочитать о формах мерцательной аритмии. Вы узнаете о том, что такое мерцательная аритмия, клинических типах фибрилляции предсердия, осложнениях, основных принципах лечения.
А здесь подробнее о лечении мерцательной аритмии.
Допустимые физические нагрузки при аритмии сердца
Для того, чтобы получить пользу от занятий физкультурой при наличии любой разновидности аритмии, необходимо пройти консультацию кардиолога и диагностические тесты. К ним относятся:
- ЭКГ в режиме мониторинга;
- нагрузочный тест на беговой дорожке или велоэргометре;
- УЗИ и ЭхоКГ сердца (при показаниях).
При помощи этих методов можно определить возможный уровень нагрузок и их переносимость, максимальную частоту пульса, при которой можно тренироваться, риск развития осложнений.
Если пациент ранее не занимался спортом, то начинать занятия нужно с пешей ходьбы с постепенным увеличением продолжительности и темпа. В особо сложных ситуациях первым этапом может быть дыхательная гимнастика и простейшая зарядка, ходьба на месте. Главные правила для больных с аритмией – медленный темп, плавные движения и регулярная активность.
Самые полезные виды физических нагрузок при нарушении ритма сердечных сокращений:
- ходьба;
- лечебная гимнастика;
- йога;
- пилатес;
- плавание.
В дальнейшем при нормализации состояния и по согласованию с лечащим врачом может быть добавлены легкий бег, езда на велосипеде, танцы, спортивные игры.
Не показаны при наличии нарушений ритма тренировки с отягощениями, прыжками, борьба, статические упражнения, участие в соревнованиях.
Варианты физических нагрузок при синусовой и мерцательной аритмии
Синусовая аритмия – это нарушение частоты сердечных сокращений, которое возникает в синусовом узле. То есть место генерации сердечных импульсов остается нормальным, но их периодичность нарушается. Такая разновидность является наиболее благоприятной, в отличие от мерцательной аритмии.
Эта патология характеризуется хаотическим и частым сокращением мышечных волокон, при ней может возникнуть такое тяжелое состояние, как фибрилляция желудочков с летальным исходом. Поэтому уровень допустимых физических нагрузок при различных формах аритмии может существенно отличаться.
Синусовая аритмия и спортивные нагрузки
Рекомендации для пациентов с синусовой аритмией обычно позволяют выбрать вид спорта в соответствии с индивидуальными предпочтениями, так как во многих случаях это бывает вариантом нормы у детей и подростков.
Нарушения электролитного состава крови, перепады уровня половых гормонов, вегетососудистая дистония и неврозы, которые вызывают подобное нарушение ритма, легко корректируются и не вызывают значительных осложнений.
Для уточнения диагноза в сомнительных случаях пациентам проводится полное кардиологическое обследование. Критериями допуска к занятиям спортом являются:
- Отсутствие болевого синдрома, слабости, эпизодов потери сознания при физической нагрузке.
- На ЭКГ нет признаков гипертрофии или пониженной активности миокарда.
- Пробы с физической нагрузкой показывают ее хорошую переносимость.
- При мониторировании ЭКГ нет признаков органической патологии.
Мерцательная аритмия и физическая активность
Мерцательная аритмия может возникать в любом возрасте, ее причинами у молодых людей чаще всего бывают ревматические поражения сердца и нарушения деятельности щитовидной железы, а у пожилых – атеросклероз и дистрофия миокарда.
Пароксизмальные (приступы) нарушения ритма опасны, а переход в постоянную форму считается благоприятным исходом. Поэтому, при отсутствии органических изменений миокарда (инфаркт, аневризма, угроза тромбоэмболии, пороки), пациентам со стабильным мерцанием предсердий может быть разрешена физическая активность при соблюдении таких условий:
- Спортивные тренировки запрещены, можно заниматься оздоровительной физкультурой.
- Упражнения только аэробные – ходьба, езда на велосипеде, легкий бег, плавание в бассейне.
- Частота пульса не может быть выше 180 ударов в минуту минус возраст, при этом дыхание носом не должно вызывать затруднений.
- Темп увеличения нагрузок очень медленный.
О дыхательной гимнастике при аритмии и гипертонии смотрите в этом видео:
Аритмия и спорт у детей: что можно и нельзя
Синусовая аритмия у детей бывает нормальным состоянием, не требующим лечения и ограничений в выборе занятий спортом. Но эта разновидность нарушения ритма встречается также при миокардите, пороках строения сердца и сосудов, опухолях и заболеваниях эндокринной системы.
Поэтому перед началом занятий требуется исключить эти причины, пройдя полное обследование у педиатра. Если нет сопутствующих или сердечных болезней, то, как правило, детям можно заниматься спортом, но не допускать чрезмерного перенапряжения. До стабилизации состояния не рекомендуется принимать участие в соревнованиях.
Рекомендуем прочитать о причинах и симптомах мерцательной аритмии. Вы узнаете о причинах ФП, видах и типах мерцательной аритмии, принципах лечении.
А здесь подробнее об особенностях приема и показаниях к назначению Анаприлина при аритмии.
Причины возникновения аритмии после занятий спортом
Редкий пульс (брадикардия) у тренированных спортсменов не является патологическим состоянием, у некоторых он может снизиться до 30 ударов в минуту, не приводя к нарушению снабжения органов кровью, так как компенсируется большим сердечным выбросом.
Основные нарушения ритма после спортивных тренировок проявляются в виде таких форм:
- Дыхательная синусовая аритмия из-за повышенного тонуса парасимпатической нервной системы: на вдохе пульс учащается, на выдохе замедляется.
- Экстрасистолы связаны с перерастяжением полостей сердца и недостатком кислорода при высокой физической нагрузке.
Подобные аритмии не нуждаются в коррекции и проходят бесследно после отдыха. У нетренированных людей одышка и частый пульс могут быть признаками недостаточности функции сердца, поэтому при появлении дискомфорта, а особенно боли в сердце после физических нагрузок, нужно обратиться к кардиологу.
Спортивные нагрузки могут быть рекомендованы кардиологом при нарушении ритма сердца, но при условии, что исключены причины для их развития в виде органических изменений в миокарде. Пациентам с аритмией не показаны силовые упражнения и тренировки с высокой интенсивностью.
Источник: http://CardioBook.ru/fizicheskie-nagruzki-pri-aritmii/
Аритмия после физической нагрузки: причины, опасно ли это, что делать?
После активной тренировки иногда может возникать чувство дискомфорта в области сердца. Оно может проявляться по-разному: учащенное сердцебиение или его замирание. На данное явление стоит обратить внимание, так как это могут быть признаки аритмии, которая появилась вследствие активных физических упражнений или каких-либо отклонений.
Причины возникновения
Человеческое сердце работает беспрерывно всю жизнь, однако в спокойном состоянии оно может биться с частотой 60-90 ударов за минуту, а если человек ощущает беспокойство или активно выполняет физические упражнения, то может участиться до 150. Это явление считается нормальным, если спустя несколько минут сердцебиение приходит в норму.
Работа сердца состоит из двух фаз – систолы и диастолы. При первой фазе оно сокращается, обеспечивая током крови и снабжая кислородом, полезными веществами организм, при второй – отдыхает.
Если одна из фаз по каким-то причинам становится меньше, это грозит появлением перебоев в функционировании сердца, так как оно или не будет успевать снабжать всем необходимым организм, или не сможет полноценно отдыхать.
Все эти факторы могут вызвать аритмию.
Аритмия – это появление нарушений в сердечной функциональности, при которой частота сердечного ритма изменяется. Появляется она тогда, когда проводящая система, которая отвечает за обеспечение регулярных сокращений миокарда, дает сбой.Ритм в этой системе обеспечивают нервные клетки ткани, собранные в узелки, которые регенерируют и проводят сердечные импульсы до миокарда. Под действием импульса он сокращается (систола) и расслабляется (диастола).
Когда происходит нарушение передачи импульса, наступает аритмия.
После активной тренировки сбой ритма может проявиться в виде:
- Синусовой аритмии. Заключается в неправильном чередовании импульсов сердца. Чаще всего проявляется как учащенные сокращения на вдохе и их уменьшение при выдохе. Она не является причиной ухудшения самочувствия и часто проходит сама по себе, без применения лекарственных средств, если задержать дыхание на несколько секунд.
- Экстрасистолии. Возникает из-за перерастяжения сердечных полостей и недостатка кислорода при выполнении физических упражнений. При ее наступлении чувствуются толчки в грудине.
- Синусовой тахикардии. Учащенное биение сердца, при котором количество ударов в течение минуты становится чаще, чем 90.
- Синусовой брадикардии. Характеризуется замедлением сокращений ударов сердца до 50 за минуту. Данный вид аритмии сопровождается слабостью и головокружением.
- Пароксизмальной тахикардии. Это учащенный ритм биения сердца при правильной его работе. Данной аритмии характерно количество ударов от 140 до 240 за минуту. Она может возникать внезапно после упражнений и так же пропадать, сопровождается частым сердцебиением, увеличением потоотделения, слабостью.
- Мерцающей аритмии. Проявляется в беспорядочном сокращении мышечных волокон, при этом предсердие полноценно не функционирует. Количество ударов варьируется между 100 – 160 за минуту. Признаком такой аритмии является то, что пульс меньше, нежели количество сокращений мышцы сердца.
особенность любой аритмии заключается в том, что чаще всего человек не уделяет этому явлению достаточного внимания или вообще не замечает, что функциональный ритм сердца изменился.
Признаки
Любая аритмия в спокойном состоянии человека может не давать о себе знать, и ее возникновение возможно только после физических упражнений.
Основными симптомами могут быть:
- мгновенная боль в верхней части сердца, которая в скором времени проходит;
- ощущения толчков в грудине;
- перебои в ритме сердца или его замирание;
- чувство дискомфорта и умеренной, но продолжительной боли в сердце;
- вены на шее могут выдуваться;
- бледность;
- одышка;
- бросает в жар;
- бессилие, слабость;
- повышенное потоотделение;
- тревожность;
- раздражительность;
- головокружение.
Если у человека имеются еще заболевания сердца или вегетососудистая дистония, симптоматика аритмии будет проявляться сильнее.
Подробнее с признаками аритмии после физических нагрузок Вы можете ознакомиться, просмотрев это видео.
Опасна ли аритмия?
Интенсивность физических упражнений, которые увеличивают нагрузку на работу сердечной мышцы, может иметь негативные последствия. Если симптомы аритмии не исчезли на протяжении 5-10 минут, то стоит нанести визит кардиологу.
Опасность аритмии зависит от того, какая именно ее разновидность проявилась впоследствии физической активности.
Синусовая аритмия и тахикардия часто не нуждаются в проведении лечения, однако иногда они могут свидетельствовать о наличии других более серьезных заболеваний. Синусовая брадикардия опасна тем, что последствием замедления сердечного ритма могут быть обмороки, а в таких случаях увеличивается вероятность остановки сердца.
Если возникла мерцательная аритмия, и лечение не проводилось, могут случиться тромбообразования.
Пароксизмальная тахикардия грозит человеческому организму износом мышцы главного органа вследствие неправильной ее работы.
Экстрасистолия представляет угрозу для здоровья при наличии таких заболеваний, как миокардит, ишемическая болезнь, порок клапанов.
При ухудшении состояния человека после тренировки важна оперативность обращения к врачу, чтобы не только избежать осложнений, но и сохранить себе жизнь.
В общем последствия аритмии могут проявиться следующим образом:
- Образование тромбов в результате нестабильной работы сердца, из-за чего появляется застой крови в сосудах.
- Сердечная недостаточность – следствие отсутствия лечения аритмии, при котором появляются отеки рук, ног и одышка.
- Почечная недостаточность – большая вероятность развития этого недуга при любых сбоях работы сердца.
- Инсульт является следствием троомбообразования, при котором открепившиеся тромбы могут достичь мозговых сосудов и вызвать приступ.
- Аритмогенный шок возникает при фибрилляции желудочков.
- Остановка сердца – очень опасное последствие аритмии, при котором сердце прекращает биться, и наступает клиническая смерть.
Как устраняют приступ?
Чтобы устранить приступ аритмии после физических нагрузок, нужно:
- принять удобное положение (сесть или лечь);
- успокоиться;
- несколько раз глубоко вдохнуть, задержать дыхание и с силой выдохнуть;
- выпить стакан воды, так как иногда обезвоживание становится причиной аритмии;
- принять успокоительные или седативные медикаменты;
- умыться прохладной водой.
Когда приступ миновал, нужно сходить в больницу, где Вас обследует доктор и назначит соответствующее лечение при необходимости. Если же состояние ухудшилось, следует немедленно вызвать скорую помощь.
Для лечения патологической аритмии используют комплекс лекарственных препаратов, который делится на несколько классов:
Класс 1. Содержит препараты, блокирующие натриевые каналы:
- Ia – постепенно замедляют ток (Хинидин, Новокаинамид, Цибензол, Праймалин);
- Ib – возобновляют способность к реполяризации и проводимости (Лидокаин, Тримекаин, Фенитоин, Пентикаинид).
- Ic – замедляют проводимость импульсов (Индекаинид, Этацизин, Аллапинин, Никаинопрол).
Класс 2. Медикаментозные средства, которые ограничивают нервно-симпатическое воздействие на сердце, – бета-адреноблокаторы (Пропранолол, Метопролол, Бисопролол, Надолол, Эсмолол).
Класс 3. Средства, продляющие общий период потенциального импульсного действия (Амиодарон, Дофетилид, Бретилия тозилат, Нибентан, Ибутилид).
Класс 4. Лекарственные препараты, оказывающие блокирующее действие на кальциевые канаты (Верапамил, Бепридил, Дилтиазем, Тиапамил, Галлопамил).
Следует применять медикаментозные препараты приписанным врачом курсом и не бросать их употребление при исчезновении симптомов заболевания.
Для эффективного лечения следует отказаться от употребления алкоголя, никотина и кофеиносодержащих напитков.
Чтобы ликвидировать приступы аритмии в домашних условиях, можно обратиться к народной медицине. Существует целое множество рецептов для борьбы с этим недугом. Вот основные из них:
- Одну столовою ложку высушенных плодов боярышника залить кипятком (1 стакан) и настоять около 2 часов. Перед применением процедить и употреблять по полстакана несколько раз в день перед трапезой.
- В стеклянной емкости смешать в равных пропорциях настойки боярышника, валерианы, пустырника и Корвалол. Принимать такое лекарство нужно на протяжении семи дней в размере одной чайной ложки за 30 минут до еды.
- 200 гр. лимонов натереть на терке вместе с цедрой, соединить с 200 гр. меда и добавить молотые ядра из 10 косточек абрикоса. Данное лекарство следует употреблять перед трапезой за полчаса.
- 25 гр. сухой мелиссы залить кипятком, настоять несколько часов, процедить и пить 2-3 раза в день на протяжении двух месяцев.
- В банку сложить чеснок (3 головки), выжать сок из лимонов (4 шт.) и соединить. Накрыть емкость несколькими слоями марли и поместить в холодильник на пару часов. Перед применением процедить.
- Принять ванну из отвара валерианы (корни).
О том, какие еще средства народной медицины можно применять при аритмии, Вы сможете узнать из этого видео.
Важно осознавать, что народная медицина вряд ли сама сможет купировать заболевание. Она скорее призвана уменьшить симптоматику, и данные рецепты можно использовать как дополнение к основному лечению, но только с согласия врача.
Питание также играет важную роль при борьбе с аритмией. Полезно ввести в рацион продукты, содержащие калий (бананы) и магний (семена тыквы). Они необходимы для правильной работы сердца.
Также рекомендовано употреблять:
- красную рыбу или сардины, тунец и селедку;
- гранат;
- оливковое масло;
- груши;
- сливы;
- малину;
- розмарин;
- репу;
- виноград;
- грейпфрут;
- чеснок;
- персики;
- черную смородину;
- орехи;
- сухофрукты;
- шиповник;
- мед;
- петрушку;
- кукурузу;
- отруби;
- бобовые;
- гречневую, ячневую, овсяную крупу;
- кисломолочные продукты;
- чай черный и зеленый.
Профилактика
Залог хорошего самочувствия после тренировки – это умеренность физических нагрузок, ведь неподготовленный человек, который первый раз пришел в спортзал и сразу начал выполнять интенсивные упражнения, рискует навредить своему здоровью.
Поэтому если есть желание заниматься спортом, нагрузку нужно увеличивать постепенно и наблюдать за реакцией организма. Занятие следует начинать с разминки, чтобы подготовить тело к более сильным нагрузкам.
Также важна регулярность занятий и перерывы между упражнениями, которые дадут возможность восстановить дыхание и сердечный ритм.
Здоровый образ жизни укрепит Ваши достижения и подарит прекрасное самочувствие. В первую очередь, это отказ от вредных привычек (никотин, алкоголь), диетическое питание с высоким содержанием овощей и правильный режим дня и отдыха.Важно уделить внимание иммунитету и уберечь себя от простудных заболеваний, которые тоже могут спровоцировать аритмию. Для этих целей пьют отвар из шиповника, употребляют калину, облепиху и квашеную капусту, богатую витамином С.
После интенсивных тренировок может возникнуть небольшая аритмия. Это считается нормальным явлением, однако оставлять ее появление без внимания нельзя. Важно проследить за тем, какие еще симптомы обнаружились, и как быстро восстановилось дыхание. Если дискомфортные ощущения не исчезли, или приступ аритмии появился снова, нужно обратиться к врачу.
Источник: https://serdce.biz/zabolevaniya/aritmii/aritmiya-posle-fizicheskoj-nagruzki.html
Признаки проблем с сердцем во время тренировок
1. Несмотря на то, что потеть на тренировках нормально, тошнота и холодный пот являются симптомами возможной проблемы.
2. Во время тренировки никогда не должно быть головокружения или предобморочного состояния.
3. Если вы используете пульсометр, стремитесь к показателям частоты сердечных сокращений, не превышающим 60–80% от ваших максимальных значений.
Сидячий образ жизни является главным фактором риска развития сердечных заболеваний. Дефицит физической активности способен повышать риск заболеваний сердца на 50%.
Существуют и другие факторы риска, среди которых употребление большого количества насыщенных жиров, сахарный диабет 2 типа, высокое кровяное давление или гипертоническая болезнь, курение, высокий уровень холестерина, ожирение, отягощенный семейный анамнез по сердечным заболеваниям.
Убрав факторы риска, можно уменьшить шансы развития инфаркта или инсульта, а также необходимость в лечении, в том числе операции шунтирования.
Лучшим способом профилактики сердечных заболеваний является активный образ жизни. Доказано, что аэробные упражнения, например, ходьба, очень полезны для сердца. Они способны убрать некоторые факторы риска – снизить вес и нормализовать кровяное давление.
При этом нагрузки также могут и увеличить риск инфаркта, особенно у людей, уже страдающих от заболеваний сердца или тех, кто не следит за уровнем физических нагрузок.
Почему следует быть осторожным?
Физическая активность очень важна для поддержания здоровья и профилактики сердечных заболеваний. Но, занимаясь тренировками, нужно всегда быть осторожным, особенно если:
— врач сообщил, что у вас есть один или больше факторов риска развития сердечных заболеваний;
— у вас недавно был инфаркт или другие проблемы с сердцем;
— до этого вы вели малоактивный образ жизни.
Почти всегда занятия физкультурой безопасны для людей, страдающих сердечными заболеваниями. Но иногда бывают исключения. Если до этого вы не тренировались, лучше всего начать с небольших нагрузок. Также бывает, что начинать тренировки нужно под пристальным наблюдением медиков.
Несмотря на предосторожности, врачу бывает трудно предугадать все возможные осложнения. Поэтому вам следует предварительно ознакомиться с симптомами, которые могут указывать на серьезные осложнения. Такие знания могут спасти вашу жизнь.
Опасные признаки
Даже если однажды у вас был инфаркт, это не значит, что следующий сердечный приступ будет иметь те же признаки. Следует немедленно обратиться за медицинской помощью, если у вас появился один из следующих симптомов:
Дискомфорт в груди – инфаркт не всегда начинается с острой боли, иногда это просто незначительный дискомфорт, чувство сдавливания или распирания в груди. Боль может появляться и проходить, поэтому бывает трудно распознать серьезную угрозу. Если симптомы длятся несколько минут, сразу прекратите тренировку и обратитесь за медицинской помощью.
Одышка – ощущение нехватки воздуха на фоне дискомфорта в области груди часто является предвестником инфаркта. Одышка может предшествовать появлению дискомфорта в груди или вовсе не сопровождаться таковым.
Головокружение или предобморочное состояние – физические нагрузки могут сопровождаться усталостью, особенно если вы не привыкли тренироваться. Но при этом не должна появляться дурнота или головокружения, это очень опасный симптом, требующий остановки тренировки.
Нарушение сердечного ритма – ощущения замирания или трепетания сердца, сильного сердцебиения может указывать на проблему. При появлении таких симптомов нужно прекратить занятия и обратиться к врачу.
Дискомфорт в других частях тела – это может быть боль, сдавливание или неприятные ощущения в руке, спине, шее, челюсти или желудке. Также эти ощущения могут перемещаться от одной части тела к другой, распространяясь от груди, нижней челюсти или шеи к плечу, руке или спине.
Необычная потливость – когда «бросает в холодный пот» или тошнит, это может быть признаком сердечного приступа. У некоторых людей может быть предчувствие или страх смерти.
Когда есть угроза инфаркта, на счету каждая секунда. Не занимайте выжидательную позицию, а тут же прекращайте тренировку и звоните в скорую, как только заметили у себя признаки надвигающейся катастрофы.
Сердце может остановиться в любую минуту, поэтому следует думать о том, кто сможет вам помочь. Если нет возможности позвонить в скорую помощь, просите кого-то доставить вас в больницу.
Ни в коем случае не садитесь за руль сами.
Медики, прибывшие вам на помощь, могут задать вам следующие вопросы:
Когда появились неприятные ощущения или боль?
Что вы делали в это время?
Боль появилась внезапно или нарастала постепенно?
Замечали ли вы какие-то другие симптомы вроде тошноты, потливости, головокружения или трепетания сердца?
Оцените ваше состояние в настоящий момент от 1 до 10, где 10 – это самое тяжелое.
Будьте готовы ответить на эти вопросы, если придется вызывать скорую помощь, это поможет врачам оценить ваше состояние и выбрать лучшую тактику лечения.
Физические нагрузки помогают профилактировать сердечные заболевания, но делать упражнения нужно с умом, следить за сердечным ритмом и своевременно обратиться за помощью при малейшей угрозе вашему здоровью.
Источник: http://kardiomag.com/post/priznaki-problem-s-serdtsem-vo-vremya-trenirovok--274.html
