Недостаточность аортального клапана: фиброз створок, регургитация до 2-3 степени
Содержание
Симптомы и лечение аортальной регургитации в первой степени
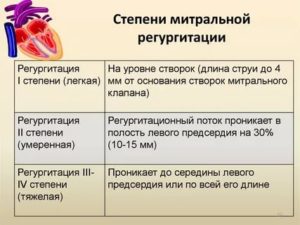
Аортальная регургитация, это дисфункция клапана аорты, при которой створки не закрываются плотно, что ведет к обратному кровотоку в желудочек левой камеры из аорты во время расслабления сердца.
К основным причинам возникновения этого недуга относят – эндокардит, врожденный порок в виде двустворчатого строения клапана, болезни соединительной ткани и другое.
Диагностировать болезнь можно с помощью инструментальных методов, в частности ЭхоКГ.
В статье будет подробно описана симптоматика заболевания, категории развития болезни клапана, а также лечение и врачебные предписания для пациентов с диагнозом аортальная регургитация. По мере ознакомления со статьей, у читателя могут возникнуть вопросы.
Специалисты портала проводят бесплатные консультации 24 часа в сутки.
Комментируйте медицинские обзоры и задавайте дополнительные вопросы.
Признаки заболевания
Аортальная регургитация 1 степени, это довольно распространенное заболевание, которое диагностируется у многих людей, невзирая на половую принадлежность и возрастную группу. Бытует мнение, что недуг не представляет опасности для жизни. Но так ли это?!
На рисунке ниже можно увидеть, как выглядит болезнь.
Заболевание клапана имеет две фазы – острая и хроническая. В первом случае признаки болезни аналогичны недостаточности сердца. Во втором, болезнь протекает без симптомов на протяжении долгих лет. При прогрессировании болезни степень тяжести состояния ухудшается, и появляются следующие признаки:
- Незначительная одышка при выполнении физических упражнений и нагрузках.
- Одышка, при которой человек комфортно себя чувствует только в положении сидя.
- Одышка в ночное время суток.
- Систематические мигрени.
- Учащенный ритм сердца.
- Болевой синдром в грудном отделе диагностируется у 7% пациентов.
- Симптомы эндокардита: снижение веса, лихорадочное состояние, анемия и т.д.
- Дисфункция желудочка левой камеры.
Симптоматическая картина напрямую зависят от тяжести заболевания. По мере того как хронический процесс прогрессирует давление в пульсе и во время систолы в артериях увеличивается. При регулярном обследовании доктор может фиксировать со временем, как толчок в желудочке нарастает и уходит вниз.
На рисунке выше дана наглядная информация о всех признаках проявления заболевания.
Что касается причин возникновения, то в данном случае провоцирующими факторами являются:
- Аномальное строение клапана, обусловленное врожденным дефектом. В медицине принято считать такое проявление индивидуальной особенностью. Лечение не проводится, т.к. отклонение не считается опасным.
- Различные травмы или перенесенные болезни, которые повлияли на изменение тканей. Если аортальная регургитация возникала после ангины или скарлатины, то пациент должен пройти дополнительную диагностику во избежание ревматизма сердечного органа.
- Воспалительный процесс в сухожильных клапанах, в т.ч. разрыв.
При хронической стадии заболевания, доктор во время пальпации может определить течение заболевания по систолическим признакам: дрожь в верхушке сердечного органа, в сонных артериях. Это обусловлено увеличенным ударным объемом и пониженным давлением в аорте во время диастолы. Для того чтобы в полной мере оценить тяжесть недуга, следует пройти ряд обследований и сдать соответствующие анализы.
Диагностические методы
[block id=”1″]Первичный диагноз устанавливается на приеме у кардиолога. Проводится анамнез, осмотр пациента и инструментальные виды диагностики. К ним относят:
- Метод Доплера, который позволяет выявить величину потока регургитации.
- Двухмерное ЭхоКГ. В ходе диагностики оценивают корень аорты, особенности анатомического строения клапана и работоспособность желудочка левой камеры.
- ЭхоКГ дает возможность анализа тяжести болезни, выявить вегетацию и составить прогноз.
На рисунке ниже приведены изображения, по которым определяют признаки заболевания во время ЭхоКГ.
- Рентгенография полости грудины позволяет классифицировать увеличение объема сердца, корень аорты.
- Коронография. Редко используется как диагностический метод, т.к. она проводится непосредственно перед операцией.
Если болезнь имеет высокую тяжесть течения, то проявляются такие признаки, как отечность легких дыхательных путей и недостаточность сердечного органа. В этом случае могут проводить исследования с физ.нагрузкой для того чтобы проанализировать клинику патологии. Также этот метод могут использовать, если есть сомнительная симптоматика.
Как лечить заболевание?
Первоначальное лечение проводят следующим образом:
- Изменение образа жизнедеятельности. Так как регургитация в первой степени не опасна, то врачи рекомендуют: аэробные нагрузки и спорт в умеренном режиме, снижение псиоэмоциоанальных нагрузок, регулярное обследование у лечащего врача. При таком заболевании клапанов беременность и роды протекают в штатном режиме, но под наблюдением кардиолога.
- Лечение сопутствующих заболеваний. Риск развития недуга с возрастом повышается, поэтому чтобы предупредить дальнейшее развитие болезни клапана, следует строго следить за здоровьем. Приобретенные заболевания могут привести к ухудшению состояния и переход на 2 и 3 стадию. Если диагностирована острая фаза, то требуется протезирование. При риске инфицирования проводится профилактика антибиотиками.
В зависимости от степени тяжести применяют лечение медикаментами. Основная цель такой терапии – снизить артериальное давление во время систолы и уменьшить регургитацию. В качестве препаратов назначают нифедипин, гидралазин, ингибиторы и другие вазодилататоры.
Терапия проводится в следующих случаях:
- Лечение клапана занимает длительный период и есть признаки дисфункции желудочка левой камеры.
- Хирургия противопоказана и есть кардиальные причины.
- С целью проведения минимальной терапии для улучшения гемодинамики с ярковыраженными признаками недостаточности сердца.
- Уменьшения тяжести симптомов при высокой регургитации, расширении полости желудочка, но при этом у пациента выброс фракции в норме.
На основании того, что есть благоприятный прогноз у пациентов с заболеванием первой степени, вазодилататоры не назначают. Также нельзя их принимать больным с незначительной или средней тяжестью АР и при адекватной систоле желудочка левой камеры.
Для того чтобы назначить хирургическое вмешательство, необходимы объективные показания.
К ним относят больных с тяжестью аортальной регургитации клапана. При этом учитывают клинические проявления, дисфункцию систолического состояния желудочка левой камеры и другие операции в сфере кардиологии.Программный комплекс с использованием оборудования проводят у людей при отсутствии симптоматической картины, но с тяжелым видом такого заболевания. А также если фракция выброса составляет больше 50%, и при этом имеется дилатация желудочка.
Ведение пациентов с диагнозом аортальная регургитация
Регулярность посещения доктора и проведение диагностики клапана зависит от формы заболевания и степени ее развития.
Пациенты, у которых отсутствуют симптомы, а функция систолы желудочка в норме посещают кабинет кардиолога не реже одного раза за год. Обследование в форме эхокардиографию делают один раз в два года.
Аортальная ругургитация, протекающая без признаков заболевания, но в тяжелой форме и нормальной систолой обследуются каждые полгода.
Инструментальная диагностика осуществляется каждый год. При проявлении симптоматической картины и изменениях при физических упражнениях, Эхо КГ делают сразу, не дожидаясь обозначенного срока.
Все пациенты обязаны проходить профилактику для предупреждения инфекционного эндокардита. Пациенты с диагнозом «Ревматический порок» в качестве проходят комплекс мероприятий, направленных на снижение риска рецидива.
При этом заболевании к лечению могут подключить гипотензивные лекарства. Это обусловлено высоким давлением в аорте. Также противопоказано занятие профессиональным спортом и тяжелыми нагрузками.
Дополнительная информация
При регургитации клапана аорты следует всем пациентам придерживаться следующих рекомендаций:
- Действовать на основании инструкций, выданных лечащим доктором.
- Принимать лекарства по расписанию, т.к. адекватная лекарственная терапия залог улучшения состояния здоровья и отсрочка операции.
- Посещение кабинета кардиолога один раз в 6 месяцев или по расписанию. Все зависит от степени недуга и необходимости проведения инструментальной диагностики.
- Снизить прием жидкостей в любом виде и соленых продуктов (в т.ч. соль).
- По любым вопросам и новым методикам советоваться с доктором.
- При планировании любых хирургических вмешательств (в т.ч. стоматология) консультироваться с врачом.
- В случае плохого самочувствия немедленно связываться с лечащим специалистом (усиление одышки, приступы астматического удушья и т.п.)
Прогноз будет благоприятным, если выполнять все предписания доктором. Что касается статистики, то у больных без симптоматики и нормальной деятельностью левого желудочка, смертность не достигает 5% ежегодно. В случаи отягощения болезни стенокардией и недостаточностью сердца, риск летального исхода увеличивается на 20% за год.
Наихудшее развитие выявлено у пациентов в преклонном возрасте, когда регургитация протекает наряду с ишемией и при тяжелых признаках.
Большое значение на течение заболевания и прогнозирование накладывает норма фракции выброса, размер желудочка левой камеры сердца как во время систолы, так и диастолы.
Резюмируя обзор, следует подчеркнуть, что ежегодное обследование имеет большое значение не только для пациентов с пороками сердца, но и здоровых людей. Ведь многие заболевания долгое время протекают бессимптомно, не нарушая обычный образ жизни. А вовремя проведенная диагностика организма позволяет предупреждать заболевания, а, следовательно, вовремя начинать лечение.
Источник: https://cardiologiya.com/bolezni/arterija/aortalnaya-regurgitaciya.html
Недостаточность аортального клапана 1, 2, 3 степени: признаки, симптомы, диагностика, лечение
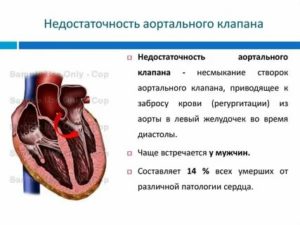
Человеческий организм уникален. Однако иногда бывают ситуации, когда определенный орган неполноценно выполняет свои функции. Именно такое нарушение структуры – недостаточность аортального клапана – тема данной статьи.
Терминология
Изначально надо разобраться с терминами, которые будут использоваться в представленной статье. Итак, что же такое недостаточность аортального клапана? Это нарушение работы данного органа, в результате чего створки его полностью плотно не закрываются.
Это приводит к такой проблеме, как заброс крови из аорты обратно в левый сердечный желудочек. Происходит это во время диастолы – процесса заполнения сердца кровью. Чем же это чревато? Так организм человека недополучает необходимый для нормальной работы объем крови.
В результате на сердце повышается нагрузка, дабы эту недостачу компенсировать.
Если говорить в общем, то поначалу, пока организм молод и полон сил, недостаточность аортального клапана чаще всего не приносит никаких проблем. Единственное, сердце может немножко увеличиваться в размерах, чтобы иметь возможность компенсировать недостачу крови.
Симптоматика же поначалу вовсе отсутствует, и пациент может даже не догадываться о существовании проблемы. Позже начинает возникать одышка, повышенная утомляемость. Чтобы справиться с данной болезнью, пациента могут отправить на операцию по замене аортального клапана.Ученые отмечают, что от такой проблемы, как недостаточность аортального клапана, страдают чаще всего именно представители мужского пола.
Если рассматривать проценты, то количество смертей от этой патологии, в случае всех умерших с различными проблемами сердца, насчитывает около 14%.
Если же рассматривать именно это заболевание, то примерно в 4% случаев недостаточность аортального клапана наблюдается в чистом виде, а в 10,3% случаев – в комплексе с иными болезнями сердца.
Причины
Если говорить в общем, то причиной развития данной проблемы в 2/3 случаев бывает именно ревматическое поражение створок. Реже болезнь вызывает инфекционный эндокардит. Также ученые выделяют две группы причин, которые подразделяются на хронические и остро протекающие.
Причины хронической недостаточности
В данном случае медики выделяют несколько важных причин, которые могут вызывать хронические процессы:
- Врожденные пороки сердца. Дети могут рождаться только лишь с одной или двумя створками, что вызывает множество проблем и затруднений во время перекачивания сердцем крови.
- Процессы старения. То есть клапан аорты может со временем изнашиваться, стираться.
- Ревматическая лихорадка, которая вызывает рубцевание створок клапана, что мешает им полноценно закрываться.
- Инфекционные процессы в сердце, когда вегетации (целые колонии бактерий) «проедают» створки клапанов, или же, просто накапливаясь на клапанах, мешают им нормально закрываться.
- Увеличение аорты, когда ее луковица растягивается настолько, что клапаны просто не могут полностью закрываться.
- Лечение различных проблем, которые могут вызывать недостаточность аортального клапана. К примеру, лучевая терапия или же применение «Фентермина» — препарата для похудения, который был изъят из употребления в конце 20 века. Согласно исследованиям ученых, его применение могло вызывать различные сердечные проблемы, в том числе и недостаточность аортального клапана.
Причины острой недостаточности
Медики среди причин недостаточности аортального клапана также выделяют такие заболевания, как эндокардит (инфекционное поражение органа), расслоение аорты (вследствие чего кровь протекает через образовавшиеся разрывы).
Иногда у пациентов после перенесенной операции по замене аортального клапана тоже развивается его недостаточность.
К острым причинам данной проблемы относится еще и травматизация грудной клетки (например, во время столкновения автомобиля, когда человек сильно ударяется грудью о приборную панель). Это частенько также приводит к повреждениям аортального клапана.
Каковы же признаки недостаточности аортального клапана, по которым можно определить наличие проблемы? Как уже было выше отмечено, изначально симптомов может и не быть. То есть пациент даже может и не ощущать, что у него есть определенная проблема.
Однако с годами ситуация меняется. Сердце более активно работает, чтобы компенсировать недостаточность крови. Вследствие чего левый желудочек немного увеличивается, а само сердце становится слабее. Вот тут и дает о себе знать недостаточность аортального клапана.
Симптомы, которые в данном случае могут возникать:
- Постоянная усталость, слабость во всем организме.
- У больного появляется одышка. Усиливается она во время физической активности.
- Также наблюдаются аритмии, то есть нарушения сердечного ритма.
- Пациент может жаловаться на ускоренное сердцебиение.
- При нагрузках может возникать боль в груди (стенокардия).
- Весьма редко пациенты также страдают потерей сознания.
Если у больного именно острая недостаточность, то все симптомы появляются внезапно, сила их больше, они проявляются более ярко. В данном случае пациентам часто требуется неотложная скорая помощь, вплоть до спасения жизни.
О степенях недостаточности
Также имеет такая проблема, как недостаточность аортального клапана, степени развития. Различаются они по длине той струи, которая впрыскивается обратно в желудочек через плохо закрытые створки. В зависимости от этого их различают три: первая, вторая и третья.
Первая степень
Чем особенна недостаточность аортального клапана 1 степени? В данном случае струя не превышает длины в 5 мм от створок аорты. Так, данную проблему еще могут называть незначительной.
Ведь кровь собирается примерно под самыми створками, не вызывая особых проблем.
Недостаточность аортального клапана 1 степени не вызывает существенного увеличения левого желудочка, в данном случае он может быть полноценных обычных размеров.
Вторая степень
Недостаточность аортального клапана 2 степени особенна тем, что длина струи в данном случае увеличивается до 10 мм. То есть кровь «брызгает» на расстояние около 10 мм от створок клапана.
В данном случае струя может доходить до створок митрального клапана, что существенно ухудшает ситуацию. Недостаточность аортального клапана 2 степени повышает пульсацию в сонной артерии и сердце, левый желудочек увеличивается.
Это все легко просматривается на эхокардиограмме.
Третья степень
Недостаточность аортального клапана 3 степени характеризуется тем, что кровь впрыскивается обратно на расстояние, которое превышает 10 мм. В данном случае струя пересекает митральный клапан и может достигать верхушки левого желудочка. В данном случае границы сердца увеличиваются более чем на 2 см, на ЭКГ может «просматриваться» гипертрофия левого желудочка.
Недостаточность у детей
Отдельно хочется рассмотреть недостаточность аортального клапана у детей. Будут ли какие-либо отличия у взрослого и ребенка? Так, немного будет отличаться симптоматика.
В данном случае у деток чаще всего наблюдается бледность кожных покровов, пульсация артерий в конечностях, может развиваться симптом Мюссе (ребенок будет покачивать головой в стороны в зависимости от ритма сердечный сокращений).
Что же касается лечения и диагностирования проблемы, то и у деток, и у взрослых данная процедура будет одинаковой.
Диагностика
Предварительный диагноз «недостаточность аортального клапана» может поставить доктор уже после прослушивания (аускультации) нехарактерных шумов в сердце (будет непривычный диастолический шум). Однако это пока только лишь будет предположение.
Далее врач расспросит о симптомах, которые могут указывать на наличие данной проблемы, соберет полный анамнез.
Далее же доктор отправит пациента на дополнительные исследования, которые подтвердят или же опровергнут предварительно сформулированный диагноз.
- Пальпация. В данном случае специалист может посредством ощупывания определить дрожание над основанием сердца. Возникает это вследствие выброса весьма большого объема крови. Также «наблюдается» перкуссия, когда границы сердца «уходят» влево.
- ЭКГ. Данная процедура дает возможность определить увеличение в размерах левого желудочка сердца.
- ЭхоКГ. Данная процедура в двухмерном режиме выявляет гипертрофию левого желудочка. В одномерном – способна различить трепетание створки митрального клапана из-за попадания в нее струи.
- Допплерография дает возможность определиться со степенью недостаточности аортального клапана – показывает длину струи вбрасываемой обратно крови.
- Рентген. Если недостаточность аортального клапана выражена, данная процедура дает возможность «увидеть» увеличение размеров сердца, кальцификацию створок.
- Для выявления увеличения внутрисердечного давления может назначаться процедура катетеризации полостей сердца. В данном случае медики выделяют четыре степени недостаточности аортального клапана согласно объему впрыснутой обратно крови. При первой степени это примерно 15%, при второй – от 15 до 30%, при третьей – от 30 до 50%, при четвертой – более 50%.
Если пациенту предварительно поставлен диагноз «недостаточность аортального клапана», диагностика проблемы не обязательно будет проводиться при помощи всех этих методов.
Так, доктор решает сам, что же пациенту на данном этапе надо.
Нужно отметить, что, кроме вышеперечисленных методов диагностики, иногда еще применяется и коронарная ангиография, которую могут назначать по тем же показаниям, что и при стенозе устья аорты.
Лечение медикаментозное
Если пациенту поставлен диагноз «недостаточность аортального клапана», лечение будет зависеть от степени заболевания пациента. Так, срочность применения тех или иных препаратов или процедур взаимосвязана с тяжестью проявления различных симптомов. Если форма болезни – хроническая, возможно терапевтическое лечение.
Медикаментозное лечение, которое может понадобиться пациенту:
- Диуретики. цель данных препаратов в этом случае – выводить излишки жидкости из организма, снижение кровяного давления.
- Антибиотики. Могут назначаться в качестве профилактики инфекционных заболеваний при хирургических или же стоматологических процедурах.
- Назначаются также и блокаторы кальциевых каналов (в основном это препарат «Нифедипин»), главная цель которых – уменьшать утечку крови. Нужно отметить, что в некоторых случаях применение данных препаратов может стать отличной альтернативой хирургическому вмешательству.
- Также могут назначаться и иные препараты, такие как АПФ-ингибиторы или же блокаторы рецепторов ангиотензина.
Также надо отметить, что пациенты с данной проблемой, пусть и присутствующей в хронической форме, должны состоять на учете у доктора. Им периодически придется посещать врача. Радикальные меры в данном случае не всегда показаны.
Хирургическое вмешательство
Если болезнь протекает в острой форме, возникает необходимость в срочном оперативном вмешательстве. Чем раньше человек попадет к доктору, тем выше шанс остаться в живых. И хотя смертность в данном случае невелика, задержка обращения к докторам может стоить пациенту даже жизни.
Также оперативное вмешательство показано пациентам, которым довольно-таки давно поставлен диагноз «недостаточность аортального клапана». Если у больного уже появились симптомы, пусть даже поначалу и слабовыраженные, левый желудочек теряет сократительную способность – это все показания для хирургической замены аортального клапана.
В качестве справки надо отметить, что сегодня оперативное вмешательство в основном заканчивается позитивно и приносит желаемый пациенту результат.
Первая же подобная операция была сделана в далеком 1960 году доктором Харкеном, который протезировал аорту пластиковым шариком и металлической клеткой. На территории Советского Союза такая операция впервые была произведена в 1964 году, успешно.
С того времени доктора разработали множество техник и методик, чтобы данное оперативное вмешательство сделать максимально качественным и эффективным.
Выживаемость пациентов
Если у пациента умеренная или же легкая сердечная недостаточность, 10-летняя выживаемость весьма высока и составляет почти 90% всех пациентов.
Если начинают появляться жалобы, возникают симптомы, ситуация может резко ухудшаться.
В таком случае, если не прибегнуть к хирургическому вмешательству, летальный исход может наступить примерно через 2-5 лет, в зависимости от развития иных заболеваний.
Если же течение болезни полностью бессимптомное, прогноз максимально благоприятный. В таком случае оперативное вмешательство требуется только лишь в 4% случаев.При этом жалобы могут возникать у пациентов в течение первых пяти лет – у 20% больных, семи лет – примерно у 25% пациентов. Если же недостаточность острая, тяжелая, возможен летальный исход в случае аритмии желудочков.
Если же вовремя сделать операцию, такого развития событий можно избежать.
Профилактика
Профилактических мер, чтобы не приобрести такой болезни, нет. В данном случае диеты или определенный образ жизни помочь не смогут. Но вот пациенты, которые находятся в зоне риска, могут уберечь себя. Так, им регулярно надо проходить осмотры у доктора, делать назначенные процедуры. График обследования может быть различным, однако нельзя бывать у лечащего врача реже чем 1 раз в год.
Источник: https://FB.ru/article/233177/nedostatochnost-aortalnogo-klapana-stepeni-priznaki-simptomyi-diagnostika-lechenie
Что происходит при регургитации аортального клапана 1 степени?
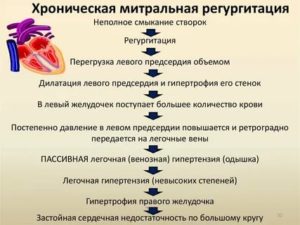
При аортальной регургитации 1 степени для жизни больного нет никакой опасности. Подвержены этому заболеванию, как взрослые, так и дети независимо от половой принадлежности. Однако даже при всей безопасности следует учитывать, что все сердечно-сосудистые патологии связаны с определенными рисками. Что представляет это заболевание и требует ли оно лечения?
Регургитация аортального клапана: особенности
Многие люди в привычной жизни не сталкиваются с самим понятием «регургитация», так что же это такое? Объясняя этот термин, можно сказать, что регургитация – это физиологическое явление, при котором происходит возврат потока жидкости. Присоединяя к термину слова «аортального клапана», делаем вывод, что это ничто иное как обратное движение крови в левый желудочек из-за неполного закрытия клапана.
Как все происходит? Из предсердия кровь попадает в левый желудочек, которая толчком выгоняется в аорту. Именно с этого крупного сосуда начинается обогащение необходимыми питательными веществами и кислородом других органов.
Движение крови происходит в одну сторону, этот механизм действия контролируют клапаны. Роль аортального в данном случае служит для пропускания тока крови при сжимании желудочка и не допущение его обратного выброса.
При выявленном нарушении недостаточности аортального клапана кровь идет обратным ходом при расслаблении желудочка.
В зависимости от площади неполного закрытия створок, а также увеличения желудочка выделяются следующие степени поражения:
- 1 степень – обратное движение крови происходит на 0,5 см и менее (легкая).
- 2 степень – обратное движение крови от 0,5 до 1 см (средняя).
- 3 степень – обратное движение крови более чем на 1 см (тяжелая).
Именно от этих степеней зависят методы медицинского контроля, необходимого хирургического вмешательства, а также риски присоединения других сердечно-сосудистых осложнений.
Что происходит при аортальной регургитации 1 степени?
Регургитация аортального клапана 1 степени – это сравнительно легкое протекание данного нарушения, которое в большинстве случаев не вызывает каких-либо внешних признаков. Очень часто заболевание удается выявить на диагностическом приеме у кардиолога с проведением плановой ежегодной диагностикой сердца – ЭКГ.
Как мы уже поняли, при первой степени говорить о серьезном заболевании еще рано, скорее это просто дисфункция клапанного механизма сердца, которая не сказывается на сердечной деятельности.
Согласно статистике выявление регургитации аортального клапана с разными степенями и признаками проявления в хронической форме диагностируется почти у каждого десятого пациента, посетившего кабинет функциональной диагностики.
Причины такого состояния
Причин выделяется достаточное количество. Этиологию можно разделить на две основополагающие группы – это:
- влияющие на нарушение работы клапана;
- причины, поражающие аорту.
Клапанные нарушения имеют такие предрасполагающие факторы:
- Появление ревматического воспалительного поражения с преимущественной локализацией по линии клапана. В этом случае на начальном этапе происходит сморщивание створок и образование отверстия для прохождения крови в систолическую фазу в полость левого желудочка.
- Перенесенный инфаркт миокарда;
- Развивающаяся кардиомиопатия.
- Воспаление легких.
- Врожденный порок сердца у ребенка, при котором вместо трех створок образуется две, также сюда относится и межжелудочковый дефект перегородки.
- Ревматоидный полиартрит, болезнь Бехтерева и сифилис, которые запускают специфические аутоиммунные процессы в восходящем отделе аорты.
- Развитие бактериального сепсиса, при котором происходит поражение дуг аорты и эндокарда.
- Наличие атеросклеротических бляшек и уплотнение створок на фоне атеросклероза.
- Гипертоническая болезнь сердца.
- Перенесенные тяжелые инфекционные заболевания с развитием острых стадий интоксикации.
- Злокачественные новообразования в организме человека.
- Механические травмы, влекущие за собой разрыв мышечного слоя, который сокращает створки.
При поражении аорты выделяется следующая этиология:
- пожилой возраст и необратимые изменения, которые вызывают дилатацию;
- расслаивающаяся стенка аневризмы;
- гипертоническая болезнь сердца в злокачественном протекании;
- воспаление аорты при некоторых видах заболеваний;
- некроз среднего слоя аорты, вызванный кистозным новообразованием;
- артериит гигантоклеточный.
Также среди всех причин можно выделить еще одну, весьма специфическую. На риск появления регургитации аортального клапана 1 степени может повлиять прием лекарственных препаратов, снижающих аппетит для похудения.
Клиническая выраженность
Прежде чем говорить о возможных симптомах, необходимо выделить формы протекания. Регургитация встречается в таких стадиях проявления:
При острой форме симптомы могут напоминать признаки сердечной недостаточности, а именно:
- появление резкой слабости;
- бледность кожных покровов;
- снижение артериального давления;
- нарастающая одышка.
Хроническое протекание этого патологического нарушения может годами не беспокоить человека и не давать «знать о себе». При прогрессировании и переходе на другую степень тяжести можно отметить такую клиническую выраженность:
- появление одышки даже при незначительных физических упражнениях и нагрузке, также характерной особенностью является внезапная одышка в ночное время;
- учащение сердцебиения;
- появление болевых ощущений в грудной клетке в области сердца;
- систематически появляющаяся мигрень;
- внезапное снижение веса;
- в некоторых случаях повышение температуры тела;
- дисфункциональные явления левого желудочка;
- головные боли и головокружения.
Какая необходима диагностика и лечение?
Заприметив настораживающие симптомы, человек обращается к терапевту или сразу к врачу-кардиологу. На первичном приеме специалист собирает анамнез, проводит осмотр пациента и назначает необходимые методы исследования. В данном случае применима такая диагностика:
- ЭхоКГ двухкамерное. В данном случае производится оценка состояния аорты, строение клапана и функциональные особенности левого желудочка.
- Доплеровское исследование. При помощи данного мониторинга врач может оценить работу сердца на протяжении всего дня.
- Рентген груди. В случае наличия нарушения на рентгеновском снимке будет проецироваться увеличение сердца, а также и корня аорты.
- ЭхоКГ. Позволяет выявить степень тяжести заболевания, чтобы составить определенную картину о его протекании.
- Коронография. Используется крайне редко, т. к. подобный вид исследования необходим перед непосредственным проведением операции.
При выявлении регургитации аортального клапана 1 степени врач дает рекомендации по ведению здорового образа жизни.
Лечение
Регургитация аортального клапана 1 степени в хронической форме специфического лечения не требует. Здесь необходимо обязательно посещать врача для прохождения своевременной диагностики и оценке состояния работы сердца. Также при исследовании выясняется, не ухудшилось ли протекание нарушения, и нет ли на ее фоне каких-либо осложнений.
При острой форме может потребоваться замена клапана, а также назначение антибактериальной терапии, чтобы предотвратить риск развития бактериемии. В хронической форме врач дает следующие рекомендации:
- пешие прогулки на свежем воздухе;
- ежедневные физические упражнения и занятие спортом, рекомендованным для улучшения сердечной деятельности;
- исключение стрессовых раздражителей и повышение стрессоустойчивости;
- поддержка правильного сбалансированного питания;
- соблюдение режима дня им отдыха.
Регургитация при первой степени хоть и не серьезное нарушение, однако, если не придерживаться рекомендаций врача, можно значительно усугубить свое состояние. При присоединении сердечного заболевания возможны осложнения в виде кардиогенного шока, сердечной недостаточности и т. д.
(4 5,00 из 5)
Загрузка…
Источник: http://SosudInfo.com/heart/regurgitatsiya-aortalnogo-klapana.html
Аортальная регургитация: симптоматика, методы лечения и прогноз

Регургитация аортального клапана — это обратный ток крови из аорты в левый желудочек. Такая патология возникает из-за неполного закрытия клапана аорты. Чаще всего эта патология наблюдается у мужчин старше 60 лет.
При аортальной регургитации лечение может быть медикаментозным или хирургическим.
Степени и формы аортальной регургитации
Данную патологию подразделяют на 4 степени в зависимости от объёма потока крови:
- при 1-й степени поток не выходит за пределы выносящего тракта левого желудочка;
- при 2-й поток распространяется до передней митральной створки;
- при 3-й поток доходит до уровня сосочковых мышц;
- при 4-й поток крови достигает стенки левого желудочка.
Причина аортальной регургитации – недостаточность аортального клапана, имеющая. Патология имеет две формы: хроническую и острую.
При хронической форме с течением времени поражаются коронарные артерии, понижается сократимость левого желудочка, развивается его дисфункция, увеличивается объём.
Всё это приводит к развитию серьёзных и крайне опасных осложнений, которые могут повлечь за собой летальный исход.При острой форме очень быстро нарушается гемодинамика, поэтому пациенту требуется безотлагательная медицинская помощь. В противном случае существует высокий риск развития кардиогенного шока.
Причины аортальной регургитации
Основные причины острой формы:
- инфекционный эндокардит;
- расслоение восходящей части аорты;
- тяжёлые травмы грудной клетки.
Основная причина умеренной хронической регургитации:
- двустворчатый или фенестрированный аортальный клапан в сочетании с тяжёлой диастолической артериальной гипертензией.
Основные причины умеренной и тяжёлой хронической регургитации у взрослых:
- идиопатическая дегенерация клапанов или корня аорты;
- ревматизм аортального клапана;
- инфекционный эндокардит.
Основная причина патологии у детей:
- дефект межжелудочковой перегородки с пролапсом аортального клапана.
Прочие причины появления этой патологии:
- некоторые аутоиммунные заболевания;
- гипертония;
- атеросклероз;
- злокачественная гипертензия;
- последствия инфаркта миокарда;
- кардиомиопатия;
- заболевания органов ЖКТ;
- поражением клапана из-за побочного действия некоторых лекарственных средств (например, для снижения аппетита при ожирении);
- аортит на почве инфекционных заболеваний (туберкулёза и др.);
- кистозный медионекроз аорты;
- гигантоклеточный артериит и т. д.
Симптомы регургитации аортального клапана
При хроническом развитии симптомы обычно долгое время отсутствуют, а затем проявляются в таком виде:
- одышка (изначально проявляется при физической нагрузке, в дальнейшем при отсутствии лечения — в состоянии покоя);
- брадикардия, преимущественно, по ночам;
- стенокардия также по ночам.
Симптомы острой регургитации таковы:
- тяжелая одышка;
- предобморочные состояния и обмороки;
- понижение давления;
- боль в области груди;
- потеря сил;
- внезапная слабость;
- бледность;
Важно! Если вы наблюдаете такие симптомы, следует немедленно обратиться к врачу!
Кроме того, аортальную регургитацию может сопровождать отёк лёгких, при котором наблюдаются следующие симптомы:
- хриплое дыхание;
- влажные хрипы в лёгких;
- ощущение нехватки воздуха;
- синюшность кожи;
- при кашле отходит мокрота с пеной и кровью;
- тоны сердца приглушены.
Диагностика аортальной регургитации
Диагностика проводится в несколько этапов. На первом этапе врач осматривает пациента, записывает жалобы, измеряет давление, прослушивает сердце.
Признаки, выявляемые при осмотре:
- лёгкое качание головы в ритме пульсации сердца;
- пульсация сонных артерий;
- дрожь в области основания сердца;
- шум на аорте и т. д.
Если врач наблюдает какие-либо признаки патологии, он назначает дальнейшие обследования, к которым относятся:
- Эхокардиография: самый информативный из методов диагностики. Эхокардиография бывает двухмерной, она определяет размер корня аорты, характеристики левого желудочка, тяжесть лёгочной гипертензии и некоторые другие показатели. Кроме того, применяются эхокардиография с допплерометрией, которые определяют величину потока крови. Также этот метод позволяет оценить прогноз. Он обнаруживает нарушение тока крови даже в бессимптомной стадии заболевания.
- Рентгенография: определяет, насколько гипертрофированы левый желудочек и восходящая часть аорты, обнаруживает отложения кальцинатов при их наличии.
- Электрокардиография: помогает выявить перегрузку левых отделов сердца; в начальной стадии заболевания неинформативна.
- Коронарография: выполняется перед операцией на сердце, в других случаях не используется для диагностики.
- Фонокардиография и другие.
Лечение регургитации аортального клапана
Лечение подразделяется на два вида:
- медикаментозную терапию;
- оперативное вмешательство.
Медикаментозное лечение
Медикаментозная терапия направлена на понижение верхнего давления и уменьшение возвратного потока. Наиболее часто для оптимизации функций левого желудочка применяют вазодилататоры («Гидралазин» и др.
) Но следует отметить, что они применяются только при тяжёлой форме патологии, если регургитация незначительная (лёгкая или средняя), их не назначают. Ещё их применяют пациенты, отказавшиеся от хирургического вмешательства, а также уже перенесшие операцию. При минимальной регургитации назначаются диуретики («Верошпирон» и др.
) и ингибиторы АПФ («Лизиноприл» и др.) Также пациенту следует понизить физические нагрузки и регулярно проходить осмотр у врача-кардиолога.
Оперативное вмешательство
Оперативное лечение производится при таких показаниях:
- если симптомы регургитации возникают при нормальной физической активности или в покое;
- если диагностирована тяжёлая и/или острая форма патологии;
- если симптомы отсутствуют, но выражена дилатация.
Суть операции заключается в том, что поражённый клапан удаляется, а на его место устанавливается имплант. Операция является полостной и имеет достаточно высокий риск появления осложнений.
Она противопоказана пациентам, перенёсшим инфаркт миокарда и имеющим недостаточность левого желудочка высокой степени тяжести.
Впоследствии для профилактики осложнений, в частности инфекционного эндокардита, который может спровоцировать повторное развитие патологии, назначаются курсы антибиотикотерапии при всех инвазивных процедурах, даже таких, как лечение и удаление зубов.
Прогноз регургитации аортального клапана
Прогноз зависит и от развития и стадии основного заболевания, и от степени регургитации. Также важно своевременное лечение, в частности — хирургическое. При его отсутствии сердечная недостаточность может развиться в течение двух лет с момента появления первых симптомов.
Все нижеперечисленные прогнозы даются с учётом своевременной замены клапана. При минимальной и умеренной регургитации (1 и 2 степень) прогноз на ближайшие 10 лет достаточно высок – 80 – 95%.
Этот показатель отображает, насколько важно вовремя диагностировать патологию. Чем выше степень регургитации, тем заметнее снижается прогноз. При 3 степени он примерно равен 50%, а при 4 сердечная смерть может оказаться внезапной.
Также это характерно при остром развитии патологии.
Для улучшения прогноза всем пациентам с любой стадией течения заболевания следует соблюдать здоровый образ жизни, в который входит:
- отказ от вредных привычек (алкоголя, особенно в избытке, и курения);
- соблюдение режима питания (регулярное сбалансированное питание без переедания);
- нормализация массы тела;
- нормализация физических нагрузок (от усиленных тренировок следует оказаться в пользу прогулок на свежем воздухе и умеренных упражнений);
- избегание стрессовых ситуаций.
Регулярно проходите профилактическое обследование, при первых признаках заболевания обращайтесь к врачу и ведите здоровый образ жизни, это поможет избежать множества опасных заболеваний.
Источник: https://kardiodocs.ru/vessels/aorta/simptomy-lechenie-prognoz-pri-aortalnoj-regurgitatsii.html
