Погибают эмбрионы
Содержание
Внутриутробная гибель одного из плодов при двойне
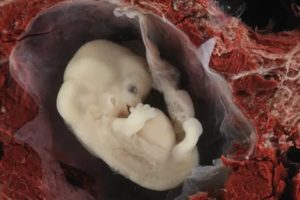
Точные причины внутриутробной гибели одного из детей при многоплодии не известны точно, однако специалисты могут выделить ряд факторов, которые приводят к подобным ситуациям:
- генетические аномалии развития одного у одного из плодов;
- тяжелые нарушения кровообращения в плаценте;
- нарушение кровообращения в сосудах пуповины у плода, например, при образовании узла;
- травма живота матери, в результате чего происходит отслойка плаценты одного их плодов.
Признаки замирания плода при двойне
Клиническая картина при замирании одного из детей двойни во многом зависит от срока вынашивания, на котором это произошло.
Если плод погибает до 12 недели гестации, то женщина может не заметить развития особой клинической картины, самыми частыми признаками при этом является ноющая боль в нижней части живота и возможные кровяные выделения из влагалища.
При гибели одного из плодов на сроке до 10 недель врачи говорят о феномене «исчезающего» плода.
Если замирание одного из детей происходит после 10 недели гестации, то формируется так называемый «бумажный плод» — состояние, представляющее собой мокнутие и последующее мумифицирование погибшего плода и его оболочек.В результате своей гибели эмбрион сжимается растущим плодным пузырем второго малыша, при этом наблюдается частичное всасывание компонентов амниона погибшего эмбриона.
Клиническая картина у женщины может отсутствовать, о замирании одного из плодов она узнает только на УЗИ.
Диагностика антенатальной гибели одного плода при многоплодии
Самым главным инструментом диагностики замирания одного из плодов при двойне является метод УЗИ. На экране монитора врач отчетливо видит отсутствие сердцебиения у одного из малышей, и даже может точно сказать женщине, на каком сроке произошла гибель.
Как часто встречается замирание одного из плодов при двойне?
При вынашивании двоих малышей согласно данным статистики гибель одного из них случается в 2% случаев или 1 раз среди тысячи многоплодных беременностей. Чаще всего наблюдается замирание одного из эмбрионов в том случае, когда плоды имеют одну общую плаценту (монохориальное многоплодие).
Опасность внутриутробного замирания одного из детей для мамы и второго эмбриона
Если замирание одного из детей в матке произошла до 10 недели гестации, то в большинстве случаев это не представляет опасности для жизни и дальнейшего развития второго ребенка и для организма самой будущей мамы.
При замирании одного из эмбрионов на сроке от 10 до 13 недели чаще всего формируется «бумажный» плод, а второй ребенок продолжает развиваться в матке. Риски аномалий, конечно, присутствуют, но они не значительны.
При гибели одного из детей на поздних сроках внутриутробного развития угроза появляется в первую очередь для жизни оставшегося в матке ребенка.
В результате остановки сердца у одного малыша появляется риск обескровливания живого ребенка, так как по кровеносным сосудам плаценты кровь живого плода начинает активно перекачиваться в сосуды мертвого плода, превращая его тело в некий кровяной резервуар. В результате такого обескровливания у живого малыша появляется риск развития следующие состояний:
- тяжелая гиповолемия живого плода;
- тяжелые поражения нервной системы и сердца живого плода;
- развития острого кислородного голодания ребенка в матке.
Наличие мертвого плода в организме матери на позднем сроке беременности создает предпосылки для развития тяжелых нарушений кровообращения и образования тромбозов, что может представлять угрозу и для ее жизни.
Что делать в случае гибели одного из плода двойни?
Действия специалистов при гибели одного из малышей двойни во многом зависит от того, на каком сроке наступила смерть ребенка внутри. При замирании одного из эмбрионов двойни до 10-12 недели беременности в 90% случаев заканчивается благополучно для матери и оставшегося живого малыша.
Гибель одного из детей во втором триместре увеличивает риск для матери и живого ребенка, для спасения которого самым лучшим вариантом считают внутриутробное вливание плазмы крови и прекращение контактирования между кровеносными системами детей в полости матки. Выживаемость второго малыша при своевременном выявлении и принятых мерах составляет порядка 60%.
Если гибель одного из детей происходит в последние месяцы беременности, то женщину в срочном порядке родоразрешают, а малыша помещают в палату интенсивной терапии для дальнейшего выхаживания.
Ирина Левченко, врач акушер-гинеколог, специально для сайта Mirmam.pro
Источник: https://mirmam.pro/beremennost/mnogoplodnaya-beremennost/vnutriutrobnaya-gibel-odnogo-iz-plodov-pri-dvoyne
Замершая беременность на раннем сроке после процедуры ЭКО
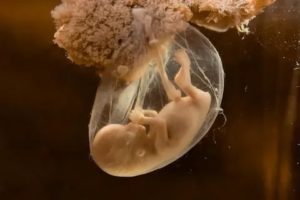
Замершая беременность на раннем сроке после ЭКО – явление, встречающееся нередко. В 1 из 15 случаев при искусственном зачатии эмбрион прекращает развиваться.
Это немного чаще, чем при естественно возникшей беременности. Большинство женщин, сталкивающихся с замиранием плода, старше 40 лет или имеют сопутствующие тяжёлые соматические заболевания.
Как происходит замирание плода?
Остановка развития плода обычно совпадает с критическими периодами его развития. Так называют время сразу после прикрепления (первый месяц) и момент закладки основных систем органов (8–12 недель). Наиболее опасными периодами считаются дни, в которые, если считать по менструальному циклу, должна отторгаться яйцеклетка.
Обычно в это время у женщин идёт кровь. У беременных созревание яйцеклеток не происходит, следовательно, менструаций нет. Однако лучше отслеживать такие периоды, чтобы быть особенно осторожными. Так как при экстракорпоральном оплодотворении организму гораздо сложнее перестроиться, чем если беременность наступила естественным путём.
Замирание плода – остановка его развития, потеря жизнеспособности. Такой эмбрион погибает. Однако самопроизвольный аборт возникает далеко не всегда. Так происходит потому, что замершая беременность на раннем сроке после ЭКО изменяет гормональный фон. Организму не поступает сигнал о гибели плода.
Женщина продолжает носить неразвивающегося ребёнка до возникновения интоксикации или отслоения плаценты.Замершая беременность нуждается в своевременном врачебном вмешательстве. Иначе могут возникнуть серьёзные последствия для организма матери.
Признаки замирания плода
Замерзшая беременность после ЭКО может протекать без ярко выраженных признаков. Однако существует ряд симптомов, заметив которые женщина должна посетить врача.
Признаки замершей беременности после ЭКО совпадают с таковыми у женщин, имевших естественное зачатие:
- субфебрильная температура тела (37–37,5 ºС);
- тянущие боли в области поясницы, лобковой кости;
- резкое прекращение тошноты (токсикоза);
- мажущие выделения с кровью;
- уменьшение живота;
- сердцебиение отсутствует на приборах;
- возникают резкие схваткообразные боли внизу живота;
- базальная температура резко падает;
- грудь женщины возвращается к прежнему состоянию, проходит сверхчувствительность сосков.
Субфебрильная температура — один из признаков замирания ЭКО беременности
Постановка диагноза осуществляется только тогда, когда пациентка сдаст анализы, пройдёт все исследования. Иногда может назначаться повторное обследование, из-за неоднозначности результатов некоторых методов исследований на маленьких сроках беременности.
Почему замирает беременность?
Если происходит остановка развития плода, родителям назначается полное обследование для выяснения, почему замирает беременность после ЭКО в их случае.
Иногда сам эмбрион также отдают на анализы, чтобы выяснить причины произошедшего. Родители же после постановки диагноза «неразвивающаяся беременность» сдают целый список анализов:
- женщине нужно проверить свёртываемость крови (коагулограмма);
- обоим партнёрам проводят общий и биохимический анализ крови;
- оба партнёра сдают анализы на ИППП;
- мужчина повторно сдаёт спермограмму;
- паре рекомендуется посетить генетика для диагностики наследственных патологий, дефектов генов.
Проведение анализов ИППП после замирание ЭКО беременности
Проведение всех перечисленных исследований не даёт гарантии, что удастся обнаружить точную причину прерывания беременности. Поэтому родителям рекомендуют посетить психолога, и через некоторое время повторить попытку завести ребёнка.
Причины замершей беременности после ЭКО весьма разнообразны. Они встречаются с разной частотой, но любая может привести к остановке развития плода. При наличии склонности к какой-либо причине, женщине необходимо повышенное внимание специалистов.
- Генетическая неполноценность яйцеклетки – такое состояние возможно не только из-за наследственных патологий. Яйцеклетка бывает дефектной. Репродуктологи считают, что каждая зигота может дорасти до полноценного эмбриона. Особенно часто яйцеклетки с дефектным набором генов созревают из-за стимуляции процесса гормональными препаратами.
- Наследственные патологии – заболевания, передающиеся от родителей ребёнку, из-за которых эмбрион оказывается нежизнеспособен.
- Гормональный дисбаланс в организме матери – при нарушении концентрации прогестерона/эстрадиола в крови, часто возникает самопроизвольный аборт. Их содержание контролируется врачом. Если необходимо, назначается коррекция гормонсодержащими препаратами.
- Возраст беременной – у женщин после 35 лет возрастает риск замирания беременности. Организм переходит в режим старения, который не предполагает вынашивания потомства.
- Инфекции – вирус герпеса, ветряной оспы, краснуха, хламидиоз, токсоплазмоз, ОРВИ, ГРИПП и другие заболевания очень опасны беременным женщинам. Особенно сильное неблагоприятное влияние оказывают заболевания, появившиеся во время вынашивания. Некоторые из них не останавливают развитие плода, но способны вызывать значительные уродства. По этой причине врачи могут настоятельно рекомендовать абортировать эмбрион с сохранённой жизнеспособностью.
- Иммунный ответ – организм распознаёт белки зародыша чужеродным объектом. Иммунитет направлен на уничтожение инородных тел. Поэтому он отторгает эмбрион.
- Антифосфолипидный синдром – из-за повышенного тромбообразования в плацентарных сосудах нарушается снабжение зародыша пищей. Из-за недостатка веществ для роста и развития, эмбрион погибает.
- Прошлые прерывания беременности – большое количество абортов истончает эпителий матки, а также являются причиной его деформирования и повреждения. Из-за этого снижается его способность удерживать эмбрион, а также ухудшается кровоснабжение плода. Из-за этого беременность перестаёт развиваться.
- Несоблюдение образа жизни беременной – к этой категории относятся частные и продолжительные стрессы, тяжёлый труд, работа на вредном производстве, отсутствие разнообразного и полноценного питания, табакокурение, приём некоторых лекарственных средств, употребление наркотиков.
- Сахарный диабет – при наличии этого заболевания часто страдают стенки сосудов, которые становятся чрезвычайно хрупкими. Это может привести к нарушению кровоснабжения матки, а значит ставит под угрозу протекание беременности. Если же организм матери совсем не вырабатывает инсулин, это также является риском невынашивания, а также рождения ребёнка с серьёзными патологиями. Поэтому беременным женщинам, больным сахарным диабетом, необходимо тщательно контролировать свою беременность совместно с эндокринологом и гинекологом.
Вирус ОРВИ — одна из причин замирания ЭКО беременности
Иногда беременности угрожают сразу несколько причин. Зачастую определить точную из них невозможно, поэтому необходимо исключать любые факторы, способные привести к остановке развития плода.
Диагностика
Определить, развивается ли плод, можно несколькими способами.
Обычно используют все три из них:
- Осмотр врачом акушером-гинекологом, проводится интравагинально. Он оценивает соответствие размеров матки гестационному возрасту плода, а также высоту базальной температуры. При её снижении, а также недоразвитии органов малого таза для текущего срока беременности, ставят вопрос о замирании беременности и отправляют на более подробную диагностику.
- Анализ крови на ХГЧ – хорионический гормон человека показывает наличие или отсутствие беременности. А наблюдая его концентрацию в динамике можно сделать вывод, развивается плод или нет. Такой вид исследования проводится из-за того, что, после замирания беременности, первые 2–3 недели в организме может сохраняться высокое содержание ХГЧ. Но его количество не будет увеличиваться. Поэтому так важен именно динамический контроль ХГЧ.
- УЗИ плода – при отсутствии сердцебиения у ребёнка ставится диагноз «неразвивающаяся беременность» и женщине дается направление на абортирование плода.
УЗИ обследование с целью определить не замер ли эмбрион
Заключение
С проблемой замершей беременности сталкиваются не только искусственно забеременевшие женщины, но и зачавшие ребёнка естественным путём. Но парам, прошедшим процедуру экстракорпорального оплодотворения, гораздо важнее сохранить так нелегко доставшуюся беременность.
Поэтому им нужно быть предельно внимательными и осторожными, а также исполнять все рекомендации врача. Тогда им обязательно удастся стать родителями.
: Замершая беременность
Источник: https://detieco.ru/encyclopedia/eko-iksi/zamershaya-beremennost-na-rannem-sroke-posle-proceduri-eko/
Почему не приживаются эмбрионы в матке после переноса в ЭКО
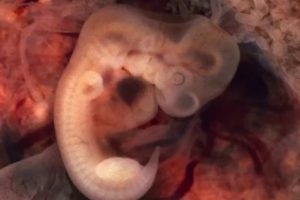
Самая весомая причина – некачественный зародыш. Неполноценный генетический материал оплодотворенной яйцеклетки влечет в большинстве случаев гибель зародившегося организма. Это своеобразный пример природного отбора. Но существуют другие причины, которые могут помешать эмбриону имплантироваться, независимо от того трехдневной или пятидневной они культивации.
Качественный эмбрион не приживается – какие могут быть причины
Все факторы, ведущие к некачественному прикреплению, можно разделить на несколько групп:
- нарушение децидуализации эндометрия;
- влияние контролированной стимуляции овуляции;
- смещение окна имплантации;
- сопутствующие заболевания;
- морфологические изменения структуры слизистой матки.
Биохимическая беременность при ЭКО: причины, симптомы, уровень ХГЧ
Почему не приживается эмбрион в матке с нарушенной децидуализацией
Эндометрий трансформируется в качественную децидуальную ткань во второй половине цикла при достаточном количестве прогестерона в плазме крови. Он пропорционально представлен иммунными клетками (NK-клетками и Тх).
Слизистая является разумным «детектором» качества эмбриона. Еще недавно считалось, что генетически «неправильный» зародыш не способен к длительному выживанию. На самом деле такой эмбрион способен продуцировать много биологически активных веществ. Он, таким образом, старается «понравиться» эндометрию.
Полноценный децидуализированный эндометрий – гормонально-зависимая ткань – «распознает» генетически измененный зародыш и перестает синтезировать для него целый ряд питательных веществ. Как результат – эмбрион останавливается в развитии. Природа спасает женщину от разочарований и прерывания беременности.
Почему при ЭКО бывает внематочная беременность
Существует два варианта нарушения децидуализации слизистой:
В результате нарушений эндометрий одинаково реагирует на полноценный и генетически измененный зародыш. Прикрепление неполноценного эмбриона в этом случае приводит к невынашиванию беременности. То есть, после ЭКО эмбрион не приживается, хотя и задерживается в матке на какое-то время.
Что можно сделать, чтобы эмбрион прижился
Проводимое лечение (с целью повышения шансов прикрепления), выбирается с учетом морфологических изменений децидуальной ткани.
Для улучшения качества эндометрия при дефиците иммунной активности рекомендуют:
- локальное раздражение слизистой с помощью пайпель-биопсии (забор клеток эндометрия одноразовой трубочкой с боковым отверстием и поршнем внутри) или гистероскопии;
- умеренную овариальную стимуляцию;
- поддержку лютеиновой фазы низкими дозами препаратов хорионического гонадотропина;
- введение семенной жидкости после подсадки эмбрионов;
- внутриматочное введение периферических мононуклеаров, культивированных с хорионическим гонадотропином.
При повышенной иммунной активности возникает состояние, предшествующее воспалению, и эмбрионы не приживаются после переноса ЭКО.
ХГЧ после ЭКО: нормальная концентрация по дням
Поэтому в этом случае рекомендуют:
- избегать локального раздражения слизистой матки;
- проводить стандартную овариальную стимуляцию;
- достаточную поддержку лютеиновой фазы;
- использовать кортикостероиды, интралипиды, внутривенное введение иммуноглобулинов;
- половой покой после переноса эмбриона;
- внутриматочное введение фолликулярной жидкости.
Влияние стимуляции на имплантацию
Весомой причиной того, почему эмбрионы не приживаются после ЭКО, является контролируемая овариальная стимуляция (КОС).
Но необходимо сразу отметить, что точная причина и механизм изменений в матке, происходящий под влиянием КОС, мало изучен.
Возможности гистологически исследовать эндометрий накануне переноса нет, так как при нарушении целостности слизистой эмбриотрансфер проводить нельзя (он будет неэффективным). То есть, получить материал для изучения вопроса – проблематично.
Исследования показывают, что в стимулированных циклах может наблюдаться преждевременный выброс прогестерона (еще до пункции фолликулов), который негативно сказывается на имплантационных свойствах эндометрия.Уровень предимплантационных потерь после стимуляции овуляции, по сравнению с естественной беременностью, достоверно выше – это подтверждает неблагоприятное влияние КОС на имплантацию.
Какие эмбрионы лучше приживаются: свежие или «крио»
Анализ свежих и «крио» циклов (перенос осуществляется в естественном цикле) показал закономерность, что частота беременностей в криопротоколах выше, чем в свежих протоколах. А частота выкидышей в свежих протоколах выше, чем в «криоциклах».
Крио эмбрионы лучше приживаются в матке. Кроме того, итальянские ученые подтвердили, что частота клинических и прогрессирующих беременностей в «крио» циклах выше, а частота выкидышей ниже.
Поэтому был сделан вывод, что замораживание эмбрионов и их перенос в естественном цикле (без стимуляции) является достаточно эффективной методикой и позволяет преодолеть неблагоприятные трансформации эндометрия, возникающие при стимуляции.
Смещение окна имплантации
В течение одного менструального цикла у женщины есть несколько дней, когда бластоциста способна прижиться в полости матки. Этот период называется окно имплантации.
Поиск методик определения окна имплантации длится до сих пор. Распространение получил метод определения экспрессии более 200 генов в эндометрии.
С помощью изучения этих генов ученые могут констатировать период, в течение которого эмбрион может прижиться в матке.
У женщин с повторными нерезультативными попытками экстракорпорального оплодотворения в 25% случаев было выявлено смещение окна имплантации (раньше или позже, чем ожидалось). Учитывая и используя на практике эту информацию, репродуктологи получают в 50% случаев факт наступления беременности у женщин с повторными нерезультативными циклами.
Заболевания, мешающие прижиться эмбрионам после ЭКО
Есть ряд патологий и состояний, которые могут помешать прикрепиться эмбриону в полости матки:
- Наследственные и приобретенные тромбофилии (повышается уровень антифосфолипидных антител);
- Ожирение. Излишний вес негативно сказывается на созревании яйцеклеток и на имплантации.
- Возраст. Длительно считалось, что возраст не лучшим образом влияет на качество ооцитов. Но, оказывается, что возраст может препятствовать имплантации эмбрионов, полученных из донорских яйцеклеток. Исследования показали – после 45 лет достоверно снижаются имплантационные свойства внутренней оболочки матки.
- Иммунологические нарушения.
Влияние морфологических изменений структуры эндометрия
Негативно на имплантации сказываются:
Гиперплазия, полипы, миомы матки хорошо изучены. Для их терапии применяется комплекс хирургических и терапевтических мероприятий, которые успешно позволяют преодолевать проблему и приживаться эмбрионам после ЭКО и в естественных циклах (спонтанные беременности).
Для лечения истонченного эндометрия ранее применяли гистероскопию, в качестве локального раздражения эндометрия, пролонгированную стимуляцию эстрогенами, комбинацию пентоксифиллина и витамина E. Но эффективность терапии оставалась сомнительной.
С 2012 года начали внутриматочно использовать препараты гранулоцитарного колониестимулирующего фактора для лечения резистентного тонкого эндометрия. Новая методика дает больше положительных результатов в отношении роста эндометрия по сравнению со стандартными методами лечения.
Куда девается эмбрион, если он не прижился
Если зародыш не приживается, что происходит с ним дальше? Оплодотворенная яйцеклетка останавливается в развитии и выходит из полости матки вместе с менструальными выделениями.
Это же происходит и в природных условиях, чаще, чем женщины подозревают об этом. В естественном цикле шанс зачать ребенка составляет 30%. Значительное количество эмбрионов, зачатых в условиях абсолютного здоровья, являются генетически неполноценными.
«Здоровый» эндометрий не дает им прикрепиться в 30% случаев на предимплантационном этапе. В 30% случаев неполноценный зародыш прикрепляется, но в течение нескольких дней эндометрий (на постимплантационном этапе) останавливает его в развитии. В 10% случаев прижившиеся эмбрионы в матке влекут самопроизвольные выкидыши, признаком которых являются кровянистые выделения.
Криоконсервация эмбрионов
Оценка качества эмбрионов для переноса
Когда происходит имплантация эмбрионов после ЭКО
Коричневые выделения после подсадки в протоколах ЭКО
Развитие эмбрионов по дням после переноса в матке
Получается ли ЭКО с первого раза
ЭКО после 40 реально
Негативные последствия ЭКО для нерожденных детей
Источник: https://stanumamoy.com.ua/pochemu-ne-prigivautsya-embrioni-posle-perenosa/
Генетический анализ после замершей беременности
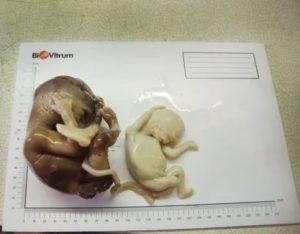
Замершая беременность, то есть беременность, развитие которой прекратилось преимущественно на раннем сроке, всегда является тяжелым в психологическом плане событием для семьи, особенно для женщины, которая вынашивала этого ребенка. Когда сообщают такой диагноз, очень сложно взять себя в руки и определиться, что делать дальше, а еще страшнее, что эта ситуация может повториться при последующей беременности.
Нужно понимать, что причин у замершей беременности может быть множество, и для начала исключить основные. Так, рекомендовано провести генетический анализ эмбриона при замершей беременности.
Это нужно потому, что очень часто потеря беременности на раннем сроке – будь то выкидыш, или замершая беременность, связана именно с наличием тяжелых хромосомных или генетических патологий у плода, при которых новый организм не способен развиваться. Это не значит, что кто-то из родителей виноват.
Такие ситуации могут возникать вследствие спонтанной мутации, за которую никто не ответственен и никак предупредить это нельзя. Но иногда сами родители являются бессимптомными носителями каких-то мутаций или генетических заболеваний, и риск передачи их потомству очень высок.
Поэтому все генетические исследования, которые проводятся после замершей беременности, делятся на две большие группы – исследование погибшего эмбриона или плода и исследование матери и ее супруга при необходимости.
Не стоит также забывать, что также необходимо пройти анализы на инфекции после замершей беременности.
Генетический анализ плода
Для начала разберем генетический анализ плода после замершей беременности. Обычно речь идет о цитогенетическом анализе с определением кариотипа. Для исследования используются клетки абортуса или плода.
Уже при зачатии у эмбриона есть свой хромосомный набор, от которого зависит все дальнейшее развитие плода, и даже жизнедеятельность человека в течение всей жизни. Закладывается все – от цвета глаз и волос, до телосложения и особенностей мозговой активности.
Возникновение каких-либо аномалий у эмбриона может быть причиной замершей беременности.
Анализ нужен не только для того, чтобы доказать эту причину неразвивающейся беременности, но в большей степени для того, чтобы иметь возможность спрогнозировать вероятность такой ситуации в будущем.
Анализ на генетику при замершей беременности проводится стандартный цитогенетическим методом, с проведением дифференциального окрашивания хромосом.
Иногда в результате выявляются аномалии, которые являются просто случайностью, роковым стечением событий, и риск повторения этого минимален – не выше, чем при любой отдельно взятой беременности.
В других случаях, есть заболевания, которые могут быть переданы по наследству от родителей, которые являются лишь его носителями и даже не подозревают об этом – тогда риск повторения замершей беременности выше, и такие ситуации требуют дополнительного обследования родителей после консультации генетика.Третий вариант – когда у эмбриона/плода не выявляется никаких грубых генетических патологий, которые могли быть причиной замершей беременности и искать причину нужно не в генетике.Среди других основных причин замершей беременности на разных сроках фигурирует патология со стороны плаценты, связанная с тромбозом ее сосудов, в результате чего происходит ишемия и гибель эмбриона или плода.
Обычно такие ситуации происходят у женщин, у которых есть предрасположенность к повышенной свертываемости крови, так называемое состояние тромбофилии.
До беременности эта патология может совершенно никак себя не проявлять, манифестируя именно с тромботических осложнений при беременности.
Итак, когда речь идет про генетический анализ при замершей беременности со стороны матери, есть даже программы комплексного обследования, которые позволяют проанализировать 4 генетические маркера, связанные с патологией, которая может привести к неразвивающейся беременности и хроническому невынашиванию, а также быть причиной некоторых аномалий развития у плода, например, дефектов нервной трубки. Никакой подготовки для сдачи анализа не требуется, для исследования обычно используется венозная кровь пациентки. Из генетических причин такого рода проблем при беременности основными являются состояние тромбофилии и гипергомоцистинемии, поэтому при исследованиях анализируются именно эти патологические состояния. Для этого проводится анализ генов, ответственных за свертывание крови и отвечающие за метаболизм цианокобаламина и фолиевой кислоты.
Патологические изменения в генах
Патологические изменения в этих генах могут привести к гиперкоагуляции, которая чревата микротромбозами плаценты или тромбозом сосудов пуповины, из-за чего нарушается кровоток в системе мать-плод и беременность перестает развиваться.
Тромбофилия чаще всего вызвана мутациями во 2 и в 5 факторах свертывания – это протромбин и фактор Лейдена. Около 15 % потерянных беременностей, согласно проведенным исследованиям, связаны с Лейденовской мутацией.
Сочетание мутаций со стороны двух этих генов еще больше повышает риск развития тромбозов при беременности и отслойки плаценты, что влечет за собой риск летального исхода как для плода, так и для матери.
Эти риски остаются и после родов, поэтому женщинам с установленными мутациями в генах 2 и 5 факторов свертывания необходимо особое наблюдение и терапия и в послеродовом периоде. Это что касается риска тромбофилии.Генетический анализ после замершей беременности включает в себя еще два маркера — MTHFR C677T и MTHFR A1298C – они отвечают за риск дефицита фолатов и повышенного уровня гомоцистеина, что критично при беременности. Нормальный метаболизм фолиевой кислоты крайне важен для физиологического течения беременности и нормального развития плода.
Если фолатный цикл функционирует аномально, то нарушается процесс деления, пролиферации и дифференцировки клеток плода, что может быть для эмбриона фатальным.
Поскольку фолаты участвуют в процессе клеточного деления, их недостаток способствует повышению частоты хромосомных мутаций и перестроек – значительно возрастает риск хромосомных анеуплоидий.
Гомоцистеин, который взаимосвязан с уровнем фолатов, напротив, находится в большей концентрации, проникает через плаценту и оказывает тератогенный и фетотоксический эффект. В том числе, доказано, что причинами анэнцефалии и дефектов нервной трубки у плода, является не только дефицит фолатов, но и повышенный уровень гомоцистеина.
Анэнцефалия и spina bifida – это одни из тех пороков развития, которые могут быть причиной замершей беременности, а также перинатальной гибели плода и новорожденного.
Таким образом, хотя многим нужен генетический анализ после замершей беременности, цена все же является препятствием для проведения такого тестирования для каждого случая замершей беременности.
Комплексное обследование может обойтись порядка 4-5 тысяч рублей, что, в общем-то, доступно для большинства пар, планирующих беременность. Анализ на кариотипирование эмбриона или плода после замершей беременности обойдется гораздо дороже – не менее 15 тысяч рублей в среднем.
Но, выводы однозначны – если есть финансовая возможность и планируется еще беременность – эти исследования необходимы.Источник: https://analiz-na-genetiku-pri-beremennosti.ru/geneticheskij-analiz-posle-zamershej-beremennosti.html
«Эмбрион» не равно «человек». Почему аборт нельзя приравнивать к убийству
Несколько лет назад в российских школах появился предмет «Нравственные основы семейной жизни». К 2017 году как факультатив или в рамках других предметов его ввели в 60 субъектах.
Внедрение курса продолжается: с 1 сентября такой предмет может появиться, например, в Самаре. К сожалению, в учебнике содержатся ложные сведения, которые не поддерживает современная наука. Например, в теме 5.
2 «Чудо жизни» утверждается, что «искусственное прерывание беременности — убийство ещё не рождённого ребёнка».
Подобные убеждения влияют на серьёзнейшие решения в жизни женщины. Чтобы принимать их осознанно, важно иметь объективную информацию о том, что происходит с женским организмом во время беременности.
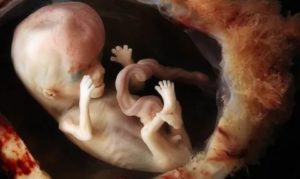
Чем отличаются эмбрион, плод и новорождённый
Споры о том, с какого момента человек имеет право считаться человеком, идут очень давно. Ведь со стороны не очевидно, чем человеческий зародыш в возрасте 5 недель отличается от того же самого зародыша в возрасте 30 недель — и почему вдруг у последнего должно быть больше прав, чем у первого.
Тем не менее ответ на этот вопрос существует. Его дали учёные, биологи и гинекологи, в течение долгих лет изучавшие внутриутробное развитие человека.
Если коротко, то в своём внутриутробном развитии будущий человек проходит три ключевых этапа, на каждом из которых он последовательно превращается в нечто новое и более сложное.
Этап 1. Эмбрион
Длится с момента зачатия до 8-й недели. Этап начинается со слияния сперматозоида и яйцеклетки. Это приводит к созданию единой клетки с набором хромосом, полученных и от матери, и от отца.
Затем клетка начинает делиться и превращается в шарик из клеток, из которых постепенно начинают формироваться ткани. На 14-й день у эмбриона появляются первые признаки нервной системы, а к концу 8-й недели у него появляются зачатки всех ключевых человеческих систем.
Этап 2. Плод
Длится приблизительно от 8-й недели до 21-й недели. На этом этапе продолжают формироваться органы и ткани. С каждой неделей плод всё больше начинает напоминать младенца, однако им всё-таки не является. Ключевое отличие — неспособность выжить вне тела матери. По сути, мы не погрешим против истины, если скажем, что до 21-й недели плод — это такой «временный орган» в материнском теле.
Этап 3. Младенец
Понять, когда именно плод становится младенцем (то есть человеком), достаточно сложно. В некоторых случаях высококвалифицированные врачи-неонатологи XXI века способны спасти младенца, преждевременно родившегося на 23-й неделе — это конец второго триместра беременности.
И хотя шанс на выживание вне тела матери в этом возрасте невелик, он всё-таки есть. Поэтому, если роды произойдут и ребёнок выживет, мы обязаны считать его человеком — ведь он самостоятельно живёт вне тела матери.
Но пока рождения не произошло, это всё-таки плод, а не младенец. В отличие от младенца, плод полностью зависит от организма матери и может погибнуть в результате естественных причин — то есть в результате выкидыша.
В большинстве случаев ребёнок рождается приблизительно на 40-й неделе. В это время его органы и ткани уже достаточно сформированы, чтобы функционировать без поддержки материнского организма. И хотя без заботы родителей младенец обходиться не может, он всё-таки способен самостоятельно питаться, дышать и пусть пока ограниченно, но воспринимать окружающий мир.
Могут ли эмбрион и плод чувствовать боль
Это первая мысль, которая приходит в голову человеку, всерьёз задумавшемуся над дилеммой абортов. Ведь никому не хочется — даже в мыслях и гипотетически — причинять боль невинному человеку.
Ответ на этот вопрос в 2010 году сформулировала рабочая группа Королевской коллегии акушеров и гинекологов, в которую вошли лучшие специалисты по физиологии и нейроанатомии внутриутробного развития человека. В своей работе эксперты учитывали фактические научные данные, накопленные с 1997 года.
Проанализировав все доступные данные, учёные пришли к следующим выводам:
- Эмбрион и плод по определению не способны испытывать боль до 24-й недели беременности. Восприятие боли — сложный процесс, для которого недостаточно зачатков нервной системы, возникающих на 14-й неделе. Ощущения от вредных стимулов в боль превращает кора головного мозга, которой ни эмбрион, ни плод не обладают. Хотя плод может демонстрировать физиологическую реакцию на вредные стимулы, это не значит, что он страдает.
- Плод старше 24 недель не приходит в полное сознание до момента рождения. Всё это время плод очень глубоко спит — настолько, что переносит хирургические вмешательства вроде пункции без наркоза. Хотя плод может двигаться и открывать глаза, он ничего не видит и не осознаёт.
Почему аборт — это не убийство
Согласно последней редакции Федерального закона «Об основах охраны здоровья граждан в Российской Федерации» от 21.11.2011 №323-ФЗ, аборт по желанию женщины проводится не позднее окончания 12-й недели беременности, а по социальным показаниям (когда беременность наступила в результате изнасилования) — до 22 недель.
Как мы уже знаем, до 8-й недели зародыш считается эмбрионом, а после 8-й недели и до рождения это плод. Чтобы ответить на вопрос, является ли аборт убийством, давайте посмотрим, сколько человеческих эмбрионов и плодов погибает в промежутке между оплодотворением и рождением — в естественных условиях.
Чтобы оценить «естественную» смертность эмбрионов, учёные ввели особое понятие — перинатальная смертность. Это статистический показатель, отражающий все случаи смерти плода или новорождённого в период от момента зачатия до месяца после рождения. К перинатальным потерям относят:
- Раннюю потерю (выкидыш) — прекращение развития зародыша на сроке менее 20 недель.
- Мертворождение — гибель плода на сроке более 20 недель беременности.
- Гибель новорождённого в течение первых 28 дней жизни.
Нас интересуют первые два пункта, которые связаны с эмбрионом и плодом.
Строение репродуктивных органов людей подразумевает частую потерю беременности — таково внутреннее устройство нашего биологического вида. Эмбриональное развитие человека может остановиться на любом этапе пути, который зародыш проходит от оплодотворения до рождения. Это может произойти:
- ещё до имплантации зародыша в матку — 0–5-й день;
- после имплантации зародыша в матку — 6–7-й день, срок, начиная с которого можно установить беременность при помощи теста на ХГЧ (хорионический гонадотропин человека);
- на каждом последующем этапе развития плода.
Биологи выяснили, что ранние потери зародышей чаще всего происходят на сроке до 5 дней — в это время «отсеиваются» примерно две трети всех эмбрионов, полученных в результате зачатия*.
*Именно поэтому в первые три месяца половой жизни без контрацепции даже полностью здоровым парам в возрасте до 30 лет удаётся зачать ребёнка только в 20–37% случаев. Зато через 6 месяцев попыток вероятность вырастает до 80%.
«Отсев» эмбрионов — естественный процесс, во время которого прекращается развитие зародышей, чьи клетки не могут синхронно делиться и адекватно считывать генетическую информацию. У таких эмбрионов попросту нет шансов развиться.
При этом первые внешние признаки беременности возникают только через две недели после оплодотворения — вместе с первым пропущенным менструальным периодом. Если эмбрион «выбраковывается» до этого срока, женщина даже не узнает о том, что какое-то время была беременна.
Здесь хочется сделать небольшое отступление. В теме 5.2 «Чудо жизни» авторы учебника «Нравственные основы семейной жизни» пишут, что «в момент зачатия маленькой клеточке даруется живая и бессмертная душа». Не хочется оспаривать это утверждение. Но стоит понимать, что две трети таких «одухотворённых» клеточек выбраковываются вообще без участия матери — и даже без её ведома.
Поскольку многие женщины не успевают узнать о предполагаемой беременности и поэтому не обращаются к врачу, на практике гинекологи считают «утраченными» только тех эмбрионов, которые дожили до 2 недель, но так и не родились.
Важный момент. В утрате беременности мать не виновата. Работа, физические упражнения, секс или использование противозачаточных таблеток до наступления беременности ни при чём.
Примерно в половине случаев ранняя потеря беременности связана со случайным событием, при котором эмбрион получает неправильное количество хромосом — то есть их больше или меньше 46. Такие эмбрионы способны пережить первые 5 дней, но в дальнейшем не могут нормально развиваться. В большинстве случаев выкидыш происходит ещё в первом триместре, но иногда это случается и позднее.
Доля беременностей, которые прекратились в первом триместре (до 13-й недели) и не привели к рождению детей, достигает 40–60%. Поэтому непонятно, почему некоторые люди смиряются с «естественной» потерей беременности, но столь настойчиво возражают против искусственного прерывания всё той же беременности на всё той же ранней стадии.
Если аборт происходит в первом триместре, ничего противоестественного в нём нет.
Аборт — это медицинская процедура, которая является «прямым наследником» биологических процессов, которые и без того идут в женском организме. Право прибегнуть к подобной процедуре должно быть у каждой женщины, потому что только на неё в полном объёме ложится нагрузка по вынашиванию плода и рождению ребёнка.
Но как быть с абортами на более поздних сроках? Пункт 4 статьи 56 федерального закона «Об основах охраны здоровья граждан в Российской Федерации» от 21.11.2011 №323-ФЗ гласит: «Искусственное прерывание беременности по социальным показаниям проводится на сроке беременности до двадцати двух недель, а при наличии медицинских показаний — независимо от срока беременности».
Как мы уже знаем, плод не может испытывать боль и не является личностью — его, в общем-то, нельзя считать отдельным от матери живым существом.Подобные ограничения введены не столько для защиты плода, сколько для защиты матери.
Как правило, врачи решаются на подобную процедуру только в том случае, если возникает риск для жизни женщины — однако последнее слово всегда должно оставаться за ней.
Что в итоге
- Чтобы считаться человеком, нужно сначала родиться, потому что только после рождения младенец обретает достаточную автономию, чтобы быть отдельным живым существом.
- Ни эмбрион, ни плод не могут осознавать — а, значит, и испытывать — боль. Женщина, которая решается на аборт, не причиняет боли никому, кроме самой себя.
- От 40 до 60% зародышей не способно развиваться из-за генетических ошибок, поэтому подвергается «естественному» абортированию. Медицинский аборт в первом триместре беременности — процедура, которая является «прямым наследником» биологических процессов, и без того идущих в организме женщины.
- Российское законодательство продлевает срок, на котором допустимо делать аборт по социальным показаниям, до 22 недель и в принципе не ограничивает сроки аборта по медицинским показаниям. Жизнь и здоровье женщины — превыше всего.
Источник: https://burninghut.ru/abort-ne-ubijstvo/
