Вакцинация от гриппа при ВИЧ
Содержание
Можно ли делать прививку от гриппа ВИЧ-инфицированным: ставить при ВИЧ-инфекции

Высокий уровень распространения вируса иммунодефицита человека вызывает необходимость делать прививку от гриппа ВИЧ-инфицированным людям. Показания к проведению вакцинации зависят от стадии болезни, клинической картины инфекционного процесса, вида получаемой терапии, предназначенной для лечения сопутствующих заболеваний.
Особенности вакцинации у людей с ВИЧ
Людям, находящимся в зоне риска развития опасных осложнений, рекомендована вакцина от гриппа, ВИЧ-инфекция не является абсолютным противопоказанием для выполнения прививки.
У некоторых пациентов после гриппа возникают осложнения, возрастает опасность летального исхода. Проведение вакцинации с помощью инъекций повышает иммунный статус больного. Прививка необходима пациенту, но перед ее постановкой следует учитывать время от момента заражения вирусом.
У нездорового человека в течение 2-10 лет наступает полное исчезновение Т-лимфоцитов, отвечающих за его иммунный статус. Люди, страдающие оппортунистическими инфекциями, злокачественными новообразованиями, дают слабую иммунную реакцию на инактивированную вакцину против гриппа.
На результат иммунизации оказывают влияние такие факторы, как:
- действие гельминтов;
- вирусная нагрузка на специфическое звено иммунной системы;
- токсические вещества, поступающие в организм с водой и продуктами питания.
После выполнения этих мероприятий необходимо повышать активность иммунной системы с помощью вакцинации. Ослабленный вирус вводится в организм человека, страдающего ВИЧ-инфекцией.
Следует помнить о том, что у больного, получившего вакцину, нередко возникает мутация вируса.
Изменения штамма вызывает возбудитель из группы ретровирусов и сопутствующие заболевания печени.
Противопоказаниями к прививке являются такие факторы, как:
- возраст до 6 месяцев;
- аллергические заболевания;
- синдром Гийена-Барре;
- последняя стадия ВИЧ-инфекции;
- поражение ЦНС;
- злокачественная опухоль;
- туберкулез.
Людям, страдающим ВИЧ-инфекцией, не рекомендуется получать прививку от вирусной болезни в форме спрея.
Важные моменты перед вакцинацией
Во время эпидемии часто госпитализируют зараженных людей, можно ли делать прививку от гриппа ВИЧ-инфицированным, интересуются пациенты у лечащего врача.
Какие по Вашему мнению наиболее важные факторы при выборе медицинского учреждения?
- Доверие к врачу 72%, 245 245 — 72% из всех
- Современное оборудование 16%, 53 голоса53 голоса — 16% из всех
- Близкое расположение к дому 4%, 14 14 — 4% из всех
- Стоимость услуг 4%, 12 12 — 4% из всех
- Советы знакомых 3%, 11 11 — 3% из всех
- 5 — 1% из всех
Перед началом процедуры у больного должны быть стабильными такие показатели, как:
- антиретровирусная терапия, проводимая в течение 3 месяцев;
- отсутствие противопоказаний к прививке.
Серьезные осложнения после вакцинации не возникают у людей, имеющих среднее число СД4-клеток- 270-290 кл/мкл. Эффективность прививки против штамма H1N1 составляет 73,3%. Антитела образуются к возбудителю гриппа H3N2 у 52,3% инфицированных людей.
Вакцинация не оказывает влияния на вирусную нагрузку.
В некоторых случаях вакцину не рекомендуется ставить, а можно ли прививку от гриппа ВИЧ-инфицированным людям делать в том случае, если пациент имеет высокое число CD4 клеток, решает иммунолог. Он применяет модифицированные режимы, назначает дополнительные дозы препаратов.
Профилактику проводят перед началом использования медицинского препарата:
- больному назначают противовирусные средства;
- оптимизируют состояние желудочно-кишечного тракта;
- усиливают неспецифический иммунитет.
Для лечения гриппа человек принимает растительные препараты, восстанавливающие популяцию Т-лимфоцитов.
Какие вакцины применяют для ВИЧ-больных
Профилактика заражения вирусным заболеванием предупреждает развитие опасных осложнений у ВИЧ-инфицированных людей.
Особенность вакцинации ребенка заключаются в следующем:
- Медработник проводит патронаж на 3,4,10-11 сутки после процедуры.
- Перед началом применения медицинского препарата назначают витаминные комплексы.
- Живые вакцины рекомендуются в том случае, если человек контактировал с больным вирусной инфекцией.
Инактивированные препараты содержат мертвый вирус, от такой прививки человек остается здоровым. Вакцинация часто вызывает осложнения у здоровых людей, у пациента с ВИЧ-инфекцией иммунитет ослаблен, поэтому вирус инфлюэнцы наносит его здоровью непоправимый вред.
Медицинский препарат следует вводить до начала массовых заболеваний, т. к. его действие начинается не сразу, а образование антител продолжается длительно.
Инактивированный сплит-препарат для профилактики штаммов гриппа А/Калифорния/7/2009/ NYMC Х — 179А используют у больных детей с 6 месяцев.
Препарат Гриппол-плюс оказывает иммуностимулирующее действие. У людей с ВИЧ-инфекцией возрастает стабильность антигенов после прививки, повышается устойчивость организма к вирусу, вызывающему острую инфекцию. Медицинский препарат показан больным старше 60 лет, дошкольникам, детям, страдающим церебральной формой иммунодефицита.
Медикамент противопоказан людям с аллергией на куриный белок или ингредиенты препарата. Иммунизацию не проводят в случае развития злокачественной лимфомы, менингита, гепатита А и В, при острых лихорадочных состояниях, туберкулезе, саркоме Капоши.
Источник: https://Ukol.expert/privivki/ot-grippa-mozhno-li-delat-vich-infitsirovannym
Защищайся от инфекций!
Медицинская профилактика Следи за собой Регулярно обследуйся
Способы защиты — это личная гигиена, обеззараживание воды и термическая обработка пищи, вакцинация и безопасное поведение.
На 1 января 2020 года выявлено 1 423 999 ВИЧ-инфицированных граждан России, включая 95 тысяч новых случаев в 2019 году.
Наиболее высокий уровень пораженности ВИЧ-инфекцией — в возрастной группе 30–44 года. Среди мужчин в возрасте 35–39 лет 3,3% жили с установленным диагнозом ВИЧ. В 2019 году новые случаи преимущественно диагностировались в возрасте 30–50 лет — 71% больных.
За время эпидемии умерли 25% ВИЧ-инфицированных — 355 тысяч человек, из них 34 тысячи — в 2019 году. Ведущей причиной летальных исходов остается туберкулез. Средний возраст смерти составил 38 лет.
Только 49% россиян, живущих с ВИЧ, получали антиретровирусную терапию в 2019 году. Доступ к лечению особенно затруднен для внутренних мигрантов — прежде всего, в городе Москве.
Национальная катастрофа
Информация о ВИЧ/СПИД: ПРО ВИЧ.
Изобретение и массовое распространение вакцинации — одно из крупнейших достижений человечества в области медицины, позволившее значительно увеличить среднюю продолжительность жизни.
В развитых странах систематическая вакцинация населения производится в соответствии с утвержденным национальным календарем. Большинство массовых прививок выполняются в возрасте до 14 лет.
Детские прививки в СССР и России
Взрослым приходится самостоятельно заботиться о том, чтобы все нужные прививки были им сделаны. При этом необходимо помнить следующие правила:
- Некоторые прививки требуют повторения (дифтерия и столбняк — каждые 10 лет).
- Ряд прививок нужно сделать во взрослом возрасте, если они по каким-либо причинам не были сделаны ранее (в том числе, из-за отсутствия в прошлом данной вакцины). К ним относятся прививки против вирусного гепатита B, кори (если у вас ее не было или была только одна), а для женщин до 25 лет — (повторная) прививка от краснухи.
- В пожилом возрасте усиливается риск тяжелого течения распространенных инфекционных заболеваний, что требует дополнительной вакцинации против гриппа (ежегодно), пневмококковой инфекции, опоясывающего лишая.
- Ежегодная вакцинация против гриппа также необходима студентам, работникам транспорта, медицинским работникам, людям старше 60 лет и другим категориям риска.
- При поездках в другие страны и регионы могут потребоваться дополнительные прививки против распространенных в них инфекций.
- Необходимо сохранять историю своих прививок (в том числе, документальное подтверждение), для исключения их ненужного повторения в будущем.
Подробнее на сайтах: privia.ru (на русском), immunize.org, nhs.uk (на английском).
Грипп распространяется воздушно-капельным путем на расстояние до 2 метров, когда зараженный человек разговаривает, чихает или кашляет. Кроме того, гриппом можно заразиться, дотронувшись рукой до поверхности, на которой находится вирус, а затем — до рта, носа или глаз. Во внешней среде вирус гриппа сохраняется до 8 часов.
Человек, заболевший гриппом, заразен за 1 день до появления симптомов и в течение 5–7 дней после начала болезни. Маленькие дети, люди с ослабленным иммунитетом и те, у кого грипп проходит в тяжелой форме, могут быть источником инфекции дольше.
Прививка от гриппа
Прививка — единственное по-настоящему эффективное средство профилактики гриппа.
Прививку делают ежегодно до наступления эпидемического сезона, чтобы у организма было время на выработку иммунитета. Как правило, прививочная кампания стартует в октябре каждого года.
Прививку следует сделать всем людям старше 6 месяцев. Она обязательна для студентов, работников сферы обслуживания и транспорта, учителей и медицинских работников, людей с высоким риском осложнений: детей, беременных женщин, людей старше 65 лет, а также тех, кто страдает от астмы, сахарного диабета, болезней сердца и легких.
Детям младше 6 месяцев прививка от гриппа не делается, а проводится вакцинация окружающих их людей.В России вакцинация от гриппа включена в национальный календарь и делается в государственных медицинских организациях бесплатно. В коммерческих медучреждениях ее стоимость также невелика. Вся процедура укладывается в 5 минут.
70 миллионов человек не могут ошибаться!
В 2018 году от гриппа привились более 70 миллионов россиян. Благодаря этому заболеваемость за 20 лет упала в 100 раз. Сделайте прививку и вы!
В сезон гриппа еще более тщательно соблюдайте все обычные нормы. Не забывайте, что для иммунитета нужно спать не меньше 7–8 часов в сутки и полноценно питаться.
- Избегайте обезвоживания. Пейте больше воды.
- Проветривайте помещение — свежий воздух уничтожает вирус.
- Держитесь на расстоянии не менее 1 м от чихающих и кашляющих.
- Чаще мойте руки с мылом (в течение 15–30 секунд). Если нет воды и мыла — протирайте руки влажной спиртовой салфеткой. В период эпидемии носите с собой упаковку таких салфеток.
- Не трогайте руками глаза, нос и рот, не помыв перед этим руки с мылом.
- Протирайте поверхности, на которые может попасть вирус (например, дверные ручки, клавиатуру).
- Не пользуйтесь чужой посудой, не помыв ее горячей водой с мылом.
- В самолете пейте больше воды, не употребляйте алкоголь и протирайте руки антисептическими салфетками.
Если вы подозреваете, что могли заболеть, то постарайтесь уйти домой при первых признаках заболевания. Используйте для профилактики растительные средства: лук и чеснок (противомикробное действие), квашеная капуста, лимон, апельсин, мандарин, грейпфрут, киви, шиповник, клюква, брусника, облепиха (источники витамина С и других витаминов).
Прием антивирусного препарата в течение 48 часов после контакта с зараженным человеком может предотвратить или облегчить болезнь. Проконсультируйтесь у врача.
Если вы болеете, то постарайтесь, прежде всего, не заразить других.
- Оставайтесь дома не менее 24 часов после прекращения жара (отсутствие жара без жаропонижающих средств). Сведите к минимуму контакты с окружающими.
- При чихании и кашле закрывайте рот и нос платком или салфеткой, а если их нет — то рукавом (а не руками). После использования выбросьте платок или салфетку в мусорный бак.
- Часто мойте руки с мылом.
Получите консультацию у врача, особенно, если вы находитесь в группе риска (возраст старше 65 лет, диабет, хронические заболевания легких и сердца).
В большинстве случаев грипп проходит в мягкой форме и не требует медикаментозного лечения или обращения к скорой помощи.
Облегчение симптомов при гриппе
- Обеспечьте себе покой и отдых.
- Пейте больше жидкости (воду, бульон, спортивные или электролитные напитки).
- Накройтесь одеялом, чтобы унять дрожь от холода.
- Положите холодный компресс на лоб, руки, ноги, чтобы облегчить жар.
- Полощите горло соленой водой, чтобы снизить боль в горле.
- Установите в комнате увлажнитель воздуха.
Противовирусное лечение может потребоваться, если у вас есть риск развития осложнения или тяжелого течения болезни. Пользуйтесь противовирусными препаратами, если вам их порекомендовал врач. Они наиболее эффективны при начале приема не позднее второго дня с начала заболевания.
Помните, что антибиотики действуют на бактерии, а не на вирусы. Их могут прописать, когда к гриппу присоединяется бактериальная инфекция.
При температуре 38–39°C вызовите врача на дом!
Скорая помощь взрослым требуется при появлении признаков неотложного состояния.
Признаки неотложного состояния
- Трудности с дыханием, нехватка воздуха
- Боль или сдавливание в груди или животе
- Резкий приступ головокружения
- Помутнение сознания
- Сильная или постоянная рвота
- Симптомы гриппа, которые снижаются, но затем возвращаются и сопровождаются жаром и ухудшающимся кашлем
Источник: http://mhlife.ru/prevention/infections/
Прививки и вирус иммунодефицита
› Профилактика и Лечение ›
Прививка от ВИЧ могла бы спасти тысячи жизней от неминуемой гибели, ведь по статистике в России ежегодно умирает от СПИДа не менее 20 тысяч человек.
Несмотря на прогресс в науке и медицине, заболеваемость с каждым годом только растет. А в некоторых регионах цифры настолько велики, что медики говорят об эпидемии ВИЧ.
Ученые в разных странах работают над проблемой, но пока чудо-вакцина остается только теоретической разработкой.
Существует ли прививка от ВИЧ
Прививка от ВИЧ пока не изобретена, но прогнозируется ее появление в ближайшие 5 лет. Такую позитивную мысль трактуют СМИ и медицинское сообщество.
Новейшие разработки ученых и изучение ретровируса дают возможность создавать препараты, которые в клинических испытаниях дают практически 100% результат. Вероятно, в решении этого вопроса будущее за генной инженерией.
Генетики смогли полностью расшифровать генетический код ретровируса и предлагают сотни вариантов по созданию прививки.
Пока вакцина не доступна широким массам и разработки применяются только для лабораторных исследований. Самыми эффективными методами профилактики ВИЧ остаются контрацепция и прием антиретровирусных препаратов после возможного инфицирования. Постконтактная профилактика проводиться в течение первых 2 часов после предполагаемого риска заражения, но не позднее 3 суток.
Западные разработки вакцин от вируса иммунодефицита
- Быстрыми темпами разработки прививки от ВИЧ идут в США. В 1997 году создана государственная программа по борьбе со СПИДом и научные исследования, связанные с изучением ретровируса. Спонсируются из бюджета страны. На сегодняшний день клинические испытания проходят около 100 вакцин. Некоторые экземпляры уже показали обнадеживающий результат в опытах на обезьянах.
- Те препараты, что прошли все необходимые стадии проверок, применяются для вакцинации добровольцев в странах Африки, где заболеваемость ВИЧ самая высокая в мире. Например, в Уганде испытывают прививку ALVAC, влияющую на клеточный иммунитет и выработку большого количества макрофагов, уничтожающих зараженные ВИЧ клетки.
- Еще одна разработка американских ученых – вакцина Aidsvax прошла первые клинические испытания еще в 2002 году. Прививка Aidsvax создана на основе белка ретровируса и помогает вирусу проникнуть в клетку сквозь защитную мембрану. Вакцинация людей из групп риска в Таиланде снизила заболеваемость ВИЧ на 30%. Мировое сообщество посчитало такой процент слишком низким к широкому применению препарата, поэтому ученые работают над ним до сих пор.
- Генетики из Орегоны заявили об удачных испытаниях прививки, созданной на основе обезьяньего герпеса 5 типа, в геном которого встроены гены высокопатогенного штамма ВИЧ. Вакцинация больше 50% подопытных животных избавила от иммунодефицита.
- В Испании создали комбинированный препарат, способного защитить сразу от двух инфекций – ВИЧ и Гепатита С. Сейчас прививка проходит все необходимые испытания и доработки.
- Среди новых подходов результативным считается использование вируса коровьей оспы и лошадиного энцефалита, измененные нужным образом силами генной инженерии. Эти вирусы внедряются в организм (пока в организм мышей) и вызывают усиленную выработку Т-лимфоцитов, необходимых борьбе с ВИЧ.
Пока все разработки остаются на стадии клинических испытаний и процесс массового производства прививки от ВИЧ не запущен. Это обусловлено необходимостью многолетних испытаний препаратов, оценки эффективности и побочных влияний на организм человека.
Можно ли ВИЧ инфицированным делать прививки от других болезней
Учитывая иммунодефицитное состояние ВИЧ-инфицированных больных, встает вопрос о возможности и безопасности вакцинации пациентов от других заболеваний. На фоне угнетенного иммунитета прививка рискует вызвать серьезные осложнения или даже привести к предупреждаемой болезни.
Однако человеку с ВИЧ как никому другому нужна защита от различных инфекций. Ведь у зараженного ретровирусом больного любое заболевание протекает тяжелее и приводит к летальному исходу.
Стоит выделить несколько моментов, на которые указывают ВИЧ-инфицированному перед вакцинацией:
- Пациентам с ВИЧ прививки делают не по календарю вакцинации. Даже если человек был привит в детстве – при иммунодефиците вакцинацию повторяют.
- При уровне CD4-лимфоцитов ниже 200 клеток вакцина неэффективна и даже опасна. Необходима антиретровирусная терапия и стабилизация иммунитета.
- С прививкой у больного ВИЧ увеличивается вирусная нагрузка, но это проходит через 3-4 недели.
- Противопоказана вакцинация с помощью «живых» препаратов (ветряная оспа, паротит, корь, туляремия).
- Прививка от гриппа при ВИЧ-инфекции делаться ежегодно в октябре – начале ноября без применения «живых» вакцин.
- Обязательными для ВИЧ-больных являются прививки от пневмонии, гепатита, столбняка, дифтерии и менингита.
Прививки ВИЧ-больным проводятся под наблюдением в Центрах борьбы со СПИДом. До и после вакцинации необходима антиретровирусная и витаминная терапия для поддержания иммунитета и профилактики осложнений.
Прививки и вирус иммунодефицитаСсылка на основную публикацию
Источник: https://aids24.ru/profilaktika-i-lechenie/privivki-i-virus-immunodefitsita
Можно ли делать прививки от гриппа и других болезней ВИЧ-инфицированным: особенности вакцинации людей с различными типами вирусов
Высокий уровень распространения вируса иммунодефицита человека вызывает необходимость делать прививку от гриппа ВИЧ-инфицированным людям. Показания к проведению вакцинации зависят от стадии болезни, клинической картины инфекционного процесса, вида получаемой терапии, предназначенной для лечения сопутствующих заболеваний.
Защищайся от инфекций!
Способы защиты — это личная гигиена, обеззараживание воды и термическая обработка пищи, вакцинация и безопасное поведение.
На 1 января 2019 года выявлено 1 326 239 ВИЧ-инфицированных граждан России, включая 101 тысячу новых случаев в 2018 году.
Наиболее высокий уровень пораженности ВИЧ-инфекцией — в возрастной группе 30–44 года. Среди мужчин в возрасте 35–39 лет 3,2% жили с установленным диагнозом ВИЧ.
24% ВИЧ-инфицированных умерли. Средний возраст смерти — 38 лет.
Только 42% россиян, живущих с ВИЧ, получали антиретровирусную терапию. Доступ к лечению особенно затруднен для внутренних мигрантов — прежде всего, в городе Москве.
Статистика ВИЧ
Изобретение и массовое распространение вакцинации — одно из крупнейших достижений человечества в области медицины, позволившее значительно увеличить среднюю продолжительность жизни. В развитых странах систематическая вакцинация населения производится в соответствии с утвержденным национальным календарем. Большинство массовых прививок выполняются в возрасте до 14 лет.
Детские прививки в СССР и России
Взрослым приходится самостоятельно заботиться о том, чтобы все нужные прививки были им сделаны. При этом необходимо помнить следующие правила:
- Некоторые прививки требуют повторения (дифтерия и столбняк — каждые 10 лет).
- Ряд прививок нужно сделать во взрослом возрасте, если они по каким-либо причинам не были сделаны ранее (в том числе, из-за отсутствия в прошлом данной вакцины). К ним относятся прививки против вирусного гепатита B, кори (если у вас ее не было или была только одна), а для женщин до 25 лет — (повторная) прививка от краснухи.
- В пожилом возрасте усиливается риск тяжелого течения распространенных инфекционных заболеваний, что требует дополнительной вакцинации против гриппа (ежегодно), пневмококковой инфекции, опоясывающего лишая.
- Ежегодная вакцинация против гриппа также необходима студентам, работникам транспорта, медицинским работникам, людям старше 60 лет и другим категориям риска.
- При поездках в другие страны и регионы могут потребоваться дополнительные прививки против распространенных в них инфекций.
- Необходимо сохранять историю своих прививок (в том числе, документальное подтверждение), для исключения их ненужного повторения в будущем.
Подробнее на сайтах: privia.ru (на русском), immunize.org, nhs.uk (на английском).
Грипп распространяется воздушно-капельным путем на расстояние до 2 метров, когда зараженный человек разговаривает, чихает или кашляет. Кроме того, гриппом можно заразиться, дотронувшись рукой до поверхности, на которой находится вирус, а затем — до рта, носа или глаз. Во внешней среде вирус гриппа сохраняется до 8 часов.
Человек, заболевший гриппом, заразен за 1 день до появления симптомов и в течение 5–7 дней после начала болезни. Маленькие дети, люди с ослабленным иммунитетом и те, у кого грипп проходит в тяжелой форме, могут быть источником инфекции дольше.
Прививки: Рекомендации для людей, живущих с ВИЧ
Иммунизация (или вакцинация) необходима для профилактики болезней: ветряной оспы, гриппа, полиомиелита и других заболеваний. Вакцины вводятся в организм подкожно, перорально или интраназально.
Когда человек получает вакцину, его иммунная система вырабатывает антитела, чтобы в будущем защитить организм от инфекции.
ВИЧ может ослабить иммунную систему и осложнить борьбу с инфекциями. Поэтому людям, живущим с ВИЧ, рекомендовано соблюдать график вакцинации.
Вакцины предотвращают эпидемии: «чёрную» оспу, например, удалось победить только благодаря всеобщей иммунизации. Чем больше людей получают прививки, тем меньше шансов на вспышку заболевания.
Какие вакцины рекомендованы людям, живущим с ВИЧ?
- Против Гепатита В.
- Против Гриппа.
- Пневмококковая (против пневмонии).
- Против столбняка, дифтерии и коклюша (АКДС) – вводится однократно, в детском возрасте. Каждые 10 лет рекомендуется повторять вакцину против столбняка и дифтерии (АДС).
- Против вируса папилломы человека (ВПЧ) (людям в возрасте до 26 лет).
Другие вакцины могут быть рекомендованы ВИЧ-положительному человеку в зависимости от возраста, предыдущих прививок, факторов риска конкретного заболевания или особенностей, связанных с ВИЧ. Поговорите со своим врачом о том, какие вакцины рекомендованы лично вам.
Все ли виды вакцин безопасны для людей, живущих с ВИЧ?
Есть два основных типа вакцин:
- Живые ослабленные вакцины – содержат ослабленный, но живой вид болезнетворного микроорганизма. Такую вакцину можно сравнить с «демо-версией» настоящего вируса или бактерии. Благодаря иммунизации, в организме вырабатываются антитела, которые в будущем смогут уничтожить возбудитель болезни.
- Инактивированные вакцины – сделаны из «мертвых» микроорганизмов, поэтому для выработки иммунитета требуются большие дозы такой вакцины, многократное применение и введение веществ-помощников (так называемые адъюванты, способны усилить защитную реакцию организма).
Вакцина от одной и той же болезни может быть как живой, так и мёртвой (пример – прививка от полиомиелита). В целях безопасности, люди с ВИЧ должны получать инактивированные вакцины, чтобы избежать даже минимального шанса получить болезнь.
Но некоторые вакцины доступны только в «живом» виде (к примеру, вакцина против ветряной оспы и опоясывающего лишая). В определенных ситуациях они могут быть рекомендованы для людей, живущих с ВИЧ.
Может ли ВИЧ влиять на работоспособность вакцины?
Да. ВИЧ может ослабить иммунный ответ вашего организма на вакцину, то есть сделать прививку менее эффективной. Кроме того, стимулируя иммунную систему, вакцины могут вызвать временный рост вирусной нагрузки.
Антиретровирусные препараты (АРТ) подавляют размножение вируса и позволяют иммунитету восстановиться. Если человеку недавно поставили диагноз ВИЧ, возникает вопрос, стоит ли делать прививки до начала приёма АРТ. Но каждый случай индивидуален, этот вопрос стоит обсудить с лечащим врачом.
Вызывают ли вакцины побочные эффекты?
Любая вакцина может вызвать побочные эффекты. Как правило, они незначительны (болезненность в месте инъекции или субфебрильная температура) и проходят в течение нескольких дней.
Тяжелые реакции на вакцины редки. Перед вакцинацией поговорите со своим врачом о преимуществах и рисках вакцины и возможных побочных эффектах.
Путешествия и вакцины
Если вы планируете поездку, вам могут понадобиться прививки против ряда болезней: желтой лихорадки, бешенства, клещевого энцефалита или брюшного тифа.
Если у вас ВИЧ, поговорите со своим врачом о вакцинах, которые вам можно сделать до путешествия.
Имейте в виду:
- Если требуется иммунизация и доступна только живая ослабленная вакцина, узнайте, насколько высоки потенциальные риски и не превышают ли они потенциальную защиту.
- Если вы начали проходить терапию, но число лимфоцитов CD4+ менее 200 клеток, ваш лечащий врач может рекомендовать отложить поездку, пока АРТ не подействует и иммунная система не восстановится.
Существует ли вакцина против ВИЧ?
Нет. За прошедшие десятилетия учёные несколько раз пытались разработать подобную вакцину, но иммунный ответ был слишком слаб, чтобы подавить размножение ВИЧ. Но разработки в этой сфере продолжаются. О текущей ситуации вы можете узнать из материала СПИД.ЦЕНТРа.
Перевод: Евгений Игнатов
Подписывайтесь на нашу страницу в фейсбуке. Это важно.
Источник: https://spid.center/articles/1194/
Вакцинация ВИЧ-инфицированных детей – можно ли делать прививки от гриппа и других болезней?
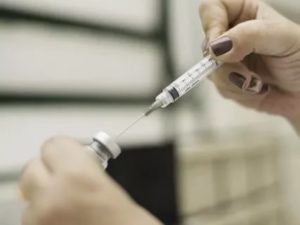
Статистика по ВИЧ в нашей стране неутешительна. От рождения и до совершеннолетия наблюдается рост количества заражённых детей: с 5% до 34%. К сожалению, с этим приходится мириться и учиться жить с новым статусом.
Подросткам (со стороны близких) желательно уделять больше времени для обсуждения этой ситуации и постараться стать для них другом, а малышей следует оградить от инфекций, то есть делать прививки. И тут появляется вопрос: возможна ли вакцинация детей при ВИЧ или достаточно специальной терапии?
Ребенку с первичным иммунодефицитом можно вводить вакцину, или нет?
Что такое ВИЧ? Так называется вирус, разрушающе действующий на иммунитет человека. Каждый год (по данным Минздрава РФ) в стране от ВИЧ-инфицированных матерей рождается 4-5 тыс. малышей.
Заразится ребёнок, или нет, зависит от многих моментов: на какой стадии находилась болезнь в период беременности, проводилась ли при этом химиопрофилактика, какова степень вирусной нагрузки. Диагноз ВИЧ заражения подтверждается или исключается у малыша в возрасте год-полтора.
И вакцинация при этом играет огромную роль, поскольку такие детки более других подвержены риску инфицирования любым заболеванием. К тому же у ВИЧ-позитивных малышей, в силу крайне низкого иммунитета, болезнь протекает крайне тяжело и может закончиться летально. Поэтому вакцинация таким детям обязательна.
Иммунизацию крох (от ВИЧ-положительных мам) начинают уже в роддоме. Затем вакцинация продолжается в поликлиниках (прививочный кабинет), в государственных (либо муниципальных) медучреждениях, имеющих лицензированное разрешение на проведение подобной терапии.
Особенности вакцинации детей, рожденных от ВИЧ-инфицированных матерей
Сегодня иммунопрофилактика ВИЧ ведётся на всех этапах развития инфицирования. Рекомендованы вакцины с «убитыми» вирусами – инактивированные.
Считается, что малыши с ВИЧ способны формировать полноценный иммунный отклик, но число индуцируемых при этом антител может быть ниже обычного. Пока нет окончательного диагноза: «ВИЧ-инфицирование», всех малышей следует вакцинировать инактивированными препаратами.
Когда весь курс иммунопрофилактики будет завершён, у ребёнка определяется титр антител для решения вопроса дальнейшей ревакцинации. Тактика иммунизации определяется врачом.
Применение ВИЧ-позитивным детям живых вакцин (ЖВ) возможно после иммунологического исследования с целью исключения иммунодефицита. Если он имеется, то применение живых препаратов исключается, в противном случае – вакцинация ЖВ идёт в соответствии с прививочным календарём.
БЦЖ
Прививание осуществляют БЦЖ-М вакциной (малой дозой) сразу при подтверждении диагноза «Перинатальный контакт» (в 18 месяцев жизни) и предварительно проведённой пробой Манту.
Затем «пуговка» ставится каждые полгода, с целью выявления туберкулёзного возбудителя.
Все члены семьи такого малыша обязаны пройти рентген лёгких и реакцию Манту. Это делается для защиты ребёнка от туберкулёза в дальнейшем.
При диагнозе «ВИЧ-инфицирование» БЦЖ вакцина запрещена.
От столбняка и дифтерии
Иммунизация ведётся по обычному графику АДС препаратами. При выраженном иммунодефиците (СПИДе) после прохождения всего курса вакцинации рекомендуется постоянный (раз в месяц) контроль противодифтерийных антител. Если их титр (количество) ниже нормы, вводится бустерная доза АДС-М.
От гепатита
Первая инъекция ставится в первые 2 дня жизни малыша в роддоме. Абсолютных противопоказаний здесь нет. Дальнейшая вакцинация проходит в 3 и 6 мес.
Прививка от гепатита новорожденному
От пневмонии
Иммунизация идёт по обычному графику с 2-х лет. Схема такова: разовая инъекция + ревакцинация (1 укол) через 3 года.
Можно ли делать прививки от гриппа ВИЧ-инфицированным?
Такая иммунизация показана всем ВИЧ-инфицированным. Прививка от гриппа (для данного случая) самая исследованная. Она безопасна и эффективна.
При иммунодефиците нельзя пользоваться аэрозольными противогриппозными препаратами, поскольку они содержат «живые» бактерии.
Для лучшего эффекта иммунизацию рекомендуется вести с ноября месяца (начало эпидемического сезона). Если ребёнок часто болеет ОРВИ, то ему, конечно, следует сделать прививку. В остальных случаях нужно проконсультироваться с врачом.
С чем связана иммуносупрессия вакцин?
Итак, вакцинация ВИЧ-инфицированных малышей ведётся преимущественно инактивированными вакцинами, а не живыми препаратами. Почему?
В ЖВ содержатся патогенные вирусы (или бактериальные токсины) в ослабленной форме, и они могут вызвать лёгкое протекание болезни, в том числе и ту, от которой создают иммунитет.
А это уж осложнение. Такие вакцины дополнительно угнетают иммунитет (имеют супрессивную характеристику). Это не опасно для здоровых пациентов, но не для ВИЧ-инфицированных.
А инактивированные препараты дают лишь временное недомогание и не вызовут у малыша поствакцинальных осложнений. Поэтому детей с иммунодефицитом не рекомендуется прививать большинством живых вакцин (в том числе и от оспы).
Необходимо избегать контактов с источниками, вакцинированными ЖВ ближайшие 2-3 недели.
по теме
О проведении вакцинации при ВИЧ-инфекции в видео:
Ребёнка, живущего с ВИЧ, как и всех других, следует вовремя защищать от инфекций. Диагноз не должен быть причиной отказа от вакцинации. Процесс иммунизации с использованием всех разрешённых препаратов у большинства малышей проходит гладко, а появление поствакцинальных реакций такое же, как и у других детей.
Поэтому все ВИЧ-положительные малыши прививаются в обычные плановые сроки. Исключение – дети со СПИДом. В такой ситуации (из-за низкого иммунного отклика) вакцинация может стать неэффективной.
Источник: https://vactsina.com/privivki-i-ukolyi/detyam/pri-vich.html
