Склерозирующая гемангиома
Содержание
Дерматофиброма — причины, симптомы, диагностика, лечение, фото
Дерматофибромой называется доброкачественное образование, которое внешне выглядит, как кожный узелок. Состоит образование из фиброзной ткани, оно может быть совсем маленьким, величиной с просяное зернышко, но иногда опухоль разрастается до крупных размеров.
Проявиться склерозирующая гемангиома может на любом участке тела, однако, чаще всего, узелки образуются на плечах, спине, ногах – ступнях или лодыжках.
Дерматофиброма чаще проявляется у взрослых, причем, мужчины болеют намного реже женщин.
Причины развития заболевания
Точные причины развития дерматофибромы к настоящему времени выяснить не удалось. Однако предрасполагающие факторы возникновения склерозирующей гемангиомы известны, это:
- Повреждения кожи – уколы, укусы насекомых, царапины и пр.
- Наследственность. Дерматофиброма часто бывает «семейным» заболеванием.
- Возраст. Как правило, склерозирующая гемангиома развивается в среднем возрасте, у молодежи и детей это заболевание выявляется крайне редко.
Клиническая картина
Основные симптомы дерматофибромы:
- Уплотнение в виде узелка, которое возникает над поверхностью кожи. Образование может вызывать слабый зуд и кровоточить при повреждении.
- Размер нароста при дерматофиброме может варьироваться от пары миллиметров до нескольких сантиметров.
- Если сдавить с двух сторон дерматофиброму пальцами, то образование прогнется внутрь.
- Цвет кожи над дерматофибромой отличается от цвета здоровой кожи. Как правило, новообразование имеет серый и бурый оттенок, но у некоторых больных цвет кожи над опухолью становится красно-коричневым или черным.
- Как правило, образование при дерматофиброме единичное, крайне редко отмечается множественные высыпания.
- Основная часть новообразования расположена в толще кожи, над кожей выступает незначительная часть опухоли в виде полусферы. Узел имеет плотную консистенцию, его поверхность, как правило, гладкая. Однако иногда поверхность новообразования напоминает бородавку. В большинстве случаев, дерматофиброма располагается в толще кожи, но иногда появляется новообразование на ножке.
- Субъективная симптоматика при дерматофиброме отсутствуют, новообразование не причиняет больному никакого беспокойства.
- К малигнизации (перерождения в злокачественную форму) дерматофиброма несклонна. У некоторых больных новообразования самостоятельно начинают уменьшаться в размерах и постепенно исчезают.
Методы диагностики
Диагностика дерматофибромы особой сложности не представляет. Для постановки диагноза необходим внешний осмотр и дерматоскопия.
Дерматоскопией принято называть метод исследования очагов кожных заболеваний. Врач рассматривает место повреждения на коже при многократном увеличении. Для исследования применяется цифровой или оптический дерматоскоп. Данное исследование позволяет оценить структуру новообразования и его параметры (границы, оттенок, размеры и пр.)
Для подтверждения диагноза дерматофибромы проводится гистологическое исследование тканей новообразования. При этом выявляется скопление молодых и зрелых волокон коллагена, гистиоциты, фибропласты и множество кровеносных капилляров.
Необходимо дифференцировать дерматофиброму от липомы и пигментного невуса.
Лечение заболевания
В большинстве случаев, дерматофиброма лечения не требует. Заболевание это для жизни неопасно, оно не причиняет неудобств больным. Однако если новообразование создает косметический дефект, либо расположено на таком месте, где оно постоянно травмируется, то лучше произвести удаление дерматофибромы.
Для удаления новообразования применят следующие методы.
Иссечение хирургическое. Если дерматофиброма небольшая, то операция производят амбулаторно. Операция заключается в иссечении фрагмента кожи с последующим вылущиванием опухоли из окружающих тканей.
Поскольку опухоль расположена в глубоких слоях кожи, придется выполнить соответствующие разрезы, поэтому после операции могут остаться заметные шрамы.
Поэтому необходимо обеспечить правильный уход за раной и за образующимся рубцом.
Удаление дерматофибромы методом электрокоагуляции. Данный метод основан на термическом поражении ткани с одновременной коагуляцией сосудов и капилляров. Операция проходит бескровно. На месте проведения процедуры сначала образуется сухой струп, а после его отторжения остается слабо пигментированное пятно или рубчик.
Лазерное удаление дерматофибромы основано на разрушении опухоли при помощи лазерного луча. Операция проходит бескровно, при ее проведении инфицирование исключено.
Альтернативный метод лечения дерматофибромы заключается в срезании одним из описанных выше методов верхней части опухоли. Удалить верхнюю часть новообразования можно и путем криодеструкции, то есть, замораживания при помощи нанесения жидкого азота. В этом случае, шрамов не остается. Однако после проведения такого лечения очень часто на этом же месте новообразование вырастает вновь.
Лечение народными методами
При лечении дерматофибромы народными средствами потребуется терпение, так как результата можно добиться только через несколько месяцев регулярного проведения процедур.
Лечение дерматофибромы при помощи камфорного спирта. Необходимо три раза в день смазывать новообразование камфорным спиртом. После нескольких недель применение средства может появиться чувство жжения. Пугаться не нужно, необходимо продолжать процедуры до полного исчезновения опухоли.
Лечение дерматофибромы настойкой алоэ с йодом. Необходимо взять большой (нижний) лист алое, завернуть его в бумагу и положить его в холодильник. Выдержать там три дня, затем измельчить на терке.
Положить кашицу в банку из темного стекла, залить 100 граммами медицинского спирта. Выдержать три недели, периодически взбалтывая. Затем, процедить настойку, и добавить в нее 10 капель йодной настойки.Использовать состав для смазывания новообразования при дерматофиброме.
Лечение магнезией. Магнезия (гидроокись магния) наносится на опухоль при дерматофиброме на 10 минут. Затем состав тщательно смывается с кожи.
Прогноз и профилактика
Профилактики образования дерматофибромы не разработано, так как причины развития заболевания неясны.
Прогноз при дерматофиброме благоприятный. Заболевание не имеет склонности к перерождению в злокачественную опухоль, не причиняет страданий больному. Иногда опухоль проходит самостоятельно.
Лечение дерматофибромы следует проводить только при неудачном расположении новообразования, то есть, если оно часто травмируется. Удалить дерматофиброму можно и в том случае, если опухоль создает заметный косметический дефект.
В остальных случаях лечение дерматофибромы не проводится.
Однако нужно помнить, что симптомы дерматофибромы клинически схожи с проявлениями дерматофибросаркомой, которая является онкологическим заболеванием. Поэтому при появлении новообразования необходимо обратиться к врачу и пройти обследования.
Стоит насторожиться, если новообразование быстро растет, вызывает чувство болезненности или кровоточит без явных причин.
Источник: https://dermalatlas.ru/opuxoli-kozhi/skleroziruyushhaya-gemangioma-ili-dermatofibroma/
Удаление гемангиомы склерозирование
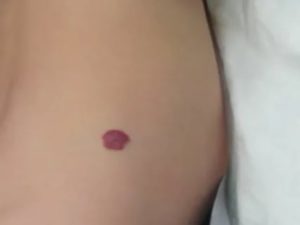
Склерозирующая терапия или склерозирование гемангиомы у детей и взрослых позволяет устранить косметический дефект, вызванный развитием гемангиомы (красной родинки) на открытых участках тела.
Метод склерозирующей терапии популярен, кроме того, несложный и проводится в поликлиниках. Однако несмотря на легкость процедуры, склерозирование включает ряд показаний и противопоказаний, с которыми следует ознакомиться перед применением.
Cклерозирование — медицинская процедура, направленная на устранение дефектов кровеносных сосудов, в том числе и гемангиом.
Что такое склерозирование?
Склерозирование — медицинская процедура, в основу которой входит введение в область, пораженную гемангиомой, специальных склерозантов, вызывающие воспалительные процессы и тромбирование капилляров. Впоследствии капилляры запустевают, красная опухоль проходит и заменяется соединительнотканной структурой.
Главные недостатки терапии — болезненность и продолжительность терапии.
Этот метод принято назначать при лечении небольших красных новообразований, простых, кавернозных и смешанных гемангиом.
Кроме того, метод показывает хороший результат при лечении гемангиомы на лице, слизистых оболочках рта, языке и в околоушной области.
При устранении крупных новообразований врачи не рекомендуют использовать склерозирование, поскольку процедура чревата возникновением язв и шрамов на коже.
Склерозирование в детском возрасте
Склерозирование разрешается детям даже в раннем возрасте, но перед принятием решения родителям следует знать особенности гемангиом в этот период. Гемангиома — сосудистое образование, которое характерно для новорожденных и деток.
Как правило, новообразование со временем рассасывается самостоятельно (к 7-ми годам).
Когда опухоль мешает работе органов (ухудшает зрение или мешает дышать), резко начинает увеличиваться в размерах и находится в местах, где подвержена трению и травмам, тогда следует удалять новообразование склерозированием либо другим доступным методом.
Противопоказания к назначению
При некоторых заболеваниях и условиях лечение склерозированием невозможно:
- сосудистые болезни;
- болезни крови;
- порок сердца;
- атеросклероз и тромбофлебит;
- инфекция или простуда;
- беременность и лактация;
- пожилой возраст.
Склерозирование гемангиомы длится около получаса под локальной анестезией.
Способ проведения процедуры
Проведение процедуры осуществляется следующим образом:
- перед процедурой кожа смазывается антисептиком (йод или спирт);
- ввод склерозанта осуществляют иглами диаметром 0,2—0,5 мм в виде нескольких микроуколов в область капилляров;
- процедура обычно проводится под местной анестезией, поскольку через 30 минут после введения склерозанта начинается воспалительная реакция, которая усиливается на протяжении суток;
- воспаление стихает через 7 дней, тогда можно выполнять повторную процедуру при надобности.
Какие препараты применяют при склерозировании гемангиомы?
Обычно для склеротерапии гемангиом используют раствор 70% спирта и 25% салицилата натрия или раствор хинин-уретана.
Стоит отметить, что однократное применение спиртового раствора принесет частичный результат, для желаемого эффекта желательно повторить процедуру от 3-х до 15-ти раз.
Хинин-уретан в малых дозах чаще используют при лечении гемангиом у детей, поскольку такие инъекции безболезненны (хотя токсичны).
Какие показывает результаты?
Положительный результат виден после терапии кавернозных и смешанных видов новообразований, размером до 1,5 см. Бывают случаи, когда небольшие гемангиомы пропадают уже после второй процедуры. При большем размере красные пятна проходят дольше — на протяжении 1—2-х месяцев. Есть вероятность, что останется шрам.
Результат лечения зависит от учета показаний и противопоказаний при выборе склеротерапии.
Склерозирования гемангиомы может обернуться язвами, нагноением, кровотечением и рубцами.
Осложнения после терапии
Несмотря на то что склерозирование простой способ лечения, иногда после проведения процедуры возникают осложнения в виде язв и нагноений на коже, кровотечения, вследствие чего появляются шрамы.
Случается так, что во время манипуляции на лице повреждается лицевой нерв, отчего развивается парез мимической мускулатуры.
Чтобы избежать осложнений, важно осуществлять грамотный подбор пациентов, с учетом, что процедура подходит не всем.
Копирование материалов сайта возможно без предварительного согласования в случае установки активной индексируемой ссылки на наш сайт.Информация на сайте представлена исключительно для общего ознакомления. Рекомендуем обратиться к врачу за дальнейшей консультацией и лечением.
Источник: http://stoprodinkam.ru/obrazovaniya/gemangiomy/sklerozirovanie.html
Лазерное удаление гемангиомы
Самая распространенная доброкачественная опухоль, гемангиома, регистрируется у 10% новорожденных детей, у девочек в 3 раза чаще, чем у мальчиков.
При прогрессировании патологии, диагноз становится актуальным и во взрослом возрасте, а особенности локализации новообразования и его структура, часто ставят пациента и лечащего врача перед выбором срочного способа лечения.
Удаление гемангиомы лазером во многих случаях является наиболее оптимальным терапевтическим методом.
Что такое гемангиома?
Это сосудистая опухоль, которая разрастается из эндотелия (внутреннего слоя) капилляров, мелких артерий или вен. Она имеет разнообразные проявления, форму, размеры и цвет, в зависимости от того, где располагается.
Чаще всего, гемангиомы локализуются на коже лица, шеи, волосистой части головы, реже – на теле и конечностях.
Кроме того, они могут быть обнаружены во внутренних органах (гемангиома печени, пищевода, прямой кишки) и костных структурах (позвоночник).
Причины появления патологии не изучены окончательно до сих пор, но считается, что главными предрасполагающими факторами становятся наследственность и различные негативные воздействия на плод.
По структуре и типу клеток, такие образования подразделяются на капиллярные, кавернозные, клеточные, комбинированные, рацемические, межмышечные опухоли, каждая из которых характеризуется особенностями роста и степенью воздействия на окружающие ткани.
Опасны ли гемангиомы?
Сосудистые опухоли называются доброкачественными, так как не способны метастазировать, вызывать интоксикацию и угрожать жизни пациента. Но некоторые из них, имея склонность к быстрому разрастанию, могут нарушать структуру и функции соседних органов. Так, при локализации в позвонках, например, ангиома может значительно ухудшить функциональность всего позвоночного столба.
Капиллярный тип опухоли, при ее расположении на коже или слизистых оболочках, считается самым безопасным. Обычно происходит ее самопроизвольное регрессирование (обратное развитие) через 5-6 лет после рождения ребенка. Другие же виды, особенно клеточные, комбинированные и межмышечные ангиомы, склонны быстро прогрессировать.
Кроме того, гемангиома может быть травмирована, что приводит к инфицированию, кровотечению, замещению ее участков на рубцовые структуры.Не следует забывать и об огромном косметическом дефекте, который создают кавернозные, комбинированные, рацемические опухоли, особенно при их расположении на открытых частях тела. Они намного затрудняют социальную адаптацию человека, снижают его самооценку, осложняют личную жизнь.
Каковы показания к удалению опухоли?
Способ лечения всегда выбирается индивидуально. Если речь идет о новообразовании у ребенка, то используется консервативная терапия гормональными препаратами. Во многих случаях она является эффективной и применяется также в любых возрастных периодах, если радикальное удаление опухоли может усилить косметический дефект или негативно воздействовать на соседние органы.
Но в большинстве ситуаций, гемангиомы подлежат обязательному удалению независимо от локализации, особенно при больших размерах и значительном прорастании в глубокие ткани. Для этого применяются различные методы: иссечение, склерозирование, криодеструкция, диатермокоагуляция. Но самым современным в терапии сосудистых опухолей является именно использование лазера.
Преимущества лазерного удаления гемангиомы
Лазерный луч обладает уникальными характеристиками. Он способен проникнуть на любую глубину, точечно воздействовать на ненужные клетки и уничтожить их без влияния на соседние здоровые структуры. Применение лазера показано практически при всех типах сосудистых опухолей, так как этот метод:
- Является быстрым, неинвазивным и безболезненным (иногда используется местная анестезия).
- Не приводит к рубцеванию и пигментации тканей.
- Не требует долгого периода реабилитации.
Недостатки
Несмотря на преимущества этого современного способа лечения данных образований, он может быть использован не всегда. В сложных случаях, при внутриорганном расположении опухоли, ее глубоком прорастании, комбинированной структуре и больших размерах, необходимо сочетание лазера с другими радикальными или консервативными методами терапии.
Иногда для окончательного удаления требуется осуществлять несколько лазерных процедур, что, по сравнению с другими радикальными способами, приводит к увеличению длительности периода реабилитации. Кроме того, врач, производящий удаление, должен обладать высоким профессионализмом и мастерством, что в огромной степени влияет на результат лечения.
Восстановительный период
Длительность реабилитационного периода варьирует от нескольких дней до 2-3 недель. Это зависит от исходного состояния опухоли: клеточного состава, размера, расположения. По сравнению с другими лечебными способами, лазерное удаление требует минимальной реабилитации.
После процедуры на коже в области воздействия луча лазера формируется небольшая отечность тканей, сохраняющаяся несколько дней.
Возможно образование корочки, из-под которой выделяется немного сукровицы, ощущается незначительная болезненность.
Эти явления постепенно уменьшаются и полностью исчезают, оставляя после себя гладкую кожу без шрамов и следов образования, без применения каких-либо наружных лекарственных средств.
Желательно до полного заживления избегать солнечной инсоляции. Запрещается также смазывать кожу спиртовыми растворами, йодом или марганцовкой. Первые несколько дней не рекомендуется использовать макияж, если опухоль находилась на лице.
Сколько стоит удалить гемангиому лазером?
Однозначного ответа на этот вопрос нет, ведь стоимость процедуры прежде всего зависит от локализации и площади пораженного ангиомой участка, то есть от категории сложности. Кроме того, влияют и статус лечебного учреждения, наличие новейших образцов аппаратуры, необходимость обезболивания или повторных сеансов.
Если рассматривать стоимость по категориям сложности, то можно предоставить следующие усредненные значения:
- 1 категория – 5-8 тыс. руб;
- 2 кат. – 8-13 тыс. руб;
- 3 кат. –тыс. руб;
- 4 кат. – от 18 тыс руб.
Многие клиники предусматривают возможность предоставления скидок.
Бывают ли последствия после удаления?
Лазерная деструкция может быть использована в любом возрасте, при наличии различных сопутствующих патологий. На сегодняшний день не зарегистрировано никаких негативных лазерных воздействий на организм пациента, тем более развития осложнений.
Если пациент соблюдает все рекомендации в восстановительном периоде, то отрицательных последствий не бывает. Однако, очень редко наблюдается повторное развитие опухоли, что скорее связано с особенностями организма, чем с воздействием луча лазера.
Удаление гемангиомы лазером не имеет противопоказаний или ограничений и на сегодняшний день является самым передовым и эффективным способом терапии.
Важно знать:
Источник: http://pipdecor.ru/udalenie-gemangiomy-sklerozirovanie/
Склерозирование гемангиом
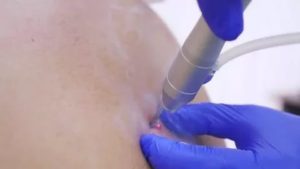
Склерозирующая терапия или склерозирование гемангиомы у детей и взрослых позволяет устранить косметический дефект, вызванный развитием гемангиомы (красной родинки) на открытых участках тела.
Метод склерозирующей терапии популярен, кроме того, несложный и проводится в поликлиниках.
Однако несмотря на легкость процедуры, склерозирование включает ряд показаний и противопоказаний, с которыми следует ознакомиться перед применением.
Cклерозирование – медицинская процедура, направленная на устранение дефектов кровеносных сосудов, в том числе и гемангиом.
Лучшие варианты лечения гемангиомы
Сосудистая опухоль, которая возникает из внутренней оболочки сосудов, названа гемангиомой. Относится к доброкачественным образованиям, но имеет склонность к кровотечению и интенсивному распространению на окружающие ткани. Возможно также самопроизвольное исчезновение. Чаще всего бывает врожденной. Тактика лечения зависит от локализации и размеров.
Причины появления гемангиомы
Этиологический фактор возникновения гемангиом пока не выяснен. Их формирование связано с общими причинами нарушения созревания сосудов:
- вирусная инфекция, особенно в 1 триместре беременности,
- прием алкоголя, курение,
- многоплодная беременность,
- родовая травма,
- токсикоз 1 и 2 половины беременности,
- прием медикаментов,
- поздние роды (возраст матери более 40 лет),
- угроза выкидыша или преждевременные роды.
Так как в составе нет атипичных клеток, то эти образования считают доброкачественными. Незрелые клетки, из которых возникает гемангиома, содержатся в эндотелии (внутреннем слое) сосудистой стенки.
Для течения болезни характерны две стадии: прогрессирование и инволюция. В первую фазу пролиферации опухоль быстро растет, клетки делятся интенсивно, из них формируются сосудистые каналы – крупные артерии и вены.
Затем на этом месте образуется фиброзно-жировая ткань с мелким капиллярным руслом. Фаза обратного развития наступает обычно к 7 — 10 годам. Случаев озлокачествления гемангиом практически не бывает.
Рекомендуем прочитать статью о геморрагическом васкулите на теле. Из нее вы узнаете о причинах развития и формах патологии, симптомах заболевания, проведении диагностики и лечения.
А здесь подробнее о телеангиэктазии и ее лечении.
Симптомы заболевания
Врожденные гемангиомы обнаруживают на первых неделях жизни ребенка, до 6 месяцев у них отмечается ускоренный рост, а затем он останавливается.
Самым типичным местом для сосудистой опухоли является затылок, она также располагается на щеке, крыльях носа, около глаз. Реже бывают образования на половых органах, груди, конечностях и во рту.
Но разрастания сосудов могут быть и во внутренних органах, на костях.
Характерные черты гемангиом:
- плоское или слегка выступающее над кожей пятно;
- структура бугристая и узловатая;
- диаметр от 1 до 100 мм;
- разнообразная форма;
- цвета – розовый, бордовый, синюшный;
- на ощупь теплее окружающей кожи;
- растет вширь и в глубину, сдавливая соседние ткани;
- травмируется, кровотечение остановить сложно;
- может инфицироваться и образовываться язва на поверхности.
Обратное развитие, как правило, начинается с 2 — 5 лет и длится до 16 — 18 летнего возраста. Вначале по центру появляется просветление, постепенно захватывающее опухоль.
Всегда ли надо удалять
В том случае, если это образование имеет только косметический дефект, то предпочтительнее дождаться пубертатного периода, так как есть надежда на самостоятельное избавление от него. При гемангиомах, которые нарушают функционирование внутренних органов, нужно провести вначале консервативное, а затем и оперативное или физическое лечение.
Гемангиома лице
Гемангиома на лице у ребенка
Обычно не представляет опасности, в редких случаях травмируется, нарушая процесс питания у грудничков. Если нет признаков воспаления или частых кровотечений, то стараются не удалять, ожидая самопроизвольного рассасывания.
У пожилых людей под влиянием мутаций и ультрафиолета образуется на губе опухоль, которую назвали венозным озерцом. Расположена чаще на нижней губе, имеет темно-фиолетовую окраску и мягкую консистенцию.
Гемангиома печени
Может никак не проявляться при небольших размерах. Если имеется множественное поражение или крупное образование, то симптомы будут похожи на заболевание печени: тяжесть в правом подреберье, тошнота, горечь во рту. Диагноз можно поставить только после инструментального обследования. Гемангиому нужно удалить в таких случаях:
- есть боль в животе постоянного и интенсивного характера,
- диаметр опухоли выше 5 см или есть признаки быстрого роста,
- имеется внутреннее кровотечение,
- произошел надрыв или разрыв новообразования.
Гемангиома печени
Гемангиома позвоночника
При размере до 1 см может не беспокоить и обнаруживаться случайно, крупная опухоль вызывает постоянную боль из-за сдавления корешков, длительное нахождение опухоли приводит к постепенной деструкции костной ткани, что может стать причиной перелома. Удалению подлежат образования большого размера, вызывающие интенсивный болевой синдром или нарушения органов, иннервируемых нервными волокнами данной локализации.
Гемангиома позвоночника
Классификация
При исследовании структуры ткани гемангиомы обнаруживают различное строение этого образования. Такое подразделение определяет способность опухоли расти и регрессировать самостоятельно. Классификация данной патологии помогает определиться с тактикой и срочностью лечения.
Простая или капиллярная
Состоит из сети мелких сосудов красного или пурпурного цвета, выступает над уровнем кожи и растет в более глубокие слои. При надавливании становится светлее. Характерна для первых этапов болезни, склонна к интенсивному росту в ширину и под кожу. Такие образования выявляют у подавляющего большинства пациентов. Считается благоприятным вариантом.
Кавернозная
Следующий этап развития после капиллярной. Расположена в подкожной клетчатке. Имеет синеватый цвет, при изучении тканей обнаруживаются очаги кровоизлияния. Состоит из полостей, которые заполняются кровью. Становится больше при кашле, крике, а при давлении спадает.
Комбинированная
Состоит из капиллярной и кавернозной – есть элементы, расположенные на коже и под кожей. Структура их не отличается от таких же изолированных структур, симптомы определяются преобладающей частью.
Смешанная
Кроме сосудистого компонента содержит клетки соединительной, нейроны, лимфоциты. Их внешние признаки зависят от клеточных компонентов. Относится к сложным для лечения разновидностям.
Смотрите на видео о причинах развития гемангиомы и ее лечении:
Методы диагностики образования
При обнаружении поверхностной гемангиомы пациента нужно обследовать для выявления подобных образований во внутренних органах.
Для этого используют:
- компьютерную томографию – можно найти небольшие образования в печени, костях;
- магнитно-резонансную томографию позвоночника для определения глубины прорастания и сдавления вещества спинного мозга;
- ангиография обычно назначается перед проведением операции для исследования границ поражения;
- биопсию проводят при изменении внешнего вида гемангиомы;
- анализы крови – может быть анемия и изменения печеночных проб при локализации в печени.
Варианты лечения
Так как это заболевание характеризуется многообразием клинических вариантов, и остается шанс на самопроизвольное излечение, то выбор способа терапии в каждом случае индивидуальный.
Народные средства
Наружные способы использовать не рекомендуется, а внутрь принимают составы с противоопухолевым действием. Такие растительные компоненты оказывают очищающее и иммуномодулирующее действие, помогая организму справиться с этим заболеванием. Применяют травы длительно, не менее месяца, после чего на 10 дней нужно сделать перерыв, в дальнейшем можно продлить курс фитотерапии.
Способ приготовления фитопрепаратов: столовая ложка (детям до 10 лет – десертная, от 2 до 5 лет – чайная) заливается кипящей водой (320 мл) и выдерживается на медленном огне 15 минут. Пить нужно по 75 мл 4 раза в день до еды за 20 — 30 минут.
Рецепты сборов:
- по 40 г аира корней, околоплодников зеленых орехов, девясила корневища, зверобоя травы и 10 г чистотела;
- 20 г соцветий пижмы и 40 г травы сушеницы;
- поровну травы спорыш, хвощ, тысячелистник, листа береза, цветки донника и календулы;
- лещина, герань, ива белая по 10 г, лапчатка, мать-и-мачеха по 20 г, корень лопуха, лист подорожника и трава зверобоя по 50 г.
Медикаментозная терапия
Используют препараты, которые могут приостановить рост опухоли. Самостоятельного значения не имеют, чаще назначаются как подготовительный этап до операций или других методик лечения. Медикаменты, которые выписывают при гемангиоме:
- бета-блокатор Пропранолол останавливает синтез факторов роста, активирует склерозирование мелких сосудов;
- Преднизолон – гормональное средство для торможения роста и обратного развития опухоли;
- Винкристин – замедляет процессы деления клеток (цитостатик).
Пропранолол при лечении гемангиомы
Удаление лазером
Наиболее перспективный способ для кожных опухолей, основан на коагулирующем (прижигающем) действии излучения, благодаря сворачиванию крови в облученных сосудах нет кровотечения, способствует регенерации кожи без формирования рубцов. После местной анестезии направляется на пораженный участок лазерный луч. Нужно оберегать окружающую кожу от ожога. После процедуры гемангиома покрывается корочкой, которая отходит через 3 дня.
Удаление гемангиомы лазером
Склерозирование
Назначают для лечения крупных кожных образований или опухоли во внутренних органах. Внутрь гемангиомы вводятся соединения, которые способны разрушить сосудистую ткань, в последующем это место заполняется соединительнотканными волокнами.
Чаще используют этил 70% концентрации. После процедуры возникает воспаление и отечность, затем опухоль становится плотной и болезненной.
Манипуляцию выполняют раз в неделю, исчезает сосудистое образование в период от 3 месяцев до года.
Склерозирование гемангиомы
Лучевая терапия
Рентгеновские лучи могут разрушать сосуды, но их влияние на ребенка опасно, так как может спровоцировать развитие злокачественных опухолей. Поэтому этот метод не нашел широкого распространения. Его могут назначать при дооперационной подготовке с целью уменьшения размера и возможности сохранить как можно больше здоровой кожи при хирургическом лечении.
Хирургическое удаление
Применяют в очень редких случаях с косметической целью или при невозможности использовать альтернативный способ. Кроме опухоли удаляется и 1 — 2 см кожи без видимых изменений. При локализации во внутренних органах выбор вида операции зависит от степени прорастания в соседние ткани, размера и расположения гемангиомы.
Прогноз для взрослых и детей
В случае поверхностной локализации и признаков инволюции прогноз благоприятный, так как гемангиома исчезает без следа.
Более крупные образования могут после излечения оставлять неэстетичные рубцы. Самые опасные расположения – печень, позвоночник.
В этих случаях может происходить сдавливание тканей разросшимся образованием, разрушение соседних органов, инфицирование и развитие язвенных дефектов.
Рекомендуем прочитать статью о симптомах аневризмы аорты. Из нее вы узнаете о причинах и симптомах патологии, классификации аневризмы, проведении диагностики и лечения.
А здесь подробнее о лечении васкулита нижних конечностей.
Гемангиома относится к доброкачественным образованиям сосудов. Возникает при нарушении формирования и созревания клеток внутренней оболочки сосудов. Чаще встречается у детей как врожденный дефект. Может исчезнуть к окончанию пубертатного периода без лечения. Наиболее благоприятен кожный вариант болезни и простая, капиллярная структура.
Тяжелее протекает образование опухоли во внутренних органах, при признаках сдавления и нарушения их функции показано удаление.
Источник: http://CardioBook.ru/lechenie-gemangiomy/
Дерматофиброма: симптомы, лечение, удаление лазером
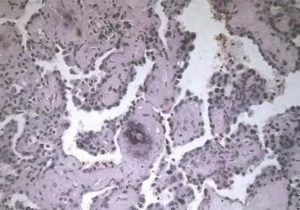
Дерматофиброма – это доброкачественное кожное образование. Но в отдельных ситуациях новообразование приобретает злокачественный характер. Поэтому врачи рекомендуют удалять невус.
Причины возникновения
Дерматофиброма кожи считается доброкачественной опухолью, причины которой пока до конца не изучены. Исследования патологии продолжаются. Врачи склоняются к наследственным факторам.
По результатам многолетних исследований замечено, что у людей с дерматофибромами в роду чаще встречалась патология. Женщины больше подвержены заболеванию.
Образование поражает прекрасный пол после достижения 30 лет.
У ребёнка патология может сформироваться после 5 лет, но происходит это крайне редко. Также страдают указанным недугом подростки в исключительных случаях. Болезнь считается взрослой. Иногда образование встречается у новорождённого ребёнка – врождённый порок. Здесь важна наследственность либо список прочих сопутствующих хронических заболеваний.
Причина болезни:
- Присутствие вирусной инфекции – папилломы, герпес и другие;
- Частое травмирование кожного покрова;
- Глубокий прокол дермы острым предметом;
- Укус насекомого с глубоким повреждением кожи;
- Воспалительные процессы на кожном покрове – акне;
- Спровоцировать дерматофиброму может ветряная оспа, которую перенёс пациент;
- Заболевание лёгких – туберкулёз;
- Наличие хронической патологии печени либо иного органа;
- Нарушения в работе иммунной системы;
- Взаимодействие с химическими или радиоактивными веществами;
- Проживание в загрязнённой экологической местности.
Характеристика заболевания
Дерматофиброма представляет новообразование узелкового вида, формирующееся из ряда недифференцированных ретикулярных клеток. Опухоль не распространяется на соседние ткани. Корень патологии находится глубоко под кожей – отсюда название: доброкачественный внутрикожный вид образований. Распространённое место локализации – на ноге, на спине, в области плеча и других частей рук.
На ретикулярных клетках фиксируется появление следующих форм опухолей – фиброцитома, гистиоцитома. Структурный состав дерматофибромы представляет фиброциты с фибробластами, содержащие крупное ядро и железо с липидами. Иногда присутствует ряд капилляров с эндотелиоцитами и гистиоцитами. Присутствие любого элемента отвечает за плотность и вид узелка.
Растёт патология медленно, не поражает здоровые ткани, исключается возможность распространяться по организму с кровью. Внутренняя структура – однородная, без присутствия дополнительных ответвлений.
Расположение основания глубоко в дерме формирует образование в виде ямки либо плоской пластины на коже. Иногда вырастает опухоль, возвышающаяся над кожным покровом в виде пуговицы.
Перерасти в рак дерматофиброма не может.
Удаление узелка оставляет на месте поражения рубец. После удаления вероятен рецидив – осталась клетка и стала расти повторно.Код по МКБ-10 у патологии – D23 «другие доброкачественные новообразования кожи».
Дерматофиброма у человека
Признаки заболевания
Симптомы дерматофибромы:
- Визуализация узелка круглой формы или полусферы на коже либо под кожей в диаметре до 10 мм.
- Окрас узелка от чёрного до жёлтовато-розового – с возможным воспалением в центре.
- Отсутствие зудящего эффекта и болезненного синдрома.
- На ощупь опухоль гладкая без дефектов, после расчёсывания появляются следы травмирования.
- При сжатии образуется эффект ямки.
- Отсутствие отёчности и распространения отростков по тканям и кроветворению.
- Увеличение в размерах медленное, без внешних деформаций.
Опухоль часто развивается одиночно (солитарно) на ногах, плечах, кистях рук, спине. Очень редко фиксируется гранулематозное образование на лице, в области молочной железы и на подошве. Иногда встречаются множественные хаотично расположенные фиброматозы кожи, развивающиеся с разным временным интервалом.
Травмирование приводит к кровоточивости узелка, способной вызвать воспалительный процесс тканей. Расположение образования на травмированных участках требует оперативного удаления.
Разновидности патологии
Дерматофиброму легко спутать с родинкой или бородавкой из-за внешнего сходства. Корень узелка уходит далеко в кожный покров. Состоит образование из фибробластов и гистиоцитов. Если опухоль содержит больше фибробластов, дерматофиброма имеет тип фиброзных элементов. Превышение гистиоцитов говорит об узелке с гистиоцитозным преобладанием.
По структуре различают виды:
- Твёрдая дерматофиброма обладает чёткими границами с плотным телом. Встречается в одиночном варианте и во множественном. Форма обычно сферичная или дольчатая в диаметре до 20 мм. Способна самостоятельно рассосаться через некоторое время. Окрас от кожного до тёмно-красного.
- Лентикулярный вид образуется после травмирования кожи. Цвет всегда красный или чёрный. Растет медленно, не превышает 10 мм. Бывает двух типов – одиночный и множественный.
- Мягкая дерматофиброма внешне растет на ножке с мягкой текстурой и напоминает дряблый узелок с неравномерной структурой. Окрас приобретает любой – встречается везде.
- Фиброксантома содержит клетки Тутона с наличием нескольких ядер и ксантомных патогенов.
- Склерозирующая гемангиома отличается большим количеством разнообразных сосудов, способна склерозировать.
Диагностика образования
Родинка или бородавка может напоминать дерматофиброму. Отличить удастся по наличию характерной ямки при сдавливании краёв узелка.
Для уточнения диагноза требуется обратиться к врачу и пройти дополнительное обследование. При дерматофиброме проводится дерматоскопия – поражённые ткани исследуются специальным аппаратом.
Установить прогноз развития опухоли может биопсия и гистология. Для этого нужно взять часть биологического материала из поражённого места. Для биопсии берут соскоб – скарификацию. Аспирация проводится тонкой иглой, инцизия – отщипывается часть узелка, эксцизия – удаляется весь узелок и отправляется в лабораторию.
Изменение цвета говорит о структурных изменениях новообразования. Требуется расширенное исследование. Нужно исключить пигментный невус и отличить его от дерматофибросаркомы, меланомы, саркомы Капоши и проч. Онкологическая дерматофибросаркома может превратиться в злокачественное образование, которое не воспроизводится в традиционном лечении.
Лечение
После подтверждения доброкачественности узелков врач часто принимает решение не лечить и не удалять хирургически. Если отсутствует симптом болезненности либо зуда, не стоит беспокоить узелок.
Решение об удалении принимается из косметических причин.
Если опухоль выросла в короткий период или болит, встаёт вопрос о вырезании больного участка скальпелем либо лазером при использовании аппарата – Сургитрон.
Для предотвращения перерастания узелков в онкологию проводятся мероприятия:
- Использованием традиционного скальпеля с применением местного обезболивания иссекается узелок с захватом здорового участка.
- Лечение лазером позволяет вылечить новообразование с остаточным рубцом небольшого размера, но присутствует риск рецидива.
- На данный момент больница часто использует метод криодеструкции – замораживание жидким азотом.
Перед использованием лазера либо криодеструкции проводится гистологическое обследование больного участка. После традиционного удаления биологический образец исследуется на раковые клетки. Если через некоторое время появляется повторное образование, становится больно при нажатии, срочно требуется обратиться к врачу.
Без видимых осложнений и беспокойства наблюдение не требует постоянного контроля онколога. Но доктора советуют самостоятельно следить за ростом и окрасом образования.
Иногда от оперативного иссечения остаётся неэстетичный рубец. Для устранения дефекта применяется лазерная шлифовка или дермабразия, корректирующие внешний вид.
Лечение народными средствами
В избранных случаях врачи разрешают применять средства нетрадиционной медицины для удаления или уменьшения узелков дерматофибромы. Самостоятельно применять рецепты нельзя! Нужно проконсультироваться со специалистом, чтобы не навредить здоровью.
Эффективный метод – применение камфорного спирта для прижигания. Проведение процедуры ежедневно уменьшает узелок – иногда до полного исчезновения. Процесс проходит болезненно, но эффект всегда положительный. Рекомендуется прижигания чистотелом.
Разрешается использовать магнезию – держать на больном участке до 15 мин. После этого тщательно смыть чистой водой. Допустимо заменить на гидроокись магния.
Хороший рецепт – настойка йода с алоэ. Для приготовления потребуется лист алоэ охладить и натереть на мелкой тёрке. Полученную массу поместить в стеклянную ёмкость, добавить йод (10 капель) и спирт (разрешается использовать водку). Тщательно перемешать. Перед использованием требуется перемешивать.
Последствия
Дерматофиброма считается доброкачественным узелком – развивается медленно. Перерождение в злокачественный вид наступает редко. Но для предотвращения нежелательной ситуации требуется обратиться в поликлинику и пройти необходимое исследование. Рекомендуется исключить возникновение раковых клеток.
Рубец после операции нужно откорректировать при помощи пластического воздействия. Но иногда наблюдается рецидив – примерно в 20% от зарегистрированных случаев. При обнаружении рецидива проводится повторное иссечение проблемного участка с захватом всех подозрительных образований.
Источник: https://onko.guru/dobro/dermatofibroma.html
