«»»Рыхлая»» плацента»
Содержание
Рыхлая плацента при беременности что это
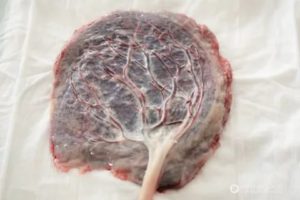
Гиперплазия плаценты представляет собой патологическое утолщение данного органа. Врачи фиксируют эту патологию при беременности у тех, кто имеют определенные болезни (диабет, анемия тяжелой формы). Современное акушерство рассматривает эту патологию, как важный диагностический признак, который указывает на наличие другой болезни.
Что такое гиперплазия плаценты
Плацентарная ткань всегда утолщается на всех этапах беременности. Максимальные размеры, которых этот орган достигает в норме, акушеры наблюдают к 34 – 36 неделе. В норме средний вес составляет 400 – 600 г. Затем рост приостанавливается. Размер органа может остаться без изменений или постепенно уменьшаться.
Когда диагностируют гиперплазию плаценты, может быть достигнут вес 750 г. Плодово-плацентарный коэффициент при нормально текущей беременности должен составлять 6 -7, а при рассматриваемой патологии – не более 2 – 4.
Чем опасна гиперплазия для беременности
Если развивается плацентарная гиперплазия, ребенок страдает от нехватки кислорода, ему не хватает питательных веществ. Если патология протекает умеренно, могут пройти естественные роды. Когда болезнь выражена сильно, кроха ослаблена и неспособна сама родиться.
При гиперплазии могут проявляться много-, маловодие. Каждое из состояний небезопасно для малыша. Маловодие грозит:
- сращением некоторых частей тела;
- искривлением костей.
Многоводие считается не на столько страшным, но может вызвать:
- подтекание вод;
- преждевременное рождение малыша.
Очень редко плод гибнет внутриутробно. Это бывает тогда, когда женщина отказывается от терапии.
Чем лечить гиперплазию плаценты при беременности
При легком проявлении патологии за пациенткой устанавливают наблюдение. Когда диагноз подтвердиться, врач назначает терапевтический курс, характеризующийся общей направленностью. Выписывают препараты:
- активирующие метаболизм;
- разжижающие кровь;
- улучшающие кровообращение;
- повышающие уровень гемоглобина;
- обогащающие организм витаминами, фолиевой кислотой.
Гиперплазия хориона
Хорион – зародышевая наружная оболочка. Сформирована из трофобласта. На поверхности хориона присутствуют ворсинки, насыщенные кровеносными сосудами. Ворсинки деградируют после 40 недели. Когда родоразрешение не произошло, активируются процессы поддержания плода при ухудшенном кровоснабжении.
Гиперплазия хориона сохраняет жизнь крохе при перенашивании. Но иногда она проявляется при болезни материнского организма (гестоз, гипертония, изоиммунизация, сахарный диабет).
Функции плаценты
Плацента является детским местом. На протяжении внутриутробного развития в нем живет малыш. Детское место предназначено для нормального физического формирования ребенка. Оно выполняет следующие функции:
- контроль над метаболизмом, происходящим вокруг плода;
- питание крохи.
Чтобы корректно справляться со своими обязанностями, плацента должна иметь соответствующую толщину, размер (они увеличиваются к 37 неделе вследствие роста малыша).
Причины возникновения патологии
Причины возникновения гиперплазии плаценты разные. Они представлены внешними, внутренними факторами. Наиболее распространенными провокаторами рассматриваемой патологии выступают:
- резус-конфликт;
- болезни плаценты;
- анемия (тяжелая форма);
- многоплодная беременность;
- сахарный диабет;
- гемолитическая болезнь плода;
- гестозы поздние;
- пороки развития;
- инфекционные болезни;
- эндометриты (хроническая форма);
- генетические мутации.
Диагностика
Диагностика нужна для оценивания этапа гиперплазии плаценты, обнаружения провоцирующих факторов. Врач назначает комплексное обследование. Особенно ценными считаются:
- УЗИ матки (трансабдоминальное).
- Кардиотокография.
- Пренатальная диагностика (инвазивная).
- TORCH-комплекс.
- Допплерография маточно-плацентарного кровотока.
- Обнаружение генитальных инфекций.
Условные нормы созревания
Специалисты выделяют 4 условные стадии в развитии детского места. Каждому этапу характерен конкретный показатель:
- Нулевая степень созревания. Она может длиться до 30 недели. Ей характерен интенсивный рост (до 30,5 мм).
- Первая степень. Охватывает 27 – 36 неделю. Ей характерны показатели 27,8 – 35,6 мм.
- Вторая степень. Временный орган формируется на 34 – 39 неделе. Показатели в норме достигают 34 – 35 мм.
- Третья степень. Охватывает период развития после 36 недели.
Признаки утолщения
На ранних этапах утолщения плаценты видимые признаки отсутствуют. Часто подобное утолщение обнаруживается врачами случайно после планового УЗИ, которое назначают будущей матера на 20-й неделе. Постепенно, при прогрессировании гиперплазии, наблюдаются симптомы плацентарной недостаточности:
- повышенная активность малыша;
- учащение шевелений;
- затихание движений;
- увеличение живота. Этот признак возможен при сочетании патологии с многоводием.
Первый, второй триместр
В первом, втором триместре плацента может увеличиваться из-за перенесенных вирусных болезней (при скрытом носительстве вируса). Разрастание плаценты необходимо для предотвращения инфицирования плода. В 20 недель еще признаков нет, но на поздних этапах развития патологии, они начинают проявляться.
Третий триместр
На утолщение детского места на УЗИ указывают:
- изменения двигательной активности;
- многоводие;
- расширение межворсинчатого пространства;
- приглушенность сердцебиения крохи, брадикардия, тахикардия;
- гипергликемия (когда будущая мать страдает диабетом гестационным).
Осложнения
У беременной гиперплазия проявляется фетоплацентарная недостаточность. Лечению она не поддается. Для компенсации нехватки кислорода, питания, принимают специальные препараты.
https://www.youtube.com/watch?v=dKC3AqZnIe4\u0026list=PLjKtfq9f7yUcJOxlzjbFFw6MSlcpKfvn8
Плацентарная гиперплазия имеет ряд неблагоприятных последствий малышу, матери из-за сбоя функционирования плаценты. Рассматриваемое состояние провоцирует развитие фетоплацентарной недостаточности, вслед за которой возникают:
- гипотрофия;
- гипоксия;
- задержка внутриутробного развития;
- гибель плода.
Самостоятельное разрешение родов происходит в редких случаях. Чаще всего проводят кесарево сечение. Если патологию обнаружат вовремя, малыш родится с нехваткой массы. Он сумеет нагнать сверстников в развитии за год.
Вследствие сбоев секреции гормонов повышается риск:
- родового травматизма;
- слабости родовой деятельности;
- гипогалактии;
- гипотонических кровотечений после родов.
Профилактика
Профилактическим мероприятием гиперплазии плаценты считается ранняя диагностика болезней в зоне гениталий, экстрагениталий, пороков развития у плода. Акушеры рекомендуют планировать беременность, ставать на учет в женской консультации своевременно. Также мерами профилактики являются:
- Ограничение пребывания в людных местах.
- Прохождение УЗИ-скрининга по плану.
- Прием железа.
Прогноз при рассматриваемом состоянии зависит от причины его возникновения. Если проводится адекватная терапия, прогноз будет благоприятным.
Полезно узнать:
Источник: endometriy.com
Источник: https://naturalpeople.ru/ryhlaja-placenta-pri-beremennosti-chto-jeto/
Плацента рыхлая
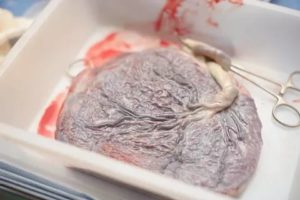
К одной из опаснейших патологий беременности относится гипоплазия плаценты — её уменьшение, недоразвитие, несформированность. Это чревато для ребёнка самыми нежелательными последствиями. Ведь именно плацента — тот самый орган, который помогает ему выживать в утробе: питает его, снабжает дыханием, обеспечивает ему благоприятные условия для полноценного развития.
Если она не сможет нормально функционировать, малыш может погибнуть. Чтобы этого не случилось, нужны соответствующие и своевременные меры, как со стороны врачей, так и со стороны будущей мамы.
Причины
Чтобы обезопасить себя и своего ещё не рождённого ребёнка от данной патологии, молодая мама должна понимать, почему она возникает. Медики называют следующие причины гипоплазии плаценты:
- генетические отклонения плода приводят к первичной гипоплазии плаценты, которая не поддаётся лечению;
- нарушение плацентарного кровообращения;
- некоторые заболевания матери: поздний токсикоз, гипертония, атеросклероз, инфекции;
- образ жизни молодой женщины: приём наркотиков, курение, злоупотребление алкоголем во время беременности.
Вторичная гипоплазия плаценты при своевременном выявлении благополучно, успешно лечится. Но для этого женщина должна представлять, какие симптомы могут указывать на патологию.
Симптоматика
Самостоятельно распознать симптомы патологии женщина не сможет по той простой причине, что впервые выявляется гипоплазия плаценты на 20 неделе только на плановом УЗИ. К маркерам отклонения относятся:
- задержка в развитии плода: масса и рост ребёнка не соответствуют срокам беременности;
- ритм сердцебиения плода замедлен для его внутриутробного возраста;
- замедленный плацентарный кровоток.
Больше никаких симптомов гипоплазии нет. Так что приходится довольствоваться этими показателями. Выявляются они посредством различных диагностических методов.
Размеры плаценты: норма
Когда говорят о гипоплазии плаценты? Есть показатели, которые являются нормой. Если скрининговые исследования показывают отклонения от этих цифр, проводится дополнительная диагностика для подтверждения или опровержения диагноза.
- 14 недель: толщина в среднем должна составлять 12-22 мм (средний показатель — 16 мм);
- 20 недель: 16-28 мм (в среднем — около 21 мм);
- 31 неделя: 24-40 мм (средняя норма — 31 мм);
- 38 неделя: 27-45 мм (в среднем — 34 мм).
И если гипоплазия плаценты 32 недели успешно лечится, так как мама успеет пролежать в больнице и выйдет на роды вполне здоровой и без патологий, то на 38 неделе курс терапии уже вряд ли успеют провести. Однако это тот самый срок, когда малыш может родиться вполне здоровым и полноценным. При таком диагнозе на данном сроке беременности в большинстве случаев проводится кесарево сечение.
Лечение
Обычно лечение гипоплазии плаценты при беременности проводится стационарно. В домашних условиях справиться с данной патологией не получится. Здесь большое значение имеет постоянный контроль врачей. Курс терапии предполагает:
- Назначение лекарств для нормализации плацентарного кровотока, от которого зависит функционирование и развитие данного органа.
- Лечение заболевания, которое стало первопричиной гипоплазии.
- Препараты для приведения в порядок сердцебиения младенца.
- Витаминотерапия.
- Полный покой, отсутствие волнений.
- Постоянный контроль за внутриутробными шевелениями плода, его активностью.
Конечно, стационарное лечение — не самый радужный вариант развития событий для любой беременной женщины. Поэтому многие интересуются, сколько лежат в больнице с гипоплазией плаценты, чтобы не задерживаться в казённых стенах.
https://www.youtube.com/watch?v=iIPIo9rFul4\u0026list=PLjKtfq9f7yUcJOxlzjbFFw6MSlcpKfvn8
Сроки будут зависеть от того, насколько истощён данный орган и как сильно запущена патология. Если отклонения легко поправимы, через 1-2 недели могут выписать домой. Но если всё происходит на последних неделях беременности, скорее всего, врач примет решение оставить роженицу под наблюдением врачей до самого рождения малыша.
Прогнозы
Чаще всего гипоплазия плаценты быстро пролечивается без осложнений и побочных эффектов. После восстановления нормальных размеров и функционирования данного органа на свет рождается здоровый, крепкий малыш без отклонений в развитии.
Но если патология была диагностирована на последних сроках беременности и ситуация становится критической, врач может посоветовать женщине досрочные роды путём кесарева сечения, чтобы не навредить ребёнку.
Но такое решение принимается при данной патологии очень редко.
Если была диагностирована первичная гипоплазия, лечение не проводится. Женщине предлагается искусственно прервать беременность.
Если был поставлен диагноз гипоплазия плаценты при беременности, молодой маме не стоит впадать в панику преждевременно. Если она знает, что это такое, проинформирована об особенностях данной патологии, она предпримет все необходимые меры для того, чтобы помочь ребёнку дотянуть до того срока, когда он сможет родиться. При современном развитии медицины это вполне реально.Источник: https://detishki.ahuman.ru/placenta-ryhlaja/
Размеры плаценты, что это, как изменяется, при беременности, роль

Термин «плацента» на слуху практически у каждой женщины. Но, как правило, не каждая будущая мама может точно объяснить, зачем она нужна и какие функции выполняет в организме в период вынашивания ребенка.
Что это такое
Плацента – это орган эмбрионального развития млекопитающих организмов. Человек так же относится к этой группе живых организмов и в период беременности в организме женщины формируется данное образование.
В быту ее называют «детским местом» и не случайно. Она окружает определенный участок пространства внутри материнского организма, где будет происходить рост и развитие малыша.
Защищает его и обеспечивает взаимосвязь с мамой.
От качества работы плацентарной оболочки зависит то, как будет расти и формироваться плод. Поэтому очень важно следить за ее состоянием в течение беременности.
Формирование, строение и развитие
После оплодотворения яйцеклетки сперматозоидом сразу начинает основываться плацента.
Местом ее первоначального развития является слизистая оболочка матки. Как правило, это происходит на задней стенке мышечного органа.
Строение
Околоплодная оболочка имеет очень сложное строение. В ней выделяют 8 слоев:
- децидуа – первый слой от маточной стенки, представляет собой видоизмененный эндометрий, который содержит большое количество клеток с гликогеном;
- слой Лантганса – состоит из рыхлой разновидности соединительной ткани, содержит сосуды кровеносной и лимфатической систем;
- трофобласт – слой, который препятствует сократительной способности артериальных сосудов;
- лакуны – полости, которые заполнены кровью;
- многоядерный симпласт – слой из многоядерных мышечных волокон;
- цитотрофобласт – слой из особых клеток, отвечающих за секрецию активных веществ;
- строма – соединительнотканный слой с большим количеством сосудов;
- амнион – слой, который выполняет функцию синтеза амниотической жидкости.
На каком сроке и когда формируется
Завершение формирования структур «детского места» приходится на конец 4 месяца беременности, примерно к 15-16 недели.
Спустя месяц между плацентой и эмбрионом включаются активные процессы обмена веществ.
Малыш начинает активно получать кислород и питательные вещества, а продукты жизнедеятельности плода удаляются из околоплодных вод.
https://www.youtube.com/watch?v=IwXbkBTwGms\u0026list=PL5clSFmIiCZzTRsXIc3JcOHJWyT3pitaN
С 22 недели беременности начинает активно набирать массу. Это связано с постоянно возрастающими потребностями ребенка в питании и дыхании.
Только к 36 недели перинатального периода достигает полной зрелости.
Развитие сопровождается увеличением массы и толщины.
К 40 недели беременности вес «детского места» составляет около 0,5 кг. Толщина до 3 см.
Функции
В ходе беременности и развития плода плацента играет очень важную роль и выполняет большое количество функций:
- обеспечивает поступление кислорода к ребенку и удаление углекислого газа из амниотической жидкости;
- транспортирует все необходимые для развития ребенка питательные вещества;
- по сосудам удаляются продукты жизнедеятельности плода;
- защищает развивающегося ребенка от атак иммунной системы матери;
- участвует в синтезе активных биологических веществ необходимых для правильного развития плода.
Таким образом, плацента обеспечивает функции газообмена, выделения, защиты, питания, а также синтеза веществ. Без нее невозможно правильное развитие плода в утробе.
Система «мать-плацента-плод»
После слияния половых клеток матери и отца сразу начинает формироваться система «мать-плацента-плод». Она включает в себя:
- организм беременной женщины;
- развивающийся плод;
- детское место в роли связующего звена.
Связующее звено условно можно разделить на 2 части:
Материнская часть содержит большое количество лакун с кровью и сосудов. Она представляет собой видоизмененную слизистую оболочку. Детская часть представлена ворсинчатым хорионом.
Кровоток в материнской части медленный. Это дает возможно хорошо очищать кровь, которая идет от плода. В лакунах происходит обмен веществ между организмом женщины и плодом.
Нормы толщины плаценты на разных сроках беременности
Толщина является важным критерием протекания беременности у женщины. При плановых ультразвуковых исследованиях обязательно проводится контроль данного показателя.
Отклонения значений, как в большую, так и в меньшую сторону сигнализируют о возможных патологиях и осложнениях.
Толщина учитывается для определения степени зрелости «детского места».
Первое измерение данного значения происходит на плановом ультразвуковом исследовании в 20 недель. Норма толщины на этом сроке укладывается в показатели от 16,7 до 28,6 мм.
До 36 недели беременности происходит увеличение толщины. В месяц этот показатель увеличивается примерно на 1 мм.
На 25 неделе нормальной считается от 20,3 до 34,0 мм, в 30 недель от 23,9 до 39,5 мм.
Начиная с 36 недели, постепенно истончается. В 40 недель беременности нормальная толщина находится в промежутке от 26,7 до 45,0 мм.
Наиболее распространенные патологии
Современная медицинская наука подразделяет все возможные патологии на 3 группы:
- отклонение от нормальных значений размера и формы;
- видоизменение и неправильная работа хориона;
- патологические изменения материнской части.
Патологические изменения размера и формы
В норме плацента округлой формы. Однако при воздействии некоторых факторов она может изменяться.
Причины деформации:
- наличие послеоперационных рубцов на маточных стенках;
- частое абортирование;
- увеличение внутренней маточной поверхности в процессе развития беременности.
У женщин чаще всего встречается патология, которая называется приращение плаценты.
В этом случае «детское место» прикрепляется к маточным стенкам и ее очень трудно удалить после рождения ребенка.
Помимо изменения формы, плацента может значительно изменяться в размерах, выходя за пределы допустимой нормы.
Причины увеличения «детского места»:
- наличие у матери сахарного диабета;
- склонность к развитию отеков различной степени тяжести;
- индивидуальные особенности организма будущей мамы;
- наличие инфекционных заболеваний на протяжении перинатального периода;
- избыточный вес женщины.
Причины истончения:
- патологии работы сердечно-сосудистой системы;
- гипертоническая болезнь у матери;
- патологии функционирования почек.
Недостаточная толщина может стать причиной серьезных осложнений в развитии плода.
Видоизменение и неправильная работа хориона
Возможные патологии детской части:
- воспалительные процессы, которые протекают в хорионе;
- развитие кист;
- остаток желточного мешка от эмбриона;
- врастание волос эмбриона в хорион;
- маловодие в течение долгого периода.
В акушерской практике часто встречают случаи хорионического кровоизлияния. Они провоцируют такие осложнения как:
- ранние роды;
- внутриутробная задержка развития ребенка;
- остановка развития ребенка;
- внутренние кровотечения.
Патологические изменения материнской части
Материнская часть плацента может подвергаться таким патологиям как:
- кровоизлияние;
- отслойка плаценты;
- инфаркт плаценты;
- межворсинчатое тромбообразование;
- развитие новообразования хориоангиомы.
Эти патологические состояния могут стать причинами следующих последствий:
- ослабление защитной функции и внутриутробное инфицирование плода;
- внутриутробная задержка роста и развития ребенка;
- гипоксия ребенка;
- изменение количества амниотической жидкости;
- увеличение тонуса матки;
- пузырный занос.
«Детское место» важнейшая структура в период развития ребенка. От качества ее работы зависит здоровье будущего малыша и состояние беременной женщины.
https://www.youtube.com/watch?v=pi_1O0MAtSA\u0026list=PL5clSFmIiCZzTRsXIc3JcOHJWyT3pitaN
Чтобы свести риск осложнений к минимуму важно регулярно контролировать состояние данного органа.
Будущая мама должна знать от чего зависит вес плаценты, какие факторы провоцируют развитие патологий и как их вовремя диагностировать. Как правило, своевременное обращение к врачу дает возможность вольностью исправить проблему.
: роль плаценты во время беременности
Источник: https://kakrodit.ru/razmery-platsenty/
Созревание плаценты во время беременности — На коже
У всех без исключения слово старость ассоциируется с чем-то отрицательным.
А уж беременные женщины, склонные к чрезмерной мнительности, и подавно воспринимают этот термин негативно, особенно если слышат его в словосочетании «старение плаценты».
Скрыть содержание
Что необходимо знать?
Плацента – орган, который появляется в организме женщины лишь на короткий срок, на время беременности.
На протяжении 11 дней после оплодотворения яйцеклетка росла и увеличивалась, а начиная с 12 дня, она прикрепляется к стенке матки. С этого момента и начинает формироваться плацента – орган, который становится посредником между мамой и ребенком, снабжая малыша кровью с питательными веществами и кислородом. Плацента также способствует выводу токсинов и продуктов жизнедеятельности плода.
Формирование плаценты длится приблизительно до конца третьего месяца, после чего она еще продолжает расти вплоть до 8-го месяца, когда этот орган достигает максимальных параметров. После этого начинается процесс старения плаценты.
Процесс старения плаценты является естественным и состоит из 4-х стадий:
- 0 степень длится до 27-30-й недели;
- I степень называют «активным ростом», она попадает на период 27-34-й недели;
- II степень является периодом зрелости, она длится с 34-й по 39-ю неделю;
- III степень, старение, начинается с 37-й недели и до появления малыша.
Возможна ли передозировка валерьянкой? Полезная информация в этой статье.
Все о витаминах при планировании беременности можно узнать из этого раздела.
Диагностика заболевания
Несмотря на то, что ребенок при этом страдает, понять, что беременность протекает ненормально, женщина не в состоянии самостоятельно.
Установить, соответствует ли состояние плаценты определенному сроку беременности можно лишь во время планового УЗИ обследования.
Если зрелость плаценты, ее размеры или процессы старения обгоняют установленные сроки, говорят о преждевременном созревании плаценты. При этом патологией считается вторая степень, которая наступает раньше 32-й недели или третья степень – до 36-й недели.Однако по одним только данным УЗИ исследований такой диагноз не ставят. Желательно пройти КТГ плода, чтобы выяснить, получает ли ребенок достаточное питательных веществ и кислорода, ведь именно на состоянии плода отражается преждевременное старение плаценты.
Преждевременное созревание плаценты: стандартное лечение
Первым делом беременной с таким диагнозом назначают ряд обследований, например, допплерометрию или КТГ ребенка, возьмут анализы на наличие инфекций.
Конкретной схемы лечения плаценты не существует. Все, что могут сделать врачи – это улучшить ее работу и свести к минимуму факторы, которые провоцируют ее быстрое старение.
Для этого беременным назначают ряд капельниц с такими препаратами как Курантил или Актовегин. Эти препараты помогают нормализовать пуповинный кровоток и избежать кислородного голодания ребенка.
Также беременной может быть прописано медикаментозное лечение, которое предусматривает прием таблеток и витаминных комплексов или инъекции.
Обязательным условием нормализации пуповинного кровотока является правильный режим дня и покой.
Не стоит думать, что преждевременное старение плаценты не даст возможности родить ребенка в срок или естественным путем.
На самом деле выполнение предписаний врача, постоянное отслеживание состояния плода и соблюдение правильного режима позволяют женщинам рожать в установленные сроки абсолютно здоровых и доношенных малышей.
Когда делают первое плановое УЗИ при беременности? Советы и рекомендации врачей — здесь.
Как определить внематочную беременность? Признаки и симптомы в этой статье.
Источник:
Преждевременное старение плаценты, причины, симптомы, опасности
Иногда плацентарная зрелость наступает раньше, чем соответствующий ей перинатальный срок. Такое явление называется преждевременное старение плаценты. Патология негативно сказывается на развитии беременности и состоянии плода. Почему стареет плацента? Какие факторы провоцируют этот процесс? Как диагностировать и правильно лечить патологию?
Что такое преждевременное созревание плаценты
Что такое преждевременное старение плаценты? Этим вопросом задается практически каждая женщина, которая находится в ожидании рождения малыша.
В гинекологии под этим определением скрывается состояние, при котором замедляется или полностью прекращается рост плаценты. Следовательно, происходит ее функциональная активность.
Данное состояние крайне опасно, т.к. блокируются следующие функции плаценты:
- обеспечение газообмена для ребенка;
- удаление продуктов жизнедеятельности ребенка;
- транспорт необходимых питательных веществ;
- защита плода;
- синтез некоторых гормонов, которые необходимы для правильного развития ребенка.
Преждевременное старение плаценты требует лечения и постоянного контроля со стороны врачей.
Почему плацента стареет слишком рано
Причины, которые провоцируют старение плаценты при беременности:
- поздний токсикоз — патология, которая возникает во второй половине перинатального периода;
- токсическое отравление организма матери;
- отрицательный резус-фактор у женщины, наличие резус-конфликта с плодом;
- оперативное вмешательство, которое проводилось на матке — наличие рубцов;
- злоупотребление никотином и алкогольными напитками;
- патологии выделительной системы и почек;
- заболевания сердца и сосудов у женщины;
- болезни печени;
- несколько плодов в матке;
- аборты, которые были в прошлом;
- гормональный дисбаланс и неправильная работа эндокринной системы;
- предлежание плаценты;
- отслойка плаценты;
- наличие инфекционных и воспалительных процессов в матке.
Наличие в анамнезе женщины одного или нескольких факторов из вышеперечисленного списка относит женщину в группу риска по вероятности раннего старения плаценты.
Симптомы
Как правило, данная патология не имеет выраженной симптоматики. Диагностировать преждевременное старение плаценты можно только при помощи ультразвукового исследования.
В ходе данной процедуры отмечаются следующие признаки патологии:
- уменьшение толщины стенок плаценты;
- появление кальцинатов;
- патологии плода.
В первой половине беременности плацента имеет толстую стенку, которая густо пронизана с кровеносными сосудами.
С увеличение гестационного срока этот показатель уменьшается, и плацента становится тоньше.
На фоне уменьшения толщины появляются вкрапления особых солей кальция, которые мешают нормальному кровотоку. Следовательно, ребенок не получает достаточного количества кислорода и питательных веществ.Как правило, при преждевременном старении плаценты плод отстает в развитии. Его размеры не соответствуют перинатальному сроку. Отмечается недостаточная двигательная активность плода и замедленное сердцебиение.
Степени зрелости плаценты
В процессе созревания плаценты выделяют 4 степени. Каждая из них соответствует определенному сроку и имеет характерную симптоматику.
| Степень зрелости | Соответствующий срок беременности | Характеристика |
| 2 – 30 неделя | Постепенное увеличение плаценты за счет разрастания хориона. При ультразвуковом исследовании характеризуется как однородная структура. | |
| 1 | 30-34 неделя | В строме увеличивается содержание коллагена. Происходит незначительное уплотнение тканей плаценты. При ультразвуковом исследовании отмечаются небольшие включения. |
| 2 | 35-39 неделя | Плацента становится плотной. Она пронизана большим количеством включений, которые хорошо видны на УЗИ. |
| 3 | С 37 недели | В структуре плаценты появляются четко выраженные дольки. Толщина и объем оболочки значительно уменьшается. |
О раннем старении плаценты стоит говорить, когда диагностируется 1 степень зрелости до наступления 27 недели беременности.
Чем грозит
Быстрое старение плаценты негативно сказывается на внутриутробном развитии ребенка. Патологии, которые могут возникнуть на фоне преждевременного старения:
Негативных последствий для организма женщины при данной патологии нет. Она не сказывается на общем самочувствии и не вызывает дискомфорта.
Если преждевременное старение плаценты было выявлено на 32 неделе, последствия не будут настолько сильными. Как правило, женщине даже не назначают специальное лечение.
Будущей маме рекомендовано регулярно проходить процедуры УЗИ и КТГ для контроля за состоянием ребенка.
Методы лечения
Лечение преждевременного старения плаценты направлено на замедление темпа развития патологии. Терапия включает в себя:
- соблюдение сбалансированной диеты;
- снижение тревожности и стрессов, поддержание психоэмоционального спокойствия;
- прогулки на свежем воздухе;
- прием лекарственных средств для улучшения плацентарного кровотока.
Восстановить плацентарную структуру невозможно. Поэтому все действия направлены на поддержание состояния матери и ребенка.
Лечение включает в себя более пристальный контроль за внутриутробным состоянием плода.
При резком ухудшении показателей женщине проводят экстренное кесарево сечение. В этом случае есть возможность выходить ребенка в специальном боксе и спасти ему жизнь.
Прогноз и профилактика
- Чем раньше будет диагностирована проблема, тем более благоприятный прогноз на протекание беременности.
- При соблюдении всех врачебных рекомендации беременность с преждевременным старением плаценты заканчивается естественным родоразрешением в предполагаемый срок.
- Если ранее старение плаценты соответствует 3 степени зрелости ранее 37 недели перинатального периода, рекомендуется провести экстренного кесарево сечение.
- Рекомендации по профилактике:
- беременность необходимо планировать;
- на этапе планирования будущим родителям рекомендуется сдать анализа и пролечить имеющиеся заболевания;
- полный отказ от вредных привычек;
- поддержание активного образа жизни (прогулки, физические упражнения);
- посещение плановых консультаций у врача;
- своевременное прохождение всех рекомендованных анализов и обследований;
- прием витаминно-минеральных комплексов для беременных;
- полноценное питание.
Источник: https://mc-expert.ru/medikamenty/sozrevanie-platsenty-vo-vremya-beremennosti.html
Гипоплазия плаценты у будущей мамы
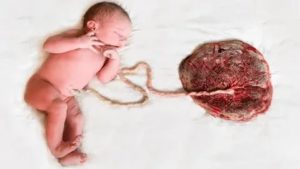
Плацента это эмбриональный орган, который формируется только в период беременности и служит для доставки к плоду необходимое количество кислорода и питательных веществ. С ее помощью происходит поддержка жизнедеятельности малыша в утробе матери и благополучное его развитие.
Рост плаценты продолжается в период всей беременности до тридцать седьмой недели, после чего она может незначительно уменьшиться в своих размерах.
В это время ее диаметр будет составлять примерно 180 мм, а толщина стенок плаценты будет около 30 мм, тогда как весить эмбриональный орган будет в пределах 600 грамм.
Снабжение плода всем необходимым для развития происходит с помощью пуповины (состоит из одной вены и двух артерий), которая соединяет его и плаценту.
Помимо обеспечения ребенка необходимыми веществами плацента выполняет также защитную функцию, оберегая малыша от всевозможных вирусов, инфекций, бактерий.
Однако, как и любой другой орган человеческого организма, плацента подвергается различным повреждениям, которые несут опасность для внутриутробного развития ребенка. Одним из таких нарушений является гипоплазия (уменьшение) плаценты.
Виды и причины гипоплазии плаценты
Гипоплазия плаценты указывает на несоответствие толщины «детского места» сроку беременности. Во время гипоплазии размеры плаценты становятся меньше, чем должны быть. Это способствует замедлению развития плода, что в свою очередь может привести к серьезным осложнениям во время родов. В медицине различают такие виды гипоплазии плаценты:
Причиной появления первичной гипоплазии плаценты является наличие у плода генетических отклонений. Стоит отметить, что этот вид заболевания встречается довольно редко, он практически не изучен учеными и не поддается лечению.
Вторичная гипоплазия явление более частой и происходит в результате недостаточного кровотока в сосудах эмбрионального органа, а также наличия у роженицы позднего токсикоза, атеросклероза или гипертонии, инфекционных заболеваний. Данный вид гипоплазии вполне излечим, если болезнь своевременно диагностировать.
Стоит отметить, что в группу риска входят будущие мамы, которые в период беременности принимают наркотические средства, употребляют алкоголь или курят.
Симптомы и диагностика
При наличии тонкой плаценты уменьшается поступление к ребенку необходимых для его внутриутробной жизнедеятельности компонентов, последствием чего является явное замедление развития плода.
Во многих случаях болезнь протекает бессимптомно и обнаруживается только во время прохождения планового УЗИ.
Если результаты УЗИ показывают некоторые отклонения развития плода, то врачи назначают дополнительные исследования.
Основные симптомы заболевания:
- Замедленное развитие плода. Основой для такого заключения служит результаты ультразвукового исследования — УЗИ, во время которого будет обнаружено несоответствующая срокам масса плода и его рост.
- Уменьшение ритма сердцебиения ребенка. Обнаруживается методом кардиотокографии — КТГ.
- В плаценте значительно уменьшается уровень кровотока, для определения которого используют метод допплерометрии.
Если уменьшение размеров эмбрионального органа не сопровождается вышеперечисленными симптомами, то гипоплазия плаценты маловероятна.
Во время формирования плаценты могут происходить некоторые незначительные отклонения, которые никоим образом не влияют на внутриутробное развитие малыша.
Также следует учесть, что у рожениц с миниатюрным строением тела размер плаценты будет намного меньше, чем у будущих мам с крупным телосложением, поэтому ее развитие необходимо отслеживать в динамике.
Лечение тонкой плаценты
Основой успешного лечения гипоплазии плаценты является своевременное установление диагноза и обнаружение причины возникновения болезни.
После выяснения всех составляющих болезни роженице назначают лечение, которое должно проходить исключительно в стационаре.
В первую очередь врачи прописывают прием лекарственных препаратов, которые стабилизируют кровоток в плаценте, после чего концентрируются на лечении заболевания, являющегося причиной появления гипоплазии.
Также осуществляется ряд мероприятий для приведения в норму ритма сердцебиения ребенка и слежения за его активностью, шевелениями.При значительно тощей плаценте и ухудшении состояния малыша, врачи могут принять решение провести беременной женщине экстренные роды методом кесарева сечения.
Однако стоит отметить, что до этого доходит крайне редко и при современных медикаментозных средствах и тщательном наблюдении плода лечение гипоплазии плаценты проходит весьма успешно, беременность протекает согласно срокам, роды проводятся без осложнений, а ребенок рождается абсолютно здоровым.
Источник: https://pregnant-club.ru/gipoplazija-placenty
