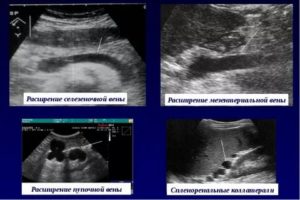
Расширение селезеночной вены
Содержание
Расширение селезеночной вены причины
В статье рассмотрим, каковы нормы селезеночной вены.
Селезенка представляет собой лимфоретикулярный орган, находящийся в системе кровообращения. Располагается она в подреберье слева.
Селезеночная вена выходит из селезенки и принимает в себя кровь из вен желудка и поджелудочной железы.
Функции селезенки
Выполняет селезенка вспомогательные функции. Во время развития внутри утробы она участвует в процессе кроветворения. После рождения ребенка данная функция исчезает. Среди основных функций, выполняемых селезенкой, следующие:
- Выработка антибактериальных тел, которые повышают защитные силы организма против инфекций.
- Поглощение чужеродных веществ и бактерий, которые попали в кровоток.
- Растворение эритроцитов.
Не все знают, каков диаметр селезеночной вены. Об этом ниже.
Размеры селезенки
В разном возрасте селезенка у человека имеет различные размеры:
- Новорожденный – 40*38 мм.
- 1-3 года – 68*50 мм.
- 3-7 лет – 80*60 мм.
- 8-12 лет – 90*60 мм.
- 12-15 лет – 100*60 мм.
- От 18 лет – 120*60 мм.
Селезеночная вена в норме у взрослого человека имеет диаметр 5-8 мм, а размер артерии составляет 1-2 мм. По Курлову нормальный размер самого органа составляет 4-8 см, обычно он не пальпируется.
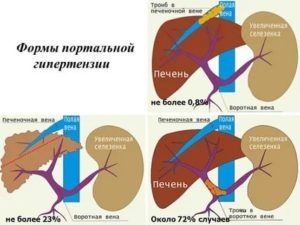
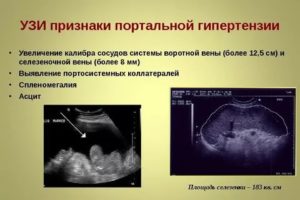
В некоторых случаях селезеночная вена может расширяться. Основная причина такого изменения заключается в портальной гипертензии (увеличении размера портальной вены в результате повышения кровяного давления на фоне болезней печени).
Основные патологии селезенки
Среди основных патологий селезенки выделяют следующие:
- Тромбоз селезеночной вены.
- Увеличение селезенки.
- Кальциноз.
Тромбоз имеет инфекционный характер. Кроме того, он может развиваться в результате интоксикации организма. Также причинами развития патологии могут стать:
- Скарлатина.
- Септический эндокардит.
- Сепсис.
- Малярия.
- Сифилис.
- Склерозирование сосудов.
- Панкреатит.
- Хронический перитонит.
- Язва.
- Перивисцерит.
Также селезенку и селезеночную вену может поражать кальциноз. Кальцификаты представляют собой участки, в которых скапливается кальций. Размеры их могут быть разнообразными. В некоторых случаях их центр размягчается. В результате такого явления может образоваться киста.
Следует обратить внимание, что формирование множественных кальцификатов увеличивает вероятность некроза некоторых участков селезенки.
Кальций внутри селезенки может скапливаться в основном по причине воспаления, однако не исключены и другие факторы патологии:
- Рецидивирующие воспалительные недуги.
- Нарушения кальциево-фосфатного обмена.
- Иерсиниоз.
- Псевдотуберкулез.
Причины увеличения
Кроме того, по некоторым причинам сам орган может увеличиваться. Диффузные изменения паренхимы и расширение селезеночной вены возможны в результате:
- Врожденные патологические изменения в селезенке. Такие заболевания диагностируются сразу же, как только ребенок рождается.
- Патологии печени. Селезенка увеличивается из-за сокращения притока крови из других органов.
- Индурация селезенки цианотического характера. Происходит уплотнения органа, отмечаются изменения состава крови.
- Рак селезенки. Увеличение органа в 73% случаев происходит из-за онкологического заболевания.
- Беременность. Основной провокатор изменения размеров органа – пониженный гемоглобин.
- ВИЧ. Селезенка увеличивается на фоне анемии.
- Цирроз. Первопричина заболевания кроется в хроническом гепатите.
- Анемия. В группе риска находятся люди моложе 18 лет.
Симптоматика нарушений
Указывать на развитие патологии может следующая симптоматика:
- Колики в желудке. Возникают вне зависимости от приемов еды, ирридируют в ребра с левой стороны.
- Изменение цвета кожи на лице. Человек начинает резко бледнеть. В некоторых случаях дерма приобретает зеленоватый или синюшный оттенок.
- Тошнота. Нередко перерастает в рвоту. Этот симптом часто путают с признаками заражения ротавирусом.
- Повышение температуры. Отмечается гипертермия с повышением температуры вплоть до 38 градусов.
- Кровотечения. Не исключено возникновение кровавой рвоты.
- Болезненность в левом подреберье. Проявляется в разумных пределах, как правило, имеет тупой, тянущий характер.
- Сонливость. Нередко сочетается с признаками отравления и усталостью.
- Головная боль. Нередко является симптомом кальциноза. Боль может иметь резкий или тупой характер.
Диагностика патологий
Наиболее информативный диагностический метод – радионуклидное сканирование селезенки, печени.
Данная методика позволяет выявить патологии на ранних стадиях их развития, предполагает введение радиоактивного вещества внутривенно. Совместно с кровотоком оно достигает печени и селезенки. Расположение изотопов в печеночных и селезеночных тканях может указывать на присутствие кист и абсцессов.
Следует обратить внимание, что оба органа сканируют одновременно.
Терапия
Тактика терапевтического воздействия полностью зависит от установленного диагноза. Если случай не сложный, то пациенту может быть назначено медикаментозное лечение. При серьезных диагнозах требуется госпитализация и хирургическое вмешательство.
Прогноз болезни будет зависеть от стадии патологии, выраженности клинической картины, своевременности диагностики, правильности терапии.
Если пациент не жалуется на недомогание, а осложнения отсутствуют, то терапию селезеночных кальцинатов не проводят. При небольших размерах допускается применение средств народной медицины.
Перед началом терапии увеличения селезенки необходимо выяснить причину такого изменения:- Если размер увеличен из-за инфекционного поражения, пациенту показано применение антибиотических медикаментов. Вместе с тем рекомендовано использовать общеукрепляющие и повышающие иммунитет препараты.
- При наличии паразитарной инвазии показано применение антигельминтных медикаментов.
- Вне зависимости причины увеличения размера органа, больному необходимо минимизировать физические нагрузки. Кроме того, показана общеукрепляющая терапия.
При отсутствии опасений по поводу состояния пациента лечение может проводиться в домашних условиях. Если нарушения имеют серьезный характер, человека необходимо госпитализировать.
Терапия тромбоза селезеночной вены заключается в следующем:
- Купирование развития вероятных осложнений.
- Восстановления кровотока.
- Предотвращение последующей закупорки сосудов.
Терапию всегда начинают с использования гепариновых антикоагулянтов, которые следует вводить внутривенно. После этого лечение дополняют антикоагулянтами непрямого воздействия, постепенно снижая дозировку.
Источник: https://lazernaiaepilatcia.ru/info/rasshirenie-selezenochnoj-veny-prichiny/
Причины
Тромбоз селезеночной вены возникает при сепсисе, скарлатине, ревматизме, септическом эндокардите, сифилисе, туберкулезе, малярии, склеротических изменениях сосудов.
Местные процессы, разыгрывающиеся вблизи селезеночной вены, как, например, хронический ограниченный перитонит, перивисцерит, панкреатит, язвенная болезнь, также могут вызывать это заболевание.
Иногда причиной тромбоза селезеночной вены может явиться травма.
Симптомы
Клиническая картина заболевания характеризуется хроническим течением. Начало болезни иногда почти незаметно и подчас его невозможно установить. Больные жалуются на небольшие боли и чувство тяжести в левой половине живота.
Иногда заболевание протекает с повышением температуры, довольно интенсивными болями в левом подреберье или эпигастральной области с отдачей в грудину, левую лопатку.
Боли и лихорадка большей частью связаны с воспалительным процессом в стенках сосудов и окружающих тканях, а также растяжением капсулы, увеличивающейся в объеме (в результате венозного застоя крови) селезенки.
Увеличение селезенки (спленомегалия — один из основных признаков заболевания) обычно развивается постепенно, незаметно для больного, который может случайно обнаружить в левой половине брюшной полости плотное тело или ощущает неловкость, тяжесть в левом подреберье при движениях, работе.
Иногда увеличение селезенки впервые устанавливает врач при исследовании больного по поводу интеркуррентного заболевания. Относительно редко, преимущественно при септической этиологии, селезенка увеличивается в сравнительно короткий срок. Обычно спленомегалия достигает значительных размеров.
Селезенка безболезненна или несколько чувствительна при ощупывании, гладка, умеренно подвижна. Иногда подвижность ее ограничена из-за спаечного процесса. В дальнейшем в результате инфарктов селезенки больной может испытывать довольно сильные боли — спонтанные или при пальпации.
В этих случаях поверхность селезенки становится негладкой, в редких случаях пальпаторно (легче аускультативно) можно обнаружить шум трения (периспленит).Другим признаком, закономерно наблюдающимся при тромбозе селезеночной вены, являются кровотечения: кровавая рвота, нередко повторная (преимущественно из расширенных нижних вен пищевода и желудка), кишечные кровотечения (дегтеобразный кал), реже носовые кровотечения. Причина кровотечений — значительное расширение венозных коллатералей, стенка которых истончается и разрывается.
https://www.youtube.com/watch?v=xaf1PIxCGBk
Большие кровотечения нередко, очевидно, в результате гидремии приводят к возникновению преходящего асцита. Асцит обычно быстро нарастает, но может относительно скоро исчезнуть.
Однако в тех случаях, когда тромбозирование распространяется и на ствол воротной вены, скопление жидкости в брюшной полости оказывается стойким. Удаление жидкости проколом дает только временное облегчение больному из-за упорного каждый раз нарастания асцита.
Для изолированного тромбоза селезеночной вены характерно развитие асцита вскоре после обильных повторных желудочно-кишечных кровотечений. Однако все же чаще асцит отсутствует.
При тромбозе селезеночной вены, как правило, печень не увеличена, венозная сеть на передней стенке живота не расширена.
Для хронического тромбоза селезеночной вены типичны лейкопения и лимфоцитоз, а также умеренное уменьшение содержания тромбоцитов в периферической крови.
Течение болезни
В течении хронического тромбоза селезеночной вены могут быть условно выделены два периода: латентный или спленомегалический, и период кровотечений.
Печень в первом периоде заболевания не изменена, если ранее она не была поражена патологическим процессом (например, цирроз), способствовавшим развитию тромбоза селезеночной вены. Функции почек сохранены. Иногда отмечается нерезкая недостаточность внешнесекреторной, а также внутрисекреторной функций поджелудочной железы .
Существенных изменений желудочно-кишечного тракта в первом периоде не отмечается. Аппетит нередко снижен. Кислотность желудочного сока большей частью несколько снижена, иногда нормальна. Деятельность кишечника обычно остается ненарушенной, хотя у отдельных больных отмечается запор или понос.
Однако в тех случаях, когда тромбоз распространяется из селезеночной вены дальше на ствол воротной вены, возникают острые боли в брюшной полости, сопровождающиеся рвотой, кровавыми испражнениями, непроходимостью кишечника и другими признаками, свидетельствующими о закупорке верхней брыжеечной вены, собирающей кровь из тонкого кишечника.Продолжительность первого периода заболевания может быть весьма значительной и при благоприятных обстоятельствах, например при пристеночном тромбозе, канализации тромба, может постепенно наступить клиническое выздоровление, что, к сожалению, встречается не часто.
Второй период болезни характеризуется кровотечениями.
Наиболее частыми являются кровотечения из варикозно расширенных нижних вен пищевода и желудочные кровотечения: массивная, нередко повторная кровавая рвота; может быть дегтеобразным, иногда кровавым кал.
Реже наблюдаются кровотечения из носа и десен. Кровотечения при хроническом тромбозе селезеночной вены могут быть весьма обильными и часто повторяться, обусловливая значительные, иногда смертельные кровопотери.
В этом периоде у больных нередко возникает асцит, связанный как с гипопротеинемией, возникающей после значительных кровопотерь, так и с распространением тромбоза на ствол воротной вены.
Пункция брюшной полости обнаруживает транссудат с низким удельным весом и малым содержанием белка.
В тех случаях, когда асцит обусловлен распространением тромбоза на ствол воротной вены, на коже живота появляется венозная сеть коллатералей, отсутствующая при изолированном тромбозе селезеночной вены.
В периоде кровотечений спленомегалия уменьшается вслед за кровопотерей и снова увеличивается после прекращения кровотечения.
Нередко устанавливаются как бы своеобразные «циклы»: кровотечение, уменьшение размеров селезенки, развитие асцита; прекращение кровотечений, восстановление состава крови, рассасывание жидкости из брюшной полости и увеличение селезенки до прежних, а иногда еще больших размеров.Дальнейшая судьба больного зависит от рецидивирования значительных кровотечений и распространения тромбоза на ствол воротной вены или ее мезентериальную ветвь. Многие больные, страдающие тромбозом в системе воротной вены, погибают от интеркуррентных заболеваний из-за сниженной сопротивляемости организма по отношению к инфекциям и другим вредностям.
Источник: vip-doctors.ru
Источник: https://naturalpeople.ru/rasshirenie-selezenochnoj-veny-prichiny/
Селезеночная Вена: Норма, Диаметр, Отклонения
Селезенка – это лимфоретикулярный орган, который находится в составе системы кровообращения. Она располагается в левом подреберье. В этой статье мы ответим на вопрос о норме селезеночной вены у взрослых и детей, а также рассмотрим основные заболевания органа.
Селезенка имеет 3 вспомогательные функции
Общие сведения
Одной из основных функций селезенки является растворение эритроцитов
Селезенка имеет вспомогательные функции. В период внутриутробного развития она принимает участие в кроветворении. Когда ребенок рождается, эта функция прекращается.
К основным функциям селезенки следует отнести:
- растворение эритроцитов;
- поглощение попавших в ток крови бактерий и иных чужеродных веществ;
- выработку антибактериальных тел, повышающих устойчивость организма к инфекциям.
Основные селезеночные патологии
К основным селезеночным патологиям следует отнести:
- кальциноз;
- увеличение селезенки;
- тромбоз селезеночной вены.
Причины кальциноза
Под кальцификатами понимаются участки со скоплением кальция. Их размер разнится.
Иногда центральная часть кальцификата становится мягче и жиже. Результатом этого является образование кисты.
Обратите внимание! На фоне формирования множественных участков кальциноза возникает риск некроза участков селезенки.
Основной причиной скопления внутри селезенки кальция является воспаление. Процент встречаемости других причин указан в табличке.
Таблица 2. Основные причины кальциноза.
| Причина | % встречаемости |
| Рецидивы воспалительных заболеваний | 92 |
| Неправильный кальциево-фосфатный обмен | 47 |
| 31 | |
| 14 |
Причины увеличения селезенки
Причины диффузных изменений паренхимы селезенки представлены в табличке.
Таблица 3. Причины увеличения селезенки.
| Причина | Описание |
| Врожденные патологии селезенки. | Заболевание диагностируется сразу после рождения. |
| Причиной увеличения селезенки является сокращение прилива крови из других органов. | |
| Цианотическая индурация селезенки. | Селезенка уплотняется, имеются изменения в крови. |
| Увеличение размера органа в 73% случаях является следствием онкологии. | |
| Главным провокатором изменения размера является низкий гемоглобин. | |
| Возникает на фоне анемии. | |
| Первопричиной является хронический гепатит. | |
| В группу риска входят дети и молодые люди до 20 лет. |
Причины тромбоза селезеночной вены
Эта патология имеет инфекционную природу. Еще одной причиной развития тромбоза селезеночной вены является интоксикация организма.
Таблица 4. Встречаемость других причин.
| Причина | % встречаемости |
| 76 | |
| 53 | |
| 37 | |
| 28 | |
| 19 | |
| 15 | |
| 8 | |
| 5 | |
| 3 | |
| 1,8 |
Когда нужно обращаться к врачу
В табличке перечислены симптомы, сигналящие о развитии серьезного заболевания.
Таблица 5. Тревожные признаки.
| Симптом | Описание |
| Возникают независимо от приема пищи, иррадиируют в левое ребро. | |
| Человек резко бледнеет. Иногда кожные покровы становятся синюшными или зеленоватыми. | |
| Приводит к рвотным реакциям. Этот симптом можно спутать с признаком ротавируса. | |
| Увеличивается до 37-38 градусов. | |
| У человека может открыться кровавая рвота. | |
| Имеет разную интенсивность. Чаще всего наблюдается тупая тянущая боль. | |
| Симптом может сочетаться с постоянной усталостью и признаками интоксикации. | |
| Возникает при кальцинозе. Характер боли колеблется от тупого до резкого. |
Кто лечит селезенку?
Подробная информация о врачах, лечащих селезенку, предоставлена в табличке.
Таблица 6. К кому следует обращаться?
| Причина | Какой врач лечит? |
| Терапевт. В зависимости от специфики клинической картины врач дает направление к специалистам узкого профиля. | |
| Хирург. |
Установление диагноза
Наиболее информативным диагностическим методом является радионуклидное сканирование печени и селезенки
Оно помогает выявить заболевание на ранней стадии. Исследование предполагает внутривенное введение радиоактивного вещества. Вместе с кровью оно продвигается к печени и селезенке.
По расположению в печени и селезенке изотопов можно определить наличие абсцессов и кист.
Обратите внимание! Сканирование обоих органов проводится одновременно.
Как можно помочь?
Терапевтическая тактика зависит от диагноза. В менее сложных случаях назначается лекарственная терапия. Более серьезные диагнозы требуют госпитализации и проведения хирургического вмешательства.
Прогноз зависит от яркости клинической картины, стадии заболевания, своевременности диагностики и правильности лечения.
Лечение селезеночных кальцинатов
При отсутствии осложнений и жалоб больного на недомогание лечение не проводится. Если кальцинаты имеют небольшие размеры, разрешается прибегнуть к помощи народной терапии.
Таблица 7. Применение народных рецептов.
| Средство | Как приготовить? | Как применять (24 ч)? |
| 25 грамм средства заливается 180 мл только что закипевшей жидкости и настаивается 40 минут. Затем средство остужается и хорошо профильтровывается. | 3, по 40 мл. | |
| 15 грамм средства заваривается в 170 мл крутейшего кипятка и выдерживается под крышкой полчаса. Затем средство профильтровывается и соединяется с 200 мл кипяченой прохладной воды. | 3. | |
| Выжать из ½ граната сок, подогреть до комнатной температуры. Лицам, у которых есть патологии ЖКТ, рекомендуется сперва развести сок водой. | 3, за полчаса перед едой. | |
| Свежеотжатый сок подогреть до комнатной температуры. | 3, за 20-30 мин до приема пищи. |
Лечение увеличения селезенки
Инструкция выглядит следующим образом:
- Если провокатором увеличения селезенки была инфекция, больному назначается прием антибиотических препаратов. Одновременно принимаются общеукрепляющие лекарственные средства.
- При выявлении паразитов прописываются антигельминтные лекарства.
- Вне зависимости от провокатора, больному рекомендуется отказаться от физических нагрузок. Проводится общеукрепляющая терапия.
Если состояние больного не вызывает опасений, он лечится в домашних условиях. При серьезных нарушениях человека срочно госпитализируют.
Таблица 8. Применение домашних средств.
| Средство | Как приготовить? | Как применять (24 ч)? |
| 20 грамм средства соединяется с 200 мл закипевшей жидкости, закутывается, студится.Через полчаса в отвар доливается еще такое же количество воды. Затем отвар повторно студится, хорошо профильтровывается. Перед применениям разрешается добавить ½ ч.л. меда. | 3, по 1/3 стакана. | |
| 30 грамм мелко нарезанных плодов соединяются с 170 мл крутейшего кипятка и настаиваются 45 минут. Затем средство хорошо профильтровывается. | 3-4. | |
| 40 грамм измельченных корней хрена помещается в средину редьки, заливается медом. Далее редька ставится в духовку на 20-25 минут. Съесть снадобье нужно целиком. | 3-4, по 2 столовые ложки. | |
| Семена перезрелых огурцов высушить, хорошенько измельчить. Полученный порошок (цвет должен быть желтым) нужно запивать водой. | 3, по 10 грамм. |
Лечение тромбоза селезеночной вены
К основным задачам терапии следует отнести:
- купирование риска последствий;
- восстановление кровотока;
- препятствование дальнейшего закупоривания сосудов.
Обратите внимание! Сперва назначается внутривенное введение антикоагулянтов гепаринового ряда. Затем прописываются лекарства непрямого действия. Дозировка снижается постепенно.
Антикоагулянты гепаринового ряда
Информация о рекомендованных препаратах представлена в табличке.
Таблица 9. Антикоагулянты гепаринового ряда.
| Препарат | Описание | Цена |
| Прямой антикоагулянт. Оказывает влияние на адгезию тромбоцитов. Воздействует на сосудистую стенку и систему фибринолиза. Назначается при остром тромбозе. | От 323 рублей. | |
| Лекарство оказывает мощное антитромботическое и слабое антикоагулянтное воздействие. Общих тестов на свертывание крови не изменяет. | От 187 рублей. | |
| Является низкомолекулярным препаратом гепарина. Обладает мощным антитромботическим эффектом. Длительность воздействия – до 12 часов. | 258 рублей. | |
| Низкомолекулярный гепарин, обладающий антитромботическим и антикоагулянтным эффектом. Способствует снижению вязкости крови, повышает проницаемость мембран клеток-гранулоцитов и тромбоцитов. | От 198 рублей. |
Непрямые антикоагулянты
Действие препаратов этой группы противоположно эффекту витамина К. Они способствуют снижению образования белков, купируют факторы свертывания.
Таблица 10. Рекомендованные непрямые антикоагулянты.
| Лекарство | Описание | Стоимость |
| Подавляет синтез витамин К-зависимых факторов свертывания крови. Купирует риск развития новых тромбов. Не оказывает влияния на сформированные тромбы, но предотвращает процесс их увеличения. | 101 рубль. | |
| Блокирует в печени синтез витамин К-зависимых факторов свертывания крови, обладает противосвертывающим эффектом. Результат наступает на 2-7 сутки после приема препарата. | 98 рублей. | |
| Мощный антикоагулянт. Эффект наступает на 3-5 сутки с момента начала приема лекарства. | 77 рублей. | |
| Лекарство способствует нарушению синтеза протромбина и проконвертина.Максимальный эффект наступает через 12-24 ч. | 626 рублей. |
Обратите внимание! Самостоятельный подбор препаратов и дозировки чреват риском возникновения сильного кровотечения. Назначать и отменять лекарства может только врач.
Удаление селезенки
В табличке перечислены основные причины, по которым больному назначается оперативное вмешательство.
Таблица 11. Когда назначается удаление селезенки?
| Причина | Описание |
| Селезенку удаляют на фоне ее разрыва. Обычно к операции прибегают по причине падения на левый бок, сильного удара в живот, автокатастрофы. | |
| В группу риска входят лица, страдающие малярией и некоторыми формами цирроза печени. | |
| Показанием к операции является кровоточивость органа. После удаления селезенки больной чувствует себя намного лучше. | |
| К удалению селезенки прибегают только при увеличении размеров новообразований. |
Если хирургия проходит благополучно, ограничения в режиме не предусматриваются, специальная диета не назначается.
Инвалидность после удаления
Окончательное решение относительно инвалидности принимается членами врачебно- трудовой экспертной комиссии
Радикальное оперативное вмешательство не влечет за собой никаких нарушений в жизнедеятельности организма. Функции селезенки компенсируются лимфоузлами.
Обратите внимание! Инвалидность устанавливается не по конкретному диагнозу, а только при наличии 2 условий признания гражданина инвалидом.
К этим условиям можно отнести:
- нарушение здоровья, сопровождающееся стойким расстройством функций организма;
- полную либо частичную утрату способности к самообслуживанию;
- необходимость в мерах соцзащиты, включая реабилитацию.
Если удаление селезенки не повлекло за собой почечную недостаточность, то инвалидность обычно не дается. Но окончательное решение остается за врачебно-трудовой экспертной комиссией.
Заключение
В целях предотвращения появления селезеночных патологий необходимо придерживаться правил ЗОЖ, вести умеренно-активный образ жизни и проходить регулярное обследование.
Люди, состоящие на учете у врача, обязаны придерживаться специальной терапевтической диеты. Лица, входящие в группу риска, должны обследоваться 1 раз в квартал.
Более подробную информацию о селезеночных заболеваниях можно получить из видео в этой статье.
Источник: https://bolitpechen.ru/selezenka/selezenochnaya-vena-norma-399
Селезеночная вена: норма у взрослых, причины расширения и методы лечения
В статье рассмотрим, каковы нормы селезеночной вены.
Селезенка представляет собой лимфоретикулярный орган, находящийся в системе кровообращения. Располагается она в подреберье слева.
Селезеночная вена выходит из селезенки и принимает в себя кровь из вен желудка и поджелудочной железы.
Расширение вен печени
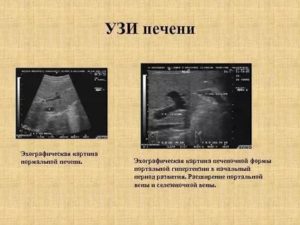
Воротная вена – крупный сосуд, который выполняет функцию доставки крови и питательных веществ в печень для нейтрализации токсинов. Самое распространенное патологическое состояние – это расширение воротной вены печени (или варикоз печени). Патология провоцируется многими заболеваниями, важна своевременная диагностика и лечение.
Анатомия воротной системы печени
Портальная вена входит в ворота печени вместе с печеночной артерией. Диаметр самого крупного венозного сосуда в норме находится в пределах 11–18 мм. Он накапливает кровь, которая идет от желудка, желчного пузыря, тонкого и толстого кишечника, поджелудочной железы и селезенки. Эта тот объем, который гепатоцитам нужно обработать и избавиться от токсичных веществ.
Как только воротная вена вошла внутрь, она разветвляется на правую и левую ветви, каждая из которых ведет в соответствующие доли. Там они делятся на сегментарные, междольковые и внутридольковые сосуды (венулы). Они, в свою очередь, собираются в поддольковые сосуды, которые формируют печеночные вены. Последние впадают в нижнюю полую вену и несут к ней уже очищенную кровь.
Особенность портальной вены заключается в формировании анастамозов с верхней и нижней полой венами через околопупочные. Также она анастамозирует с ними через пищеводное и прямокишечное венозные сплетения.
Суть этих соединений состоит в формировании обходных путей для кровотока при наличии препятствий в основном русле.
Клинически это состояние проявляется расширением околопупочных вен и образованием вокруг пупка так называемой «головы медузы».
Причины возникновения
Причины могут быть врожденными и приобретенными. Первые связаны с генетическими мутациями. Приобретенное варикозное расширение вен формируется на основе других заболеваний.
Патологические изменения могут затрагивать сам орган и его сосуды. Одна из самых распространенных причин расширения вен – цирроз печени. Это следствие вирусных гепатитов, злоупотребления алкоголем, паразитарных патологий, воздействия гепатотоксических веществ. Другие причины:
- Острый и хронический гепатиты В и С.
- Опухоли печени и других органов брюшной полости.
- Тромбоз печеночных вен. Он может быть обусловлен врожденными структурными и воспалительными изменениями стенок сосудов (стеноз просвета, аплазия интимы, тромбофлебит), приемом гормональных препаратов.
- Последствия оперативных вмешательств на органах брюшной полости.
- Аневризмы сосудов воротной системы, формирование множественных узелков в сосудистых стенках.
- Туберкулез.
- Прием цитостатиков.
- Болезнь Бадда-Киари – обструкция портальной вены, вызванная заболеваниями кроветворной системы, соединительной ткани, опухолями, травмами и инфекциями.
Среди нераспространенных причин расширения воротной и селезеночной вены – миелофиброз и стеатоз (отложение белка миелина или жиров в гепатоцитах, ведущее к печеночной недостаточности), синдром Кароли (врожденное заболевание, характеризующееся расширением желчных путей, что ведет к портальной гипертензии), склероз сосудов портальной системы.
Также значение имеют патологии сердца. При диагностировании у пациента перикардита есть риск развития повышенного давления нижней полой вены. Этот процесс влияет на увеличение сопротивления печеночных сосудов с их последующим расширением.
Классификация и диагностика
Классификация расширения воротной вены строится на нескольких критериях. Первый – локализация. По этому признаку выделяют внутри-, постпеченочную и смешанную формы. При внутрипеченочном виде происходит поражение ветвей воротной вены, при постпеченочной поражается сам сосуд. В случае смешанного вида патология затрагивает и вену, и ее ответвления.
Существует классификация, основанная на показателях давления в самом сосуде. Выделяют три стадии:
- от 250 до 400 мм.
- от 400 до 600 мм.
- более 600 мм.
Диагностика начинается со сбора анамнеза и общего осмотра. Врач пальпирует печень и селезенку, определяет, есть ли их увеличение. Назначаются также другие методы исследования:
- Общий анализ крови и мочи.
- Биохимический анализ крови.
- УЗИ.
- Контрастный рентген.
- Иммунологические анализы при подозрении на вирусные инфекции.
Вы знали симптомы тромбоза вен печени?
Для уточнения диагноза может понадобиться сцинтиграфия, компьютерная или магнитно-резонансная томография, диагностическая лапароскопия.
Клинические проявления
Расширение портальной вены способно длительное время протекать бессимптомно. Но постепенно появляются жалобы на утомляемость, пациент становится эмоционально неустойчивым, снижается трудоспособность.
Возникают диспепсические расстройства – смена запоров и диарей, метеоризм, тошнота и рвота, боли в эпигастрии и в правом подреберье. Масса тела снижается, в брюшной полости накапливается свободная жидкость (асцит), что визуально определяется увеличением живота. Сама печень, а также селезенка также увеличиваются в размерах – возникают гепатомегалия и спленомегалия соответственно.
На кожном покрове брюшной полости появляется так называемая «голова медузы» – расширение подкожных вен возле пупка. Симптом характерный для заболеваний гепатобилиарной системы.
Если расширена портальная вена, печень теряет способность выполнять свои функции в полном объеме, что приводит к интоксикации, а в самых тяжелых случаях – энцефалопатии и печеной коме. Диагностируются отеки нижних конечностей, пальцы приобретают форму барабанных палочек, ногти – часовых стекол. У пациентов наблюдаются скачки температуры.Другое осложнение – варикозное расширение вен пищевода. Это грозит пациенту геморроидальным кровотечением, которое быстро приводит к значительной потере крови и летальному исходу. Другие осложнения расширения воротной вены:
- Нарушение функции почек.
- Тромбоз.
- Сепсис.
- Воспаление брюшины.
- Гепатоцеллюлярный рак.
Расширение этого сосуда в печени из-за тромбоза проявляется внезапными и выраженными болями в верхней половине живота. Болевой синдром сопровождается тошнотой и рвотой, нарушением стула, повышением температуры тела, может увеличиваться селезенка. Симптоматика постепенно усиливается и при неоказании помощи грозит инфарктом кишечника, сепсисом и летальным исходом.
Тромбоз также бывает хроническим и нередко протекает бессимптомно. При таком варианте эпизодически возникают жалобы на выраженную слабость и утомляемость, повышение температуры, часто пропадает аппетит.
Постепенно пациентов начинает беспокоить постоянная тупая боль в эпигастрии и правом подреберье, проблемы со стулом, гепато- и спленомегалия.
Подкожные вены также расширяются, свободная жидкость накапливается в брюшной полости.
Клинические симптомы гепатитов практически не отличаются от других причин расширения. Отличие состоит в изменении цвета кожи, также меняется окрашивание мочи и кала.
Расширение портальной вены при опухолях брюшной полости чаще говорит о запущенности процесса. У пациентов диагностируется значительная потеря массы тела, прогрессируют признаки гепатоцеллюлярной недостаточности.
Расширение воротной вены вследствие синдрома Бадда-Киари может протекать как без каких-либо внешних признаков, так и молниеносно с быстрым развитием гепаторенальной недостаточности. Симптоматика аналогична таковой при тромбозе портальной вены, только поражение при синдроме Бадда-Киари способно распространяться не только на воротную вену печени, но и на сосуды более мелкого калибра.Стеатоз и отложения миелина также провоцируют расширение воротной вены. Они протекают долгое время без каких-либо внешних проявлений. Постепенно развиваются симптомы нарушения функции органа с дилатацией портальной вены. Они аналогичны описанным выше, но интенсивность ниже и прогресс происходит медленнее.
Методы лечения
Терапия расширения воротной вены зависит от основного заболевания. Воздействие на патологию приводит к регрессу ее осложнений, в том числе к уменьшению дилатации сосуда.
При наличии вирусных гепатитов назначаются специфические препараты – Софосбувир, Омбитасвир, Дасабувир, Велтапасвир и их комбинации. Схемы приема зависят от самого вируса, клинической картины заболевания, степени поражения. Режим дозирования подбирается индивидуально, в течение всего периода терапии и после нее пациент находится под наблюдением врача.
Лечение расширения воротной вены при циррозе комплексное. Используются противогепатитные препараты, гепатопротекторы (Гепа-Мерц и другие). Проводится дезинтоксикационная терапия, важное значение имеет диета с высоким содержанием белка, отказ от алкоголя. В тяжелых случаях встает вопрос о пересадке органа.
Лечение расширения при тромбозах проводится антикоагулянтами и тромболитиками – Гепарин, Стрептокиназа, Альтеплаза, Урокиназа. Тактика зависит от степени закупорки, размеров самого тромба и клинической картины.
При неэффективности данных методик принимается решение об оперативном вмешательстве – ангиопластике печеночных вен, их шунтировании и тромболизисе. Аневризмы сосудов также устраняются только оперативным путем.
При онкологических заболеваниях проводится удаление пораженных частей органа. Объем вмешательства зависит от степени злокачественности опухоли. Далее назначается лучевая и химиотерапия.
Расширение воротной вены часто сопровождается болевым синдромом, при котором выписывают прием анальгетиков из группы НПВС (Нимесулид, Лорноксикам, Декскетопрофен), Но-шпы, гормональных препаратов. При их неэффективности выбирают наркотические анальгетики – например, Трамадол.
Лечение осложнений симптоматическое. При сепсисе в стационаре проводится антибиотикотерапия, в случае пищеводного кровотечения внутрь вводится специальный зонд для его остановки. При накоплении свободной жидкости в брюшной полости назначается прокол живота с эвакуацией содержимого.Устранение дилятации также делают путем создания шунтов – дополнительных соединений сосудов, которые восстанавливают ток крови. Врачи могут проводить перевязку сосудов органов брюшной полости, их эмболизацию и ушивание. Эти манипуляции способствуют снижению портального давления, уменьшению расширения вен, улучшает прогноз при заболеваниях.
Расширение воротной вены может быть спровоцировано многими заболеваниями. Важна ранняя диагностика, только она помогает избежать нежелательного исхода, либо полноценное лечение со строгим соблюдением всех рекомендаций врача.
Для предупреждения расширения сосуда рекомендовано вести здоровый образ жизни с правильным режимом питания (частый и дробный прием пищи, меню с достаточным количеством фруктов, овощей, нежирного мяса и рыбы), отказом от алкоголя и курения, регулярными физическими нагрузками. При подозрении у себя заболевания важно как можно раньше обратиться к врачу.
Источник: https://venaz.ru/bolezni/rasshirenie-ven/varikoz-pecheni
