Преобладание железистой ткани
Содержание
Причины разрастания железистой ткани молочной железы
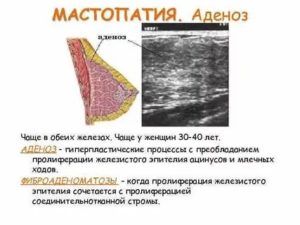
Многие девушки и женщины, впервые услышав диагноз, задаются вопросом: железистая ткань молочной железы — что это такое. Это одна из форм фиброзной мастопатии. Другое название — аденоз.
Мастопатия — это заболевание репродуктивного парного органа, предназначенного для выработки молока и лактации. Характеризуется разрастанием соединительной ткани, образованием уплотнений в груди.
Мастопатия доброкачественным течением проявляется. Это одна из самых распространенных болезней молочной железы.
Что это такое и причины возникновения
Железистая мастопатия молочной железы является доброкачественным образованием. Несмотря на то, что мастопатии нет в перечне злокачественных опухолей груди, она может трансформироваться в рак.
Это происходит при следующих условиях:
- железы подвергаются регулярному воздействию электромагнитных волн (например, излучение рентгена);
- условия жизни и работы пациентки неблагоприятные;
- постоянный стресс;
- при снижении иммунитета;
- при накоплении в организме канцерогенов.
Возникновение и развитие заболевания связано с изменениями гормонального фона. Характеризуется гиперплазией клеток железистой ткани. Железистая ткань — это основная структура парного органа.
После того как начался процесс деления клеток, происходит разрастание железистой ткани молочной железы. Затем формируются мелкие узелки, уплотнения.
Аденоз нередко диагностируется у девочек-подростков к концу периода полового созревания. Еще появление новообразования может быть обусловлено беременностью и лактацией. В этих случаях болезнь нередко проходит самостоятельно — как только выработка гормонов придет в норму. Основная группа риска — женщины от 30 до 40 лет. В этой возрастной категории заболеваемость составляет от 30 до 70%.
Самая главная причина болезни — нарушение баланса выработки гормонов. Если гормон прогестерон вырабатывается в недостаточном количестве, возможно развитие новообразования. Если при этом эстрогены производятся в избытке, то риск увеличивается вдвое. К гормональному сбою приводят следующие факторы:
- Ожирение. Жировые клетки принимают участие в синтезе эстрогенов. Чем больше жира, тем выше выработка этих гормонов.
- Прерывание беременности искусственным или естественным путем. Аборт — это стресс, из-за него происходит гормональная перестройка, на фоне которой развивается аденоз.
- Беременность в зрелом возрасте (после 35 лет). В этом возрасте активность яичников угасает, вынашивание плода их вновь активирует. Результатом является гормональный сбой.
- Отсутствие выработки молока после беременности. Такое нарушение свидетельствует об уменьшении количества прогестерона и переизбытке эстрогенов.
- Отказ от грудного вскармливания. Молоко застаивается в протоках, закупоривает их и расширяет. В результате структура меняется, образуются кисты.
- Прием гормональных препаратов без врачебного контроля (особенно противозачаточных). Неверный подбор лекарств или их неправильное применение.
Еще как сопутствующее заболевание, мастопатия развивается при болезнях матки и яичников. Причины развития могут крыться в проблемах с давлением, желудком и поджелудочной железой. Хронический стресс, злоупотребление курением и алкоголем, расстройство сексуальной жизни, режимные нарушения откладывают свой отпечаток на состояние здоровья.
Симптомы и методы диагностики
Есть общие и характерные для каждого вида признаки болезни. Боли, повышенная чувствительность, набухание, огрубение — эти изменения в состоянии груди могут сигнализировать о начале патологического процесса. Особенно выражены эти проявления в дни менструаций. Еще один признак — выделения из сосков прозрачные.
По расположению новообразований при аденозе молочной железы выделяют 2 типа: очаговый и диффузный. При очаговом опухоль локализуется только в одном месте, а диффузном — не имеет четко выраженной локализации.
При очаговом типе увеличение груди видно сразу — это асимметрия грудных желез. Пациентка чувствует дискомфорт, боль при пальпации. При этом чувствителен только тот участок, где расположена киста. Кистозная мастопатия проявляется еще разбуханием лимфатических узлов под мышкой. Оба соска различного цвета. Оттенок и состояние кожи не меняется.
Симптомы железисто-фиброзной мастопатии, когда нет четкой локализации новообразований, — зуд, белесые или прозрачные выделения из сосков. Диффузная фиброзно-кистозная мастопатия характеризуется набуханием обеих грудей или только одной, но полностью.
Заболеваниями молочной железы занимаются врач-маммолог, гинеколог, онколог. Комплекс обследований:
- пальпация;
- УЗИ молочных желез;
- биопсия;
- маммография;
- анализ крови на гормоны;
- КТ;
- МРТ.
Если при пальпации обнаружено наличие узелков и уплотнений, назначаются дальнейшие исследования. Ультразвуковое исследование позволяет обнаружить кисты, даже если их размер мал. По повышенной эхогенности железистых тканей УЗИ позволяет установить еще и точную форму болезни.
Биопсия — это сбор образцов материала с пораженного участка, где ткань неоднородная.
Затем клетки исследуют на предмет того, злокачественные они или доброкачественные.
Маммография — альтернатива УЗИ. КТ и МРТ дают разностороннюю информацию о патологическом процессе. Анализ крови помогает выявить нарушения в выработке гормонов.Для диагностики рака молочной железы назначают маммосцинтиграфию. Делается прокол, в пораженную ткань вводят специальный препарат, который задерживается только в раковых клетках. Также проводится обследование, когда для изучения удаляется сама опухоль (эксцизионный метод биопсии).
Методы лечения и профилактика патологии
Методы лечения мастопатии подбираются индивидуально для пациентки. Обязательно назначают консервативную медикаментозную терапию. Выписываются лекарства из следующих групп:
- гормональные;
- витаминные комплексы;
- антистрессовые.
Основными являются гормональные препараты. Женщинам, которые уже рожали детей, назначают противозачаточные таблетки, содержащие либо прогестерон, либо эстрогены. Излечение наступает в течение полугода. Юным девушкам прописывают мягкие гомеопатические средства, например, Мастодинон.
Если пациентка желает совместить гомеопатию с гормональной терапией, в этом случае важна консультация специалиста на предмет планирования беременности. Иногда сам процесс вынашивания плода запускает процесс восстановления гормональной выработки, и излечение наступает естественным образом.
Витамины и успокоительные таблетки назначаются как дополнительное средство.
Если пациентку мучают боли, что нередко бывает в дни менструаций, врач назначает анальгетики.
В исключительных случаях проводится химиотерапия или хирургическое вмешательство. Такие методы применяются, только если зафиксирован рост опухоли, или если медикаментозная терапия оказалась неэффективна.
Профилактика включает в себя устранение причин самопроизвольных абортов, тщательный подбор средств контрацепции, терапию гинекологических и эндокринных болезней. Необходимо поддерживать здоровый образ жизни. Обязательно регулярное самообследование и ежегодное посещение женской консультации для осмотра груди.
Источник: https://ProPolip.info/drugoe/zhelezistaya-tkan-molochnoy-zhelezy-chto-eto-takoe.html
Причины, признаки и терапия патологического разрастания железистой ткани в груди
Железистая ткань молочной железы формирует грудь и отвечает за выработку молока у женщин в период грудного вскармливания. Именно в ней зарождаются раковые клетки, хотя в 80% случаев новообразования носят доброкачественный характер.
У мужчин грудные железы – это рудиментарные органы, их увеличение не связано с лактацией, а чаще с гормональной перестройкой и большой жировой прослойкой.
В списке патологий присутствуют: фиброаденома, киста, абсцесс, фиброаденоматоз и опухоли различного генеза.
Описание железистой ткани молочной железы
От возраста, уровня гормонов, наличия (отсутствия) лактации зависят анатомические особенности молочных желез. В их структуре присутствуют:
- железистая ткань;
- соединительнотканная (эпителиальная);
- жировая прослойка.
Соотношение соединительной, жировой и железистой тканей не одинаково. В молодости много железистой ткани в молочной железе, к старости – преобладает жировая.
У подростков протоки и ткани недоразвиты, но при половом созревании они преобразовываются в конечные дольковые единицы, происходит удлинение протоков. С 14 до 25 лет существенных изменений в молочной железе не наблюдается.
После 40 железистый слой становится тоньше, образуются тяжистые структуры, увеличивается количество жировой ткани и может развиться мастопатия.
Совокупность массы млечных структур формирует железистую ткань, они локализуются в дольках, которые имеют вид трубочек, сильноветвящихся, расширенных на концах. В альвеолах (трубочках) синтезируется молоко. Ближе к соску концы трубочек сливаются, образуя млечные протоки и синусы.
Формы заболеваний
С возрастом гормональная система женщины претерпевает изменения, с этим связаны перерождения тканей грудных желез. Иногда изменения не соответствуют возрасту, поэтому с 25 лет рекомендовано посещать маммолога раз в год. При маммографии выявляют следующие патологические изменения:
Изменения касаются женщин, вступивших в фазу климакса, они тесно связаны с уменьшением выработки эстрагенов. Молочные железы теряют форму, упругость, при осмотре могут быть болезненные, но это считается вариантом нормы.
Обнаруживают кисты, клетки эпителия в груди. Множественная ткань содержит частички иной клеточной формы. Нередко диагностируют дисплазию дольчатой структуры желез. При соединительнотканном фиброзе формируются рубцы. Повышенной болезненностью в груди при пальпации характеризуется разлитая форма патологии.
Недуг характеризуется усиленным ростом паренхиматозных тканей (железистая гиперплазия) и образованием четко очерченных новообразований.Заболевание сопровождается нарушением овуляции, менструального цикла и репродуктивной функции. Появляется характерная боль из-за фиброза и сдавливания протоков.
Пальпацией обнаруживают зернистые уплотнения или эластичные новообразования с четкими структурами (кистоз) от 2 мм, которые со временем увеличиваются.
Фиброзно-кистозная мастопатия.
Причины развития патологий
Спровоцировать гиперплазию железистой ткани может масса факторов, но самые распространенные из них – это:
- Генетическая (наследственная) предрасположенность.
- Раннее половое созревание.
- Длительный прием контрацептивов, эстрогенсодержащих лекарств.
- Поздний климакс.
- Аборты, выкидыши.
Изменения клеток грудных желез бывают из-за отказа от кормления грудью, насильственного прерывания лактации сразу после рождения ребенка. Травмы груди, сильные стрессы, гинекологические заболевания провоцируют железистую мастопатию. При отсутствии лечения развивается склерозирующий аденоз, когда уплотнение локализуется в соединительнотканных структурах.
Нормы по УЗИ
При железистой гиперплазии на эхографии можно выявить структурные и функциональные изменения молочных желез. Норма по УЗИ в строении груди у женщин неодинаковая. Для девушек до 25 лет характерна однородная, средняя эхогенность, при преобладании жировой ткани она понижается.
При обследовании и диагностике патологий грудных желез отмечают следующие варианты врачебных заключений:
- форма новообразований (размер, правильная или нет);
- контуры опухоли (размытые, неровные или четкие);
- звукопроводимость и эхогенность.
На УЗИ можно обнаружить включения размером от 4–5 мм. По ним врач-маммолог изучает состояние регионарного лимфооттока, отмечает, есть ли метастазы в лимфоузлах и смежных структурах.
По результатам диагностики назначают лечение.
В качестве сопутствующих факторов, провоцирующих изменения железистой ткани молочной железы, выступают: ожирение, гипертония (гипертензия), заболевания эндокринной системы (щитовидка).
При раннем обнаружении аномальных структур лечение консервативное, устранить гормональный дисбаланс и зачаточные патологические новообразования можно с помощью лекарств.
В тяжелых случаях, при атипичных формах, наличии метастаз проводят оперативное лечение.
Прогноз – от благоприятного к осторожному, все зависит от толщины железистого слоя, повышеной эхогенности (или пониженной), разрастания какого типа присутствуют.
Источник: https://mammolog.guru/anatomiya/chto-takoe-zhelezistaya-tkan-molochnoj-zhelezy.html
Фиброзно-железистая мастопатия молочных желез
Среди всех доброкачественных видов патологии молочных желез фиброзно-железистая форма мастопатии является наиболее опасной в отношении предраковых изменений, особенно у женщин старше 50 лет и при выраженной пролиферации клеток.
Основной причинный фактор заболевания – дисгормональные нарушения, типичные симптомы указывают на диффузную форму патологии, а лечение направлено на восстановление эндокринного равновесия.
Прогноз для здоровья при мастопатии с преобладанием железистого компонента вполне благоприятный, при условии регулярного врачебного наблюдения и проведения профилактической терапии.
Причины увеличения железистой ткани в груди
функция молочных желез – выработка грудного молока для кормления ребенка.
С момента зачатия и в течение всей беременности в груди происходят специфические изменения, обусловленные значительным увеличением и функциональной перестройкой железистой ткани.
Это нормальный процесс, необходимый женщине в послеродовом периоде. Патологическая фиброзная мастопатия молочных желез со значительным преобладанием железистой ткани возникает в следующих случаях:
- избыток гормонов-эстрогенов, приводящих к разнообразным дисгормональным проявлениям;
- недостаток прогестерона – гормона второй фазы цикла;
- длительно существующий высокий уровень гормона-пролактина, возникший на фоне патологии гипофиза;
- гормональная травма, обусловленная внезапным прерыванием естественных событий в женском организме (аборт);
- отсутствие нормальных и необходимых процессов функциональной перестройки молочных желез (бесплодие, отказ от деторождения);
- лекарственное подавление лактации после родов.
Любой вариант гормональных нарушений в женском организме создает условия для заболеваний в детородных органах, к которым относятся матка, яичники и молочные железы. Это объясняет частое сочетание гинекологических проблем с диффузной фиброзной мастопатией.
Проявления патологических изменений
Доброкачественная патология в груди длительна и малосимптомна — только треть женщин предъявляют жалобы. Характерным является этапность нарастания клинических проявлений:
Вначале у женщин 20–30 лет за неделю до месячных возникает предменструальная масталгия или повышенная чувствительность груди без каких-либо других гормональных или репродуктивных проявлений; В возрасте 30–40 лет болевой синдром усиливается по интенсивности и начинается за 2 недели до менструации, при обследовании можно обнаружить умеренно выраженные диффузные и фиброзные изменения; После 40 лет боли становятся постоянными или продолжаются не менее 3 недель в каждом цикле, врач при осмотре выявит наличие фиброзно-кистозной болезни.
Все негативные процессы в груди ускоряются, если женщина часто делает искусственные аборты, отказывается от деторождения или лактации.
Часто при обследовании у гинеколога обнаруживаются заболевания органов малого таза – миоматозные узлы, генитальный эндометриоз, полипы эндометрия и циклические нарушения.
Желательно на 1–2 этапе начать обследование и лечение, чтобы не допустить формирования пролиферативных типов фиброзной мастопатии молочных желез.
Диагностические исследования
Система обследования женской груди состоит из ряда последовательных этапов. Важный фактор информативности всех диагностических исследований – день менструального цикла: любые исследования у менструирующих женщин проводятся в период с 6 по 11 день от первого дня месячных. Диагностическая схема состоит из следующих этапов:
Самостоятельное прощупывание груди женщиной после окончания менструации (правильной и эффективной методике самообследования может научить любой врач); Профилактическое проведение УЗИ или маммографии 1 раз в 2 года у каждой женщины с 20 до 40 лет, а после 40 лет рентгеновское исследование груди должно выполняться ежегодно; Осмотр груди при каждом профилактическом врачебном посещении (обычно пальпацию молочных желез выполняет гинеколог или хирург); Внеплановое проведение сонографии и маммографии по показаниям (обнаружение патологических изменений); Консультация врача-маммолога с проведением всех необходимых дополнительных обследований (тонкоигольная пункция образований, аспирационная биопсия).
Лечение железистых форм диффузной мастопатии проводится у маммолога. Узкий специалист поможет избавиться от проблем и предотвратит опасные осложнения, связанные с прогрессированием мастопатии.
Тактика терапии
Важным фактором при любых видах фиброзно-кистозной болезни является эмоциональная реакция у женщины в виде страха перед злокачественным заболеванием и необходимостью хирургического удаления молочных желез.
Именно эта причина приводит к поздней диагностике: обнаружив у себя образование в груди, женщина долго не обращается к доктору или пытается лечить проблему народными методами.
При раннем выявлении железисто-фиброзной мастопатии используется консервативное лечение, состоящее из общих и местных методов терапии. Хороший эффект обеспечивают следующие лекарственные средства:
- Мастодинон;
- Циклодинон;
- Прожестожель.
По показаниям и при наличии гинекологической патологии проводится специальное гормональное лечение, обеспечивающее восстановление эндокринного равновесия и устранение симптомов заболеваний матки и придатков. Обязательно надо использовать успокаивающие средства (Пустырник, Грандаксин, Доброкам).
Идеальный метод лечения мастопатии с увеличением количества железистой ткани – зачатие, вынашивание плода, рождение и длительное кормление грудью ребенка. Выполнение естественной функции женского организма станет лучшей профилактикой опасных предраковых изменений в груди.
Прогноз для будущего здоровья
Доброкачественные варианты патологии молочных желез при правильном подходе к диагностике и лечению являются фактором риска, но редко приводят к злокачественному перерождению.
Опасаться следует женщинам, имеющим генетическую предрасположенность по раку груди: при наличии в семье близких родственниц с онкопатологией надо постоянно наблюдаться у маммолога и проводить превентивное лечение любой формы мастопатии.
Главные условия эффективной профилактики – не прерывать беременности, максимально долго кормить грудью и не отказываться от наблюдения у доктора.
Источник: https://gynecologyhelp.ru/mastopatiya/fibrozno-zhelezistaya.html
Дфкм жк — мастопатия с преобладанием железистого компонента
Мастопатия с преобладанием железистого компонента — является измененное соотношение уровня гормонов, при котором начинают преобладать — эстрогены и пролактин.
По наблюдениям врачей и статистическим подсчетам мастопатия с преобладанием железистого компонента (аденоз или фиброзно-кистозная форма ФКМ) является наиболее распространенной патологией молочных желез по сравнению с другими ее видами. В норме железистые клетки (альвеоциты) являются доминирующими в маммарных структурах. Однако при мастопатии изменяется их строение и функциональная активность, что и является сутью заболевания.
Особенности железистой мастопатии
Наиболее подверженной категорией людей в отношении данной патологии, считаются женщины, находящиеся в возрастном промежутке 30-40 лет.
Особую группу риска составляют девочки на пике полового созревания и девушки в гестационный период (время беременности).
Железистый компонент диффузной мастопатии начинает преобладать, когда появляются гормональные сбои в организме. По этой причине одновременно нарушается биологический ритм менструальных выделений. Его подоплекой является измененное соотношение уровня гормонов, при котором одни начинают преобладать (эстрогены и/или пролактин), а другие находятся в дефиците (прогестерон).
Эстроген вызывает формирование кистозных полостей
На фоне гормонального дисбаланса молочная железа претерпевает существенные морфологические изменения.
Увеличение содержания в крови эстрогенов вызывает формирование кистозных полостей и накопление жидкости, а нарушение секреции прогестерона приводит к избыточному образованию железистой ткани, отличной по морфологии от нормальной (аденоз). Аденоз характеризуется разрастанием не только самой ткани железы, но и ее долек, протоков.
Женщины отмечают, что испытывают усиление болевого синдрома перед менструацией и после окончания. Его невыраженный характер говорит о начальном этапе заболевания, прогрессирование которого сопровождается распространением боли на шею, плечо. Кроме того, патологический процесс носит симметричный характер, поэтому симптомы одинаково распространяются на обе железы.
Болевой синдром отличается в разных фазах менструального цикла по силе и продолжительности. Иногда женщины отмечают возникновение слабо выраженной боли, сравнимой по интенсивности с той болью, которая наблюдается и в норме перед началом менструации.
Всегда проявляется выделениями из сосков
Диффузная мастопатия с преобладанием железистого компонента всегда проявляется выделениями из сосков жидкости, чаще всего имеющей прозрачный цвет. В рамках перестройки гормонального фона и преобладания концентрации одних гормонов над другими отмечается ложное появление молозива (секрет, вырабатывающийся в норме под влиянием пролактина в самые первые дни после родов).
Однако секрет из молочных желез не всегда напоминает молозиво. Он может быть полностью прозрачным, желтым, коричневым, кровянистым и т.д. В последних двух случаях обязательно требуется исключение онкологического процесса, который может характеризоваться подобными симптомами.
Говоря о характерном уплотнении в груди, женщины отмечают, что его связь с менструальным циклом отсутствует. Твердые образования в железах остаются неизменными в любой период. Поэтому требуется уточнить природу заболевания – носит она доброкачественный, либо злокачественный характер.
Кроме уплотнения одновременно отмечается и отечность обеих желез, а цвет кожи при этом не изменяет своего оттенка (в отличие от воспалительной природы заболевания). Отек также связан с гормональной перестройкой в организме женщины.
Перед появлением менструации происходит увеличение выброса пролактина, который отвечает за подготовку молочных желез к грудному вскармливанию.В результате дольки увеличиваются, и грудь становится больше, но происходит сдавливание кровеносных сосудов, проходимость которых и так затруднена за счет того, что развивается мастопатия с преобладанием железистого компонента. С окончанием менструации объем желез возвращается в обычное состояние, но имеющиеся уплотнения остаются без изменений.
При переходе заболевания в более тяжелую стадию могут пальпироваться в подмышечной области, а иногда одновременно и над ключицей увеличенные лимфатические узлы. В этом случае обязательно требуется исключение онкологического процесса, для которого наиболее характерна лимфаденопатия (увеличение лимфатических узлов).
Диагностика
Мастопатия с преобладанием железистого компонента устанавливается маммологом без затруднений в случае выполнения пациенткой всего комплекса обследований, который ей назначается. К таковым относят:
1) Самообследование молочных желез женщиной, которое должно выполняться в промежутке между 5-м и 12-ми сутками от начала менструации. Такие сроки наиболее благоприятны для данной методики, поскольку гормональный фон после менструации возвращается к обычным показателям.
Грудь при этом уменьшается в объеме, становится мягкой и безболезненной, что облегчает проведение пальпации. С помощью методики женщина может обнаружить определенные изменения в виде уплотнений по всей площади молочной железы, когда наблюдается мастопатия с преобладанием железистого компонента.
Во время сдавливания соска обязательно появляются выделения, которые также характеризуют диагноз мастопатии железистого типа.
2) Следующим этапом является консультация маммолога с проведением опроса и пальпации молочных желез. Женщина должна предоставить всю информацию, которая необходима для установления причины возникновения уплотнений и выделений из груди. При сборе анамнеза важно уточнить:
· возраст женщины (более характерно возникновение патологии у женщин до 40 лет);
· появление боли, которое связано с менструальным циклом или не имеет четкого соотношения с какими-либо обстоятельствами. Важно вспомнить женщине, когда в какой период времени они усиливается, а в каком случае стихает, чем облегчается, ее характер (ноющая, колющая, пульсирующая);
· возникновение болевых ощущений одновременно не только в груди, но и близлежащих областях (шея, плечо, лопатка);
· есть ли выделения из сосков и когда наблюдаются (самопроизвольное отделение или при надавливании, увеличиваются или уменьшаются по объему в период появления менструации);
· проводились ли операции на молочных железах, щитовидной железе;
· наличие или отсутствие половой жизни, ее регулярность, прием контрацептивов;
· возраст, когда появилась первая менструация, и установился цикл, длительность, болезненность, обильные выделения или скудные, нормированный график или имеются задержки;
· количество беременностей, рожденных детей живыми, наличие абортов, замерший плод или другие варианты невынашивания (мастопатия с преобладанием железистого компонента в большинстве случаев встречается у нерожавших женщин);
· воспалительные заболевания половых органов (кисты, миома, эндометриоз, вагинит, кольпит) женщины, которые были ранее ею перенесены или приобрели хроническое течение;
· наличие наследственной отягощенности у родственников с выявлением онкологии, патологии эндокринных органов, печени и желчевыводящих путей.
3) Пальпация молочных желез производится после тщательного сбора у пациентки необходимой для диагноза информации. В дальнейшем выполняется осмотр и прощупывание груди, в положениях стоя, а затем лежа.
Оценивается симметричность желез, сравниваются контуры, оценивается, имеется ли изменение цвета кожи, выступающий венозный рисунок, деформация сосков. В период с 5-12-й дни менструального цикла маммолог может выполнять пальпацию, при которой выявляются уплотнения, а они при данной патологии наблюдаются по всей молочной железе.
Также отмечается болезненность, не редко остающаяся по окончании менструации, оценивается характер и цвет выделений из сосков при их сдавливании околососкового кружка.4) После тщательного объективного обследования применяются инструментальные методы. Основным является маммография, выполняемая на 5-12-е сутки менструального цикла.
Это связано с нормализацией гормонального фона, когда мастопатия с преобладанием железистого компонента становится отчетливо видна. При этом полное исчезновение признаков измененной морфологии не наблюдается в отличие от других форм патологии.
Обычно при исследовании хорошо прослеживаются множественные образования без четких контуров с диаметром, не превышающим 1,5 см.
5) УЗИ молочных желез. Оно позволяет установить наличие гиперплазированных (увеличение количества клеток и тканевых компонентов) долек. Методика также используется при проведении биопсии с забором материала для последующего гистологического исследования, где под микроскопом будет определяться обилие железистых клеток, имеющих измененную морфологию.
6) Определение уровня эстрогенов, пролактина и прогестерона в крови (в 1 и 2-ю фазу цикла – на 7-9-е и 20-22-е сутки от начала менструации), а при необходимости и оценка функционального состояния щитовидной железы и надпочечников.
7) УЗИ органов малого таза необходимо для выявления сопутствующей гинекологической патологии.
8) При возникновении потребности в проведении исследования протоков железы выписывается направление на дуктографию. Мастопатия с преобладанием железистого компонента сопровождается изменением не только в дольках, но и в протоках. Когда поражены патологическим процессом протоки, то на рентгенограмме выявляются зоны дефектного наполнения.
9) Установление у женщины патологии со стороны других органов, которые способны повлиять на гормональный статус, основано на дополнительных инструментальных методах.При заболеваниях органов эндокринной системы целесообразно проведение УЗИ щитовидной железы и надпочечников. Также может быть показана рентгенография области турецкого седла для осмотра гипофиза. При возможности выполняется КТ, т.к.
не все опухоли могут быть выявлены рентгеновскими лучами.
10) Наличие плотных образований, которые необходимо отличить от патологии, переходящей в злокачественную форму. В этом случае показана радиометрия и гистологическое обследование. Атипичные клетки железистого эпителия при радиометрии характеризуются повышенной температурой по сравнению с тканью, имеющей нормальную морфологию.
Лечение
Мастопатия с преобладанием железистого компонента лечится консервативным путем. Намного реже производится хирургическое удаление наиболее измененных участков. Прежде всего необходимо произвести коррекцию питания. Из рациона следует исключить употребление напитков, богатых кофеином (какао, кофе, газированные напитки, чай), уменьшить количество жиров в пище.
Рекомендуется прием витаминов различных групп. Они будут способствовать снижению отека ткани за чет нормализации кровотока, а также улучшат работу печени. Так, ее функциональная активность направлена на уничтожение избытка активных эстрогенов в организме (печень вырабатывает глобулин, связывающий половые стероиды).
В качестве успокоительного средства для снятия нервного напряжения, связанного с формированием патологического процесса в молочных железах показаны растительные седативные средства. Для нормализации работы щитовидной железы и коррекции выработки ею гормонов врач может назначить препараты йода.
Некоторые фитопрепараты (Мастодинон, Ременс) оказывают благоприятное влияние на организм, и в комплексе с другим консервативным лечением Мабюстен приводят гормональный фон в норму.
Основным звеном в терапии железистой мастопатии молочной железы у женщин являются гормональные лекарственные препараты. Концентрацию эстрогенов могут снижать при приеме во вторую фазу менструального цикла Норколут и Дюфастон. Длительность применения должна составлять не менее 3 месяцев.
Чтобы добиться снижения пролактина в крови следует использовать препараты, угнетающие избыточный его синтез (Бромокриптин, Достинекс или Норпролак). Курс терапии такими средствами не менее 6 месяцев. В случае избытка эстрогенов эффективны средства (Тамоксифен) для подавления синтеза, которые используются длительностью минимум 3 месяца.
Но выбор конкретного препарата для гормональной терапии всегда остается за врачом.
Практически во всех случаях мастопатии с железистым компонентом упор делается на консервативном лечении. Исключение составляют лишь случаи, когда происходит переход заболевания в более тяжелую форму или отсутствует эффект от консервативного лечения, при этом имеются патологические очаги большого размера.
Классификация мастопатии — по материалам обзора бюллетеня для женщин Mabusten, предоставленным компании Bradner Deword GmbHИсточник: https://mabusten.com/klassifikatsiya_mastopatii/14.html
Разрастание железистой ткани молочной железы и несоответствие нормы возрасту
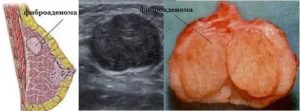
Железистая ткань молочной железы: что это такое? Данная ткань занимает всю зону большой грудной мышцы.
У представителей обоих полов они развиты по-разному.
У мужчин они рудиментарные на протяжении всей жизни.
Женский пол подвергается кардинальным изменениям: их железы увеличиваются с наступлением пубертата. Железистая ткань разрастается под влиянием гормонов.
Краткие анатомические явления
Способ жизни и неблагоприятная экология вредят организму, приводя к гормональному дисбалансу. Из-за этого развивается гиперплазия груди.
При этом отмечают разрастание ткани с образованием уплотнений доброкачественного характера. Гиперплазия — обобщающее наименование для мастопатии. Частый диагноз — преобладание диффузной патологии.
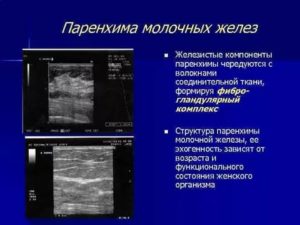
Структура женской груди в половозрелом возрасте включает в себя железистую ткань, жировую и соединительную прослойки. Вся железа неоднородна.
Она разделена на 20 долек. Количество жировой ткани вариабельно. Именно от данной структуры зависит размер железы. Эпителий отвечает за функцию крепления, поэтому МЖ удерживается на мышцах груди.
Главный объем груди составляет железистая ткань. Это млечные образования, локализированные на дольках желез. Каждая такая структура состоит из миллиона трубочек с расширениями на концах.
Это так называемые альвеолы, отвечающие за продукцию грудного молока. На конце подобных трубочек содержатся синусы. Грудь женщины с возрастом изменяет свою форму.
Обследование молочной железы
Необходимо беспокоиться о своем здоровье. Для этого важно проходить периодически профилактические осмотры у врача. Кроме того, иногда (раз в год-два) рекомендуют обследоваться инструментально.
Главный метод исследования — УЗИ (эхография) МЖ. Он позволяет выявить структурные, функциональные изменения органа на самых ранних стадиях.
Для молочной железы характерны возрастные колебания. Так, в молодом возрасте в норме центральная часть железы имеет однородность эхогенности средней интенсивности. Зона жировой прослойки — низкую эхогенность.
С возрастом имеет место увеличение эхогенности жировых структур. Этот феномен отчетливо заметен в более зрелом возрасте.
Так, после 40 лет происходит полное замещение железистой ткани на жировую ткань. Поэтому преобладающей эхогенностью считается низкая. И это вариант нормы.Во время эхографии обращают внимание на такие компоненты:
- форма новообразования;
- контуры структуры;
- эхогенность.
При помощи УЗИ удается выявить новообразования от 4-5 мм. Методика позволяет изучить состояние областей регионального лимфооттока.
При помощи этой методики можно выявить наличие метастаз при раке.
Зачастую после обследования оценивают патологические изменения в структуре органа и назначают соответствующую терапию при необходимости.
Изменения МЖ
Грудь женщины — весьма нежный и чувствительный орган. Он находится под постоянным влиянием гормонов организма. Железы реагируют на влияние гормонов коры надпочечников, гипофиза, щитовидки, яичников.
Малейшие гормональные нарушения откладывают свой отпечаток на внешнем виде и состоянии желез.
Так, поликистоз яичников приводит к преждевременной жировой трансформации в МЖ.
Миома, эндометриоз, полипоз, гиперплазия эндометрия приводят к патологическим изменениям структуры железы.
Существует группа риска по развитию поражений железы.
К ним относят:
- не рожавших;
- не кормящих грудью мам;
- женщин, не живущих регулярной половой жизнью.
Изменения в груди нередко развиваются на фоне других патологий организма, среди которых:
- добро- и злокачественные новообразования яичников, матки;
- ожирение, избыточный вес;
- сбой в работе щитовидки.
Что такое гиперплазия?
Зачастую в молочной железе отмечают процесс увеличения железистой ткани — ее гиперплазию. Недуг поражает представительниц разного возраста.
Основная причина развития — гормональный дисбаланс в организме. Гиперплазия молочных желез нередко появляется на фоне:
- наследственности;
- постоянных стрессов;
- длительной лактации;
- травматизма желез;
- влияния токсических химикатов производства.
Признаки недуга:
- болезненность железы;
- повышенная отечность;
- наличие узелков при пальпации;
- выделения из сосков.
Часто диффузная гиперплазия протекает скрыто. Обычно недуг выявляют случайно при плановом обследовании. Гиперплазия — болезнь чрезмерного разрастания тканей груди.
Это довольно распространенная патология, поражающая около 8 женщин из 10. Ее нередко именуют также мастопатией. Ошибочно полагать, что это сугубо женская болезнь.
Железистая гиперплазия молочной железы поражает и мужчин, но крайне редко. Причины развития могут крыться в показателях возраста, и клиника недуга значительно отличается от женской формы.
Официально недуг именуется, как доброкачественная дисплазия молочной железы (№60 по МКБ-10).
Этиология и клиника болезни
Гиперпластические нарушения в последнее время значительно участились. Возраст больных — 20 — 70 лет. Кроме традиционных причин появления недуга, врачи отмечают медикаментозное влияние некоторых гормональных лекарств.
Так, патология может возникнуть после терапии других недугов. После завершения курса лечения следует обязательно обследоваться на предмет обнаружения данной патологии.
Первые признаки заболевания женщина должна заметить сама. К ним относят:
- отечность, болезненность груди;
- узелковые новообразования разной формы и степени подвижности;
- иррадиация боли в плечо, в подмышечную впадину;
- выделения из соска различного цвета и консистенции;
- сбой менструального цикла.
Существует множество видов данного недуга. Разделяют его обычно по причинам возникновения, то есть результат зависит от вида гормона, вызвавшего дисбаланс в организме. Основные виды данного недуга:
Дисгормональная гиперплазия — Появляется при гормональном дисбалансе. Зачастую носит характер доброкачественных изменений структуры груди. Лечится гормональными лекарствами после детального изучения результатов исследования.
Железистая гиперплазия — Избыток железистой ткани, имеет форму диска и подвижен. Не сопровождается болезненностью.
Такую форму патологии нередко именуют аденозом. Коварность недуга кроется в его способности к прогрессированию. При этом само новообразование становится более заметным, расширяется в размерах.
Гиперплазия эпителия молочной железы — Разрастание клеток эпителия в избытке. Нередко возникает у беременных на фоне изменений гормонального фона.
Лечится довольно непродолжительно, легко. Зачастую после родов подобная очаговая гиперплазия проходит сама по себе.Но ждать этого не рекомендуют. В любом случае важна консультация специалиста и соответствующее обследование.
Диффузная форма недуга — Это появление мелких, зернообразных опухолей и узелков в груди.
Главный признак — болезненность груди перед началом менструации. Обычно женщины на это не обращают особого внимания, считая такой признак вариантом нормы.
Это приводит к запущенности недуга, к появлению рака груди.
Узловой вариант гиперплазии в молочной железе — Эта форма появляется по мере прогрессирования диффузной патологии.
Новообразования постепенно растут и превращаются в плотные узлы. При этом болезненность железы многократно увеличивается, появляются кровянистые, молочные либо прозрачные жидкие выделения из сосков.
С началом менструации клиника только усиливается.
Другие формы недуга
Иногда могут проявляться следующие формы болезни:
Фиброзная гиперплазия — Новообразования имеют грубую, тяжелую, четко определенную структуру.
Они не двигаются, поскольку плотно спаяны с окружающей тканью. Фиброзно измененные участки груди легко выявляют при мануальном обследовании (при пальпации).
Кистозная форма недуга — Ее нередко именуют фиброзно-кистозной гиперплазией.
Появление в груди образования, наполненного жидкостью (кисты). Структура может достигать внушительных размеров и сдавливать соседние образования.
Протоковая гиперплазия — Называется так из-за своей локализации. Эпителий при этом разрастается преимущественно в протоках груди.Клиника и течение недуга типичное, на ранних стадиях полностью исцеляемое. Поздние формы становятся фиброзно-измененными и переходят в предраковое состояние.
Отсутствие терапии чревато трансформацией недуга в злокачественную опухоль. Железа значительно увеличивается в размере.
Очаговая гиперплазия — Уплотнения проявляются в виде отдельных новообразований (фиброзно-измененных очагов).
Это может быть любым видом недуга с одиночной локализацией новообразования. Опасность данной формы заключается в высокой склонности ее к перерождению в злокачественные формы.
Стромальная гиперплазия — Это фиброзно-мышечная структура, редкая патология с доброкачественным течением.
Проявляется в виде щелей в мышечной ткани груди, устеленных миофибробластами (измененными фибробластами). Патология больше встречается перед либо во время менопаузы.
Жировая патология — Опухоль возникает из жировой ткани. Появляется в шаре подкожной соединительной ткани.
Обычно легко выявляется, имеет средние размеры, легко поддается лечению. При игнорировании недуга нередко перерастает в липосаркому — рак груди с быстрым ростом и одновременным поражением обеих желез.Атипичная форм — Это разрастания тканей, что сопровождаются структурными их изменениями.
Это очень запущенная форма патологии, предраковое состояние. Зачастую лечится только оперативно.
Дольковая гиперплазия — Разделена на 2 вида. При первом отмечают разрастание протоков — аденоз.
При втором — атипичном — кроме появления самих уплотнений, значительно меняется их клеточная структура.
Эта форма увеличивает риск возникновения рака груди, особенно у лиц старше 40 лет.
Как диагностировать недуг?
Для выявления патологии огромную роль играет самообследование. Его нужно проводить ежемесячно. При этом обращают внимание на наличие узелков, уплотнений, болезненности при прикосновениях.
Важно следить за состоянием грудной зоны до и после менструации. При малейших изменениях нужно без промедления обращаться к маммологу для дальнейшей диагностики.
Для комплексного исследования применяют много методик. Среди них:
- УЗИ МЖ;
- рентгенология (маммография);
- исследование груди;
- пункция МЖ (эпителиальная цитология).
Кроме этого, проводят целый комплекс лабораторных анализов, главный из которых — выявление онкомаркера HER-2/neu в крови.
Выбор тактики терапии зависит от формы недуга, общего состояния пациентки и тяжести процесса.
Так, количество запущенных форм патологии ежегодно стремительно увеличивается. При этом единственный способ лечения — удаление новообразования.
При доброкачественной природе недуга операцию именуют «секторальной резекцией». При ней увеличивается область удаления: иссекают опухоль вместе с частью груди.При недоброкачественной болезни проводится экстирпация — полное удаление груди. Это предотвращает распространение недуга.
Обычно прогноз недуга благоприятный. Но все зависит от своевременности начатой терапии. Когда лечение подобрано правильно, успех терапии гарантирован.
Для предотвращения недуга важно своевременно реагировать на малейшие изменения самочувствия, ежегодно посещать маммолога.
Источник: https://GrudOk.ru/anatomiya/zhelezistaya-tkan-molochnoj-zhelezy
