Красный сосок и сильно щипит
Содержание
Болит и горит сосок: причины и схема лечения
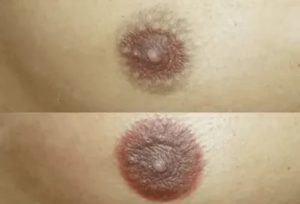
Зуд и жжение женских сосков могут появляться по различным причинам. Нередко такое неприятное состояние сопровождают и болезненные ощущения. Однако из-за деликатности проблемы женщины не всегда спешат обращаться к врачу. Женская грудь от природы обладает высокой чувствительностью, поэтому, если горит сосок, это еще не повод паниковать.
Подобный дискомфорт не всегда говорит о патологии и может носить временный характер. Однако в некоторых случаях жжение в сосках все же является сигналом развития серьезных заболеваний, которые требуют консультации и профессиональной помощи специалиста.
Поэтому необходимо разобраться, когда дискомфорт вызван особенностями физиологии женского организма, а когда свидетельствует о проблемах со здоровьем.
Почему горят соски
Причины возникновения неприятных ощущений в области молочных желез могут быть следующими:
• беременность на ранних сроках;
• грудное вскармливание;
• менструальный цикл;
• несоблюдение правил гигиены;
• обезвоживание организма;
• прием гормональных препаратов и антидепрессантов;
• длительное половое воздержание;
• мастопатия;
• онкологические заболевания (болезнь Педжета).
Очень важно, чтобы каждая женщина уделяла особое внимание своей груди, дабы предотвратить вероятные проблемы в будущем. Когда болит и горит сосок, лишь в немногих случаях это является вариантом нормы.
Такое явление, как правило, происходит на ранних сроках беременности, а также во время лактации и грудного вскармливания. В остальных случаях, включая менструальный период, требуется принятие определенных мер и обращение к специалисту.Иначе женщина рискует получить неутешительный диагноз, который может стоить жизни.
Жжение в сосках при беременности
Как уже упоминалось ранее, причиной боли и жжения в сосках может быть интересное положение.
В этот период организм испытывает колоссальную гормональную перестройку, молочные протоки расширяются, грудь увеличивается в размерах, повышается выработка гормона пролактина.
Поэтому совершенно неудивительно, что болят и горят соски при беременности, ведь они не были подготовлены к резким изменениям. К счастью, болезненные и неприятные ощущения — явление временное, и к началу второго триместра все, как правило, проходит.
Жжение при лактации
Во время грудного вскармливания соски претерпевают изменения, их кожа становится более грубой. Если ребенка кормить неправильно, он будет плохо захватывать грудь и кусать ее.
Это может вызвать появление трещин, которые сопровождаются болью и жжением. Для решения проблемы нужно приучить малыша к правильному сосанию, а после кормления смазывать болезненные места заживляющими средствами.
В целях лечения можно использовать ланолин, мазь «Бепантен», «Солкосерил» или облепиховое масло.
Если не только соски горят после кормления, но и отмечается боль в груди, покраснение кожи и повышение температуры тела, это может свидетельствовать о воспалительном процессе в молочной железе — мастите. Часто данное заболевание происходит из-за лактостаза и попадания инфекции.
Для лечения начальной стадии мастита применяют медикаментозную терапию. В случае острого гнойного мастита нередко приходится проводить хирургическое вмешательство с последующим удалением абсцесса с густым гноем.
Кроме того, при грудном вскармливании соски нередко страдают от молочницы. Причем данная проблема может затрагивать не только мать, но и ребенка.
Борьба с молочницей заключается в регулярном мытье рук до и после кормления, поддержании сосков в сухом и чистом состоянии, исключении из рациона продуктов, содержащих сахар и дрожжи.При необходимости для лечения заболевания врачи назначают противогрибковые препараты.
Горит сосок в связи с менструальным циклом
Состояние груди напрямую зависит от месячного цикла. Боль и жжение в молочной железе, как правило, возникают за несколько дней до начала месячных. К тому же нередки случаи, когда горят соски в середине цикла.
Подобный дискомфорт обусловлен повышением в крови уровня прогестерона и пролактина. Эти гормоны имеют свойство задерживать жидкость и электролиты во всем организме, включая молочную железу, в связи с чем в груди появляются неприятные ощущения и происходит увеличение ее объема.
С приходом менструации уровень гормонов падает и болезненность молочной железы исчезает.
Мастопатия
Нередки случаи, когда болят и горят соски перед месячными при возникновении фиброзно-кистозной мастопатии. Болезнь сопровождается патологическим разрастанием соединительной ткани в молочной железе.
Помимо боли и жжения присутствуют и другие симптомы:
1. В груди отмечается наличие одного или нескольких уплотнений.
2. Наблюдаются выделения из сосков (зачастую прозрачные).
Характерной особенностью мастопатии является то, что симптомы проявляются непосредственно перед критическими днями, а с их началом уменьшаются или исчезают вовсе. Однако спустя некоторое время болезнь прогрессирует, симптоматика становится более выраженной и продолжительной: боли усиливаются и беспокоят не только перед менструацией, но и после нее.
Для того чтобы выявить фиброзно-кистозную мастопатию, можно провести самостоятельное прощупывание груди. Но лучше все-таки довериться специалисту, сделать УЗИ и маммографию. Лечится заболевание с помощью гормональных и негормональных препаратов. В тяжелых случаях практикуют хирургические методы.
Мастопатия может носить как приобретенный, так и наследственный характер. Ранняя диагностика заболевания позволяет успешно и безвозвратно его вылечить.
Несоблюдение правил гигиены
Причиной того, что горит сосок, может быть гигиеническая составляющая. К примеру, неправильно подобранный материал бюстгальтера (синтетический состав, наличие агрессивных красителей), использование косметики и средств личной гигиены, вызывающих аллергию.
Для устранения проблемы рекомендуется отдавать предпочтение белью из натуральных материалов и покупать косметические средства с минимальным содержанием химических компонентов.
Болезнь Педжета
Определить самостоятельно, почему болят и горят соски, непросто. Причина может быть как вполне безобидной, так и чрезвычайно серьезной. Так, болезненное жжение в области соска может быть сигналом такого страшного недуга, как рак соска. В медицине он получил название «болезнь Педжета».
Коварство заболевания заключается в том, что на начальной стадии его симптомы выражены настолько незначительно, что женщина может не придавать им значения.
На раннем этапе появляется краснота и образуется корка, поэтому часто заболевание путают с экземой.
Более поздние стадии сопровождаются повышенной чувствительностью, зудом, жжением, покалыванием и болью в сосках. Также из них могут выделяться капельки крови.
Установить болезнь Педжета при осмотре практически невозможно. При подозрении врач назначает биопсию, и в случае подтверждения диагноза проводится хирургическая операция. В качестве вспомогательного лечения назначается лучевая терапия.
На какие симптомы необходимо обратить внимание при боли и жжении в сосках
• Появление кровянистых, сукровичных или гнойных выделений.
• Изменение размера, формы и цвета соска и ареолы.
• Образование язвочек, эрозий, трещин на сосках и ареолах.
• Болезненность и отечность груди и вокруг соска.
• Постоянный и нарастающий характер боли.
• Боль в области подмышечной впадины.
При обнаружении данных симптомов в срочном порядке необходимо посетить гинеколога или маммолога, поскольку они могут сигнализировать об онкологическом заболевании молочной железы.
Методы диагностики
Чтобы выяснить причину болезненного состояния в области молочной железы, не стоит ставить диагноз и назначать лечение самостоятельно. Для этого лучше обратиться за помощью к профильному специалисту, который поможет провести обследование и при необходимости назначит соответствующее лечение.
Пациентке могут быть назначены следующие диагностические методы:
• УЗИ молочных желез (позволяет обнаружить опухоль и определить место ее локализации);
• маммография (распознает нарушения и узелки, не ощутимые при пальпации);
• МРТ молочных желез (дает возможность провести самую точную диагностику).
Назначение того или иного обследования зависит от диагноза, который будет предполагать доктор во время первичного осмотра.
Не забывайте, что своевременное обращение за квалифицированной помощью позволит провести эффективную терапию и избежать потери драгоценного времени в случае серьезных заболеваний. Для профилактики рекомендуется регулярно проводить самостоятельный осмотр груди и осуществлять плановый визит к врачу.
Источник: https://FB.ru/article/279001/bolit-i-gorit-sosok-prichinyi-i-shema-lecheniya
Красные соски: почему появляются пятна, раздражение и боль
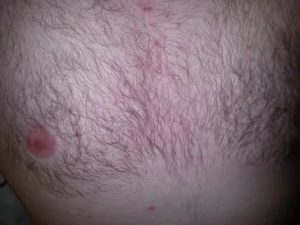
Покраснение ареолы соска может возникать из-за множества причин. Некоторые причины красных сосков вполне безобидны, когда связаны с циклическими изменениями в организме.
Другие же говорят о развитии серьезного заболевания. Не стоит мучить себя догадками – своевременно обратитесь к маммологу или гинекологу.
После осмотра и пальпации врач может отправить на дополнительную диагностику для постановки точного диагноза.
Естественные причины
Выявить достоверную причину красноты вокруг сосков может только квалифицированный специалист. Далеко не во всех случаях покраснение вокруг соска вызвано развитием патологии.
Наиболее распространенные причины:
- кормление грудью
- неправильно подобранное белье
- аллергические реакции
Кормление ребенка грудью может вызвать появление болезненности и покраснения сосков. Особенно часто такое явление встречается у молодых матерей, которые не знают, как правильно прикладывать младенца к груди.
Если женщина является кормящей матерью, то необходимо рассмотреть ряд факторов:
- Лактостаз – застой молока нередко сопровождается болезненными ощущениями в груди и покраснением ареол и сосков. Лактостаз характеризуется дисфункцией оттока молока из млечных протоков, что и приводит к неприятным симптомам.
- Травмы соска – существует ряд причин, по которым возможно травмирование. Это неудобный бюстгальтер, ошибки в прикладывании новорожденного к груди, неправильно формирующийся прикус малыша.
- Кандидоз – грибковая инфекция, которая не только вызывает красноту на сосках, но и передается младенцу в процессе грудного вскармливания.
Если женщина не является кормящей матерью, то причина может скрываться в неправильно подобранном белье. Синтетическая ткань и маленький размер бюстгальтера могут спровоцировать покраснение возле соска, а также стать причиной развития множества заболеваний. Тщательно подбирайте размер нижнего белья и остановите свой выбор на изделиях из натуральных тканей.
Аллергические реакции также являются частой причиной красных сосков. В первую очередь необходимо выявить аллерген и исключить его из повседневной жизни. С этой целью рекомендуется посетить аллерголога.
Чаще всего аллергенами выступают:
- продукты питания
- синтетическая ткань, из которой сделана одежда и нижнее белье
- аэрозоли для подмышечных впадин,
- стиральный порошок/кондиционер для белья
- крема для тела
В любом случае необходимо проконсультироваться у специалиста, который поможет избавиться от дискомфорта и разобраться в причинах его появления.
Патологии
Помимо безобидных причин, связанных с лактацией и аллергенами, существует ряд патологических процессов, также характеризующихся тем, что краснеют и болят соски. Невозможно только по одному симптому точно поставить диагноз, для этого необходимо провести целый ряд диагностических процедур, позволяющих составить наиболее полную картину заболевания.
Если покраснели соски, то причиной могут быть следующие патологии:
- Стафилококк и стрептококк – инфицирование сосковой зоны посредством микротрещин. Встречается данная патология в области сосков крайне редко. Чаще всего инфекция проявляется летом при наличии высоких температур, когда активность стафилококков и стрептококков повышается. Заражение может также произойти через инфицированную одежду. Характеризуется патология тем, что появляется на соске покраснение, далее высыпание – фликтен. Длительность заболевания порядка 4-х недель, после чего происходит отмирание гнойных фликтенов. При своевременном лечении на кожных покровах не остается никаких следов.
- Нейродермит, дерматит – патологии, связанные с дисфункцией ЦНС, метаболизма, внутренней секреции. Если зудят и болят соски, то следует немедленно отправиться к невропатологу для установления точной причины. Все дело в том, что дискомфорт в груди нередко является конечным этапом нарушений в нервной системе.
- Экзема – формируется на генетическом уровне, а также по причине дисфункции центральной нервной системы. Симптоматика экземы, включающая покраснение сосков, обуславливается напряжением, депрессией, переутомлением.
- Псориаз – достоверной причины появления данного заболевания в области сосков на данный момент не выявлено. Сосок красный как симптом псориаза – явление непродолжительное. Краснота впоследствии сменяется на псориатические бляшки. Псориаз является достаточно сложным процессом, который может объясняться следующими факторами: генетическая предрасположенность, дисфункция метаболизма или эндокринной системы, вирусы, паразиты, нейрогенные и иммунные нарушения.
- Болезнь Педжета – карцинома в этом случае касается млечных протоков и распространяется в эпидермис. Внутрипротоковая опухоль разрастается, тем самым вызывая покраснение ареол и сосков.
- Мастопатия – доброкачественное уплотнение, которое поддается медикаментозному лечению.
- Мастит – воспалительный процесс, обычно являющийся следствием лактостаза.
Симптоматика
Симптомы напрямую зависят от причин покраснения. Каждая отдельно взятая патология имеет свои особенности, распознать которые может только опытный специалист.
Симптоматика заключается в следующем:
- Травмы груди – зуд, покраснение, иногда – болезненные ощущения.
- Воспаление бугорков Монтгомери – зуд, жжение и повышенная чувствительность.
- Гепертическая инфекция – высыпания в виде пузырьков, зуд, покраснение, боль, жжение, общее недомогание.
- Кандидоз – боль, покраснение, белый налет, трещины, зуд, язвы.
- Экзема – сильный зуд, жжение, язвы и трещины.
- Рак Педжета – покраснение, боль, зуд, жжение, выделения, уплотнение в груди.
- Дерматит – трещины, отеки, эрозированность кожных покровов.
Если, помимо покраснения, болят соски или на них появились язвочки и трещины, а также любые из вышеперечисленных признаков, необходимо срочно посетить врача для дальнейшей диагностики и своевременного лечения.
Диагностика
Диагностические процедуры проводятся только после первичного осмотра врача. Специалист выслушает жалобы, проведет осмотр и направит на дальнейшую диагностику с целью постановки диагноза.
Процедура диагностики включает в себя:
- Анамнез – проводится опрос пациента относительно покраснения сосков, а также внешний осмотр и пальпация. Собрав необходимую информацию, врач принимает решение касательно дальнейшего обследования.
- УЗИ молочных желез – необходимо при обнаружении уплотнений в груди, помогает определить его наличие, локализацию, характер и стадию развития.
- Биопсия – требуется только при наличии подозрений на карциному соска. Проводится посредством взятия биоматериала при помощи иглы и исследования на наличие раковых клеток.
- Общий анализ крови и мочи – помогает выявить возбудителя воспалительного процесса.
- Кожные пробы на аллерген – необходимы только для проверки на аллергическую реакцию или наличие экземы.
- Маммография – может быть назначена только представительницам прекрасного пола, у которых наступила менопауза, в редких случаях – молодым девушкам. Маммография позволяет определить наличие опухоли, место ее расположения и стадию развития.
- МРТ – используется для отслеживания изменений в области груди, а также определения вида обнаруженной опухоли.
Применение инструментальной диагностики необходимо только в случаях, когда есть подозрение на рак соска. Своевременная диагностика и лечение способствуют увеличению шансов на полное излечение, а также уменьшению риска возникновения рецидивов.
Лечение и профилактика
Чтобы начать эффективное лечение, потребуется в первую очередь выявить причину.
Частые причины и способы их лечения:
- Аллергия – изначально потребуется сдать анализы и выявить аллерген. В дальнейшем следует избегать любых контактов с ним. Пищевая аллергия подразумевает полный пересмотр рациона питания и специальную диету. Обычно исключение аллергена выступает в роли лечения. Иногда врач назначает антигистаминные препараты в различных фармакологических формах.
- Мастопатия, мастит – необходимо физиотерапевтическое лечение в совокупности с таблетками и наружными препаратами. Подобная терапия позволяет в кратчайшие сроки избавиться от заболевания.
- Кандидоз – в первую очередь необходимо снять такие неприятные симптомы, как жжение и зуд. С этой целью требуются медикаменты, снимающие раздражение. Также назначают препараты, способствующие активизации иммунной системы и устранению кандид. Вводится специальная диета. Если заражению подверглась не только мать, но и ребенок, то лечение потребуется обоим.
- Опухоль – чаще всего применяется оперативное вмешательство в комбинации с химиотерапией, лучевой или гормональной терапией. Комплекс процедур напрямую зависит от степени тяжести заболевания.
- Трещины – встречаются обычно в период грудного вскармливания. Для профилактики необходимо осуществлять предварительную подготовку молочных желез, а также исключить мытье кожных покровов груди мылом. Лечение заключается в соблюдении правил кормления, использовании антисептических и ранозаживляющих средств. Все медикаменты по восстановлению кожных покровов должны быть согласованы с врачом.
Не стоит заниматься самолечением и прибегать к народным методам без предварительной консультации специалиста – это может привести к ухудшению состояния.
Если соски болят на протяжении долгого времени и имеются прочие неприятные симптомы, то визит к врачу не стоит откладывать в долгий ящик.
Ранняя диагностика серьезных патологий позволяет наиболее эффективно и быстро избавиться от недуга.
Источник: https://parnas42.ru/bolezni/boli-v-grudi/krasnye-soski-prichiny-izmeneniya-czveta
Почему возникает покраснение сосков у женщин?

Покраснение сосков у женщин чаще всего оказывается видимым симптомом определенных заболеваний. Необходимо изучить характер его проявления, определить степень интенсивности и возможные провоцирующие факторы. Врач должен будет провести осмотр и пальпацию груди, чтобы понять, с чем может быть связано покраснение сосков, проверить молочные железы пациентки на наличие возможных уплотнений.
Покраснение может локализоваться вокруг соска, под или над ним, охватывать всю ареолу или весь сосок. Иногда покраснение наблюдается только у одного соска, иногда – у обоих сразу.
В любом случае, без профессиональной диагностики с точностью распознать причину вы не сможете самостоятельным путем без специалиста. Иногда помимо гинеколога и маммолога может понадобиться консультация и обследование у врача-онколога, дерматолога, дерматовенеролога и эндокринолога.
Причины покраснения сосков у женщин
- Механическое нарушение целостности тканей соска в результате травмы.
- Заболевание кандидоз.
- Застой молока в млечных протоках груди в период лактации, а также лактостаз, при котором наблюдается нарушение нормального процесса притока и оттока молока.
- Неправильно подобранная форма (размер) нижнего белья. Чаще всего в данном случае покраснение сосков молочной железы становится последствием трения о ткань, шов или декоративные детали бюстгальтера.
- Проявление аллергической реакции на синтетический материал нижнего белья, компоненты употребляемых продуктов питания, косметические средства, витамины, препараты, стиральный порошок.
- Раздражение сосков в связи с потоотделением или дефицитом кислорода, необходимого коже груди.
- Сыпь, спровоцированная активностью стафилококковой инфекции.
- Воспалительный процесс в околососковой области.
- Развитие псориаза сосков, аутоиммунного заболевания, при котором может появляться жжение, зуд, изменение цвета и рельефа кожных покровов, покраснение сосков.
- Активация вируса герпеса 1, при котором помимо покраснения сосков могут появляться характерные пузырьки.
- Нейродермит и периареолярный дерматит атопической формы.
- Рак молочной железы (экземоподобного типа).
Что нельзя делать при покраснении сосков?
Если вы наблюдаете у себя покраснение сосков, ни в коем случае не совершайте эти действия, так как они могут ухудшить состояние тканей, а в некоторых случаях, спровоцировать осложнения:
- не смазывайте соски лекарственными мазями, гелями, косметическими средствами, если не было предварительного согласования с врачом;
- не растирайте соски и не оказывайте на них никакого механического воздействия;
- не прикасайтесь к области сосков, чтобы не усиливать их покраснение;
- не обрабатывайте соски спиртом, антибактериальными средствами, гелем для душа, мылом, не используйте мочалку;
- не носите синтетическое белье (наденьте бюстгальтер из натуральных хлопчатобумажных дышащих тканей).
Как устранить покраснение сосков?
Врач выберет средства и методы терапии в зависимости от фактора, провоцирующего покраснение сосков. Если явление вызвано обычным механическим трением или ношением синтетического белья, достаточно просто устранить этот фактор.
Если же покраснение вокруг соска груди или всей его области – симптом, придется пройти полноценное лечение.
- При раке груди проводится операция, которая позволит купировать распространение атипичных клеток.
- При кандидозе, экземе, псориазе и герпесе назначаются специализированные препараты и антибиотики.
- Если покраснение соска молочной железы – это последствие аллергической реакции, пациентке прописываются антигистаминные препараты.
- Для устранения воспаления нужна противовоспалительная терапия.
- При застойных явлениях молока в груди рекомендуются физиотерапии и массажные методики.
- Когда покраснение вызвано травмой сосков и нарушением целостности их тканей, специалист советует использовать заживляющие мази и смягчающий крем для восстановления.
Источник: https://healthywoman.ru/pochemu-voznikaet-pokrasnenie-soskov-u-zhenshchin
Жжение в груди, отек и покраснение молочных желез — симптомы опасных заболеваний | Университетская клиника
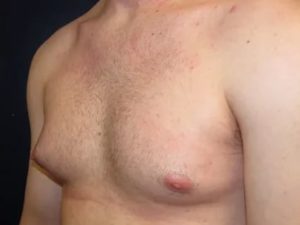
Жалобы на жжение в груди – одна из самых распространенных причин посещения маммолога. Ощущение жжения в груди, отек и покраснение молочной железы чаще всего вызваны развитием воспалительного процесса в молочной железе, однако, есть редкая форма рака, которая вызывает такие же симптомы.
Следовательно, если в груди жжет или «печет» нужно немедленно обратиться к врачу.
Жжение в груди и воспаление молочной железы
Ощущение жжения в груди может быть вызвано воспалением молочной железы. Различают лактационный мастит и воспаление молочной железы не связанное с кормлением грудью.
- Лактационный мастит. Воспаление молочной железы в период грудного вскармливания. Воспаление охватывает все ткани молочных желез, в том числе сосок и ареолу. В большинстве случаев развивается в результате недостаточного опорожнения молочной железы, реже вследствие механических повреждений, травмирования соска при неправильном прикладывании младенца к груди. Застойный процесс с последующим инфицированием приводит к воспалению груди. Самый распространенный возбудитель заболевания – золотистый стафилококк, реже – стрептококк.
- Нелактационное воспаление молочной железы развивается в результате различных патологических процессов, например, при нарушении работы щитовидной железы, повышении уровня пролактина или при мастопатии (доброкачественные изменения в тканях молочных желез).
Ощущение жжения и воспаление груди может быть одним из побочных эффектов препаратов, используемых в терапии артериальной гипертензии.
Доступность эстетических пластических операций привела к увеличению числа женщин, страдающих от воспаления молочной железы. В этом случае воспаление тканей груди вызывает силикон, из которого изготовлены имплантаты.
Симптомы воспаления молочной железы
К характерным симптомам развивающегося воспаления женской груди относятся:
- жжение в груди и покраснение кожи молочной железы;
- боль в груди различной степени тяжести;
- отек молочной железы;
- увеличение соска и ареолы при распространении патологического процесса на область соска;
- увеличение соседних лимфатических узлов с присоединением общих симптомов воспаления – лихорадки и озноба.
Мастит
Осложнение воспалительного процесса
Воспаление молочной железы может привести к развитию абсцесса, для лечения которого необходимо хирургическое вмешательство. При абсцессе врач делает разрез пораженного участка, освобождает область от гноя, после чего выполняется дренаж, чтобы обеспечить постоянный отток содержимого абсцесса.
Иногда абсцесс молочной железы возникает в том месте, в котором раньше был фурункул.
Лечение воспаления молочной железы
В случае мастита, который появляется в послеродовом периоде и непосредственно коррелирует с периодом лактации, иногда применяют препараты, блокирующие выработку гормона пролактина, что приводит к снижению производства молока и ликвидации застойного процесса.
Чтобы уменьшить воспаление и боль молочной железы, рекомендуются препараты из группы НПВС.
В более тяжелых случаях лечение воспаления молочной железы требует включения антибактериальной терапии.
Если боль и жжение в груди не проходят несмотря на все терапевтические мероприятия, необходимо исключить другие патологии молочной железы, в том числе онкологию. Для этого проводится УЗИ молочных желез и биопсия, при которой маммолог получает фрагмент измененного участка и отправляет его на гистопатологическое исследование.
Чувство жжения в груди – симптом рака молочной железы – рака Педжета
Жжение в груди, сопровождающееся болью и покраснением, может быть симптомом рака молочной железы.
Достаточно редкая разновидность злокачественных опухолей – рак Педжета, который сопровождается чувством жжения в груди и болью, особенно в области соска. К другим симптомам рака Педжета относятся: чувство покалывания соска и ареолы, язвы или втягивание соска. В относительно поздних стадиях заболевания возникают выделения из соска желтого цвета с кровавым оттенком.
Для диагностики этого типа рака и определения стадии заболевания применяется биопсия и УЗИ молочной железы. Подтверждает рак молочной железы наличие крупных клеток, называемых клетками Педжета, в биоптате при микроскопическом исследовании.Лечение рака Педжета заключается в радикальной хирургической операции с ампутацией молочной железы или значительной ее части в сочетании с химиотерапией.
Рак Педжета
Домашние способы облегчения жжения, отека и боли молочной железы
В любом случае, когда женщину беспокоит жжение в груди, отек, покраснение и боль, ей необходимо обратиться к маммологу, который проведет диагностику и назначит лечение для устранения причины заболевания.
В дополнение к терапии по согласованию с лечащим врачом можно использовать следующие способы, облегчающие боли и уменьшающие отек грудной железы.
- Диета. Патологическое разрастание железистой ткани молочной железы вызвано высоким уровнем эстрогенов. Чтобы уменьшить их стимулирующее действие, необходима эффективная элиминация гормонов. В таком случае полезна диета, с высоким содержанием клетчатки, что усиливает метаболизм эстрогенов. Кроме того, клетчатка позволяет сохранить массу тела, что очень важно, потому что избыток жировой ткани – это дополнительный источник эстрогенов.
- Витамины. Запас витамина C, E и группы B, а также оптимальное содержание кальция и магния – это важные факторы, регулирующие секрецию простагландина E, который подавляет выработку пролактина, уменьшает воспалительную реакцию и болевые ощущения.
- Борьба с отеком. Чтобы уменьшить дискомфорт в области груди, боль и набухание молочной железы, связанные чисто с менструацией. В этом поможет адекватная дегидратация организма и профилактика застоя воды, Необходимо ограничить употребление соли, особенно за неделю перед менструацией. Не рекомендуется применение диуретиков (особенно длительное). Такие препараты уменьшают отек груди и дискомфорт только временно. Усиление выведения воды из организма под действием синтетических мочегонных средств приводит к интенсивному выведению необходимых микроэлементов.
- Отвлекающие процедуры. Приносят облегчение и снимают боль и жжение в груди местные охлаждающие компрессы.
- Массаж молочной железы. Уменьшает отек, жжение и болезненные ощущения в молочной железе. Правильный массаж груди, который проводится по назначению и только врачом-массажистом.
Для профилактики воспалительных процессов и поддержания здоровья молочной железы необходима регулярная гигиена груди и ношение бюстгальтеров из натуральных тканей.
ссылкой:
Источник: https://unclinic.ru/zhzhenie-v-grudi-otek-i-pokrasnenie-molochnyh-zhelez-simptomy-opasnyh-zabolevanij/
Почему сохнут, шелушатся соски и появляется раздражение на груди. Способы избавления от шелушения и раздражения
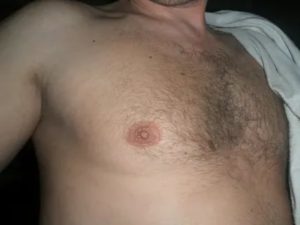
В сосках молочных желез расположены чувствительные нервные окончания, потовые и сальные железы. Нарушения в их работе приводят к утончению кожи, появлению зуда, покраснения и шелушения.
Бороться с сухостью на сосках и груди можно в домашних условиях с помощью народных и аптечных средств, но в некоторых ситуациях лучше не заниматься самолечением и обратиться за консультацией специалиста.
Основные причины
Факторы, провоцирующие раздражение кожи под молочной железой и вокруг ареол, условно делят на внешние и внутренние. К внешним причинам относят:
- тесное или слишком свободное белье, травмирующее дерму;
- бюстгальтеры и майки из синтетических тканей;
- неправильно подобранные косметические средства;
- порошки и гели для стирки с содержанием токсичных добавок и сильных аллергенов;
- влияние ультрафиолета, морской или жесткой водопроводной воды;
- химические и механические пилинги.
Внутренние причины раздражения сосков груди также делят на подкатегории: гормональные, дерматологические, физиологические, неврологические и соматические, которые связаны с образом жизни пациентки.
К гормональным факторам причисляют:
- гипотиреоз – приводит к потере эластичности кожи, сухости и зуду;
- сахарный диабет – вызывает обезвоживание, шелушение, трещины и покраснение;
- мастопатию – возникает на фоне повышения или снижения уровня эстрогенов, сопровождается болезненностью грудных желез, покраснением, зудом и шелушение вокруг сосков.
В отдельную категорию выделяют рак Педжета – злокачественную опухоль, которая может возникать на фоне гормональных нарушений и интоксикации организма.
Патология на начальной стадии сопровождается слабым шелушение и раздражением кожи сосков или ареол, повышенной чувствительностью.
Затем к первичным симптомам добавляется боль, жжение, выделения из грудных желез и мокнущие экземы, которые периодически покрываются корочками.
Среди дерматологических причин наиболее часто встречаются:
- экзема – к сухости, зуду и жжению часто присоединяются трещины, язвы и мелкие пузырьковые высыпания, заполненные гнойным содержимым;
- атопический дерматит – вызывает покраснение и припухлость зоны вокруг соска, а также появление светло-розовых или бурых пятен на молочных железах (МЖ);
- грибковые инфекции – приводят к возникновению розовых или красных пятен с четким контуром, вызывают сильный зуд и шелушение, в некоторых случаях – воспаление молочных протоков и выделения из сосков;
- молочница – относится к дрожжевым грибам, имеет схожие симптомы с другими грибковыми заболеваниями, но для нее также характерен белый налет.
К физиологическим причинам относятся беременность и лактация. Особенно часто сохнет кожа сосков у женщин, у которых на фоне беременности снижается концентрация микро- и макроэлементов, а молочные железы растут слишком быстро.
Пролактин и эстрогены – главная причина, по которой сохнут соски и кожа грудных желез во время беременности. Именно эти гормоны стимулируют быстрый рост МЖ и растяжение дермы. Повлиять на концентрацию пролактина при вынашивании ребенка нельзя, но можно уменьшить последствия гормональной перестройки организма правильным питанием и уходом за грудью.
В период лактации жжение и трещины появляются при неправильном кормлении. Ребенок должен захватывать всю пигментированную ареолу. Если он берет только часть, то приводит к растяжению кожи и микротравмам.
К неврологическим причинам шелушения относят сильные и хронические стрессы, проблемы со сном, повышенную тревожность и депрессивные расстройства. К другим соматическим факторам также причисляют обезвоживание, нехватку нутриентов из-за диет или несбалансированного питания, прием определенных препаратов, несоблюдение гигиенических норм и снижение иммунитета.
Лечение аптечными кремами и мазями
В домашних условиях красные шелушащиеся пятна на сосках и груди можно обрабатывать увлажняющими кремами или мазями.
Средства рекомендованы, если нет гнойных выделений из молочных протоков и незаживающих язв, а кожа кажется стянутой и сухой. Желательно выбирать косметику без красителей и большого количества отдушек.
Женщинам с грибковыми и дерматологическими заболеваниями стоит покупать препараты с невысоким содержанием ланолина или без этого компонента.
Крем для сухой кожи от «Ла-Кри»
В состав средства входят растительные масла пшеничных зародышей, жожоба и ши. Компоненты защищают от обезвоживания, убирают шелушение. Пчелиный воск проявляет антибактериальное и противовоспалительное действие, а экстракты солодки и череды успокаивают зуд, шелушение и покраснение.
Крем подойдет женщинам с дефицитом микроэлементов, с обезвоживанием и гормональным дисбалансом. Он также рекомендован, если шелушатся соски при беременности и лактации.
Средство от «Ла-Кри» применяют дважды в день за 20 минут до сна и за 30 минут до выхода на улицу. Крем наносят тонким слоем после душа на сухую кожу.
Крем «Бепантен»
В основе препарата декспантенол и ланолин, поэтому он рекомендован в основном при беременности и грудном вскармливании. Компоненты задерживают влагу в дерме, обеззараживают и стимулируют регенерацию.
Антисептический крем наносят на очищенные участки от 2 до 3–4 раз в день. Препарат также можно использовать для заживляющих повязок и компрессов.
Мазь «Деситин»
В основе препарат оксид цинка, который обладает антибактериальными и подсушивающими свойствами. Также в мазь входит ланолин, вытяжка из печени трески, тальк и парафин.
Средство «Деситин» используют от опрелостей у младенцев, но оно также подходит женщинам с дерматитами и мокнущей экземой. Мазь подсушивает язвы, запускает регенерационные процессы и препятствует проникновению бактерий в молочные протоки.
Препарат наносят тонким слоем трижды в день. Также средство можно использовать для наложения марлевых компрессов. Более дешевым аналогом «Деситина» является цинковая мазь, которую применяют по похожей схеме.
В основе препарата облепиховое масло, бензокаин, борная кислота и хлорамфеникол. В качестве вспомогательного компонента используется ланолин и стеариновая кислота.Аэрозоль относится к местным антибактериальным средствам широкого спектра действия. «Олазоль» проявляет дезинфицирующее, ранозаживляющее, обезболивающее и противовоспалительное свойства.
Препарат рекомендован при экземах, а также при трещинах у кормящих и беременных. Спрей используют раз в 1–2 дня. Его распыляют на чистую кожу тонким слоем. Антибиотик в форме аэрозоля не стоит применять дольше 2 недель.
Мазь «Видестим»
Главный ингредиент «Видестима» – ретинол (витамин А). Дополнительными ингредиентами стали воск, вазелиновое масло, глицерин. Препарат относится к группе ранозаживляющих, регенерирующих, увлажняющих и тонизирующих.
Мазь «Видестим» показана при экземах и атопическом дерматите, возрастных изменениях и снижении эластичности дермы, при нарушении процессов кератинизации в результате гормонального дисбаланса. Препарат не совместим с антибиотиками, другими средствами с витамином А и не рекомендован беременным.
Средство «Видестим» наносят тонким слоем дважды в день. При сильном шелушении и трещинах возможно применение мази под марлевую повязку.
Крем для атопической кожи от Eucerin
В основе косметического средства пантенол, глицерин и ликохалкон. Ингредиенты проявляют успокаивающее, регенерирующее и увлажняющее действие. Они уменьшают раздражение и шелушение, предупреждают появление трещин на сосках.
Крем наносят на очищенные грудные железы тонким слоем 1 раз в день за 10–15 минут до сна. Косметический продукт с осторожностью применяют при грудном вскармливании.
Лечение народными средствами
Аптечные мази и кремы можно заменить народными рецептами. Домашние средства тщательно подбирают с зависимости от причины сухости и перед использованием обязательно тестируют на индивидуальную непереносимость компонентов.
Травяные отвары
Лечить раздражение под грудью, возникшее из-за аллергии на синтетические ткани или некачественную косметику, советуют отварами лекарственных трав:
- ромашки;
- алоэ;
- календулы;
- шалфея;
- череды.
Растения заваривают кипятком в соотношении 1 к 10, настаивают несколько часов и процеживают. Отвар добавляют в воду для купания или пропитывают лекарством марлевые салфетки. Травяные компрессы прикладывают к молочным железам на 30–40 минут по 2–4 раза в день.
Масляная настойка с прополисом
Прополис измельчают и заливают подогретым маслом в соотношении 1 к 5 или 1 к 6. Подойдет подсолнечное, оливковое или кокосовое масло. Домашнее средство настаивают в темном месте 3 недели. Процеженным продуктом обрабатывают соски и сухие участки груди по 2–3 раза в день.
Масло с прополисом обладает увлажняющими, антибактериальными и регенерирующими свойствами. Оно восстанавливает водный баланс дермы и заживляет трещины.
Увлажняющие лепешки
Лепешки рекомендуют беременным и кормящим женщинам для профилактики растяжек, шелушения кожи, трещин и раздражения. Домашнее средство питает и тонизирует дерму, дезинфицирует и проявляет скрабирующее действие.
В состав лепешек входят:
- рыбий жир – 90–95 мл;
- сок алоэ – 85–90 мл;
- сок лука – 70–80 мл;
- пшеничная мука – 200–250 г.
Рыбий жир подогревают на водяной бане, смешивают с соком лука и алоэ. Ингредиенты доводят до однородности, добавляют муку и замешивают эластичное тесто, из которого формируют 1–2 лепешки. Готовый компресс закрепляют на молочных железах марлей и оставляют на всю ночь. При сильном шелушении в тесто добавляют льняное или оливковое масло.
Общие рекомендации
Женщинам, у которых шелушится кожа на груди, появляется раздражение и зуд, стоит выпивать по 2–3 л чистой воды в день, носить белье из натуральных тканей, а также:
- Употреблять много продуктов с витаминами группы B, А, Е, С и омега-3 жирными кислотами.
- Пользоваться мягкими порошками и ополаскивателями, предназначенными для стирки детской одежды.
- Снимать спортивный топ сразу после тренировок и принимать душ, чтобы на коже не скапливались бактерии и пот.
- Спать в одежде из натурального хлопка. Выбирать для сна свободные футболки и кофты, которые не сдавливают грудь.
- Не расчесывать кожу. Если чешется грудь, прикладывать к ней холодный компресс или салфетку, смоченную травяным отваром.
- Тщательно вытираться после душа и обрабатывать кожу под МЖ детской присыпкой для профилактики потницы, раздражения, покраснения и грибковых инфекций.
Если домашние средства и профилактические меры не уменьшают симптомы в течение 7 дней, стоит обязательно записаться к дерматологу.
Когда нельзя ждать и заниматься самолечение
Грибковые инфекции, молочницу, экзему и псориаз нельзя лечить в домашних условиях. Дерматологические заболевания требуют индивидуального подбора препаратов для внутреннего и наружного применения.
На грибковые инфекции и молочницу указывают:
- выделения из сосков зеленоватого, коричневого или белого цвета со странным запахом;
- повышение температуры;
- появление сыпи на груди или в подмышечных впадинах;
- потемнение кожи вокруг сосков, на молочных железах или рядом с ними;
- возникновение кислого запаха в подмышечных впадинах и подгрудной области.
К симптомам экземы и псориаза относят:
- образование язв с мокнущими корками;
- появление крупных серебристых или ярко-красных пятен с четкими контурами;
- выделение жидкости из поврежденных участков.
Также консультация врача необходима при:
- уплотнении в груди или соске, даже небольшого размера;
- деформации молочной железы;
- «западании» соска внутрь груди;
- изменении температуры молочной железы;
- постоянной болезненности.
Дискомфортные ощущения, не связанные с менструальным циклом, и новообразования могут указывать на доброкачественную или злокачественную опухоль.
Консультация врача нужна и кормящим женщинам, ведь из-за постоянной выработки молока в сосках и молочных протоках создаются благоприятные условия для размножения бактерий. Задача специалиста – подобрать правильные средства, которые остановят распространение болезнетворных микроорганизмов, защитят от вторичной инфекции и не навредят здоровью младенца.
Источник: https://www.mammologia.ru/simptomy/pochemu-sohnut-shelushatsya-soski-i-poyavlyaetsya-razdrazhenie-na-grudi/
