Тахикардия, слабость и холодные рики и ноги
Содержание
Холодные руки и ноги тахикардия: витамины, признаки заболевания, средства, что это

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Сердце трудится постоянно, без остановок. Перекачивать кровь ему помогают крепкие мышечные стенки сердечных отделов — предсердий и желудочков. Во время сокращений мышечной ткани сердце сжимается и толкает поток крови.
- Фибрилляция предсердий — понятие
- Классификация заболевания
- Причины фибрилляции предсердий
- Клиническая картина патологии
- Диагностирование фибрилляции предсердий
- Экстренная помощь при приступе аритмии
- Лечение фибрилляции предсердий
- Консервативное лечение
- Электроимпульсная терапия
- Оперативное вмешательство
- Народные методы терапии
- Осложнения заболевания
- Меры профилактики
- Прогноз при мерцательной аритмии
Четкий ритм сердечным сокращениям задает синусовый (синусно-предсердный) узел, расположенный в правом предсердии. Этот водитель ритма отправляет импульсы в атриовентрикулярный узел, находящийся между предсердиями и желудочками.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Когда в АВ-узел поступает слишком много импульсов, у человека возникает нерегулярное сокращение сердца и диагностируется пароксизмальная фибрилляция предсердий.
Фибрилляция предсердий — понятие
Под ПМА — пароксизмальной мерцательной аритмией (синоним — фибрилляция предсердий, или ФП) — понимают разновидность аритмии, широко распространенное нарушение сокращения предсердий.
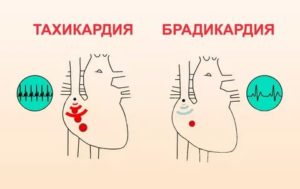
Такую форму аритмии отличает возникновение тахикардических приступов (пароксизмов) с частотой сердечных сокращений 350 – 700 ударов за минуту.
При данном виде мерцательной аритмии верхние сердечные камеры сокращаются на высокой частоте и нерегулярно, а приступ может длиться от пары минут до нескольких суток.Конкретная скорость сокращения сердца будет зависеть от индивидуальных показателей:
- уровня активности нервной системы;
- физиологических свойств атриовентрикулярного узла;
- приема лекарственных препаратов;
- наличия/отсутствия органических патологий сердца и т. д.
Пароксизмальная форма фибрилляции предсердий (ПФФП) — частый диагноз среди прочих НРС (нарушений ритмов сердца). Болезнь встречается у 1 – 2 % населения, а после 80 лет — уже у 8 %, риск развития аритмии у мужчин и женщин примерно одинаков. У перенесших инсульт такое расстройство сердечного ритма регистрируется в 20 % случаев.фибрилляции предсердий
Опасность внезапной смерти при мерцательной аритмии возрастает в 2 раза по сравнению со здоровым человеком. Летальный исход бывает обусловлен тяжелыми гемодинамическими и тромбоэмболитическими осложнениями. Человек с ФП получает освобождение от службы в армии.
Классификация заболевания
В зависимости от конкретной ЧСС в минуту выделяют следующие типы патологии:
- Трепетание с частотой сокращений до 200 ударов.
- Мерцание с частотой сокращения от 200 ударов.
Поскольку желудочки на фоне аритмии начинают сокращаться в усиленном режиме, классификация учитывает такие формы болезни:
- Тахисистолическая (тахиформа) — желудочки сокращаются выше 90 раз за минуту.
- Брадисистолическая — показатель равен менее 60 раз за минуту.
- Нормосистолическая — показатель сокращений находится в пределах 60 – 90.
Еще одна классификация подразделяет аритмию на следующие формы:
- желудочковая, с тяжелыми нарушениями ритмов сердца, ярко выраженными по ЭКГ;
- предсердная, с изменением проводимости пучка Гиса;
- смешанная, с сочетанием двух указанных форм.
Первый выявленный эпизод заболевания следует отличать от собственно пароксизмальной фибрилляции, при которой пароксизм повторяется и длится до 7 дней (чаще — до 2 суток).
Заболевание может персистировать (длиться больше недели) или переходить в длительно персистирующий тип (приступ продолжается до года).
При частых обострениях аритмии сердца говорят о рецидивирующем типе. Постоянный тип заболевания подразумевает сохранение симптомов мерцательной аритмии более года с неэффективностью проводимой терапии.
По признакам ФП делится на классы:
- Первый — клиническая картина отсутствует.
- Второй — качество жизни не страдает, но есть легкие признаки болезни.
- Третий — имеются многочисленные жалобы, пациенту приходится ограничивать себя в жизни.
- Четвертый — клиника яркая, есть инвалидизирующие осложнения.
Причины фибрилляции предсердий
У молодых людей часто развивается идиопатическая форма заболевания, причины которой установить не удается. В других случаях нарушить работу сердца у пациента до 30 лет могут наркомания и алкоголизм, наследственная предрасположенность и генетические заболевания.
У людей постарше ИБС (ишемическая болезнь сердца) считается основной причиной фибрилляции предсердий.
Этиология пароксизмов фибрилляции предсердий может быть такой:
- заболевания щитовидной железы, особенно тиреотоксикоз;
- ревматизм;
- клапанная недостаточность сердца;
- кардиомиопатии разного вида;
- воспаление сердечной оболочки — перикардит;
- длительно текущая гипертония;
- синдром обструктивного апноэ;
- перенесенный ишемический инсульт, инфаркт;
- амилоидоз;
- миксома и саркома сердца;
- гемохроматоз;
- серьезные виды анемии;
- низкий уровень калия в организме;
- рак легких, эмфизема, пневмония, эмболия в легких;
- тяжелые отравления;
- удар током;
- ВПВ-синдром (синдром Вольфа-Паркинсона-Уайта).
Пароксизмальные аритмии порой становятся последствием неудачно выполненной операции на сердце. Факторы риска, на фоне которых может возникать ситуационная аритмия с пароксизмом:
- курение;
- злоупотребление кофе, энергетиками;
- сильные стрессы.
Патогенез приступообразных сокращений сердца связан с сочетанием появления множественных волн и очаговых изменений. В предсердиях формируется несколько очагов ритма, и импульсы образуются в них, а не в водителе ритма. Из-за наличия дополнительных путей проведения предсердия сокращаются в усиленном режиме, передавая импульсы в желудочки.
Клиническая картина патологии
Симптомы при легких формах поражения сердца могут вовсе отсутствовать. Эпизоды фибрилляций предсердий способны протекать без явных проявлений либо человек отмечает небольшой дискомфорт в грудной клетке. Симптомы неодинаковы в каждом конкретном случае приступов аритмии.
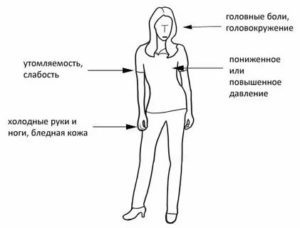
Клиника аритмии сердца может отличаться большой вариабельностью и включать такие составляющие:
- боль в грудной клетке;
- гипотония (падение давления);
- чувство учащенного сердцебиения;
- общая слабость, головокружение;
- ощущение одышки и нехватки воздуха;
- холодные руки и ноги;
- появление холодного пота;
- озноб, дрожание;
- предобморочное состояние, потеря сознания;
- учащение мочеиспускания;
- аритмия (неравномерность) пульса на руке, шее;
- паника, страх, ощущение близкой смерти;
- бледность кожи, синюшность губ.
Основной признак мерцательной аритмии с пароксизмальными проявлениями у ряда пациентов — внезапное развитие инсульта, который может возникать после длительного бессимптомного течения мерцательной аритмии. Такой вариант развития ФП самый тяжелый и может окончиться летальным исходом.
Диагностирование фибрилляции предсердий
Если пациент попадает в больницу с острым приступом аритмии, обследование проводится в стационаре. Диагностика на догоспитальном этапе выполняется, когда человек обращается за помощью к кардиологу для прохождения планового обследования с рядом жалоб.
Кардиограмма (ЭКГ) — основной метод выявления фибрилляции предсердий. Процедуру следует делать раз в год даже при отсутствии жалоб в возрасте старше 45 лет. По ЭКГ признаки мерцательной аритмии с приступами пароксизмов — отсутствие зубца Р при всех отведениях, который заменяется хаотичными волнами тахисистолий f. Интервалы R-R неодинаковые по длительности.
Если пациент указывает на характерные симптомы в анамнезе, но явных изменений по ЭКГ нет, проводится холтеровское мониторирование. Выявить ФП поможет проведение ЭКГ с физической нагрузкой.
Органические причины мерцательной аритмии выявляются после проведения УЗИ сердца. Чреспищеводное УЗИ показано при подозрении на тромб в сердце, выполняется редко.
Дифференциальный диагноз ставится с прочими видами аритмий и сердечными блокадами. Пример формулировки диагноза: пароксизм мерцательной аритмии, тахисистолическая форма.
Экстренная помощь при приступе аритмии
При развитии приступа аритмии сердца задача пациента и его близких — обратиться к врачу как можно раньше, не позднее 48 часов. Спустя 2 суток высок риск появления тромбов внутри сердца и развития инфаркта и инсульта.
Алгоритм оказания неотложной помощи в домашних условиях:
- Уложить человек на кровать, диван, пол.
- Открыть окно, обеспечить доступ воздуха.
- Дать больному совет сделать глубокий вдох, после чего надуть щеки с закрытым ртом и зажатым носом. Эта попытка предназначена для действия на блуждающий нерв и направлена на остановку приступа. Можно нажать на глазные яблоки, на брюшной пресс.
- Дать человеку принять Варфарин или другой назначенный ранее антикоагулянт для уменьшения риска тромбообразования.
Параллельно следует вызвать бригаду «неотложки». Для купирования пароксизма аритмии врач срочно вводит сердечный гликозид (Коргликон, Строфантин) или раствор Новокаиномида, раствор Лидокаина на глюкозе (внутривенно).
Лечение фибрилляции предсердий
После получения заключения больному подбирается необходимая терапия, даются рекомендации по здоровому образу жизни, исключению тяжелых физических нагрузок, правильному питанию. Важно найти причину патологии и воздействовать на нее, например, лечить гиперфункцию щитовидной железы, воспаление перикарда и т. д.
При легких формах лечение допускает амбулаторный режим. Показаниями для госпитализации становятся:
- первый возникший эпизод фибрилляции;
- частота ударов сердца — более 200 в минуту;
- признаки сердечной недостаточности;
- резкое падение давления;
- наличие тромботических осложнений.
Консервативное лечение
Цель лечения — восстановление ритма или сохранение аритмии, но с нормальной ЧСС. Важно устранить симптоматику заболевания и снизить риск тромбообразования и дальнейших осложнений. Всем, у кого выявлена пароксизмальная форма аритмии, врач обязан выписать рецепт на антикоагулянты и антиагреганты.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если человек младше 60 лет и органического поражения миокарда нет, медикаментозное лечение должно включать постоянный прием ацетилсалициловой кислоты (Аспирин-Кардио, Кардиомагнил).
При наличии ИБС и прочих отягощающих заболеваний показан Варфарин с регулярным контролем анализов. В острых случаях назначаются низкомолекулярные гепарины на короткий срок.
Для восстановления ритма назначается медицинская помощь (кардиоверсия), которая может быть фармакологической или инструментальной.
Есть ряд эффективных противоаритмических лекарств, которые предупреждают повторные приступы пароксизмальной фибрилляции:
- Кордарон;
- Нибентан;
- Пропафенон;
- Амиодарон;
- Аллапинин;
- Соталекс.
Если выбрана стратегия контроля ЧСС без устранения аритмии, то указанные средства не назначаются, а заменяются бета-адреноблокаторами (Карведилол, Метопролол, Беталок), блокаторами кальциевых канальцев (Леркамен, Амлодипин).
Электроимпульсная терапия
Электрическая кардиоверсия предполагает приведение ритма сердца в норму путем воздействия электрическим током. Из-за высокой болезненности делают процедуру под наркозом. В область правой ключицы устанавливают прибор (кардиовертер-дефибриллятор) с электродами, который посылает импульс в сердце, который перезагружает работу органа.
Кардиоверсию можно делать в экстренном или плановом порядке. Если процедура плановая, в течение месяца до и после нее человек должен пить Варфарин. Перед экстренной кардиоверсией больному срочно вводят Гепарин.
Оперативное вмешательство
При рецидивирующей форме заболевания и неэффективности других методик показано выполнение операции — радиочастотной катетерной абляции. Это малоинвазивное вмешательство.
Электрод вводят через бедренную вену в сердце, при помощи удара тока разрушают патологические очаги возбуждения. Если приходится разрушать АВ-узел или пучок Гиса, в ходе операции необходима установка кардиостимулятора.
Народные методы терапии
Пароксизмальные формы аритмии очень опасны для жизни, поэтому их лечение нужно производить только под контролем врача. Народные средства могут служить лишь вспомогательными мерами для поддержания и укрепления сердечной мышцы.
С этой целью показан прием настоев боярышника, шиповника, полезно кушать лимоны с медом, добавлять в пищу натуральные растительные масла.
Осложнения заболевания
Переход болезни в постоянную форму грозит серьезным снижением качества жизни.
Самое распространенное осложнение — появление тромбов в сердце, ведь кровь не выходит в полном объеме из предсердий, поэтому застаивается. При эмболии тромба тот способен вызвать ишемический инсульт.
Меры профилактики
Чтобы не столкнуться с мерцательной аритмией в ее пароксизмальной форме, важно:
- отказаться от большого количества кофе, энергетиков;
- не злоупотреблять алкоголем, не курить;
- не принимать без назначения врача лекарства с псевдоэфедрином;
- правильно питаться;
- принимать витамины, омега-3,6,9 кислоты;
- лечить гипертонию, ИБС.
Прогноз при мерцательной аритмии
Прогноз будет зависеть от тяжести сердечного или другого заболевания, которое стало причиной аритмии. При ФП риск развития инсульта составляет 1,5 % до 60-летнего возраста, 25 % — после 80 лет.
Риск внезапной смерти возрастает из года в год. При правильной терапии больные живут 10 – 20 лет, после успешной операции человек может прожить полноценную жизнь.
Источник: http://serdcebienie.lechenie-gipertoniya.ru/lechenie/holodnye-ruki-i-nogi-tahikardiya/
Тахикардия и слабость в теле

Многие заболевания провоцируют сердцебиение и слабость в теле. Эти симптомы связаны между собой. Люди, страдающие тахикардией, отмечают упадок сил во время приступа, невозможность вести привычный образ жизни. Причиной отсутствия жизненных сил является не только частое сердцебиение, это может быть симптомом заболеваний, которые провоцируют учащение сердечного ритма.
Причины тахикардии и слабости
Если ЧСС составляет минимум 85―90 уд./мин., диагностируется учащенное сердцебиение.
Сердце выполняет функцию насоса, перекачивающего кровь по всему организму. Когда миокард расслабляется, происходит его наполнение кровью, которую он выбрасывает в кровоток во время последующего сокращения. Если отклонений в работе сердца нет, то времени расслабления сердечной мышцы хватает, чтобы к ней поступил нужный объем крови.
При частом сердцебиении ухудшается наполняемость природного насоса. Как следствие, клеткам организма не хватает выброшенной в русло крови для получения необходимого питания, развивается кислородное голодание.
Из-за этого снижает тонус тканей, возникают нарушения в работе внутренних органов, появляется слабость во всем теле, дрожь в ногах.Учащенное сердцебиение провоцирует упадок сил из-за неправильного перераспределения крови быстро бьющимся сердцем. Тахикардия, в свою очередь, может иметь следующие причины:
Гипертиреоз может быть причиной учащенного ритма сердца.
- кровотечение;
- любой вид шока;
- аллергическая реакция;
- интоксикация;
- болезни сердечно-сосудистой системы;
- изменение артериального давления;
- гипертиреоз;
- инфекционное поражение организма;
- ВСД.
Дополнительные симптомы
Слабость является частью симптомокомплекса, который может различаться в зависимости от причины учащенного сердцебиения:
- Анемия и дефицит витамина В12. Кроме тахикардии и упадка сил, отмечается одышка, головокружение, бледность кожи, малиновый цвет языка, который становится словно глянцевым, онемение рук и ног.
- Нехватка витамина D. Проявляется нарушением сна, запорами, судорогами, потливостью стоп и ладоней. Переломы костей при этом необычно долго срастаются.
- Гипотериоз. Учащенное биение сердца и слабость в конечностях дополняются сонливостью, нарушением работы ЖКТ, повышением массы тела без изменения образа жизни и привычек питания. При гипотериозе упадок сил усугубляется вплоть до того, что у человека буквально подкашиваются ноги.
- Гипертериоз. Проявляется бессонницей, дрожью пальцев, повышением температуры тела, снижением массы тела при усилившемся аппетите, нарушением менструального цикла.
- Сахарный диабет. Слабость в мышцах и нарушение работы сердца обуславливаются окислением глюкозы. Наблюдается жажда и частое мочеиспускание.
- Болезни сердца. Тахикардия и упадок сил сопровождаются одышкой и отеками ног. Состояние усугубляется во время и после физических нагрузок.
- Обезвоживание. Развивается из-за болезней почек, простудных заболеваний или в жаркую пору года. В тяжелых случаях появляется тошнота, головокружение.
- Гипотония. Частое биение сердца и слабость в теле дополняются тошнотой, болью в голове, нервозностью, рассеянностью внимания, ухудшением памяти, интенсивным потоотделением.
Диагностика
Нормализовать состояние пациента без выявления причины патологии невозможно.
В диагностических целях пациенту измеряется пульс.
Чтобы определить, почему возросла частота сердцебиения и появилась слабость в теле, применяют следующие методы диагностики:
- Врачебный осмотр, сбор анамнеза. Выявляется внутреннее кровотечение, исключается вероятность отравления химическими веществами.
- Анализ истории болезни, изучение лекарственных препаратов, если в это время пациент проходит курс лечения. Упадок сил и частое сердцебиение могут быть признаками побочного эффекта лекарства.
- Общий анализ крови и мочи. Указывает на воспаление в организме.
- Измерение пульса и артериального давления. В комплексе с проведением ЭКГ и ЭхоКГ определяются заболевания сердечно-сосудистой системы.
- УЗИ щитовидной железы, консультация эндокринолога. Неприятные симптомы могут быть признаками гормонального нарушения.
Какое назначают лечение?
Метод терапии подбирается индивидуально на основании результатов диагностики. При гормональном нарушении прописывают гормонозамещающее лечение. Важно соблюдать график приема препаратов и дозировку, указанную врачом.
Подбираются лекарственные средства для устранения тахикардии, если причиной нарушения стали изменения в работе сердечной мышцы.
Терапия может быть дополнена витаминными комплексами или применением отдельных витаминов в виде инъекций.
Негативная симптоматика может проявляться на фоне употребления человеком мяса.
Если явные причины патологии отсутствуют, частое сердцебиение может возникать вследствие вегетативного нарушения. В этом случае для нормализации состояния пациенту важно избегать стрессов и негативных мыслей. Основу терапии составляет контроль настроения.
Независимо от причины тахикардии, при этом недуге нужно отказаться от курения и спиртных напитков, больше двигаться, правильно питаться, сократив употребление животного жира. Ухудшение состояния возможно после употребления в пищу мяса, так как на его переваривание тратится много сил.
В этом случае следует пересмотреть рацион в пользу овощей и круп.
Первая помощь
При возникновении слабости в теле и учащенного сердцебиения нужно обеспечить пациенту свободное дыхание. Для этого расстегивают воротник и ремень, ослабляют галстук. Следует проветрить помещение.
Восстановить нормальную работу сердца помогает отдых, умывание холодной водой. Рекомендуется принять настой валерианы. Симптомы устраняются с помощью задержки дыхания на 10 секунд каждую минуту в течение 10 мин. и мягких надавливаний на глазные яблоки.
После нормализации самочувствия нужно обязательно обратиться в больницу и пройти обследование.
Источник: https://VseDavlenie.ru/zabolevania/thk/uchaschennoe-serdtsebienie-i-slabost-v-tele.html
Тремор рук, нехватка воздуха — одышка и паника. Как остановить и откуда приходит
Психологический тремор рук во время сильной тревоги или волнения
«Руки дрожат, жарко, пот, не могу удержать даже чашку чая. Пульс участился, в ушах звенит. Страшно, что сейчас упаду или разорвется сердце».
Спокойно, вы не умираете. Вы испуганы. Дрожь в руках – это тоже симптом страха в теле.
Возникает тремор рук по следующей схеме:
Ситуация—мысли—страх—адреналин—учащенное сердцебиение—увеличивается кровообращение—мышцы и органы получают огромный приток крови.
Происходит спазм желудка, кишечника, повышение артериального давления и НАПРЯЖЕНИЕ В МЫШЦАХ.
Израсходовать этот заряд самостоятельно тело не может, потому что:
Вы сидите дома, в офисе или транспорте, но подаете организму команду выполнить марш-бросок в полной амуниции. Напряжение в теле и тремор – это состояние готовности, как у гепарда. Перенапряжение приводит к дрожи.
Напрягите сейчас мышцы, сожмите кулак очень, очень сильно. Ваша рука начнет дрожать.
Следующий этап развития дрожи в руках:
- Страх за мнение окружающих. «А вдруг заметят, что со мной что-то происходит, подумают я больной или пьяница!». Вы еще сильнее концентрируетесь на своей дрожи, покраснении кожи, одышке.
- Попытка силой заставить себя успокоиться.
Почему так получается:
- У вас изначально высокий уровень тревожности. Вы постоянно в стрессе, реагируете на все ситуации бурно и эмоционально. За счет черно-белого мышления все воспринимается опасным, плохим, дерзким. Люди обязательно хотят вас обидеть, задеть, толкнуть.
Если что-то не получилось с первого раза выполнить на 100% — это воспринимается, как провал.
2. У вас выработалась привычка объяснять все одной причиной. «Если он на меня посмотрел со злом – значит, со мной что-то не так».
Хотя человек только что мог прочитать неприятное сообщение и зол в принципе, ему плевать, на кого сейчас смотреть. И чаще всего мы не стараемся найти еще причины, почему происходит то, что происходит.
Мы просто убегаем, закрываемся в себе, делая неправильные выводы. Это все добавляет тревогу.
3. У вас слабые мышцы, не получающие физической нагрузки. Поэтому при сильном напряжении появляется тремор.4. Плохой сон и повышенная утомляемость на протяжении длительного времени.
самопомощь — это понять, что симптомов страха в теле не нужно бояться. От них не умирают. Это вызвано адреналином.
Перестанете бояться — буквально за 4-5 минут все пройдет, т.к. вы не будете концентрироваться на треморе, снова нервничать и добавлять адреналина.
Читайте дальше. Будут еще методы.
Одышка – нехватка воздуха
Ловите себя на мысли, что вам не хватает воздуха. Дышите чаще, но не помогает.
Такое состояние может быть хроническим, длящимся уже многие месяцы-годы, а может возникать внезапно. И вот когда это возникает «внезапно», это пугает больше всего.
Вы тут же думаете, что сейчас умрете. Дальше поднимается тревога, постепенно растет и приводит к панической атаке. Когда ПА случается, вы по-прежнему не понимаете, чего испугались и как это произошло.
Потому что в Википедии и Интернете, если вы загуглите, что такое паническая атака, вам скажут, что это неконтролируемый, БЕСПРИЧИННЫЙ страх.
Но, господа, вы же знаете, почему смеетесь? Так почему бы вам не знать, чего вы испугались? Страх – это тоже эмоция. Не более.
К нехватке воздуха приводит несколько причин:
1. Шейный остеохондроз
Пережата позвоночная артерия, поэтому воздух не поступает в мозг. Артерия проходит через душки (дырочки) шейных позвонков, соединяется в одну большую базилярную артерию и питает ствол головного мозга.
Вы делаете вдох, но мышцы настолько напряжены и диски позвонков в шее смещены, что кровь просто не доходит в достаточном объеме до головного мозга.
В момент стресса вы усиливаете компрессию на артерию тем, что напрягаете плечи, потому что это инстинкт самозащиты. Испытывая нехватку воздуха, вы приучаете себя дышать с усилием. В дальнейшем это может привести к бронхоспазму и астме. Как только снимете зажим с шеи, воздух начнет поступать в мозг.
2. Вторая причина -сердечно-сосудистые заболевания. На фоне хронического приема таблеток, понижающих высокое давление. Простыми словами – это отравление.Не понимая причину своих страхов и механизма работы сердца, вы постоянно сбиваете давление таблетками, никак не работая со своей тревожностью и укреплением мышц шеи.
Сегодня приступ удалось снять, завтра понервничали – все повторилось.
3. Третья причина – загрязнение альвеолярно-капиллярных мембран легких, через которую осуществляется обмен газами. Это вызывают сигареты, выхлопные газы, плохое питание углеводами и молочкой, прочие химические вещества.
К неправильному питанию можно отнести еще не поступление правильного животного жира. Т.е когда вы пошли против природы и эволюции, и решили, что получите все необходимые питательные элементы из растительной пищи.
3. Гипервентиляция легких – это когда вы уже вдохнули слишком много воздуха, но забыли ВЫДОХНУТЬ. Глубокий выдох, так, чтобы опустились плечи, задержать дыхание на 4-6 счетов и медленный неглубокий вдох. Так делаем 5 минут.
Почитайте подробнее про самопомощь здесь
4. Различные патологии, с которыми вам к кардиологу и пульмонологу.
Как помочь себе?
Монотонная ходьба 40 минут в среднем темпе. Вы никуда не спешите. Прогулка введет вас в подобие транса. Вы может включить подкаст или аудио книгу.
Во время прогулки концентрируйтесь на своих стопах. Как вы опускаете носок, пятку, поднимаете ногу. Как чувствуете землю. Попробуйте, держать концентрацию дольше 20 секунд очень трудно. Но это отвлечет от симптомов. Либо концентрируйтесь на области живота. Дышите животом и представляйте, как будто там есть центр – маленький огонек, который пульсирует от каждого вдоха и шага.
Питание при неврозе, панических атаках, тревожности. Продукты, которые усиливают и ослабляют симптомы
Ставьте лайк, если было полезно.
Все вопросы в директ инстаграмма @mentalblogger
Источник: https://zen.yandex.ru/media/id/5db80f4a8d5b5f00b1fe8bb2/5dc699cb136c034ec1802743
Резкая тахикардия холод в руках трясет все тело — Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Симпатоадреналовый криз – это крайняя степень проявления нейроциркуляторной дистонии по гипертензивному типу. Во время развития криза отмечается значительное повышение артериального давления, порой до 200 мм рт.ст . За рубежом это состояние еще называется «паническая атака».
Обычно криз развивается либо во второй половине дня либо ночью. Симпатоадреналовому кризу часто предшествуют эмоциональные стрессы в течение дня или физическое переутомление. В ряде случаев у женщин провоцирующим фактором является предменструальный синдром.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Симпатоадреналовый криз возникает внезапно, остро. Во время приступа пациенты могут испытывать ужас, страх приближающейся смерти.
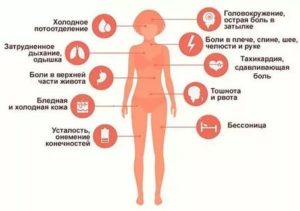
Развивается дрожь во всем теле, выраженная головная боль, нехватка воздуха, иногда боль в грудной клетке, сердцебиение, похолодание рук и ног.
Иногда появляется настолько извращенная чувствительность кожи конечностей, что прикосновение к ним вызывает выраженный болевой синдром.
Длительность криза обычно не превышает 1-2 часов, однако и более короткие приступы тяжело переносятся пациентами. При симпатоадреналовом кризе существуют все те же самые риски, что и при неосложненном гипертоническом кризе. Хотя считается, что симпатоадреналовый криз протекает гораздо более благоприятно.
Когда приступ оканчивается, отмечается обильное мочеиспускание светлой мочи. Этот феномен происходит как вследствие усиленной работы почек при повышенном давлении, а так же как приспособительная реакция организма направленная на уменьшение объема циркулирующей крови и, следовательно, снижения артериального давления.
Симпатоадреналовый криз – это явный повод для обращения к врачу с целью дообследования и подбора терапии.
Что делать при учащенном сердцебиении и нехватке воздуха
Перебои в работе сердца в виде учащенного сердцебиения и нехватки воздуха приходилось испытывать всем. Это случается у здоровых людей при сильном волнении, испуге и других эмоциональных потрясениях. Это нормальный ответ сердечно-сосудистой системы на нагрузки.
Но не всегда такие симптомы имеют физиологические причины. При физической активности сердце начинает биться быстрее у всех людей, и все знают, что так и должно быть. Но если при сердцебиении не хватает воздуха, и это повторяется периодически даже при незначительных нагрузках, нужно обследоваться.
В таких случаях причиной, скорее всего, является заболевание.
Когда нужно записаться к врачу
Обязательно нужно обратиться к кардиологу, если:
- сердцебиение интенсивное и частое;
- начинается остро без видимых причин и долго не проходит;
- тяжело дышать даже при малых нагрузках;
- сердцебиение сопровождается головокружением, слабостью, потерей сознания;
- нарушается сердечный ритм, появляется ощущение пропуска ударов.
Причины
Если при небольших нагрузках одновременно с учащением сердцебиения становится трудно дышать, причин может быть несколько:
- Сердечная недостаточность.
- Сердечный кашель.
- Ишемическая болезнь сердца.
- Тахиаритмии, блокады, экстрасистолии.
- Вегетососудистая дистония.
- Инфаркт.
- Инсульт.
- Панические атаки.
Что делать в первую очередь
Чтобы облегчить состояние самостоятельно, нужно предпринять следующее:
- прекратить физическую работу, постараться успокоиться;
- открыть окно, чтобы впустить свежий воздух, или выйти на улицу;
- на лоб положить что-либо холодное (мокрую салфетку или полотенце, бутылку с водой);
- расслабиться, принять удобное положение;
- глубоко дышать, с быстрыми вдохами и медленными выдохами;
- можно попробовать снизить сердцебиение с помощью покашливания;
- на несколько минут нужно задержать дыхание и напрячь мышцы живота;
- вызвать рвоту надавливанием на корень языка;
- погрузить лицо в холодную воду;
- сильно и резко надавливать в месте угла нижней челюсти;
- принять капли (корвалол, валерьянку или валокордин);
- если человеку трудно дышать, нужно дать ему кислородный пакет;
- если состояние не улучшается, вызвать скорую помощь.
Если воздуха не хватает и участилось сердцебиение, нужно обратиться к терапевту или кардиологу. Возможно, пациента направят к другому специалисту, поскольку далеко не всегда эти симптомы присущи кардиологическим болезням.
Как лечить
Частое сердцебиение и одновременно нехватка воздуха – это проявление другого заболевания. Чтобы избавиться от тахикардии с одышкой, нужно лечить первичные патологии.
Для этого нужно обследоваться у кардиолога или терапевта и найти причину таких симптомов. Возможно, потребуется консультация других узких специалистов (невролога, эндокринолога).
В некоторых случаях медикаментозного лечения не потребуется, достаточно будет изменить образ жизни, питание, пить успокаивающие фиточаи и настои.
Симптоматическое лечение
Чтобы снизить частоту сердечных сокращений, могут назначить лекарственные средства. Обычно применяются препараты двух групп:
- Антиаритмические средства (внутривенные и пероральные). Они не только уменьшают сердцебиение, но и предотвращают возникновение приступов тахикардии. К ним относятся Верапамил, Пропранолол, Аденозин, Флекаинид и другие. Самостоятельно пить таблетки нельзя, они подбираются индивидуально с учетом других заболеваний и противопоказаний.
- Седативные (успокоительные). Особенно эффективно помогают, если частое сердцебиение связано с нарушениями в работе нервной системы. Наиболее известные препараты этой группы: валериана (таблетки, настойка), Персен, Новопассит, Деазепам и другие.
Сердечная недостаточность
Одышка и тахикардия – спутники сердечной недостаточности. Целью лечения является уменьшение симптоматики, сдерживание прогрессирования болезни и увеличение продолжительности жизни. Особые сложности возникают при терапии сердечного кашля.
Лечение сердечной недостаточности комплексное и включает:
- Режим и диету. С помощью диеты улучшают питание сердечной мышцы и уменьшают объем жидкости в организме. Важно ограничить потребление соли и жидкости, отказаться от алкоголя, включать в рацион больше витаминов и белковых продуктов.
- Медикаментозное лечение. Назначают препараты нескольких групп: ингибиторы АПФ, сердечные гликозиды, бета-блокаторы, калийсберегающие диуретики, антагонисты альдактона, вазодилататоры, блокаторы кальциевых каналов, антикоагулянты.
- Оперативное вмешательство. Без хирургической операции зачастую не удается добиться положительных результатов. Чаще всего проводится установка кардиостимулятора.
Вегетососудистая дистония
При ВСД у больных очень много жалоб, в том числе на затрудненное дыхание и частое сердцебиение. Ее лечением занимается невролог. В зависимости от симптоматики могут подключаться и другие специалисты: кардиолог, терапевт, эндокринолог, уролог, гастроэнтеролог.
Основные принципы терапии при вегетососудистой дистонии:
- Соблюдать режим дня, труда и отдыха.
- Спать не менее 8 часов в сутки.
- Правильно питаться. В продуктах должны быть все необходимые питательные элементы. Нужно отказаться от полуфабрикатов, жирной, копченой, острой, пряной, консервированной пищи, соли, крепких напитков с кофеином.
- Избегать стресса.
- Заниматься аутотренингом.
- Заниматься нетяжелыми видами спорта (плаванием, ходьбой), лечебной гимнастикой.
При гипертонической форме используются спиртовые настойки:
- пустырника,
- валерианы,
- пиона,
- боярышника.
При ВСД по гипотоническому типу:
- настой лимонника китайского;
- настой бессмертника;
- настойка корня женьшеня;
- настойка заманихи.
Лекарственные препараты назначают в крайних случаях, если не помогают немедикаментозные методы. Особенно это касается детей и подростков. Взрослым назначают таблетки для симптоматического лечения:
- при гипертонической форме – адреноблокаторы (Бисопролол, Анаприлин);
- при стрессе, тревожности, панических атаках – антидепрессанты, транквилизаторы;
- препараты, стимулирующие мозговое кровообращение (Кавинтон, Танакан, Оксибрал).
Заключение
Если периодически учащается сердцебиение и становится трудно дышать, нужно проводить комплексное обследование. Такие проявления сопровождают многие заболевания, поэтому могут потребоваться консультации нескольких узких специалистов.
Нередко такой симптом связан с расстройствами вегетативной нервной системы, которая лечится психотерапевтическими методами и медикаментозно. Более тяжелые случаи – это кардиологические заболевания, такие как сердечная недостаточность, инфаркт, инсульт.
Они требуют немедленной медпомощи.
Источник: https://gipertoniya24.ru/gipertoniya/rezkaya-tahikardiya-holod-v-rukah-tryaset-vse-telo/
Ощущение холода в теле при нормальной температуре и озноб при ВСД: причины и лечение
Ощущение холода внутри тела, когда температура нормальная, а озноб колотит, — классический симптом любого тревожно-невротического расстройства. В том числе и ВСД (вегетососудистой дистонии). Данный дискомфорт имеет нормальные физиологические причины и не указывает ни на какое соматическое заболевание.
Симптомы
Симптомы невротического замерзания включают в себя:
- внезапное ощущение холода во всем теле;
- резкое замерзание отдельных частей – рук, ног, лица, груди, живота;
- внезапный озноб (на ровном месте начинает буквально колотить);
- постоянное ощущение холода во всем теле или его отдельных частях;
- невозможность согреться в теплом помещении даже в толстом свитере или под одеялом;
- внезапные прилива жара, заменяющие дрожь.
Перечисленные симптомы могут сменять друг друга. Иногда может преобладать только один или два из них.
Холод и озноб могут сопровождать явные тревожные эпизоды, когда человек осознает, что он нервничает. Но довольно часто невротический пациент замерзает на жаре тогда, когда все вроде бы хорошо. Явного волнения нет. Но есть хроническая внутренняя тревога, которая уже настолько привычна, что ее не замечают.
Нередко нервный озноб, например, при ВСД, дополняет собой другие симптомы «заболевания». И может сочетаться с любыми телесными, психическими и поведенческими проявлениями тревоги: тахикардией и избеганием, головокружением и тошнотой, частыми позывами на мочеиспускание и ощущением дереализации.
Перераспределение крови
Когда организм находится в состоянии тревоги (неважно острой или фоновой хронической), он начинает готовить себя к «борьбе или бегству». Это приводит к перераспределению крови и становится одной из основных причин ощущения холода в теле при нормальной температуре.
Кровь направляется к сердцу, мышцам и голове. То есть туда, где при активной борьбе за жизнь она будет особенно необходима. И уходит из дистальных отделов конечностей и от кожи. Если человек при этом никуда не бежит и ни с кем не дерется, он замерзает.
Гипервентиляция
При волнении дыхание усиливается. Часто это происходит незаметно для самого волнующегося. Увеличение концентрации кислорода в крови приводит к тому, что дистальные отделы организма снабжаются кровью менее эффективно. Это вызывает похолодание рук, ног, носа, вслед за которыми замерзает все остальное.
Многие невротики, испытывающие озноб при ВСД, наверняка, замечали, что как только они укутались в плед, взяли чашечку горячего любимого напитка и согрелись, начинается зевота.
Может показаться, что человек согрелся, и ему захотелось спать. Но на самом деле, он успокоился. Почувствовал себе в безопасности на кровати под уютным пледом.И зевота отражает борьбу организма с гипервентиляций, которая стала не нужна в «безопасном убежище».
Холодный пот
В тревожном состоянии человек потеет. Это – нормальная реакция на волнение (и явное, и скрытое). Ведь при сражении за жизнь или бегстве организм должен охлаждать себя.
Но поскольку ни драки, ни погони обычно нет, выделившаяся влага охлаждает не разогретое тело. Невротик замечает у себя «холодный пот», который может приводить к переохлаждению и ознобу, особенно тогда, когда температура окружающей среды действительно низкая.
Навязчивые мысли
Как и любой другой симптом тревожного расстройства, ощущение холода в теле питают страхи и мнительность невротика.
Замерзание рук и ног обычно не пугает. А вот внезапный сильный озноб пугать может. Если человек постоянно думает о том, что с ним что-то не так, и потому что он замерзает в тепле, да еще и дрожит, то согреться на фоне таких нерадостных мыслей становится сложно.
Некоторые тревожные пациенты так много думают о том, что они мерзнут, что продолжают дрожать даже дома под теплым пледом в полностью безопасной для себя обстановке. Но поскольку они убеждены, что враг внутри них, а не снаружи, расслабься и согреться никак не получается.
Как согреться?
Необходимо лечение невроза.Чтобы полностью избавиться от постоянного чувства холода внутри тела, нервного озноба, ледяных рук и ног, надо устранить основную причину всех этих напастей – тревожное расстройство. Сделать это можно, но не просто.
Понадобится время и упорная работа над собой.
Чтобы касается скоропомощных методов борьбы с нервным замерзанием, то их нет. Данная реакция организма является совершено нормальным здоровым появлением подготовки к опасной ситуации.
Человек не в силах ее контролировать.
Можно попробовать уменьшить уровень гипервентиляции, при помощи дыхательной гимнастки. Но это не всегда помогает.
А помогает – успокоиться. Если блокировать тревожные мысли и расслабиться никак не получается, тогда согревайтесь обычными методами – теплой одеждой, горячим питьем, физической активностью.
Ни в коем случае не принимайте для согревания спиртное! Алкоголь может дать временное облегчение. Но затем он усилит тревогу. И станет только хуже. У многих невротических пациентов развернутые панические атаки возникают именно на фоне приема спиртных напитков.
Источник: https://nevrozanet.ru/trevoga-i-fobii/simptomyi/fizicheskie/holod-v-tele/
