Скрининг 1 триместра
Содержание
Первый скрининг при беременности: что показывает, когда делают – на каком сроке, каковы нормы и показатели УЗИ и анализов крови? | Чудо в животике

Первый скрининг – важное обследование, которое необходимо пройти всем женщинам в положении на 10-14-ой неделе беременности. Благодаря проведению комплекса процедур, можно определить будущих мам входящих в группу риска по возможному развитию генетических аномалий и патологий у ребенка.
Что такое первый скрининг, когда он проводится, каковы нормальные результаты – рассказано в этой статье.
Что такое скрининговое обследование и что в себя включает?
Скрининг – комплекс медицинских процедур, направленных на выявление и предупреждение развития различных заболеваний. Такое обследование проводится не только для женщин, ожидающих малышей, но и для других слоев населения.
Перинатальный скрининг за всю беременность проводится три раза и включает в себя:
- УЗИ, которое помогает увидеть, как развивается малыш в утробе матери.
- Взятие венозной крови для определения уровня гормона ХГЧ и белка PAPP-A.
Нужно ли делать?
Прохождение первого перинатального скрининга рекомендовано Министерством здравоохранения для всех беременных женщин, однако не является обязательной процедурой. То есть, если будущая мама откажется от анализов, принуждать ее сдавать кровь и делать УЗИ врачи не будут.
Но стоит ли отказываться? Ни в коем случае, ведь такое обследование поможет предупредить будущих родителей о возможных проблемах развития их малыша, таких как болезнь Дауна или Эдвардса, различных дефектах строения нервной системы и других патологиях, которые впоследствии могут повлечь за собой гибель ребенка или его рождение с инвалидностью.
Если же по результатам обследования будут обнаружены патологии плода не совместимые с нормальной жизнью, то врачи направят женщину на прерывание беременности по медицинским показателям. Лучше родить здорового ребенка, но позже, чем сейчас малыша, не способного к нормальному существованию.
Особенно рекомендовано прохождение первого перинатального скрининга следующим категориям беременных женщин:
- младше 18 и старше 35 лет – именно в этом возрасте велика вероятность невынашивания ребенка или развития у него врожденных пороков;
- ранее имевшим в анамнезе замершую беременность, самопроизвольное прерывание (выкидыш) или мертворождение;
- уже имеющим детей с генетическими отклонениями;
- имеющим в своей родословной наследственные заболевания или патологии;
- работающим на вредных производствах;
- принимающим лекарства опасные для плода (фетотоксичные препараты);
- в начале беременности перенесшим инфекционные заболевания (в том числе грипп, ОРВИ);
- имеющим пагубные привычки (алкоголь, курение, наркотики);
- забеременевшим в результате близкородственной связи.
Для перечисленных выше категорий женщин прохождение первого перинатального скрининга обязательно, так как все эти факторы, с большой вероятностью, могут вызвать отклонения в правильном развитии ребенка.
Когда делают – сроки проведения
Первый перинатальный скрининг проводиться в промежутке между 10-ой и 14-ой неделей беременности, но самый благоприятный период для процедуры – с 11-ой по 13-ую неделю. На этом сроке – в конце первого триместра беременности – заканчивается эмбриональный период развития малыша.
Именно в этот промежуток времени можно получить наиболее достоверные сведения о развитии ребенка с помощью ультразвукового исследования и определить важные параметры, такие как размер воротниковой зоны плода и копчико-теменной размер (КТР).
Также в этот период можно наиболее четко отследить уровень гормонов в сыворотке крови.
Возможно, вам будет полезно почитать про второй и третий перинатальный скрининг.
Нормы и показатели
Как уже было сказано выше, во время первого скрининга проводится два основных обследования: ультразвуковое исследование и сдача крови из вены.
Что определяют с помощью этих исследований, и каковы нормальные показатели? Рассмотрим далее.
Что показывает УЗИ?
Проведение ультразвукового исследования при первом скрининге направлено на определение следующих показателей:
- Расположения эмбриона в матке – для исключения внематочной беременности.
- Количества плодов – один ребенок или несколько, а также однояйцевая или разнояйцевая беременность.
- Жизнеспособности плода – в 10-14-ть недель, уже четко прослеживается сердцебиение малыша и его движения ручками и ножками.
- Копчико-теменного размера – этот показатель сверяется с данными о последней менструации будущей мамы, после чего определяется более точный срок беременности.
- Анатомии плода – в конце первого триместра у малыша на УЗИ четко прорисовываются кости черепа и лица, а также зачатки внутренних органов, в частности головного мозга.
- Толщины воротникового пространства (ТВП) – самый важный показатель, определяемый при первом скрининге. Его превышение может указывать на наличие генетических дефектов.
- Размера носовой кости – этот параметр также помогает в определении наличия генетических заболеваний.
- Состояния плаценты – определяются ее зрелость, способ крепления и другие показатели, которые могут вызвать самопроизвольное прерывание беременности.
Уровень гормонов
По результатам УЗИ проводится биохимический анализ крови для определения уровня гормонов ХГЧ и PAPP-A.
Повышенный уровень хорионического гонадотропина человека (ХГЧ) может указывать на:
- беременность двойней или близнецами;
- сахарный диабет у будущей мамы;
- наличие патологий у плода;
- неправильно установленный срок беременности.
Еще один гормон, уровень которого определяется при первом скрининге – белок PAPP-A. Он отвечает за правильную работу плаценты и его пониженный уровень может указывать на:
- наличие у плода синдрома Дауна или Эдвардса;
- развитие генетических патологий;
- замершую беременность.
Если результаты плохие
Если результаты первого скрининга являются не совсем благополучными – не стоит сразу же паниковать и расстраиваться.
Кроме скринингового обследования существуют несколько других способов определения патологий плода. После изучения результатов скрининга при необходимости их назначает врач-генетик. И только после проведения дополнительных исследований можно говорить о постановке какого-либо диагноза.
Кроме того, для подтверждения либо опровержения результатов первого скринингового обследования проводится второе, на 16 -20-ой неделе беременности. После его проведения ситуация станет более понятной.
Также всегда существует вероятность получения ошибочных результатов исследований, так как у каждой беременной женщины есть свои индивидуальные особенности, при которых результаты анализов и УЗИ могут отличаться от нормальных, но при этом малыш родится абсолютно здоровым.
Подробнее о первом перинатальном скрининге можно узнать из видео:
Источник: https://chudovzhivotike.ru/beremennost/pervyj-skrining.html
Пренатальный скрининг I триместра (11-13 неделя)

Прием биоматериала временно приостановлен.
Пренатальный (дородовый) скрининг — это комплексное медицинское исследование (лабораторное и инструментальное), направленное на выявление группы риска по развитию хромосомных аномалий плода во время беременности. Результаты скрининга позволяют принять решение о необходимости проведения более детального обследования (инвазивная диагностика, консультация генетика).
ООО «Лаборатория Гемотест» выполняет пренатальный скрининг I триместра беременности с помощью программного обеспечения PRISCA (PrenatalRiskCalculation) производителя Siemens Healthcare Global.
Для расчета биохимического риска хромосомных аномалий программа использует показатели биохимических маркеров крови, антропометрические данные плода по результатам ультразвукового исследования, а также анкетные данные беременной.
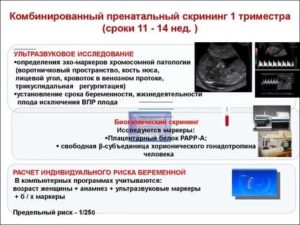
Пренатальный скрининг I триместра:
- Проводится в сроки 11-13 недель беременности;
- Биохимические (сыворточные) маркеры: свободный β-ХГЧ и РАРР (Ассоциируемый с беременностью белок А);
- Данные УЗИ I триместра с указанием даты выполнения: копчиково-теменной размер (КТР) для расчета срока беременности, толщина воротникового пространства (ТВП), визуализация носовой кости;
- Анкетные данные беременной: возраст, вес, расовая принадлежность, вредные привычки (курение);
- Анамнез беременной: количество предыдущих беременностей, наличие многоплодной беременности, экстракорпоральное оплодотворение, наличие заболеваний (инсулинзависимый сахарный диабет).
Для правильного расчета риска развития хромосомных аномалий, лаборатория должна иметь точные данные о сроке беременности, данные УЗИ (КТР, ТВП и визуализация носовой кости для I триместра) и полную информацию о всех факторах, необходимых для скрининга (указаны в бланке направлении). Срок беременности может быть рассчитан по дате последней менструации (ДПМ), дате зачатия (предположительный срок). Для пренатального скрининга рекомендуется использовать более точный и информативный метод — расчет срока беременности по данным УЗИ (КТР и БПР). Вследствие существования нескольких статистических методов определения срока беременности по данным УЗИ плода, результаты расчета, выполненные с помощью программного обеспечения PRISCA, могут незначительно отличаться от сроков беременности, установленных врачом УЗД (размах до 5 дней в I триместре). Программа компьютерного обсчета результатов анализа PRISCA позволяет:
- рассчитать вероятность различных рисков патологии плода
- учитывать индивидуальные данные пациентки
- учитывать факторы, влияющие на обнаружение отклонений от нормальных уровней биохимических маркеров.
Параметры скрининга в 1-ом триместре (11-14 недель):
- УЗИ измерение КТР + ТВП (копчико-теменной размер должен быть в интервале 38-84 мм; измерение шейной складки важно при диагностики Синдрома Дауна и повышено при патологии (в норме около 1 мм)
- Иммунохимическое определение свободной бета-субъединицы хорионического гонадотропина и белок ассоциированный с беременностью А (PAPP-А).
Особенности вычисления риска:
- Расчет риска зависит от точности предоставленных для анализа данных
- вычисление риска является результатом статистической обработки данных
- Результаты должны быть подтверждены (или исключены) цитогенетическими исследованиями.
1. Белок ассоциированный с беременностью А (PAPP-А) — белок плазмы, вырабатывающийся в большом количестве фибробластами плаценты во время беременности. Определяется в кровотоке матери. Его концентрация увеличивается на протяжении всего срока беременности. Данный белок обеспечивает полноценный рост и развитие плаценты. При хромосомной аномалии с пороками развития плода концентрация PAPP-A в крови значительно уменьшается с 8-й по 14-ю недели беременности. Наиболее резкое снижение отмечается при трисомиях по 21-й, 18-й и 13-й хромосомам. При синдроме Дауна показатель PAPP-A на порядок ниже, чем при норме. Еще более резко уровень РАРР-А в сыворотке крови матери падает при наличии у плода генетической патологии с множественными пороками развития – синдроме Корнелии де Ланже. 2. Свободная бета-субъединица хорионического гонадотропина– это гормон, который вырабатывается в плодной оболочке человеческого эмбриона. Он является важным показателем развития беременности и ее отклонений. По химическому строению является соединением белка и сложных углеводов. Существует несколько вариантов, или изоформ, ХГЧ, в число которых входит бета-ХГЧ свободный, или несвязанный. Повышение концентрации свободного бета-ХГЧ у беременных женщин в первом триместре беременности может свидетельствовать о наличии риска развития трисомии по 21-й хромосоме (синдром Дауна) у плода. Возрастает риск развития и других анеуплоидий плода – состояний, при которых клетки организма содержат измененное число хромосом, не кратное нормальному гаплоидному набору. Снижение концентрации гормона может свидетельствовать о развитии других хромосомных аномалий у плода, в частности синдрома Эдвардса, трисомии по 18-й хромосоме. В соответствии приказом Министерства здравоохранения Российской Федерации от 01.11.2012 г. № 572н. Порядок оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)»: необходимо проводить пренатальный скрининг I триместра на сроке беременности 10-13+6 недель.
Внимание! Прием лекарственных препаратов может оказывать влияние на результаты пренатального скрининга!
1. Возраст старше 35 лет; 2. Наличие в анамнезе ребенка или плода прерванной беременности с генетически подтвержденной болезнью Дауна, другими хромосомными болезнями, врождёнными пороками развития; 3. Наследственные заболевания в семье; 4. Невынашивание и тяжелые осложнения беременности в анамнезе; 5. Радиационное облучение или другое вредное воздействие на одного из — супругов до зачатия.
Утром натощак, после 8-10 часов голодания (воду пить можно), допустимо днем через 5-6 часа после легкого приема пищи.
Накануне исследования необходимо исключить повышенные психоэмоциональные и физические нагрузки .
При себе женщина должна иметь результаты УЗИ, сроком давности 1-3 дня, с размерами плода КТР (копчико-теменной размер)- 38-84 мм и ТВП (толщина воротникового пространства).
Результаты исследования
1. точность предоставленной информации и заключений ультразвуковой диагностики 2. количество плодов 3. беременность после ЭКО 4. вес и возраст пациентки 5. наличие сахарного диабета у пациентки 6. вредные привычки 7.
Ложноположительный результат (высокий риск) в некоторых случаях может быть связан с повышением бета-субъединицы хорионического гонадотропина на фоне дисфункции плаценты, угрозы прерывания беременности.
По данным обследования беременной, программа PRISCA рассчитывает вероятность возникновения пороков развития.
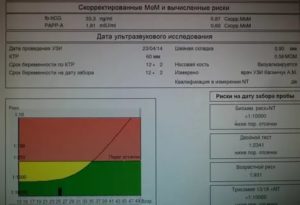
Результаты обследования выдаются в виде бланка-отчёта. В нём указываются данные, использовавшиеся при расчётах, приводятся результаты проведенных исследований, скорректированные значения МоМ. В заключении указываются количественные показатели оценки риска по трисомии 21 (синдром Дауна) и трисомиям 13/18 (синдром Патау и/или синдром Эдвардса).
Например, соотношение 1:500 показывает, что, согласно статистическим данным, у одной из 500 беременных женщин с аналогичными значениями показателей рождается ребенок с соответствующим пороком развития.
Результаты расчёта риска хромосомных аномалий плода на основании скрининговых биохимических исследований и показателей УЗИ — это лишь статистические вероятностные показатели, которые не являются основанием для постановки диагноза, но могут служить показанием для назначения дальнейших специальных методов исследования.
По рекомендациям МЗ РФ, при установлении у беременной женщины высокого расчетного риска по хромосомным нарушениям у плода (индивидуальный риск 1:100 и выше) врач- направляет ее в медико-генетическую консультацию для медико-генетического консультирования и установления или подтверждения диагноза с использованием инвазивных методов обследования для установления кариотипа плода.Синонимы русские
Скрининг первого триместра беременности
Синонимы английские
First trimester screening
Другие анализы раздела
Источник: https://www.gemotest.ru/catalog/po-laboratornym-napravleniyam/samye-populyarnye-issledovaniya/gormonalnye-issledovaniya/prenatalnaya-diagnostika/kompleksnaya-diagnostika/prenatalnyy_skrining_i_trimestra_11_13_nedelya/
Узи 1 скрининг: что показывает и как расшифровывается
Беременная на 11-14 неделе проходит УЗИ на 1 скрининге. Исследование позволяет своевременно обнаружить врожденные патологии или отклонения от нормы.
Показания и противопоказания для диагностики
УЗИ в 1 триместре делается на добровольной основе. Женщина вправе отказаться от исследования, тогда она сама несет ответственность за внутриутробное развитие ребенка. Под группу риска попадают беременные, которые должны обязательно пройти УЗИ:
- Женщине больше 35-ти лет.
- С 1 по 3-ий месяц беременности будущая мать перенесла инфекционное заболевание.
- Состояние здоровья беременной требует приема лекарственных препаратов, которые на ранних сроках запрещаются.
- Если существует подозрение на замирание или регресс развития плода. Обычно у женщины начинается кровотечение.
-
Есть близкие родственники с наследственными генетическими отклонениями.
- В анамнезе женщины были выкидыши, замершая беременность, бесплодие.
- Будущая мама уже родила ребенка с отклонениями в физическом или умственном развитии.
- Беременная страдает наркоманией, алкоголизмом или очень много курит.
УЗИ не вредно и может проводиться на любом сроке. Никакого негативного воздействия на плод при этом за все время не наблюдалось.
На каком сроке делают
Гинекологи в женских консультациях назначают УЗИ первого скрининга в 1 триместре, начиная с 11 недели по 14. Лучше проходить исследование в середине обозначенных границ. Наличие ошибок сводится к минимуму.
Задача гинеколога — точный подсчет срока беременности. Он рассчитывается с даты последних месячных.
Как подготовиться к исследованию
Подготовка к УЗИ скринингу первого триместра выглядит следующим образом:
- Нельзя за сутки до исследования есть пищу, которая вызывает в кишечнике сильное газообразования. Из-за газов результат УЗИ искажается.
- Если ультразвуковое сканирование плода проводится трансабдоминально, через брюшную стенку, мочевой пузырь должен быть наполнен. В противном случае, когда делают УЗИ трансвагинальным датчиком, этот орган опорожняется.
- Необходимо купить одноразовую пеленку, чтобы постелить ее на кушетку. По желанию покупают салфетки, если нужно будет вытереть гель с живота.
Как проводится
При ультразвуковом скрининге в 1 триместре беременную укладывают на кушетку. Перед этим стелется впитывающая пеленка. Врач наносит специальный гель для УЗИ на живот женщины. После датчиком водит по животу. Ультразвуковые волны отражаются от внутренних тканей органа беременной и плода.
Так передается информация о состоянии и внутриутробном развитии ребенка. Врач замеряет тело и внутренние органы плода, затем сравнивает их с нормами по срокам. Допплерография, оценка состояния кровотока в плаценте при беременности, делается по показаниям. Когда исследование заканчивается, женщина вытирает гель с живота.
Смотрите подробное видео о 1 ультразвуковом скрининге:
Расшифровка результатов и нормы
При несоответствии нормам одного из установленных показателей беременной назначается дополнительное сканирование и допплерография. По результатам УЗИ скрининга 1 триместра возможно единичное несоответствие нормативам.
В крайних случаях назначают амниоцентез, процедуру, при которой протыкается пузырь и забирается на анализ амниотическая жидкость. Женщина сама решает, делать ли это инвазивное исследование или нет.
Пол ребенка на сроке 11-14 недель определяется не точно. Врачи рекомендуют проверять это на втором плановом скрининге.
КТР — копчико-теменной размер
Копчико-теменной размер на 1 скрининге по нормам на УЗИ бывает немного меньше или больше. Это считается нормой: каждый ребенок развивается индивидуально. При отклонении показателя в большую сторону беременной диагностируют крупный плод, который по весу превышает 3,5 килограмма.
Когда КТР на 1 скрининге в протоколе значительно меньше нормы, это признак:
- Плод не развивается. Гинеколог проверяет наличие сердцебиения. Если ребенок погиб, женщине назначается выскабливание матки для предотвращения возможных инфекционных заболеваний и кровотечений.
- Будущая мама заболевает инфекцией, включая венерическую.
- В организме беременной вырабатывается мало гормонов. Особенно это касается прогестерона. При его критической нехватке беременность может в любой момент закончиться самопроизвольным выкидышем. Гинеколог назначает женщине гормональную терапию с употреблением лекарственных препаратов «Утрожестан» и «Дюфастон».
- У ребенка наблюдаются генетические отклонения. Но УЗИ на 1 скрининге анализируют вместе с биохимическим анализом крови.
Иногда низкий уровень копчико-теменного размера сопоставляют с ошибочной постановкой срока. В этом случае придется пройти повторную ультразвуковую диагностику через неделю.
Нормы КТР на первом скрининге:
ЧСС — частота сердечных сокращений
Частота сердечных сокращений на первом плановом УЗИ в норме равняется примерно 175 ударам в минуту. В самом начале зарождения новой жизни показатель равен частоте пульса будущей матери — 83 удара в минуту и меньше. С увеличением срока ЧСС повышается.
ТВП — толщина воротникового пространства
Толщина воротникового пространства на УЗИ в 1 триместре по нормативам определяется следующим образом:
- в 11 недель норма составляет 1,6-2,4 миллиметра;
- 12 неделя — с минимальной точки до 2,5 миллиметров;
- 13 неделя — в пределах 1,7-2,7 миллиметра.
Строение желточного мешочка
При исследовании желточного мешочка на первом ультразвуковом скрининге обращают внимание на повышенную плотность, дублирование или изменение формы. Для оценки патологического состояния, увеличения или уменьшения желточного мешочка, требуется анализ высококвалифицированного врача.
Поэтому делается повторное исследование в платных клиниках, где врачи и аппаратура выше уровнем, чем устройства и специалисты в муниципальных больницах.
Если во время диагностики на первом УЗИ до 1 скрининга выявили дисфункциональность желточного мешочка, скорее всего скоро произойдет выкидыш. В противном случае плод будет развиваться неправильно с патологиями.
Длина кости носа
В расшифровке УЗИ на 1 скрининге главную роль играет показатель длины носовой кости. При наличии у плода генетического отклонения косточка окостеневает позже, чем положено. Для синдрома Дауна характерен маленький размер кости или ее полное отсутствие на 1 скрининге.
Нормы косточки носа на 1 скрининге:
БПР — бипариетальный размер головы
На первом скрининговом обследовании бипариетальный размер головы по нормам исчисляется сроками:
- в 11 недель равен 17 миллиметров;
- на 12 неделе показатель увеличивается до 2-х сантиметров;
- в 13 недель среднее значение БПР равняется 26 миллиметров.
Расположение и толщина плаценты
Расположение плаценты на УЗИ при 1 скрининге влияет на позу плода в утробе, что в свою очередь важно при родоразрешении. Толщина плаценты также важна. Ее роль заключается в выработке гормонов, защите ребенка и снабжении его пититаельными веществами. По толщине плаценты на 1 скрининговом УЗИ определяют точный срок беременности.
Нормальное размещение плаценты
Какие диагностируют патологии
На наличие хромосомных заболеваний указывают плохие результаты биохимического анализа. Но, например, синдром Дауна на УЗИ выглядит так, будто у плода отсутствует носовая косточка, или она сильно укорочена.
При анэнцефалии у плода отсутствуют мозговые доли частично или полностью. В таком случае беременную направляют на аборт. В отношении других трисомий женщине назначают консультацию генетика. Окончательный диагноз по УЗИ первого скрининга ставится после обследований:
- Биопсии хориона. Используется ткань хориона, будущей плаценты, для диагностики врожденных пороков.
- Амниоцентез. Прокалывается пузырь и берется на анализ околоплодная жидкость.
- Кордоцентец. Генетические отклонения выявляют при анализе пуповинной крови у плода.
- Биопсия плаценты или плацентоцентез. При этой инвазивной процедуры забирается микроскопический кусочек плацентарной ткани посредством пункционной иглы.
При подтверждении страшных диагнозов первого скрининга гинеколог порекомендует беременной прервать беременность. Женщина вправе сама решить. Иногда инвазивные методы провоцируют возникновение осложнений, включая самопроизвольный выкидыш.
Полученные результаты УЗИ на 1 скрининге содержат информацию о возможных маркерах аномалий и внутриутробном развитии ребенка. Рекомендуется проходить это обследование каждой беременной женщине для исключения патологий, пороков развития и других отклонений на ранних сроках.
Проходили ли вы УЗИ на 1 скрининге? Расскажите, как проходило обследование. Поделитесь статьей с друзьями в социальных сетях.
Источник: https://helpmommy.ru/uzi-1-skrining/
Расшифровка первого скрининга УЗИ
Первый перинатальный скрининг – это комплексная диагностика будущей матери, которая осуществляется еще до рождения малыша с 10 до 13–14 недели его внутриутробного развития. Классическое исследование подобного рода объединяет всего 2 основных вида медицинских манипуляций – биохимический анализ материнской сыворотки и УЗИ плода.
По окончании тестов будет проведен мониторинг полученных данных, основывающийся на сопоставлении результата с показаниями нормы скрининга по УЗИ 1 триместра. Основной задачей индивидуального обследования является раннее выявление генетических патологий у плода.
Показания к проведению
Несмотря на то что первичная диагностика проводится в отношении многих беременных женщин, существуют особые категории пациенток, которые в первую очередь обязаны пройти УЗИ и сдать анализ крови с целью исключения опасности для жизни будущего ребенка и их собственного здоровья. К данной группе людей относятся будущие мамочки, которые:
- ранее рожали детей с какими-либо отклонениями в развитии;
- уже имеют ребенка с зафиксированными генетическими патологиями;
- переступили порог 35–40-летия;
- подвергались в период вынашивания инфекционным болезням;
- когда-либо страдали от безмерного употребления алкоголя или наркотических препаратов;
- имеют на руках анамнез с пометками об угрозе спонтанного выкидыша;
- находятся с потенциальным отцом малыша в близкородственном союзе;
- по любым причинам принимали лекарственные препараты, запрещенные к употреблению в период гестации;
- знают о наличии наследственных аномалий в родословной семьи;
- в прошлом пережили мертворождение;
- получили диагноз, свидетельствующий о прекращении развития ребенка;
- проявляют независимое желание проанализировать риск рождения младенца с особыми формами заболевания.
Курение во время беременности – основание для обязательного прохождения скрининга в первом триместре
Как расшифровывают результаты скринингового УЗИ плода?
Ультразвуковая диагностика назначается, как правило, с 10–11 недели по 13–14 неделю, поскольку этот промежуток акушерского срока дает первую реальную возможность исследования основных структур формирующегося малыша. 11–12 неделя – это особый период, характеризующийся превращением эмбриона в плод.
Существует перечень наиболее важных показателей развития плода, которые и легли в основу расшифровки заключения УЗИ. К таковым относятся: КТР, РАРР-А, ЧСС, БПР, ТВП, ХГЧ, НК и пр.
Для того чтобы установить точный прогноз течения беременности, специалисту необходимо сравнивать личные данные своей пациентки, полученные при первом скрининге, с утвержденными нормативами, которые прописываются в соответствующих таблицах.
Копчико-теменной размер
КТР относится к числу наиболее важных показателей 1 скрининга при беременности. Данный параметр указывает на длину эмбриона/плода, которая замеряется от темени (верхней части головы) до копчиковой кости. В случае отклонений КТР от его нормального диапазона можно предположить, что внутриутробное развитие будущего ребенка поставлено под угрозу.
| Срок развития (неделя) | Показатель КТР (в мм) | Срок развития (неделя) | Показатель КТР (в мм) |
| 10 | 31-32 | 12,5 | 58 |
| 10,5 | 36 | 13 | 66 |
| 11 | 40-41 | 13,5 | 73-74 |
| 11,5 | 45-46 | 14 | 78-80 |
| 12 | 52 |
Согласно медицинским наблюдениям, цифирное обозначение копчико-теменного размера повышается по мере увеличения срока беременности. Иногда понижение рассматриваемого индекса указывает на неверно установленный возраст плода. В таком случае можно говорить об одной из разновидностей нормы. Для того чтобы убедиться в диагнозе, пациенте стоит записаться на 2-й прием УЗД.
КТР — один из основных показателей состояния плода
Частота сердечных сокращений
За состоянием ЧСС необходим регулярный медицинский контроль, так как при наличии в организме малыша патологических процессов они будут обнаружены вовремя. Если аномалия выявится на крайне раннем сроке её развития, возрастет вероятность благоприятного исхода.
На какой недели беременности можно узнать пол ребенка по УЗИ?
До 3–4 недель ритм СС ребенка совпадает с показателями пульса его матери. Среднее значение располагается в промежутке от 76 до 84 ударов в минуту при нормальном функционировании организма женщины.
Далее, когда сердечная структура плода переходит на новый этап естественного совершенствования, число её сокращений начнет равномерно увеличиваться. Каждые 24 часа значение будет превышать предшествующий «рекорд» приблизительно на 2,5–3 единицы. Так, к 8–9 неделе ЧСС дитя, развивающегося согласно утвержденной норме, достигнет отметки 172–176 уд/мин.
Если до 83–85 дня гестации с помощью ультразвуковой диагностики не были зафиксированы такие опасные явления, как деформация плода или полное отсутствие биения сердечка, то замершую беременность можно исключить из списка возможных патологий. Последующие фазы формирования организма менее трудны, нежели 12-недельный «спартанский марафон».
| Возраст эмбриона (в неделях) | Норма ЧСС (ударов в минуту) |
| 10 | 161–179 |
| 11 | 153–177 |
| 12 | 150–174 |
| 13 | 141–171 |
| 14 | 146–168 |
При условии, что для осуществления скрининга использовались усовершенствованные и качественные модели медицинских устройств, потенциальные родители смогут получить более информативную характеристику текущего состояния ребенка.
Прибегать к УЗИ 3D/4D без особой нужды не стоит.
Подобные современные аппараты хоть и могут зарегистрировать внутриутробную деятельность и внешность малыша, но их доза излучения при злоупотреблении ультразвуком может негативно сказаться на здоровье ребенка.
Длина носовой кости
Изменения в строении продолговатой носовой кости также свидетельствуют о наличии отклонений.
Исследуя состояние плодов, у которых были диагностированы врожденные недуги, ученые пришли к выводу, что генетический сбой часто выражается в недоразвитости костных структур носа.
Первый скрининг при беременности для установления длины носовой кости (НК) производят не ранее 12–13 недели. Если доктор назначил сеанс УЗИ на 10–11 неделе беременности, это значит, что ему потребуется лишь удостовериться в наличии носовой кости.
| Срок (в неделях) | 11 | 12 | 13 | 14 |
| НК (в мм) | 1,4 | 1,8 | 2,3 | 2,5 |
В медицинской практике зачастую встречаются значительные отклонения от нормы УЗИ, которые на самом деле оказывались проявлением индивидуальности будущего ребенка. В таком случае показатели иных тестов будут соответствовать стандарту.
Толщина воротникового пространства
Основная задача исследования ТВП состоит в осуществлении измерения толщины складки, располагающейся на обратной стороне шеи. Когда у плода формируются основные системы органов, область воротникового пространства начинает заполняться специальной жидкостью, количество которой и подвергается тщательному анализу.
| Возраст плода (недели) | Нормальное значение ТВП (мм) |
| 10–11 | 0,8–2,2 |
| 11–12 | 0,8–2,4 |
| 12–13 | 0,7–2,5 |
| 13–14 | 0,7–2,7 |
Если показатель на первом скрининге превысил толщину, равную 3 миллиметрам, значит можно с высокой долей вероятности подозревать повреждение хромосомных сегментов.
Исследование строения желточного мешка
Выражаясь простым языком, желточный мешок – это временный орган, который способствует поддержанию жизни эмбриона на начальном этапе его формирования. С момента зачатия это важное новообразование по своим размерам в несколько раз превышает величину будущего малыша.
Следует отметить, что выявление при скрининге деформации желточного пузырька или завышенного/пониженного показателя, в большинстве случаев свидетельствует о развитии опасного заболевания, например, синдрома Дауна. Иногда при подобных обстоятельствах диагностируют замершую беременность – преждевременную гибель эмбриона.
| Возраст плода (недели) | Нормальная ширина желточного мешка (в мм) |
| 5–10 | 2 |
Пренебрегать 1-м скринингом не стоит, поскольку с его помощью сонолог сможет рассмотреть уникальную структуру более внимательно, сделав соответствующие выводы о его состоянии. Если желточный пузырь подвергся риску разрушения, необходимо немедленное медицинское вмешательство. Связано это с тем, что образовавшийся лишь на 3–3,5 месяца пузырек контролирует многие процессы в организме ребенка.
К наиболее показательным его функциям относятся:
- выделение крайне важных белковых структур, участвующих в постройке защитных оболочек для клеток зародыша;
- формирование капиллярной сеточки и эритроцитов, которые станут «фундаментом для закладки» кровеносной системы плода;
- временное замещение печени;
- определение половой принадлежности дитя путем доставки к нему гамет, выработанных в полости желточного мешка.
Также данный орган отвечает за защиту маленького организма от антител матери.
Как бы неоднозначно это не звучало, но клетки иммунной системы женщины, подобно солдатам, находящимся на страже здоровья человека, атакуют плод, видя в нем потенциальную угрозу – инородный элемент.
Для того чтобы обеспечить эмбриону безопасную среду обитания, желточный мешок активно выделяет гормоны, которые начинают участвовать в процессе снижения показателя АД, «усмирения» иммунного сопротивления и подготовки молочных желез к кормлению грудью.
По прошествии 12–14 недель пузырь прекращает свою деятельность, постепенно преобразуясь в кистообразное включение, локализующееся близь пуповины
Расположение плаценты
Локализация плаценты влияет на ход предстоящей беременности, поэтому при комплексном обследовании ей уделяют немало времени. Согласно медицинскому стандарту, сей орган не должен располагаться в нижней области матки, поскольку его аномальное строение провоцирует перекрывание родовых путей. Такое нередкое гинекологическое отклонение именуется предлежанием.
Обнаружение недуга на первом скрининге при ранней беременности далеко не всегда становится поводом для беспокойств.
На раннем сроке ещё присутствует шанс на изменение крайне шаткого положения – в последующее время гестации матка может и приподняться, заняв при этом должное место.Если же благоприятный исход не наблюдается, доктора начинают разрабатывать детальный план действий, который подразумевает индивидуальные показатели у конкретной пациентки.
Бипариентальный размер головы плода
БПР – крайне важный индекс, также прописывающийся в результатах первого скрининга.
Если не вдаваться в подробности медицинской терминологии, можно сказать, что этот показатель подразумевает измерение головы по малой оси – расстояние от одной височной кости до другой.
Бипариентальный размер плода обладает особой ценностью, в первую очередь, по причине прямого отношения к мозгу, располагающемуся в черепной коробке.
Так как данный орган является основным элементом ЦНС, а также центральным процессором организменной системы, за его состоянием с особым вниманием наблюдает специалист, проводящий ультразвуковое исследование.
| Срок гестации (в неделях) | Допустимые значения БПР (в мм) |
| 10 | Около 11 |
| 11 | 13–21 |
| 12 | 18–24 |
| 13 | 20–28 |
| 14 | 23–31 |
Если в итоговых данных скрининга не наблюдается подозрительных обозначений, то мозг развивается в нормальном режиме. Пониженный индекс сигнализирует о недостатке каких-либо отделов мозга или задержке его развития.
Биохимический анализ крови
После того как будут получены результаты ультразвуковой диагностики, на основе которых определяется фактический срок гестации, беременной женщине предстоит пройти финальный этап перинатального обследования – биохимию крови. Скрининг предполагает проведение 2-х тестов, каждый из которых способствует выявлению элементов белкового происхождения – РАРР-А и ХГЧ.
За 2–3 суток до биохимии крови будущей матери рекомендуется сократить количество потребления фастфуда, пряностей, орехов, жирных блюд, шоколада и кондитерских изделий
РАРР-А – это особый гормон (плазменный протеин A), отвечающий за постепенное и безопасное развитие ребенка в утробе матери. Обычно показатели о его содержании выясняют только с 12–13 недели, однако в порядке исключений процедуру по забору крови проводят и чуть раньше.
| Неделя гестации | Нормальный показатель РАРР-А (мЕд/мл) |
| 9–10 | 0,32–2,42 |
| 10–11 | 0,46–3,73 |
| 11–12 | 0,79–4,76 |
| 12–13 | 1,03–6,01 |
| 13–14 | 1,47–8,54 |
Хорионический гонадотропин также является гормоном, который в отличие от протеина A, начинает вырабатываться сразу после зачатия. Примечательно, что его количество активно достигает своего максимального значения в 11–12 недель, далее уровень содержания ХГЧ постепенно падает, фиксируясь на стабильном показателе.
| Срок беременности по неделям (считается с момента крайнего менструального цикла) | Примерное содержание ХГЧ (МЕ/мл) |
| 9–10 | 32.500–130.000 |
| 10–11 | 30.000–120.000 |
| 11–12 |
Источник: https://apkhleb.ru/uzi/rasshifrovka-pervogo-skrininga
Скрининг 1 триместра беременность

Женщинам, ждущим ребенка, Министерство здравоохранения рекомендует пройти в первом триместре обследования, чтобы на ранних сроках определить аномалии при росте плода. Перинатальная проверка не представляется угрожающей для матери с ребенком. Цена исследования доступна, потому не стоит рисковать жизнью будущего малыша. Скрининг при беременности способствует выявлению:
- генетических патологий;
- косвенных признаков нарушений;
- пороков развития плода.
Обязательно должны сделать скрининг при беременности в 1 триместре все, кто входит в зону риска. Это женщины, которые имеют:
- отца ребенка, получившего облучение;
- возрастную категорию старше 35 лет;
- угрозу прерывания беременности;
- наследственные заболевания;
- профессиональную вредность;
- детей, рожденных с патологиями;
- предыдущую замершую беременность, выкидыши;
- родственную связь с отцом ребенка;
- наркотическую, алкогольную зависимость.
Особенности проведения
Обычно скрининг в первом триместре проводится в три этапа. Первый из них — подготовительный — включает опрос жалоб и осмотр врача акушера-гинеколога. Специалист собирает жизненный и наследственный анамнез женщины, вычисляет дату зачатия.
Для достоверности результатов скрининга врач должен знать точный возраст пациентки, ее хронические заболевания, эндокринные патологии, наличие ЭКО.
В обязательном порядке врач выясняет, имеются ли в семье наследственные болезни.
Также специалист узнает о течении предыдущих беременностей — наличие выкидышей, рождение ребенка с врожденными аномалиями и т.д. Будущим матерям с отягощенным наследственным анамнезом показан генетический скрининг.
После консультации врача женщине выдается направление на ультразвуковое исследование и биохимический анализ. В разных клиниках очередность их выполнения отличается.
Иногда оба теста проводятся в один день. Чаще всего так происходит если УЗИ делается трансвагинально, поскольку перед трансабдоминальным ультразвуковым исследованием нужно употребить большое количество воды. Это может исказить результаты первого скрининга на гормоны плаценты.
Иногда исследование проводится в два этапа. В первый день женщина проходит УЗИ, на котором вычисляется дата зачатия. Полученные значения необходимы для расшифровки результатов биохимического теста, поскольку количество гормонов изменяется каждые сутки.
Реже сначала женщины сдают кровь на биохимический тест. С полученными результатами будущая мать идет на УЗИ, где еще раз вычисляется срок вынашивания.
Первый скрининг при беременности
Важно в первый раз провести скрининговую проверку, если цена вопроса – жизнь будущего малыша. Что может быть выявлено во время обследования? Скрининг первого триместра способен обнаружить:
- дефекты центральной нервной системы;
- генетические болезни – синдромы Эдвардса, Дауна;
- наличие пупочной грыжи;
- медленный рост костей скелета;
- нарушения формирования головного мозга;
- учащение или замедление сердцебиения;
- одну пуповинную артерию (должно быть две).
Отзывы
Екатерина, 28 лет В нашем доме беда. Мой муж – военный, получил лишнюю дозу радиации. Я забеременела и не полагала, что это может не пройти даром для ребенка. Врач меня направила делать скрининговое исследование. Не скажу, что цена маленькая, но для нас важным было рождение здорового ребенка. Оказалось, что результаты в норме. Сынок родился крепышом.
Маргарита, 37 лет Так долго не наступала желанная беременность, что я выполняю все, что мне назначают, только чтобы у малыша было все, как следует. Скрининг на 12 неделе беременности не стал исключением. Нашла клинику, где исследование сделают по приемлемой цене. Как я была рада, когда в результате не выявили расхождений с нормой.
Анжелика, 36 лет Я сильно запаниковала, когда меня направили на обследование для определения дефектов плода. Что у меня не так, как все будет проходить, не опасно ли? Оказалось – в моем возрасте это нужно сделать обязательно. Проверка несложная – УЗИ, биохимия крови, и по цене недорого. Предпочитаю слушаться докторов.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Источник: sovets.net
Что смотрят на первом скрининге
Важной составляющей спокойного состояния мамы и уверенности в корректном развитии малыша являются скрининги во время беременности. Измеряются важные параметры плода при осуществлении первого ультразвукового обследования:
- величина между теменными буграми;
- ТВП – габарит толщины воротникового пространства;
- размер КТР – от копчика до кости на темени;
- длина костей – предплечья, бедра, голени, плеча;
- размер сердца;
- окружность головы;
- размеры сосудов;
- расстояние между лобной, затылочной костями;
- частоту сердечных сокращений.
- Диспансеризация 2019 — что входит в обследование, врачи и анализы
- Ванна при беременности: как принимать процедуру на ранних и поздних сроках
- Диспансеризация 2019 — какие врачи и анализы обследования: диагностика здоровья
Почему это важно
Еще не так давно на первый скрининг приглашали только тех женщин, которые входили в группы риска. И это не только пациентки, имеющие проблемы с вынашиванием малыша – выкидыши, ранние роды, замершие эмбрионы, но и находящиеся с супругом в близкой родственной связи.
В группе риска также находятся:
- дети родственников которых имеют отклонения генетического типа или первый малыш появился на свет с такими отклонениями;
- заболевшие в момент беременности патологиями вирусного или бактериологического характера;
- принимавшие лекарства, которые противопоказаны при беременности.
А вот сегодня первый скрининг показан каждой женщине, желающей стать мамочкой.
Если у вас появились вопросы о первом исследовании, то обязательно прочтите книгу А.А. Стрельникова, А.Г. Обрезан, Е.В. Шайдакова «Скрининг и профилактика актуальных заболеваний».
Здесь вы узнаете, что такое стандарты скрининга, которые могут варьироваться в соответствии с возрастом пациенток. Эта книга будет полезна не только обывателям, но и начинающим акушерам-гинекологам и других специализаций, деятельность которых, так или иначе, связана со скринингом.
Подготовка к скринингу 1 триместра
Ультразвуковое обследование не предполагает подготовки, если осмотр проводится через влагалище. При проверке через брюшную стенку требуется заполнить мочевой пузырь тремя стаканами воды за 1,5 часа перед началом. Как подготовиться к скринингу 1 триместра, его второй составляющей – анализу крови? Для получения объективного результата требуется:
- за два дня до не есть морепродукты, орехи, шоколад, копченую и жареную пищу;
- утром в день проведения не пить ничего;
- сдавать кровь натощак.
Нужно ли соблюдать диету?
Подготовка к первому скринингу, включающему взятие крови, предусматривает соблюдение рекомендаций по питанию. Диета перед первым скринингом необходима для исключения ложных результатов полученного анализа крови.
Каждой пациентке необходимо полностью прекратить за сутки употребление:
- жирных сортов мяса;
- полуфабрикаты;
- десертов на основе маргарина;
- блюд с высокой жирностью;
- шоколада;
- морепродуктов;
- куриных яиц.
Ограничивается употребление продуктов, приводящих к избыточному газообразованию, блюд, содержащих специи или приправы.
С целью получения максимально точных результатов анализа, рацион женщины должен содержать отварное нежирное мясо, растительное масло, крупы, овощи в отварном и сыром виде.
Женщинам, со склонностью к аллергическим реакциям рекомендовано ограничить продукты, которые могут спровоцировать обострение процесса. К ним относят:
- цитрусовые;
- овощи и фрукты, имеющие красный и желтый цвет;
- белок куриных яиц;
- орехи.
Несоблюдение данных рекомендаций может привести к необходимости выполнения дополнительных дорогостоящих и менее доступных видов исследования. Поэтому подготовка к первому скринингу должна проводиться заблаговременно, врачом женской консультации, у которого наблюдается пациентка.
Как делают первый скрининг при беременности
Желая исключить дефекты, определить несоответствия развития плода, женщин в первом триместре направляют на обследование. После расшифровки результатов, сравнения их с нормативами, принимают решение. При плохих показателях возможно прерывание беременности. Как проходит скрининг 1 триместра? Исследование включает два этапа:
- ультразвуковой осмотр, при котором делаются измерения плода, устанавливаются характеристики его жизнедеятельности, состояние матки;
- биохимический анализ материнской крови, выявляющий отсутствие хромосомных дефектов.
Последствия и причины отклонений
Полученная информация подвергается компьютерному анализу, который определяет вероятность рождения младенца с патологией генома. Риск патологии имеет три градации – низкий уровень, пороговый, высокий.
Высоким по вероятности считается показатель 1: 100. Это значит, что каждая сотая женщина с такими показателями родит малыша с аномалиями развития. В этом случае семья решает, насколько необходимы результаты инвазивного обследования, повышающего риск прерывания беременности.
Источник: https://gb4miass74.ru/bolezni/skrining-eto.html
