Шишка после анестезии
Содержание
Почему болит десна от укола?
Факт: «Каждый второй пациент стоматолога после анестезии ощущает, что болит десна от укола — это норма».
Болит десна от укола — частая претензия пациентов после посещения ими стоматолога. Причинами этой жалобы не всегда являются неумелые действия врача. Проблема может быть в аллергической реакции на препараты, ранее развитые воспаления в ротовой полости, травмы слизистой и др. Рассмотрим их подробнее в сегодняшнем обзоре, ознакомимся с действиями по устранению боли и друга полезная информация.
Почему возникла боль после инъекции в десну?
Причин почему болит десна после укола может быть несколько:
- Не квалифицированный врач без опыта проведения такой сложной манипуляции совершает ошибочные действия, когда вводит иглу в мягкие ткани ротовой полости. Инъекция должна проводится с умеренной силой, под определенным углом и точностью. Если не соблюдать точность и не знать куда колоть, можно повредить сеть нервных окончаний верхней и нижней челюстей.
- Инфицирование место укола. Дело в том, что рот человека — это самое «грязное» место во всём организме. Здесь больше всего вредоносных микроорганизмов, а размножаются они с невероятной скоростью. И не удивительно, что после инъекции в ранку попадают бактерии и провоцируют воспаление, вызывая боль. Это нормальное явление, которое проходит спустя 2-3 часов, пока сам организм не избавится от вредных микроорганизмов.
- Аллергическая реакция на металл иглы, вводимые антибиотики, обезболивающие и другие препараты. По правилам перед проведением укола врач проводит «прик-тест» (проба на реакцию анестетика). Но есть некомпетентные врачи, которые подобный метод выявления аллергии пренебрегают, и получают негативный результат в виде опухания десны, образования шишки в месте укола и болевые ощущения.
- «Гуляющая» боль. Например, больному удаляют «восьмёрку», делают инъекцию обезболивающего препарата, препарируют (разрезают) десну, извлекают зуб и зашивают рану. Болит разрезанная десна, но боль может отдавать и в место недавнего укола анестезии.
Боль после укола анестезии — это норма
Болевые ощущения в месте укола на протяжении 5-6 часов — это норма, ведь металлическая игла проникает вглубь мягких тканей ротовой полости, повреждая их целостность, вызывая неприятные болевые ощущения.
Также следуют помнить, что реакция на укол в десну может быть у каждого человека разная.
Один пациент забывает о дискомфорте уже через два часа после посещения стоматологического кабинета, а другой «мучается» несколько суток.Естественно, если боль в десне после укола не проходит спустя 1-2 суток, то необходимо оперативно показаться стоматологу.
Как снять боль?
Если боль не проходит, мешает нормально работать или отдыхать, а к стоматологу нет времени обращаться, тогда можно попробовать избавиться от болевых ощущений самостоятельно.
- Чтобы избежать возможности развития каких-либо воспалений на месте инъекции необходимо продезинфицировать рот раствором Мирамистин (подойдет Хлоргексидин), настойкой календулы или любой другим настоем на спирту. Естественно, спиртовые болтушки необходимо разбавлять 3 к 1 в теплой воде, иначе можно получить химический ожог.
- Для снятия боли подойдут популярные и не менее эффективные анестетики Ибупрофен, Нимесил, Аффида, более мощный Кетанов. Прием этих препаратов должен быть согласован с вашим лечащим врачом-стоматологом. Самолечение может быть крайне негативно сказаться на вашем здоровье.
- Вышеупомянутых средств должно хватить с головой, но если желаете убрать боль максимально быстро, то советуем ко всем этим средствам использовать еще и заживляющую мазь. Конкретную не буем советовать, т.к. аллергическая реакция на них может быть у каждого разная. Перечислим лишь самые известные и эффективные мази для заживления ран в ротовой полости: Эплан, Левомеколь, Бепантен и др.
- При воспалительных процессах прием антибиотиков (Аммоксиклам, Суммамед, Бифиформ).
Средства народной медицины лучше приберечь для других случаев. Также запрещено массировать десна, греть грелками, курить и употреблять алкоголь в больших количествах, на два-три дня отказаться от горячей и острой пищи.
Возможные осложнения
Занесенная инфекция в место укола может спровоцировать появление гнойника (свища). Он может вызвать дальнейшее опухание десны/щеки, появится зуд, движения челюсти будет сопровождаться болевыми ощущениями, ткани слизистой могут покраснеть или принять синюшный оттенок.
Если по какой-либо причине укол был сделан неправильно и начался воспалительный процесс, то советуем безотлагательно обратиться за помощью к стоматологу.
Автор — Анна Громова
Источник: https://ozube.com/bolit-desna-ot-ukola.html
Шишка на десне после удаления зуба: почему появилось уплотнение, что предпринять для лечения?
Осложнения после удаления зуба встречаются независимо от сложности процедуры и квалификации врача. Одно из них – шишка на десне, которая сигнализирует о патологических изменениях в тканях.
Игнорировать ее появление нельзя, поскольку она выступает предшественницей тяжелых патологий слизистой и болезней десен.
Самостоятельно очаг не рассосется, однако своевременная стоматологическая помощь поможет справиться с проблемой.
Уплотнение на десне как следствие удаления зуба
Если кровяной сгусток в лунке после удаления зуба не сформировался или выпал из-за полосканий и неправильного послеоперационного ухода, на десне может появиться уплотнение (см.
также: по каким причинам образуется сгусток крови после удаления зуба?). Открытая лунка беззащитна перед микроорганизмами, которые вызывают воспаление.
Они попадают в ранку с пищей, поэтому стоматологи не рекомендуют что-либо есть до того момента, когда кровяной сгусток сформируется и плотно закроет ранку.
После операции по удалению зуба могут образоваться припухлости с жидким содержимым. Если их не трогать, они сами рассасываются. В ряде случаев опухает щека, что является следствием аллергической реакции на анестезию, инфицирования раны (при глубоком расположении корней), вскрытия абсцесса при удалении зуба или повышения артериального давления во время операции.
Какими бы ни были причины, по которым образовалось уплотнение, оно не должно оставаться без внимания. Стоматолог осмотрит, назначит рентген, определит характер поражения и назначит верное лечение.
Виды уплотнений и вероятная причина появления
Чаще всего шишка на десне возникает вследствие заболеваний ротовой полости. Обычно она локализуется на верхней челюсти, вызывает дискомфорт и боль, резкая и ноющая, которая не дает покоя. В ряде случаев проблема долгое время носит скрытый характер. К основным факторам, которые провоцируют нарост, относят:
(см. также: что делать, если после удаления зуба на десне возник нарост?)
- инфицирование мягких тканей;
- травмы слизистой в результате приема острой, кислой пищи, спиртного, ряда медикаментов.
Они имеют красноватый оттенок и не несут особой опасности. Однако их нужно показать врачу и никогда не прокалывать, не беспокоить. В этом случае они постепенно рассасываются. Встречаются такие типы патологических изменений:
- Плотная шишка белого цвета. Свидетельство инфекционного процесса. При нажатии на нее ощущается боль.
- Кровяная шишка (гематома) на месте удаленного зуба. Следствие травм мягких тканей при хирургических манипуляциях или же воспаления.
- Твердый бугорок. Причиной может стать кусочек не извлеченной костной ткани. Он не обязательно вызывает боль, но мешает пациенту.
Твердая шишка
Если появилось твердое уплотнение, его важно показать стоматологу. Нарыв нельзя греть, для облегчения состояния можно прикладывать лед к щеке с проблемной стороны. Во время диагностики врач может использовать пальпацию, периапикальный рентген и томографию.
При воспалении хирург вскрывает очаг и очищает полость от гноя. Рану промывают раствором антисептиков, накладывают пасту. В домашних условиях назначают антибиотики и противовоспалительную терапию, полоскания, специальные мази.
Контроль необходим до полного заживления десны.
Мягкий красный шарик
Если удаление зуба было сложным и длительным, на десне возможно появление мягкого красного шарика. Внутри находится кровянистая жидкость – хорошая среда для распространения инфекции и нагноения в дальнейшем.
Прокалывать нарыв и трогать его руками нельзя. Не стоит также считать, что шишка пройдет сама. Самое правильное – обратиться к врачу, который выполнит все, что нужно для ее устранения, при необходимости вскроет ее.
Уплотнение в щеке после экстракции зуба мудрости
Однако пациенты могут жаловаться на то, что опухла щека, наблюдается боль при касании, а десны имеют синеватый оттенок.
Каждый случай индивидуален. Наиболее вероятны следующие причины патологии:
- Воспаленный лимфоузел (лимфаденит) после экстракции зуба мудрости. Характеризуется местной болезненностью, уплотнением в щеке, общим недомоганием. Постепенно узел будет уменьшаться и меньше беспокоить. Если этого не происходит, важно проконсультироваться с врачом.
- Гематома. Сопровождается синюшностью, проходит самостоятельно в течение нескольких дней. Иногда присоединяется боль, отек, повышение температуры. В подобной ситуации хирург проводит разрез десны, промывает рану антисептическими препаратами, устанавливает дренаж для оттока экссудата (рекомендуем прочитать: как делается разрез десны и сколько времени он заживает?). Параллельно назначаются антибактериальные препараты и антисептические полоскания. При отсутствии лечения гематома может спровоцировать флегмону, абсцесс.
- Киста. Фиброзное образование, наполненное жидкостью. Обычно его появление сопровождается болезненными ощущениями. Ее нельзя беспокоить и прокалывать. Удаляют кисту хирургическим путем, выполняя надрез на десне и очищая от скопившегося содержимого. Возможно бескровное удаление лазером, который дополнительно оказывает противовоспалительный эффект и предупреждает дальнейшее инфицирование тканей. При отсутствии лечения киста может перейти во флюс (рекомендуем прочитать: как выглядит и лечится киста на десне: подробное описание с фото).
- Периостит (флюс). Белый шарик на десне, наполненный гноем (рекомендуем прочитать: что делать, если в десне образовался гной?). Возникает, если после удаления зуба мудрости рана была инфицирована (см. также: как ухаживать за десной после удаления из нее зуба мудрости?). Микроорганизмы при этом быстро достигли надкостницы, вызвали воспалительный процесс. Симптомы флюса: лихорадочное состояние, резкая боль в области удаленного зуба, возникновение белого шарика на десне. Требуется срочная стоматологическая помощь во избежание разрыва гнойного мешочка и попадания инфекции в кровь.
ИНТЕРЕСНО: что делать, если опухла десна и болит зуб?
Когда пора к врачу?
Опасно относиться без должного внимания к проблемам, возникающим после удаления зуба. Тем более к таким явным, как кровотечение из лунки, гнойник на десне, отеки тканей, шишки на десне, гнилостный запах. Каждое из них может привести к осложнениям в виде абсцесса, флегмоны, остеомиелита, сепсиса, окончиться трагически.
Любая проблема, которая беспокоит после удаления зуба, требует врачебного контроля.
В распоряжении современных стоматологов – весь необходимый арсенал диагностических средств и оборудование для оказания быстрой квалифицированной помощи.
Если образовалась шишка на десне, необходимо обратиться к стоматологу, чтобы максимально быстро купировать воспалительный процесс и создать необходимые условия для дальнейшего безопасного заживления лунки.Источник: https://AzbukaZubov.com/parodont/desna/posle-udaleniya-zuba-shishka-na-desne.html
Как устранить боль в десне после укола анестезии
Современные методы анестезии позволяют совершенно не чувствовать боли и дискомфорта во время проведения лечебных манипуляций. Однако часто после того, как пациенты покидают стоматологический кабинет, а действие анестетика сходит на нет, появляются боли и неприятные ощущения.
И тут то пациенты вспоминают о том, что врач на приеме делал им укол в десну.
Неужели именно он виноват в возникновении дискомфорта после лечения? Чем чревата такая ситуация, что делать? Нормально ли это? Неужели придется снова бежать к стоматологу? На эти и другие вопросы найдете ответы в нашем сегодняшнем материале!
Самые распространенные виды обезболивания в стоматологии
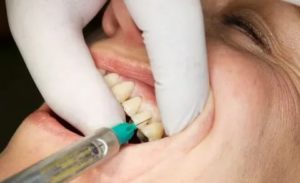
Чаще всего, для того, чтобы вылечить кариес, пульпит, периодонтит, удалить зуб или провести другие стоматологические манипуляции (например, имплантацию зубов), врач ставит местную анестезию, а именно обезболивающий укол в десну.
Если пациенту больно делать укол в десну, и он испытывает дискомфорт в процессе введения инъекции, специалист предварительно обрабатывает десну аэрозолем или спреем (аппликационная анестезия), снижающим чувствительность мягких тканей.
В основном стоматологи применяют виды проводниковой и инфильтрационной анестезии. При помощи местных анестетиков удается добиться минимального токсического эффекта на организм пациента, т.к. лекарства, введенные местно, воздействуют только на область препарирования.
Инфильтрационную анестезию врач ставит в область проблемной зоны (например, рядом с корнем больного зуба). После ее введения соседние участки сохраняют свою чувствительность.
Проводниковая эффективна для проведения более масштабных вмешательств, т.к. она оказывает воздействие непосредственно на ветвь нерва, который отвечает за определенный участок.
После введения проводникового анестетика буквально «замораживаются» все ткани пародонта.
Сколько действует укол в десну? Инфильтрационный – до 2-3 часов, проводниковый –до 8-10 часов.
Читайте статью по теме: анестезия в стоматологии. Узнаете, какие современные методы анестезии позволяют избежать укола в десну.
Боль в десне после посещения стоматолога: норма или патология
То, что болит десна после укола и после того, как действие анестезии пройдет – вполне нормальное явление, но при условии, что дискомфорт не сильный и ограничивается несколькими днями.
Ведь врач, чтобы ввести лекарство, вынужден прокалывать мягкие ткани при помощи специальной тонкой иглы, расположенной на шприце. Эта манипуляции хоть и минимально, но травмирует слизистую.
Поэтому боль в течение нескольких часов или нескольких дней после окончания действия анестезии можно считать нормой.
На заметку! Сегодня в частных стоматологиях все чаще используют карпульные шприцы, которые имеют очень тонкие иглы и практически исключают травмирование мягких тканей.Если десна после укола анестезии продолжает болеть длительное время, а дискомфорт усиливается или становится нестерпимым, то необходимо обратиться к стоматологу.
Причины возникновения боли в десне
Укол анестезии в десну – обязательное условие для вашего спокойствия в кресле стоматолога при лечении заболеваний полости рта. Однако вы должны быть готовы к тому, что в некоторых случаях после лечения может появиться боль, которая будет свидетельствовать о разных патологиях. Давайте рассмотрим каждую причину подробно.
1. Развитие инфекционного процесса в мягких тканях полости рта
Такое может произойти, если пациент имеет плохой индекс гигиены полости рта, а во рту находится большое количество больных, разрушенных, подлежащих удалению зубов. Когда врач вводит укол в десну, то затем на мягких тканях образуется ранка, которой нужно время на заживление.
Если в период заживления в ранку проникнут болезнетворные бактерии, но начнется воспалительный процесс, который может при несвоевременном обращении к стоматологу осложниться возникновением абсцесса или гнойной кисты.
Также воспаление может проникнуть вглубь мягких тканей, распространиться на соседние органы, вызвать опухоль лица.
Инфекционный процесс может развиться и на фоне ослабленного иммунитета у пациента, а также из-за нарушения асептической обработки инструментов и рабочего места в кабинете у стоматолога.
2. Повреждение нервных окончаний
Неопытный врач мог задеть и травмировать нерв при введении анестетика.
В таком случае сначала вас может беспокоить онемение, а потом появится боль, которая будет поначалу ноющей, а потом нестерпимой – она может не проходить до нескольких месяцев подряд, ее трудно будет купировать обезболивающими таблетками и сиропами.
Также боль может отдаваться в другие части челюстно-лицевого аппарата (веки, щеки, виски, уши). О повреждении лицевого нерва могут свидетельствовать трудности с открытием рта и пережевыванием пищи.
Вероятность задеть нерв чаще всего возникает при введении проводниковой анестезии.
3. Образование гематомы
Мягкие ткани и слизистая полости рта пронизаны кровеносными сосудами и капиллярами, при неаккуратном или слишком быстром введении иглы врач мог задеть один из таких сосудов или капилляров.
Это в свою очередь провоцирует их повреждение и формирование сгустка крови. Т.к.
кровь не может вытечь наружу, образуется гематома под слизистой, которая оказывает давление на окружающие мягкие ткани, что и вызывает болезненные ощущения.
4. Аллергическая реакция
У некоторых пациентов возникает индивидуальная реакция не только на компоненты, которые входят в состав анестезирующих препаратов, но и на пломбировочные материалы, на лекарства, которые врач использует в процессе работы. Это может вызвать раздражение слизистой оболочки полости рта.
Согласно некоторым исследованиям1 аллергия и побочные эффекты чаще возникают у пациентов на анестетики, в состав которых входят новокаин, дикаин и анестезин. А вот вероятность возникновения аллергии при применении препаратов в лидокаином, мепивакаином и артикаином – значительно меньше.
5. Некроз мягких тканей
Некроз – это отмирание живых клеток и тканей, спровоцированное рядом обстоятельств. Это осложнение довольно редкое.
Может возникнуть из-за того, что врач травматично поставил укол, ввел анестетик слишком стремительно, за счет чего произошло сдавливание сосудов.
Причиной мог стать неверный расчет лекарственного средства, приводящий к спазму сосудов – чаще всего такую реакцию вызывает адреналин. Совсем уж редкий случай – врач по ошибке ввел не анестетик, а, например, хлорид кальция или спирт.
Иногда причина кроется не в отсутствии опыта у врача, а в состоянии здоровья самого пациента. Подобная проблема может возникнуть у людей с сахарным диабетом, т.к. у них нарушено кровообращение. Также причиной могло послужить присоединение инфекции.Признаки некроза: острая пульсирующая боль, появление белых новообразований на слизистой. При подозрениях на некроз нужно незамедлительно обратиться к врачу, т.к. воспалительный процесс развивается стремительно, и может пострадать не только десна, но и костная ткань.
6. Болит зуб, который лечили
Часто бывает такая ситуация – у пациента болит та область, где врач проводил стоматологические манипуляции, но боль с нее передается в рядом расположенные ткани. Не исключены такие ситуации, если проводится сложная операция по удалению свища или нагноения, сопровождающаяся рассечением мягких тканей.
Симптомы, которые должны насторожить
Вам делали укол в десну перед тем, как лечить зубы, а после лечения дискомфорт изо дня в день нарастает? Тогда нужно знать, что боль – не единственный симптом, который должен насторожить. Обратите внимание на ряд других тревожных симптомов, которые могут свидетельствовать о патологии, и требуют скорейшего обращения к врачу:
- повышение местной и общей температуры тела,
- жжение и зуд на слизистой,
- появление язвочек на слизистой,
- отечность и гиперемия слизистой,
- асимметрия лица,
- появление кисты или флюса,
- общая слабость и потеря аппетита,
- появление зловонного дыхания,
- трудности с открыванием рта и пережевыванием пищи,
- иррадиация боли в другие части челюстно-лицевого аппарата.
«Была такая ситуация: врач задел нерв. Но только у меня боли в десне не появились, а наоборот, все онемело, так, что вкуса пищи и ничего вообще не чувствовал, еще лицо перекосило. Обратился к врачу только через неделю после этого, мне назначили физиопроцедуры и таблетки пить. Окончательно избавился от проблемы только спустя 5 недель! А лечил всего-то кариес. Вот вам и медицина 21 века!»
Александр К, отзыв с сайта otzovik.com
Что делать можно и нужно
Если после посещения стоматологии и укола в десну появились боли, которые вызывают беспокойство, то можно принять следующие меры:
- записаться на прием к врачу,
- облегчить свое состояние обезболивающими таблетками и жаропонижающими (если повысилась температура тела), антигистаминными (в случае возникновения аллергии). Например, «Найз», «Кетанов», «Нурофен», «Эриус». Можно использовать любые препараты, которые подходят вам по показаниям и обычно спасают в подобных обстоятельствах,
- проводить антисептическую обработку полости рта при помощи «Мирамистина», «Хлоргексидина», содо-солевого раствора, отвара аптечных трав (например, ромашка и шалфей),
- полоскать полость рта после каждого приема пищи для того, чтобы у бактерий не было возможности вызвать воспалительный процесс.
Читайте статью по теме: что делать, если десна опухла и болит.
Чего делать нельзя
- не употребляйте «раздражающую» пищу: наложите запрет на горячее и холодное, соленое и острое, на газированные напитки и на алкоголь, на твердые продукты,
- не назначайте самостоятельно прием антибиотиков,
- нельзя прекращать проводить гигиену полости рта при помощи зубной щетки: если сильно болит место укола в десну, то постарайтесь не давить на эту область и лишний раз не травмировать ее, но зубы чистить необходимо, чтобы удалять налет и бактерии из полости рта,
- откажитесь от курения: воздействие никотина и смол будет способствовать нарушению кровообращения на слизистой, а также замедлит естественные процессы регенерации поврежденных тканей,
- не грейте опухшую десну или щеку, т.к. при наличии воспаления инфекция быстро распространится на близлежащие области, что очень быстро ухудшит ваше состояние и будет чревато заражением крови,
- не обрабатывайте ранку при помощи спиртосодержащих препаратов и чеснока, т.к. это может сжечь нежную слизистую и усугубить ситуацию,
- не трогайте десну руками или посторонними предметами,
- не прикладывайте к воспаленной области измельченные таблетки типа «Аспирин» или «Анальгин».
Меры, которые помогут предотвратить развитие осложнений
Прежде всего, важно найти профессионального врача, который проведет все лечебные процедуры от и до аккуратно и качественно.
Ведь с опытным специалистом можно не переживать о том, можно ли делать уколы анестезии в десны, а боль после лечения либо совсем не возникнет, либо будет беспокоить не более нескольких суток.
Однако найти хорошего стоматолога – это еще только полдела. Чтобы избежать осложнений, старайтесь придерживаться несложных правил.
Правило №1: откажитесь от употребления пищи сразу после лечебных процедур. Перекусить рекомендуется только по прошествии 2-3 часов, иначе вы сами можете травмировать слизистую или занести в еще не затянувшуюся ранку бактерии и кусочки пищи.
Правило №2: в первые сутки после лечения откажитесь от употребления острой и горячей пищи, от принятия солнечных ванн и посещения парных и саун, т.к. это может спровоцировать прилив крови и отечность мягких тканей.
Правило №3: первые несколько суток очень бережно и аккуратно проводите гигиену полости рта, чтобы дать мягким тканям затянуться.
1 Карпук И.Ю. Аллергическая реакция на местные анестетики: диагностика и профилактика. Вестник Витебского государственного медицинского университета, 2009.
Источник: https://mnogozubov.ru/kak-ustranit-bol-v-desne-posle-ukola-anestezii/
Как снять опухоль с лица от зуба
Опухоль или отёк щеки может появиться при различных стоматологических проблемах.
Это вызывает обеспокоенность пациента не только с точки зрения эстетики, но и как признак патологического процесса. Лучшее, что можно сделать в такой ситуации – показаться врачу.
Однако, бывают ситуации, когда быстро это сделать невозможно. Как снять опухоль от зуба с лица и что делать для облегчения симптомов?
Чем помочь
Опухоль может быть не единственным симптомом в такой ситуации. Иногда она сопровождается болевым синдромом разной интенсивности, отёком, распространяющимся даже до области шеи, ощущением жара, онемением, повышением температуры тела и т.д. Как правило, с уменьшением опухоли все эти проявления тоже становятся менее выраженными.
Чтобы понимать, какого рода меры предпринять, нужно правильно определить причину этих проявлений. В стоматологической практике опухоль на лице чаще всего появляется вследствие таких провоцирующих факторов:
- периодонтит;
- флюс;
- удаление зуба;
- после лечения у стоматолога;
- травма зуба и десны;
- прорезывание моляров.
При периодонтите
Заболевание корня и околокорневых тканей, которое может иметь различные последствия вплоть до потери зуба.
На ранних стадиях протекает практически бессимптомно, но с течением времени организм всё сильнее указывает на проблему.
Опухоль способна распространиться не только на щеку, но также на десну и верхнюю или нижнюю губу. Периодонтит можно распознать по пульсирующей боли и белому пятну в центре воспаления на десне.
Возникает опухание на лице из-за проникновения инфекции через корневой канал в ткани, окружающие зуб, сквозь отверстие в верхушке корня. Нередко вследствие этого повышается температура. Чаще всего процесс сопровождается значительным болевым синдромом.Полностью снять в таком случае все симптомы вряд ли получится. Необходимо как можно раньше записаться на приём к врачу, а до тех пор рекомендуются такие меры:
- Приём обезболивающего и противовоспалительного препарата. Это может быть «Нурофен», «Панадол», «Кетанов», «Дексалгин» и пр. Перед приёмом нужно ознакомиться с инструкцией и проверить, что отсутствуют противопоказания. Особенно осторожными следует быть тем, у кото есть заболевания желудочно-кишечного тракта, так как эти препараты имеют много побочных эффектов, сказывающихся на работе пищеварительных органов.
- К месту опухоли можно приложить холодный компресс, который немного снимет воспаление и заглушит неприятные ощущения. Тёплый компресс при периодонтите противопоказан.
При флюсе
Флюс — явление инфекционной природы, которое прогрессирует из-за воспаления в надкостнице или тела челюсти. Возникает не только в результате стоматологических причин, но и после ангины или фурункулёза.
При этом кроме опухоли на щеке и десне присутствует слабая или пульсирующая боль, содержимое флюса на поздних стадиях становится гнойным, что вызывает повышение температуры. При флюсе на верхней челюсти опухание захватывает десну, щеку, губу и может распространяться на носогубную складку.
При локализации на нижней челюсти кроме лица воспаление нередко охватывает и шею.
Для уменьшения отёчности и опухания используют такие средства:
- Мази и гели. В аптеке без рецептов покупают такие средства, как «Левомеколь», «Метрогил дента» и пр. Эти препараты применяют в виде аппликаций к слизистой десны возле зуба. В них содержатся антибактиериальные и противовоспалительные компоненты. После применения некоторое время следует воздержаться от питья воды и приёма пищи.
- Таблетки. Противоопухолевый эффект оказывают такие таблетированные препараты, как «Нимесил», «Диазолин», «Диклофенак» и пр.
- Полоскания фармацевтическими средствами. Оказывает местное действие на патогенные бактерии, грибки и вирусы. Стоматологи рекомендуют такие доступные и эффективные растворы, как «Ротокан», «Малавит», «Хлоргексидин», «Бетадин», «Фурацилин» и пр. Готовить растворы необходимо в соответствии с инструкцией.
После удаления
Удаление зуба – хирургическая стоматологическая операция, которая затрагивает глубокие слои слизистой и костной ткани челюсти.
Чем глубже были расположены корни, чем больше их было в удаляемом зубе и чем сильнее в процессе удаления пришлось травмировать мягкие и твёрдые ткани, тем больше вероятность появления опухоли на лице.
Она начинает появляться через несколько часов после завершения операции, но иногда возникает даже на следующий день.
Такой отёк считается вариантом нормы. Особенно часто он появляется после удаления премоляров или моляров, но самые большие масштабы обычно принимает после удаления зубов мудрости. Как правило, болью это не сопровождается и проходит через несколько суток самостоятельно. Убрать опухание со щеки, чтобы скорее вернуть нормальный внешний вид, можно быстрее. Для этого рекомендуют следующее:
- Холодные компрессы. Пакет со льдом или замороженными фруктами заворачивают в полотенце. Достаточно 10 минут такого компресса, чтобы опухоль с лица немного спала. Через пару часов её можно повторить.
- Полоскания. Выполнять эти процедуры нужно не раньше, чем на вторые-третьи сутки после удаления. При этом полоскать нужно с противоположной стороны, допуская возле раны лишь орошение, которое не спровоцирует кровотечение. В качестве растворов используют отвары ромашки, шалфея, коры дуба и других лекарственных трав.
Когда прошло уже больше трёх суток, а отёк всё ещё держится, нужно показаться стоматологу. Это явление возможно, если процедура прошла неудачно или в зону повреждения мягких тканей попала инфекция. Возможно, врач пропишет антибиотики для устранения патологии.
Последствия лечения
Многие виды лечения зубов проводятся с использованием инъекционной анестезии. Незначительное опухание щеки нередко появляется вследствие введения лекарства, но проходит уже через пару часов после того, как пациент уходит из стоматологической клиники.
Если опухоль на щеке сохраняется долго, это может быть следствием того, что каналы были заполнены неправильно, пломба установлена не герметично, и под неё проникают микробы, вызывающее воспаление. До того, как стоматолог осмотрит пациента, можно воспользоваться такими рекомендациями:
- Содовый раствор. Растворяют 1 ч.л. соды в 200 мл тёплой воды. Полоскать ротовую полость можно каждый час.
- Солевой раствор. Растворяют 1 ч.л. в 200 мл тёплой воды. Полощут раз в 1-2 часа.
- Настой из календулы, мяты и шалфея. Смешивают лекарственные травы и настаивают смесь на кипячёной воде на протяжении 20 минут. Полощут с той же интенсивностью, что и первые два раствора.
Содовый и солевой растворы не вызывают аллергических реакций, поэтому их назначают и детям, и взрослым.
Посттравматические явления
Опухоль на лице в области щеки может появиться после травмы зуба или десны. В таких случаях может потребоваться восстановление целостности зуба или накладывание шва на десну. В некоторых случаях раны на слизистой отсутствуют, но внутренние повреждения мягких тканей дают о себе знать отёком щеки.
Для избавления от отёка используют полоскания при помощи содового, солевого или травяных растворов, как и в предыдущем случае.
Прорезывание зубов
Иногда опухоль на щеке сопровождает процесс прорезывания зубов мудрости. Лучше при этом сделать рентгеновский снимок, на котором будет видно направление роста. При очень сильной симптоматике стоматолог делает надрез десневой ткани, чтобы коронка могла прорезаться без проблем, но чаще назначают следующие меры для уменьшения опухоли:
- Раствор перекиси водорода. 1 ст. л. перекиси водорода растворяют в стакане тёплой воды. Применять 4 раза в сутки.
- Гели для прорезывания. Такие средства за счёт охлаждения немного снимают воспаление и убирают отёк. При их использовании нужно отслеживать возможные аллергические реакции.
- Раствор йода и соли. 1 ч.л. соли и несколько капель йода растворяют в стакане кипячёной остывшей воды. Применяют раз в 4 часа.
При любом опухолевом процессе на лице тёплые компрессы не рекомендуются, так как они способны усилить воспаление или увеличить выработку гноя.
Источник: https://zuby-desny.ru/kak-snyat-opuxol-s-lica-ot-zuba/
Шишка на позвоночнике после эпидуральной анестезии — меню, отзывы, причины, таблетки
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Применение в медицине наркоза позволило медикам проводить серьезные операции в условиях обезболивания, то есть пациент не ощущает боль и другие признаки хирургического вмешательства.
Это дает возможность не допустить болевого шока и выполнять операции, способные сохранить жизнь и здоровье пациента. Один из современных методов проведения обезболивания – это эпидуральная анестезия.
Как и при любом медицинском вмешательстве, могут возникнуть осложнения и побочные эффекты, поэтому посмотрим самую распространенную ситуацию, когда болит спина после эпидуральной анестезии.
Такая техника обезболивания проводится для облегчения родовой деятельности, в пластической хирургии и при операциях на брюшной полости.
К последним относят заболевания малого таза, урологические проблемы. Как видно, у эпидуральной анестезии много показаний и связано это с более легким течением, чем при общем наркозе.
Также эпидуральная анестезия считается безопаснее, риск развития осложнений минимален.НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Методика проведения
Техника обезболивания приравнивается к регионарным анестезиям и основана на введении лекарственного вещества в позвоночный столб с помощью катетера, методом прокола. Из плюсов техники то, что пациент находится в сознании, но не чувствует болезненных ощущений в области, на которую приходится обезболивание.
Эффект устранения боли основан на действии лекарственных препаратов-анестетиков, которые, влияя на мышечные ткани, расслабляют их, то есть наблюдается явление миорелаксации.
Именно в позвоночнике находится огромное количество нервных окончаний и спинной мозг, отвечающий за иннервацию тканей и органов, а при воздействии обезболивающим веществом можно смело проводить оперативные манипуляции, не боясь за последствия.
Для достижения максимального эффекта лекарственное вещество вводится не в один, а в несколько позвонков, в основном от 3 до 4.
По специальной игле в область субарахноидального пространства вводится препарат-анестетик, цель которого блокировка нервных окончаний и болевых импульсов спинного мозга.
Чтобы не допустить негативные последствия после эпидуральной анестезии, технику должен выполнять высококвалифицированный врач в условиях полной стерильности.
Боли в спине после эпидуральной анестезии, если не соблюдена техника проведения, может быть связана с повреждением твердых мозговых оболочек в спинном мозге при прохождении иглы в область эпидурального пространства. Подобные осложнения бывают крайне редко, поэтому, чтобы не допустить такого, нужно соблюдать все правила проведения манипуляции как врачом, так и пациентом.
Чтобы ввести лекарство без осложнений, выделяют две техники проведения обезболивания;
- «Висячая капля» — эта методика основывается на введении иглы в часть межостистой связки, после чего происходит удаление манжеты. Происходит размещение на иглу капли средства, которое будет вводиться, или физраствора. С углублением иглы капля не должна отклоняться, пока игла не попадет в желтую связку рядом с эпидуральным пространством. Отрицательное давление вызовет исчезновение капли, что дает сигнал о введении обезболивающего вещества. Методика используется только врачами-профессионалами.
- «Утрата сопротивления» — методика заключается во введении иглы в часть межостистой связки и подключения к мандрену шприца с хлоридом натрия или воздухом. До момента достижения иглой эпидурального пространства врач будет ощущать сопротивление при надавливании на шприц, пока игла не достигнет нужной точки. Метод более распространен и безопасен.
Если соблюдаются все правила, происходит обработка перед операцией кожных покровов и исключаются противопоказания, то наркоз должен пройти без осложнений.
Показания и противопоказания
Так как обезболивание можно проводить в разных частях позвоночного столба, включая шейный отдел, поясницу, то и показаний к его назначению множество. Применяется техника в лечении патологий опорно-двигательного аппарата, таких, как ишиас, грыжи межпозвоночных дисков и другие. Методика пользуется эффективностью в гинекологии, основные показания:
- назначение кесарева сечения или затяжные роды;
- опасность преждевременных, осложненных родов;
- повышенная чувствительность к боли;
- многоплодная беременность.
Техника применяется при необходимости проведения пластических манипуляций, для лечения заболевания почек, органов малого таза.
Чтобы не допустить осложнений, перед проведением манипуляций осуществляется полное обследование пациента, так как существует группа противопоказаний.
К ним относят состояния, когда в составе крови присутствуют бактерии, которые при процедуре могут попасть в спинной мозг или вызвать местную реакцию.
Обезболивание такой техникой не применяется при плохой свертываемости крови, инфекциях кожных покровов или обширных травмах в области введения наркоза. Нельзя выполнять технику при заболеваниях нервной системы – головного и спинного мозга. Перед анестезией выполняется проба на совместимость с анестетиком, и при индивидуальной непереносимости наркоз не применяется.Остальные противопоказания определяет врач, исходя из возраста пациента, его состояния здоровья. Нередко запрещено назначать наркоз при ожирении, сколиозе и повышенном внутричерепном давлении.
Хотя и ходит слух, что при грыже поясничного отдела позвоночника нельзя назначать эпидуральную анестезию, – это мнение ошибочно. Опытный врач сможет ввести лекарство так, чтобы не затронуть участок, поврежденный грыжей. Кстати, нередко эпидуральная анестезия при грыже поясничного отдела необходима для лечения самой грыжи при неэффективности других методик.
Последствия
Рассмотрим распространенную проблему, когда возникает боль в спине после эпидуральной анестезии.
Причин такого состояния несколько, причем, в одних случаях наблюдается сильная боль, в других — пациент может спокойно перетерпеть последствия процедуры.
Тут необходимо установить, с чем связан характер боли – с повреждением кожных покровов или болит позвоночник. Разберем, отчего болит место вмешательства при эпидуральной анестезии.
Как правило, необходимо объяснить пациенту, что наркоз проводится с повреждением тканей и оболочек, что незначительная боль будет присутствовать в первое время — день или два.
Такие состояния не требуют лечения, назначения медикаментов или процедур.
Несмотря на безопасность процедуры, все-таки регистрируются осложнения и побочные реакции. Опасно состояние, когда с уколом заносится инфекция в ткани. Такое бывает редко, но по вине медработника. Поэтому не стоит проводить манипуляции в сомнительных клиниках и медцентрах, чтобы не возникал вопрос, почему болит спина и потом долго лечить последствия.
Занесение инфекции бывает и при соблюдении всех требований, когда катетер находится в позвоночнике больше четырех суток. Если заносится инфекция, у пациента возникают жалобы на сильную боль в спине, которую просто невмочь выдержать, со временем присоединяется боль в голове, приступы головокружения. Воспаление вызывает повышение температуры тела, учащение сердцебиения и слабость.
Спина болеть может долго, и состояние пациента будет ухудшаться. Чтобы не допустить осложнений, нужно обратиться к врачу, который назначит лечение. Из осложнений опасны состояния гнойного эпидурита и абсцесса.
Выделяют и менее опасные последствия. Если процедура проводилась в близости к грыже, то может возникнуть временное обострение болевых ощущений, хотя грыжа не является противопоказанием. Нередко болезненность бывает и в связи с раздражением нервных окончаний при введении анестетика. Боль стихает на протяжении нескольких дней.Ну и, конечно, можно выделить главный фактор – психологический. В литературе и Интернете приводится много статей об опасности техники проведения эпидуральной анестезии, и люди после манипуляции начинают внушать себе, что у них должно что-то болеть. Такой термин носит название «идиоматическая боль», которую внушает человек сам себе.
Так как процедура часто показана женщинам при родах, то болеть спина может не из-за проведения анестезии, а как последствие родов. Роды всегда сопровождаются нагрузками на мышцы, могут возникать разрывы, растяжения, что приводит к болевым ощущениям.
Ответ на вопрос
Остается вопрос: как долго будет болеть спина в норме и что делать? Если симптомы боли не ограничивают движения и после наркоза вернулась подвижность, по нужно подождать два дня. Если симптомы ослабли, то паниковать не стоит. Второй вопрос: может ли не вернуться подвижность после процедуры? Ответ – практически нет, серьезные осложнения, согласно статистике, бывают 1 к 23 тыс случаев.
Врач перед проведением процедуры знакомит пациента с побочными реакциями после анестезии и плюсами методики. При родах вмешательство не оказывает влияние на родившегося ребенка. Из плюсов можно отметить отсутствие болевых ощущений, что благоприятно сказывается на процессе родов или операции. Отсутствуют побочные эффекты, проявляющиеся после общего наркоза.
Отметим последствия. После анестезии может наблюдаться чувство онемения и тяжести в ногах. Из-за влияния на мышцы отмечается дрожь, вызывающая чувство дискомфорта. Использование лекарств понижает цифры артериального давления. Могут возникать временно парестезии, головная боль, боль в спине.
2016-11-02
Источник: https://lfk.sustav-med.ru/simptomyi/shishka-na-pozvonochnike-posle-epiduralnoj-anestezii/
