Ребенок-лимфатик
Содержание
Лимфатики, аллергики и артритики: кто они?
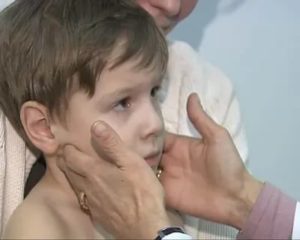
Прежде чем приступать к лечению ребенка, доктора определяют, кто он: лимфатик, аллергик или артритик. Слабое место первого — иммунная система, второй склонен к аллергии, третий — к заболеваниям суставов и нервной системы. Мамочкам эта информация тоже пригодится.
Диагноз по портрету
К этому типу принадлежат склонные к полноте малыши с рыхлой и отечной подкожной клетчаткой и очень белой атласной кожицей прямо-таки молочного оттенка.
Предрасположенность к инфекциям.У таких деток обычно бывает увеличена вилочковая железа (тимус), отвечающая за формирование иммунитета.
То, что железа большая, еще не значит, что она хорошо справляется со своими обязанностями.
Как раз наоборот! Тимус разрастается, чтобы компенсировать своей величиной недостаток активности, который ослабляет защитную систему детского организма и способствует затяжным воспалительным процессам с осложнениями.
Ребенка с лимфатической конституцией нужно оберегать от инфекций, особенно гриппа и ОРВИ. Его организм реагирует на вирусы, как сырые дрова на огонь.
Болеть такой малыш будет долго и, хотя температура окажется невысокой, но зато, нормализовавшись раз, станет повышаться снова и снова. Больше, чем это обычно бывает в таких случаях, увеличатся лимфатические узлы и миндалины, причем к своему исходному размеру они потом будут возвращаться очень медленно.
Что делать? Нарисуйте там, где вздулись шарики лимфоузлов (чаще всего они увеличиваются под нижней челюстью и за ушками крохи), частую йодную сетку концом палочки, обмотанным ватой. Можно приложить к ним на полчаса слегка отбитый капустный лист или шерстяной шарфик в качестве сухого тепла. А вот влажные компрессы в подобных случаях противопоказаны — имейте это в виду!
- Не перекармливайте свое чадо — чем выше вес, тем слабее иммунитет! Почаще бывайте с ребенком на свежем воздухе, закаляйте его, учите плавать, приобщайте к посильной физической активности — такие детки обычно не слишком подвижны, а это плохо отражается на их здоровье.
- Внимательно следите за состоянием носоглотки вашего малыша. Ушко, горлышко и носик — его слабые места, так что наносить визиты ЛОР-врачу вам с ним придется часто. Лучше проводить эти мероприятия в профилактическом режиме, чтобы предотвратить формирование хронического тонзиллита, ринита или гайморита.
- Если кроха заболел, не торопите выздоровление: отвести его в ясельки через неделю вы не сможете. Лимфатику требуется больше времени, чем деткам других конституциональных типов, чтобы справиться с инфекцией и выработать стойкий иммунитет.
Непредсказуемость. С лимфатиком никогда не знаешь, чего ожидать. Ваш малыш может весьма нестандартно отреагировать на прививки и другие совершенно безопасные для других детей препараты и методы лечения. Вы должны быть готовы к тому, чтобы вовремя пресечь нежелательные реакции.
Что делать? Покажите малыша иммунологу и вместе с ним разработайте индивидуальный график вакцинации. Делать прививку вашему крохе можно только на фоне полного здоровья, выждав как минимум месяц после любого заболевания, и обязательно — под защитой противоаллергического средства.
Проблема № 3 — повышенная гидрофильность тканей. Так врачи называют их способность накапливать жидкость. Именно поэтому простудные явления у лимфатиков сопровождаются большой отечностью.
Личико крохи при этом выглядит одутловатым, веки припухают, из-за отека слизистой оболочки нос очень сильно закладывает.
Гортань. Но хуже всего то, что даже небольшая простуда у лимфатика в раннем возрасте может привести к отеку гортани — ложному крупу. Опасность отека гортани у таких малышей — в его внезапном, резком начале и быстром переходе из относительно легкой первой стадии в тяжелую вторую и опасную для детской жизни третью. Обычно это случается вечером или ночью.
Что делать? Чтобы у малыша не возник ложный круп, при первых же признаках респираторной инфекции начните давать ему с профилактической целью детское лекарство от аллергии в возрастной дозировке. Это особенно необходимо мальчикам-лимфатикам: у них такие состояния развиваются чаще, чем у девочек.
Услышав необычно грубый, сиплый, лающий кашель, вы сразу поймете, в чем дело. Отнесите малыша в ванную, открыв кран с горячей водой и душ. Подождите минут пять — вдыхание теплого влажного воздуха должно помочь. Если ребенку не стало легче, вызывайте «скорую»!
Чувствительные аллергики
Диагноз по портрету
У таких малышей обычно бывает плотная кожица слегка сероватого оттенка. Другая характерная примета — более крупные, чем у других детей, сразу бросающиеся в глаза суставчики на пальцах рук. Впрочем, если в младенчестве кроха столкнулся с проблемой упорного диатеза, то и так ясно, что он относится к категории аллергиков.
Чрезмерная реакция. Собственно говоря, именно к ней сводится суть любого вида аллергии. Иммунная система малыша выдает чрезмерный ответ на чужеродное вещество — аллерген, и точно также она реагирует на попавшие в детский организм вирусы. При этом воспалительный процесс вспыхивает так же сильно, как лесной пожар в засуху, очень пугая мамочку.
Температура у маленького аллергика поднимается до высоких цифр, нередко доходя до сорока градусов, и снижается не менее резко, приводя к так называемому кризису — сосудистой реакции с резким падением давления и сердечной деятельности малыша. Его ладошки и подошвы становятся ледяными, губки синеют, кожица покрывается холодным липким потом, возможна потеря сознания.
Что делать? Не позволяйте крохе вставать с постели во время кризиса — это грозит обмороком! Обложите ребенка теплыми грелками, укройте одеялами, принесите чашку крепкого чая и звоните в «Скорую»!
При простуде, гриппе и детских инфекциях обязательно давайте малышу препарат от аллергии — он ослабит патологическую реакцию иммунной системы и не позволит температуре превышать безопасный предел.
Недаром же в состав всех литических смесей, которые вводят детям, чтобы сбить ее, наряду с жаропонижающими препаратами входят десенсибилизирующие, например, димедрол или тавегил, которые уменьшают аллергическую настроенность организма.Аллергический «хвост». Он остается практически после любой инфекции. Это вынужденная расплата за быстро создаваемый агрессивный иммунитет. В первую очередь нужно опасаться астматических реакций, формирования аллергического ринита, который может перейти в хроническую форму, а также пищевой аллергии. Причем начинают они развиваться уже во время болезни.
Что делать?Переведите больного малыша на молочно-растительную диету. Исключите сладкое, кроме зефира, пастилы и мармелада, и то в небольших количествах. Никакого шоколада, красной икры, мандаринов и экзотических фруктов, которые обычно приносят простуженному крохе обеспокоенные родственники!
Апельсиновый сок тоже нужно исключить — это довольно сильный аллерген.
Чтобы вызванный вирусной инфекцией насморк не перешел в аллергический ринит, не закапывайте ребенку сосудосуживающие капли дольше3—5 дней. При более длительном использовании они вызывают обратный эффект.
Лучше научите ребенка точечному массажу, уменьшающему заложенность носа: пусть по мере необходимости разминает круговыми движениями указательных пальцев его крылья.
Держите под рукой специальные капли против аллергического насморка, они могут понадобиться малышу на излете простуды.
Ваш ребенок должен наблюдаться у аллерголога. Обязательно согласовывайте с ним диетические предписания и назначения, сделанные другими врачами, особенно — прием антибиотиков, которые выписывают при гриппе и ОРВИ для профилактики бактериальных осложнений.
И тем более не давайте никаких лекарств малышу сами — это может привести к обострению аллергии.? Не разводите дома фикусы, герань, бегонию, плющ обыкновенный, жасмин мадагаскарский, хризантемы, диффенбахию.
Эти растения могут спровоцировать развитие аллергии у ребенка.
Легковозбудимые артритики
Диагноз по портрету
Высокие худые детки с плоской грудной клеткой, большими круглыми коленками и локотками, которые имеют свойство переразгибаться, когда ребенок вытягивает ручку или ножку, относятся к числу артритиков. Ну или астеников, потому что такое телосложение еще принято называть астеническим, то есть худосочным.
Слабая соединительная ткань. Она оказывается очень растяжимой, поэтому эти детки бывают очень гибкими. Таких охотно берут в балет и гимнастику, но отдавать их туда нежелательно из-за высокой опасности травм.
Ведь слабые связки не оказывают должной поддержки суставам и позвоночнику малыша. К тому же соединительная ткань артритиков имеет общие антигены со стрептококком, а потому может пострадать после вызванной им инфекции — фарингита, ангины или скарлатины.
В этом случае включается аутоиммунный механизм, ведущий к развитию ревматизма, от которого страдают детские суставы и сердечко.
Что делать? При подозрении на стрептококковую инфекцию нужно сделать бактериологический анализ (взять мазок из горлышка) и пролечить малыша специально подобранным антибиотиком, который назначит врач.
Температурный «хвост». Он не редко надолго остается у таких деток на память о перенесенной простуде. Специалисты называют это явление термоневрозом. Температура повышается не слишком сильно — всегото 37 °С с небольшим: такое состояние называется субфебрилитетом.
Вроде бы волноваться мамочке не из-за чего: ребенок чувствует себя нормально, разве что немного бледный, капризный, ест плоховато и быстро устает, но ведь после гриппа такое бывает! Если обследование показывает, что никакой инфекции нет, значит дело в термоневрозе. ВАШИ ДЕЙСТВИЯ.Следите, чтобы малыш жил по режиму и не отказывался от дневного сна.
Кстати, в отличие от лихорадки инфекционного происхождения, когда ребенка переводят на домашний режим и запрещают контактировать с другими детьми, при термоневрозе в ясельки и садик ходить можно, только убедитесь, что малыш чувствует себя там комфортно!
Что делать? Покажите свое чадо детскому неврологу, а точнее — вегетологу: так называют специалиста, который занимается патологией вегетативной нервной системы. Она отвечает за вегетативные («растительные») функции — те, которыми ни дети, ни взрослые сознательно управлять не могут.
Например, работой внутренних органов, тонусом сосудов и температурой тела. Ее регуляция расстраивается под действием вирусов, ослабляющих нервную систему и приводящих к развитию так называемого астеновегетативного синдрома.
Укрепят нервную систему ноотропные (питающие головной мозг) препараты, а также иглотерапия (12—15 сеансов), нормализующая тонус периферических сосудов, массаж и закаливающие процедуры.
Возбудимая нервная система. Простудившись, артритики обычно быстро выздоравливают. Температура у них держится2—3 дня и никогда не бывает чересчур высокой. Это большой плюс.
Минус в том, что во время болезни они бывают очень капризными и несговорчивыми, изводят мамочек своей несговорчивостью, отказываются пить лекарство, парить ножки, полоскать горлышко, не хотят лежать в кроватке.
Возбудимая нервная система крохи реагирует на вирусную инфекцию всплеском гиперактивности, которая сохраняется еще какое-то время после выздоровления.
Что делать? Во время болезни и в первые 2 недели после нее заваривайте малышу чай с мятой и успокаивающие травы (корень валерианы, траву пустырника, зверобоя, шалфея, ромашки).
Имейте в виду: двигательную активность артритиков ни в коем случае нельзя ограничивать — это ведет к заболеваниям суставов! Конечно, когда ребенок простужен, ему лучше оставаться в постели, но в остальное время он должен иметь возможность беспрепятственно выплеснуть свою бурную энергию.
Мнение редакции может не совпадать с мнением автора статьи.
Источник: https://www.moirebenok.ua/toddler/limfatiki-allergiki-i-artritiki-kto-oni/
Дети-лимфатики: кто это, заболевания лимфатической системы у детей

Эндокринолог высшей категории Анна Валерьевна
41283
Дата обновления: Март 2020
Существует древняя классификация, согласно которой всех людей в мире можно разделить на три типа. Так, есть лимфатики, артритики и аллергики.
Данное распределение производится на основе некоторых конституциональных особенностей человека, а установив тип ребенка, можно понять, к каким болезням у него ярко выраженная склонность, как они будут протекать.
Это дает возможность выстроить определенную тактику, сформировать правильный образ жизни и распорядок дня, чтобы избежать развития таких заболеваний. С возникновением иридодиагностики выяснилось, что люди с разными типами конституции имеют и различное строение радужной оболочки глаза.
Что такое иридогенетические типы?
С помощью иридодиагностики (метод, в котором диагностика проводится по обследованию радужной оболочки глаза) можно понять, к каким болезням у человека ярко выраженная склонность и как они будут протекать
Даже с учетом того, что радужка глаза строго индивидуальна, а количество структурных комбинаций, указывающих на конституциональные особенности, бесконечно, удалось выделить некоторые общие типы. Так, различают 3 иридогенетических типа:
- Радиальный. Радужка походит на раскрытый веер, который состоит из одинаковых трабекул (пластинок), хорошо подогнанных друг к другу. Радиальная радужка указывает на крепкое здоровье, сильную конституцию. Если наблюдается извитость радиальных трабекул, то это относится к отдельному подтипу, который называется радиально-волнистым.
- Радиально-гомогенный. Данный вид подразделяется на два подвида. Первый называется гомогенным и характеризуется густо пигментированной, будто бархатистой, поверхностью радужки. Также свидетельствует о крепком здоровье. Второй тип – собственно радиально-гомогенный, отличается радиально исчерченным зрачковым поясом, помимо такой же густой пигментации.
- Радиально-лакунарный. Здесь отмечается неплотная строма радужки: часто она истонченная, а по её поверхности рассеяны листовидные впадины – лакуны. Их количество может быть разным, и неважно, сколько лакун: несколько одиночных впадин или много глубоких, радужка все равно будет относиться к радиально-лакунарному типу.
Также данный вид может быть представлен иным рисунком: поверхность радужки будто “побита градом”, строма выглядит истерзанной с хаотичным расположением трабекул. Такой вид радужки свидетельствует о слабом физическом здоровье, склонности к болезням или дисфункциям.
Приведенная классификация является несовершенной, ведь не существует чистых иридогенетических типов.
На практике почти не встречается чистый гомогенный тип, а слабо пигментированная радужка вообще не входит ни в один вид или подвид.
Кто такие лимфатики и основные признаки данного типа
Наиболее ярко любые типы конституции, в том числе и лимфатики, проявляются в возрасте 2-3 лет. К этому типу относят малышей, склонных к полноте, с рыхлой подкожной структурой. Кожа у них белая, с молочным оттенком.
Если говорить о чистом лимфатическом подтипе, то он характеризуется серо-голубыми, светлыми, ненасыщенными тонами радужной оболочки. Особенностью лимфатиков является реактивность лимфатической системы, максимально проявленная в возрасте от 3 до 5 лет.
Типичный портрет ребенка-лимфатика: бледный, полный голубоглазый или сероглазый малыш с постоянным насморком, легким кашлем и больным горлом. Его кожа кажется прозрачной. Он часто и подолгу болеет.Но лимфатики имеют огромное преимущество: несмотря на обширный букет детских болезней, они перерастают их все. Чем старше становится лимфатик, тем реже он болеет.
Характерным для лимфатиков является иммунологический показатель – снижение лимфоцитов Т и В на фоне относительного или абсолютного лимфоцитоза. Скорость созревания таких лимфоцитов снижена, а их ферментный статус нарушен. Отмечается также активность лейкоцитов фагоцитарного типа и склонность к нейтропении.
Особенности организма и типичные заболевания
У лимфатиков наблюдается склонность к аллергиям
Часто у представителей данного типа увеличиваются шейные, подчелюстные и заушные лимфоузлы – это особенности лимфатической системы у детей-лимфатиков. Как правило, узлы небольшого размера, подвижные, а их пальпация не доставляет никаких неприятных ощущений. Такие лимфатические узлы могут не исчезать годами.
Вилочковая железа (тимус) у лимфатиков увеличена, но недостаточно активна. Этим и объясняется слабость иммунитета у таких детей, склонность к вялотекущим заболеваниям.
На фоне простудных заболеваний лимфатики могут страдать от:
- лимфаденита;
- гипертрофии миндалин, аденоидов;
- хронических аденоидитов и тонзиллитов и др.
Для лимфатиков характерна высокая уязвимость слизистых оболочек. В детском возрасте наиболее ярко выражены проблемы носоглотки и верхних дыхательных путей, а также мочевыводящих путей. Для взрослых характерно поражение половой системы и ЖКТ.
У некоторых лимфатиков наблюдается склонность к иммунологическим заболеваниям – ревматизму, аллергиям, коллагенозам. Подавляющий процент диспансерной группы представлен часто именно лимфатиками. Причиной этому является их низкая устойчивость к инфекционным поражениям, склонность к затяжному, волнообразному течению воспалительных процессов.
Как сохранить здоровье ребенку-лимфатику?
Рассмотрим эффективные методы профилактики встречающихся у ребенка-лимфатика болезней:
- Не следует перекармливать ребенка, поскольку чем больше он будет весить, тем слабее у него будет иммунитет. Также необходимо часто гулять с лимфатиком, приобщать его к активному времяпровождению, подвижным играм. Обычно эти дети не слишком подвижны, что также негативно отражается на иммунных силах организма.
- Отслеживайте состояние носоглотки ребенка, лучше посещать ЛОР-врача в профилактических целях. Уши, нос и горло – слабые места организма лимфатика, а потому лучше предупредить, чем лечить гайморит, тонзиллит, ринит или другие подобные болезни. Часто они могут переходить в хроническую форму, потому здесь важна быстрая реакция родителей.
Не следует торопить выздоровление лимфатика. Моральное давление на ребенка или чрезмерный домашний уход могут только усугубить положение. Тот факт, что таким детям нужно больше недели на выздоровление от ОРВИ, является нормой.
Также следует быть готовыми к непредсказуемой реакции организма ребенка на стандартное лечение или прививки. Чтобы выработать стойкий иммунитет, представителям данного типа требуется больше времени.
Аллергические реакции на лекарства – не редкость для лимфатиков. Не пренебрегайте любыми проявлениями и симптомами – запишитесь на прием к терапевту или иммунологу.
Прививки следует делать только полностью здоровому лимфатику, лучше выждать 1 месяц с момента последнего заболевания.
Дети с таким конституциональным типом склонны к повышенной гидрофильности тканей – способности накапливать жидкость. Поэтому во время простудных заболеваний проявляется отечность век, некоторая одутловатость, а нос очень сильно закладывает. Большую опасность представляет ложный круп – отек гортани.
Чтобы избежать сложного и опасного для жизни ребенка синдрома, следует давать ему противоаллергические лекарства в назначенной врачом возрастной дозировке.
Ложный круп при простуде чаще всего проявляется вечером или в ночное время. Потому состояние ребенка следует контролировать постоянно!Если вы услышали необычный грубый и сиплый кашель, ребенка нужно доставить в ванную комнату, открыть горячую воду и дать подышать ему теплым влажным воздухом несколько минут. Если облегчения не наступило, необходимо вызвать “скорую помощь”!
Стоит ли делать иридодиагностику?
Официальная медицина ставит под сомнение эффективность иридодиагностики
Раньше терапевты делали соответствующие пометки в карточках своих маленьких пациентов, так что любой их коллега понимал, с какими особенностями пациента он столкнулся. Так, на карточке лимфатика стояла пометка “лимфатико-гипопластический диатез”.
В современной медицине такая практика отсутствует. А потому молодые мамы, пообщавшись друг с другом, задумываются о том, следует ли им делать иридодиагностику для своего малыша.
Это индивидуальный выбор каждого, но следует учитывать, что ученые так и не подтвердили того факта, что результаты определения типа конституции ребенка по радужной оболочке глаза корректны. Потому особого смысла обращаться к специалистам по иридодиагностике нет, особенно учитывая, что некоторые “профессионалы” берут за такие услуги около 10 000 рублей.
Источник: https://limfouzel.ru/zabolevaniya/limfatiki/
Первые признаки наличия лимфомы у ребенка

Диагноз «лимфома» у детей встречается крайне редко. По медицинской статистике только 1 ребёнок из 1000 подвержен патологии. Многое в развитии заболевания зависит от своевременного распознавания симптомов недуга, раннего обращения к специалистам.
Выявить болезнь достаточно сложно, на начальной стадии она не проявляет явных признаков поражения лимфатической системы.
Помочь ребёнку справится с патологией, вовремя заметить первые симптомы лимфомы, узнать о современных методах борьбы с заболеванием поможет статья.
Что такое лимфома и какая она бывает – формы и стадии
Заболевание относится к онкологическим, представляет ряд злокачественных процессов в организме. Толчком для развития лимфомы у детей становится активное деление видоизменённых лимфоцитов. Итогом деления становится появление новообразования в тканях лимфы или в других участках детского организма.
Патологию подразделяют на 2 основных вида, от которых зависит дальнейшее протекание болезни. В первом случае заболевание активно развивается, сопровождается бурной яркой симптоматикой, стремительным ростом опухоли, ранним появлением метастаз. Во второй ситуации патология не имеет стремительного роста, на ранней стадии присутствуют стёртые признаки, врачи чаще говорят о благоприятном исходе.
Изначально поражается одна клетка, которая со временем приводит к мутации всего организма. Дети начинают отставать в развитие, жаловаться на слабость, боли, плохое настроение. Обычно родители замечают признаки патологии в возрастном периоде от 3 до 6 лет.
Важно знать! По медицинской статистике, необходимо начать лечение заболевания в течении 5 лет с его начала, чтобы иметь благоприятный исход. В прогнозе жизни при лимфоме огромную роль играет время. Запущенные стадии недуга часто заканчиваются печально.
Причины развития болезни у ребенка
Когда родители узнают о страшном диагнозе, возникают мысли о причинах развития недуга. Многих интересует, какие факторы могли привести к нарушению в работе лимфатической системы. Иногда лечение и дальнейший прогноз жизни малыша зависит от причин, сыгравших гласную роль в наступлении заболевания.
На сегодняшний день врачи говорят о комплексе факторов, влияющих на развитие лимфомы. К мутации клеток способны привести следующие причины:
- неблагоприятные условия во время вынашивания беременности (проживание в опасной экологической среде, курение, алкоголь, приём лекарств);
- воздействие радиоактивного излучения на малыша;
- наличие вируса Эпштейн-Барра у матери;
- воздействие канцерогенов;
- наличие в роду заболеваний крови (лейкоз, лимфома у взрослых и т.д.);
- генетические мутации во время беременности (например, синдром Дауна).
Доказано, болезнь чаще поражает малышей, начиная с 3 летнего возраста. У младенцев она встречается крайне редко.
Врачи говорят о большем риске развития патологии на протяжении дальнейшей жизни ребёнка. Это возможно в ситуации, когда в семье были случаи заболевания или имеется воздействие вышеперечисленных факторов. Таким малышам стоит проходить специальные обследования каждый год, чтобы не упустить развитие патологии.
Симптомы лимфомы у детей и диагностика
Разобрать симптомы болезни тщательно важно, чтобы вовремя предупредить и остановить её развитие. Признаки всегда зависят от вида патологии, стадии протекания и сопутствующих заболеваний. Если у малыша будет агрессивная форма лимфомы, родители смогут заметить её проявления гораздо раньше.
Обратите внимание! Некоторые признаки этой болезни могут встречаться и у других патологий, не имеющих отношение к онкологическим проблемам. Важно при наличие у ребёнка симптоматики, присущей раку лимфатической системы, не начинать самостоятельное лечение. В первую очередь следует пройти необходимое обследование и исключить или подтвердить диагноз.
На начальной стадии развития могут преобладать следующие симптомы.
- Усталость. Разрастающаяся опухоль приводит к нарушению в работе практически всех систем организма. Это негативно сказывается на общем состоянии маленького пациента. Усталость, апатия проявляются не только после активной деятельности. Ребёнок начинает вести более пассивный образ жизни, жалуется на плохое настроение и слабость после сна, уроков, посещения общественных мест, прогулки. Симптом доходит до состояния хронического и часто принимает обманчивую форму начала простудного заболевания.
- Сонливость. Помимо усталости, малыш начинает постоянно стремиться ко сну. Ему кажется, что ночного и дневного отдыха недостаточно. Иногда дети засыпают буквально на ходу. Такой симптом врачи связывают с частым сопутствующим заболеванием – анемией. Рак крови развивается около 40% детей на первой стадии лимфомы и достигает 67% на второй. Явным признаков анемии может стать бледность кожных покровов.
- Апатия, потеря интереса к жизни. Если ребёнок раньше с активностью и радостью стремился к познанию нового, прогулкам со сверстниками, походу в развлекательные места, теперь предложения такого рода не вызывают восхищения. Дети становятся пассивными, безразличными к окружающим проявлениям. Это происходит по причине разрастающейся интоксикации организма. Она мешает получать радость от жизни. Больного могут мучить тошнота, головне боли, зуд и т.д.
- В связи с интоксикацией организма, у ребёнка начинает проявляться кожный зуд. Симптом присущ многообразию заболеваний, поэтому стоит учитывать дополнительные признаки. Отличительной чертой лимфомы считается отсутствие высыпаний на теле. Обычно на том месте, где ребёнок чувствует зуд не имеется никаких проявлений патологии. При частом, активном почёсывании могут появляться специфические синяки ссадины.
На более поздней стадии начинают проявляться следующие признаки:
- Озноб. Он беспокоит маленького больного не только во время сна, но и в течение дня. Ребёнок начинает замечать холодный пот при различного рода занятиях, жаркой погоде.
- Увеличение лимфатических узлов – явный и прямой признак недуга при сочетании сопутствующих. В начале развития опухоли они способны достигать до 2 см. Во время пальпации они могут не приносить дискомфорта и боли. Когда узлы достигают в размере 6-7 см, они начинают соединяться между собой. На данной стадии развивается болезненность. Чаще подвержены увеличению лимфатические узлы на шее, затылке, над ключицами и под мышками.
- Снижение веса. Оно происходит планомерно и не связано с употреблением разного рода пищи. Симптом характерен для всех онкологических патологий.
- Повышение температуры тела. Данный признак начинает развитие, как только появляется интоксикация организма. Не обязательным условием должно быть значительное повышение температуры. Она может достигать 37 – 37,5 градусов на начальном этапе. Именно поэтому часто лимфому на ранней стадии путают с простудой.
- Боль. Она может возникать в суставах, мышцах, голове. Такое проявление так же говорит об интоксикации. Опухоль разрастается, вносить изменения в жизнь ребёнка, в его организм в целом. Необходимо вовремя реагировать на проявления боли систематического характера.
- Увеличенная селезёнка. Симптом можно прощупать самостоятельно на довольно серьёзной стадии патологии. Орган будет пальпироваться под последним ребром. Увеличение селезёнки приводит к болям в области живота, так как разросшийся орган давит на ЖКТ. Локализация неприятного симптома внизу живота с левой стороны.
Диагностировать лимфому можно несколькими способами. Обязательным условием считается ряд лабораторных исследований:
- анализ крови;
- ретген;
- УЗИ.
В ходе диагностики для уточнения стадии патологии могут потребоваться дополнительные методы исследования. Это: МРТ, ПЭТ, биопсия, трепанобиопсия. Перед тем как начать терапию, пациенту в обязательном порядке должны проверить сердце посредством ЭКГ, провести диагностику обмена веществ. На поздней стадии могут развиваться осложнения, проявляющиеся дополнительной симптоматикой.
Прогноз продолжительности жизни ребенка
Медицинские данные приводят благоприятную статистику, по которой 95 малышей из 100 успешно избавляются от лимфомы, если терапия начата вовремя.
Однако специалисты рекомендуют родителям всегда быть внимательными к состоянию малыша, болезнь имеет высокий риск рецидивов. При раннем повторении выживаемость будет зависеть от сопротивляемости детского организма, стадии и вида болезни, сопутствующих заболеваний.
Продолжительность жизни ребёнка зависит напрямую от ранней диагностики, своевременного лечения. Лимфому возможно победить полностью, если начать лечение как можно раньше.
Как и чем лечат лимфому у детей
Терапия напрямую зависит от стадии недуга, вида. На начальной стадии, когда нет внушительных размеров опухоли и метастаз, врачи могут порекомендовать медикаментозное лечение. Применяется целя группа препаратов, помогающих блокировать рост негативных клеток, нарушить процесс их деления. Каждый пациент проходит полихимиотерапию.
Если лекарственная терапия не даёт положительных результатов, на помощь приходит лучевая терапия. С помощью облучения, в большинстве случаев, получается добиться стойкой ремиссии. Химиотерапия может не потребоваться, когда хирург принимает решение об удалении узлов. Между курсами всегда должен проходить перерыв минимум в 14 дней.
Лимфома – страшная болезнь, распознать которую довольно нелегко на начальной стадии. Продолжительность жизни малыша, ход заболевания зачастую зависят от своевременно принятых действий.
К сожалению, на сегодняшний день нет мер профилактики для предотвращения развития лимфомы. Специалисты дают общие рекомендации, заключающиеся в частых ежедневных прогулках, правильном питании, профилактических осмотрах у врачей, позитивных эмоциях, соблюдении режима дня.
Они помогут ребёнку расти здоровым и противостоять неприятным условиям окружающей среды.
Источник: https://furunkul.com/opuhol/limfoma-simptomyi-u-detey.html
Воспаление лимфоузлов у детей
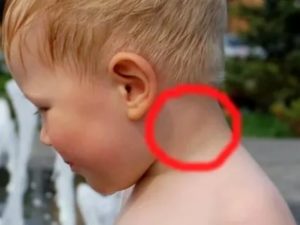
Лимфаденит (воспаление лимфатических узлов) — это один из признаков различных заболеваний, который при отсутствии внимания со стороны родителей и врача (педиатра или узкого специалиста) может привести отрицательным последствиям для организма ребенка.
Этот симптом развивается при патогенном воздействии на организм ребенка инфекционного агента и при возникновении воспалительных процессов в разных органах, что часто приводит к снижению иммунитета и осложненному течению болезни.
Лимфоузлы — защитные барьеры организма ребенка
Лимфоузлы являются периферическими органами лимфатической системы.
Они выполняют функцию фильтров для лимфы, поступающей из разных частей тела, и считаются защитными барьерами организма.
Именно поэтому лимфаденит в большинстве случаев не является самостоятельными заболеванием, но считается значимым симптомом развития воспалительного процесса в организме малыша.
Лимфатические узлы расположены возле кровеносных и лимфатических сосудов и представляют собой овальные или округлые образования от 5 до 15 миллиметров в диаметре.
Такое расположение лимфоузлов позволяет организму создавать барьер, и являются «ловушкой» для различных вирусов, патогенных микроорганизмов и грибков.
Проникновение инфекционных агентов или других патогенных факторов в лимфатические узлы по лимфатическим или кровеносным сосудам потенцирует производство агрессивных иммунных клеток (Т-лимфоцитов — киллеров), которые начинают бороться с инфекцией.При этом происходит увеличение размеров и болезненность лимфоузлов.
В зависимости от локализации инфекционно-воспалительного процесса увеличиваются различные группы лимфоузлов:
- подчелюстные;
- шейные;
- надключичные;
- подмышечные;
- бедренные;
- локтевые;
- подколенные;
- паховые лимфатические узлы.
Также могут воспаляться лимфатические узлы, расположенные в грудной полости, расположенные в области легких:
- бронхопульмональные;
- внутригрудные.
Лимфоузлы брюшной полости:
- парааортальные;
- брыжеечные;
- подвздошные.
Формирование и морфология лимфатической системы
Формирование лимфатической системы у детей после рождения окончательно не завершено, а ее дифференцировка продолжается до начала полового созревания.
Свою защитную функцию в виде активной реакции на проникновение в организм патогенных агентов лимфоузлы начинают выполнять с трех месяцев жизни, но после полутора лет этот процесс на некоторое время приостанавливается, что и объясняется наличием большого количества гнойных осложнений инфекционно-воспалительных процессов в этом возрасте, а также генерализацией инфекций.
Дети до года имеют определенные особенности лимфатической системы:
- новорожденных капсула лимфатических узлов тонкая с недостаточным развитием туберкул, поэтому узлы у детей грудного возраста мелкие, имеют мягкую консистенцию и при пальпации практически не определяются;
- после шести месяцев у детей происходит увеличение размеров и количества лимфатических узлов;
- у годовалых малышей можно прощупать (пальпировать) все группы лимфоузлов, но и в этот период формирование лимфоузлов у детей полностью не завершено – на месте клапанов расположены перетяжки.
- к трем годам соединительная капсула лимфоузлов становится ярко выраженной;
- только в 7-8 лет в лимфатических узлах происходит формирование туберкулы и разветвления дополнительных лимфатических сосудов.
Наиболее сильным барьером для различных вирусов и бактериальных возбудителей лимфатические узлы считаются в возрасте от 5 до 7 лет, поэтому часто воспалительная реакция в них развивается именно в этом возрасте.
К 8-9 годам проявляется полное взаимодействие всех органов иммунной системы, и организм ребенка приобретает способность полностью подавлять инфекционный процесс внутри лимфатического узла, а нагноения в них возникают намного реже.
Увеличение лимфатических узлов у детей при различных заболеваниях
Увеличение лимфоузлов в виде выпуклости в любой области является первым тревожным сигналом для родителей.
Также появляются другие симптомы:
- болезненность, особенно при нажатии;
- уплотнение лимфоузлов.
Иногда развивается их гнойное воспаление, которое сопровождается:
- покраснением кожи в области воспаления (вокруг лимфатического узла и/или непосредственно над ним);
- постоянная и сильная, пульсирующая боль в лимфоузлах;
- они сливаются друг с другом и спаиваются другими тканями, которые расположены неподалеку и становятся неподвижными.
Также гнойный лимфаденит сопровождается:
- повышением температуры тела;
- головной болью;
- общей слабостью и сонливостью.
Виды лимфаденитов
Воспаляться может:
- один лимфатический узел (локальный лимфаденит);
- группа лимфоузлов (региональный лимфаденит);
- все лимфоузлы одновременно.
Также выделяют:
неспецифический и специфический лимфаденит.
Неспецифический лимфаденит развивается при воздействии возбудителей, опасных только при определенных условиях:
- стрептококков;
- кишечной палочки;
- стафилококков;
При воспалительном процессе с участием более опасных микроорганизмов или вирусов (туберкулеза, ВИЧ, сифилиса) развивается специфический лимфаденит.
При определенных условиях лимфаденит может быть и первичным заболеванием, когда проникновение инфекции и развитие воспаления происходит непосредственно в лимфатических узлах, минуя внутренние органы и сосуды.
Это происходит:
- при возникновении ран, царапин;
- при тяжелом течении пеленочного или аллергического дерматита;
- при экзематозных поражениях кожи с присоединением гнойных осложнений;
- при других видов нарушения целостности кожи и слизистых.
В детском возрасте лимфоузлы часто воспаляются при кошачьих царапинах, фурункулах.
Также в детском возрасте встречаются случаи, когда причиной увеличения и воспаления лимфатических узлов являются злокачественные образования.
При этом лимфоузлы имеют функцию «биологического фильтра» и не позволяют раковым клеткам активно разноситься по организму.
Лимфадениты при инфекционных и воспалительных заболеваниях
В детском возрасте простудные и вирусные заболевания развиваются достаточно часто, при этом увеличиваются и воспаляются разные группы лимфоузлов.
Переднешейные и подчелюстные лимфатические узлы воспаляются при инфекционно-воспалительных заболеваниях:
- носоглотки (назофарингит, фарингит, тонзиллит, аденоидит);
- гортани (ларингит, ларинготрахеит);
- верхних дыхательных путей (трахеит, бронхит).
Эти заболевания вызываются:
- патогенными микроорганизмами (стрептококками, стафилококками, клебсиеллой, протеем, гемофильной или кишечной палочкой, дифтероидами, пневмококками);
- вирусами (гриппа, парагриппа, аденовирусами, риновирусами и возбудителями риносинцитиальной инфекции);
- сочетанной микрофлорой.
Увеличение этих групп лимфатических узлов сопровождается:
- вялостью, слабостью;
- головной болью;
- другими симптомами интоксикации (беспокойством и срыгиваниями у детей до года);
- кашлем;
- насморком;
- першением и болью в горле;
- слезотечением;
- повышением температуры тела;
- осиплостью голоса.
Околоушные и заушные лимфоузлы увеличиваются:
- при воспалении наружного, среднего и внутреннего уха (отитах, лабиринтитах);
- при стрептококковой ангине;
- при экземе наружного уха;
- при аллергическом диатезе;
- при фурункулезе волосистой части головы;
- при педикулезе.
Лимфоузлы подбородочной зоны воспаляются:
- при инфекционно-воспалительных заболеваниях ротовой полости (афтозном стоматите, гингивите);
- при гнойном воспалении нижней губы;
- при распространенном кариесе, абсцессе зуба.
Увеличение и воспаление паховых лимфатических узлов развивается:
- при инфекционно-воспалительных заболеваниях мочевыводящих путей и почек (цистите, уретрите, пиелонефрите, пиелите);
- при воспалениях половых органов (аднекситах, кистах яичников и яичек, орхитах);
- при различных воспалениях нижних конечностей (в мышцах, суставах, костях и на коже);
- при распространенном фурункулезе бедер и ягодичной области.
Также паховый лимфаденит может наблюдаться при длительных вялотекущих и малосимптомных гнойных воспалительных процессах в брюшной области:
- при аппендицитах;
- при перитонитах;
- при абсцессе почки или кишечника;
- при нагноении кист или спаек.
Увеличение лимфоузлов в брюшной полости (мезаденит) развивается при наличии воспалительных процессов, вирусной или бактериальной инфекции пищеварительного тракта:
- при аденовирусной инфекции;
- при паротите;
- при инфекционном мононуклеозе.
Он характеризуется выраженными, мигрирующими болями в животе.
Тактика родителей при воспалении лимфоузлов у ребенка
При воспалении лимфоузлов у детей необходимо определить причину развития патологического процесса на основании:
- анализа жалоб;
- клинического обследования ребенка;
- лабораторных анализов (клинические и серологические анализы мочи, крови);
- при необходимости инструментальных методов (УЗИ лимфоузлов и/или органов брюшной полости, таза, рентгенологического исследования органов грудной клетки, а также пункция и биопсия пораженного лимфоузла).
Лечение нужно начинать немедленно, но терапия должна проводиться по назначению врача и под его контролем.
Часто родители начинают с самолечения:
- прогревания воспаленных лимфатических узлов;
- приема противовоспалительных лекарственных средств и антибиотиков.
В данном случае важно знать, что любые согревающие процедуры могут привести к возникновению и прогрессированию гнойных осложнений и даже генерализации инфекционного процесса.
Кроме этого необоснованный прием различных лекарственных препаратов может привести:
- к стойкому снижению иммунологической реактивности организма ребенка;
- к присоединению грибковых и бактериальных инфекций;
- к развитию дисбактериоза.
При развитии лимфаденитов родители не должны оставлять без внимания этот патологический симптом и как можно раньше предоставить возможность диагностики специалистам для своевременного и адекватного назначения лечения.
врач-педиатр Сазонова Ольга Ивановна
Источник: https://zen.yandex.ru/media/id/5d3aa980b96cfd00adb0bf09/5d4a9598d4f07a00ad62b4ef
Особенности детей-лимфатиков. Как поддерживать их здоровье?
Современные методы диагностики заболеваний поражают своим разнообразием. При этом, выявление многих болезней затруднено, так как каждый организм реагирует на внешние раздражители по-своему. В последнее время популярность набирает такой метод, как иридодиагностика. Суть его – выяснение индивидуальных особенностей и определение физиологического типа по радужной оболочке.
Что такое иридогенетические типы
Иридогенетический тип – набор врожденных внутренних состояний организма, который можно определить по радужке человека.
Типирование проводят под специальным осветительным устройством. После чего составляются электронные карты радужки. На картах отображается множество зон, каждая из которых ответственна за свою систему органов. Манипуляция эта безболезненная и быстрая.
В зависимости от текстуры радужки различают три основных типа: лимфатический, гематогенный и нейрогенный.
- Лимфатический тип – характеризуется общей повышенной реактивностью иммунной системы человека, но при этом уменьшенной продукцией иммуноглобулинов А. Они присутствуют на слизистых оболочках, и служат первичным звеном защиты. Вследствие этого, повышается чувствительность к инфекционным болезням носа, горла, желудочно-кишечного тракта, мочевой и половой систем.
При этом, радужная оболочка светлых оттенков – голубого, серого. Имеет радиальную исчерченность.
- Для гематогенного типа характерно, наоборот, пониженная реакция иммунной системы на раздражители. Проявляется это аденитами, увеличенными лимфатическими узлами, склонностью к респираторным инфекциям. Плюс такие пациенты страдают пониженным содержанием микроэлементов в крови.
Радужка радиально исчерченная, темно-коричневого, бордового и коричневого цвета.
- Нейрогенный тип. Радужка волнисто исчерченная, как правило светлых оттенков.
При обращении к врачу такие люди жалуются на заболевания нервной (головные боли, нарушения сна) и психической систем.
Как сохранить здоровье ребенку-лимфатику
Во-первых, у ребенка может возникнуть неожиданная реакция на вакцины. Для того, чтобы избежать этого неприятного инцидента, необходимо проконсультироваться с врачом-иммунологом и составить индивидуальный календарь прививок.
Во-вторых, наблюдать за состоянием горла и ротовой полости малыша. Так как эти места самые чувствительные, при небольшом покраснении или раздражении можно проводить полоскания отваром трав. Еще необходимо следить за гигиеной полости рта, так как многие воспаления начинаются именно из-за нарушения правил гигиены.
В-третьих, важно корректирование избыточного веса. Для ребенка значимо правильное и сбалансированное питание. Чем ниже физическая активность и выше вес, тем слабее иммунная система.
Поэтому должны быть частые непродолжительные прогулки на свежем воздухе, занятия в спортивных секциях, то есть все мероприятия, направленные на увеличение подвижности и закаливания ребенка.
Закаливание для детей лимфатиков допустимо (по рекомендациям доктора Комаровского), но медленное и мягкое. Для того, чтобы ребенок не заболел, а повышал стойкость иммунитета.
Источник: https://prolimfouzel.ru/timus/limfatik.html
