Полип это рак?
Содержание
Опухоли желудка
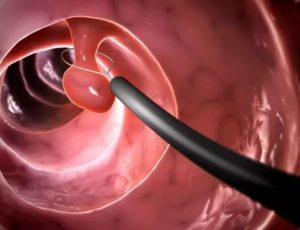
Под полипами желудка понимают различного происхождения доброкачественные опухоли, выступающие в его просвет . Выделяют аденоматозные полипы, считающиеся истинными новообразованиями, и гиперпластические (регенераторные) полипы.
Аденоматозные полипы (аденомы) — доброкачественные опухоли из железистого эпителия, образующие папиллярные и/или тубулярные структуры с различной степенью клеточной дисплазии и атипии.
Эти полипы в желудке встречаются редко и имеют высокий потенциал к малигнизации, как и полипы толстой кишки. Показано их эндоскопическое удаление или резекция желудка (удаление части желудка).
Частое сочетание аденоматозных полипов желудка и толстой кишки требует проведения диагностической колоноскопии.
Гиперпластические полипы не относятся к истинным доброкачественным опухолям. Они являются следствием дисрегенераторных процессов, обычно возникающих на фоне хронического активного НР гастрита.
Полипы желудка часто выявляются при эндоскопическом исследовании. Их биопсия и удаление являются обязательными для выявления раннего рака желудка.
Все больные после удаления полипов желудка в отдаленные сроки подлежат диспансерному наблюдению с проведением повторных эндоскопических исследований 1—2 раза в год.
РАК ЖЕЛУДКА
Заболеваемость раком желудка в различных странах разная. В последние десятилетия отмечается тенденция к снижению количества заболевших. Рак желудка занимает четвертое место в структуре смертности среди всех злокачественных новообразований.
Одинаково часто болеют мужчины и женщины, наиболее часто в возрасте 60 лет и старше. Ведущая причина возникновения не выявлена. Нередко развивается на фоне хронического гастрита, ассоциированного с HP, но роль НР в развитии рака окончательно не уточнена.
Развивающаяся при этом атрофия и дисплазия слизистой, рассматриваются как предраковые состояния. Рецидивирующая и, особенно, длительно не рубцующаяся язва являются основанием для проведения повторной эндоскопии и прицельной биопсии.
К предраковым заболеваниям относят также аденоматозные полипы желудка, которые встречаются достаточно редко. Отмечается прямая зависимость количества заболевших и уровня их жизни (5 к 1). У пациентов, перенесших ранее операции на желудке, в 4 раза возрастает риск возникновения рака.Доброкачественная язва желудка не является предраковым заболеванием. Наиболее часто РЖ локализуется в антральном отделе (60—70%), реже на малой кривизне (10-15%), в кардиальном отделе в 8—10%. Рак желудка подразделяется по форме роста:
- полиповидная форма с выраженным ростом в просвет желудка;
- в виде изъязвления с четкими границами и валикообразным краем;
- язвенно-инфильтративная форма;
- диффузная, тотальная форма поражения желудка.
Гистологическое исследование биоптата позволяет судить о степени дифференцировки опухоли (дифференцированный или недифференцированный рак) и ее принадлежности к той или иной гистологической структуре (железистый, фиброзный рак).
В России используют классификацию опухолей по системе TNM, которая оценивает распространенность опухолевого процесса по трем критериям: Т – размеры первичной опухоли, N – наличие метастазов в региональных лимфатических узлах, М – отдаленные метастазы.
Сочетание этих показателей позволяет классифицировать и судить о распространенности и стадии заболевания.
Проявления рака в значительной степени зависят от местной распространенности процесса, перехода опухоли на соседние органы (пищевод, 12-перстная кишка), а также от характера метастазирования (местные и отдаленные лимфатические узлы, легкие, кости, мозг и др.):
- часто отмечается диспепсия — потеря чувства удовлетворения от принятой пиши, ощущение переполнения желудка, распирания, чувства тяжести, болезненность в верхней половине живота, изредка тошнота, рвота;
- анорексия, прогрессирующее падение массы тела, астенизация и другие симптомы обычно присоединяются в поздней стадии заболевания;
РАННИЙ РАК ЖЕЛУДКА
Ранний рак желудка это небольшая (до 3 см) опухоль, располагающаяся в пределах слизистой и подслизистого слоя, в отсутствии региональных и отдаленных метастазов.
Окончательная диагностика раннего рака возможна только на основании гистологического исследования операционного материала и биоптатов из окружающих тканей.
В 95% случаев после резекции желудка по поводу раннего рака отмечается 5-и летняя выживаемость.
Диагностика раннего рака желудка должна быть основана на онконастороженности врача и использовании методов скрининг диагностики (эндоскопическое либо рентгенологическое исследование желудка) среди пациентов, имеющих факторы риска и жалобы со стороны желудочно-кишечного тракта. При отсутствии жалоб первое эндоскопическое (рентгенологическое) исследование рекомендовано лицам в возрасте 40 лет. Детализация диагноза требует проведения комплексного обследования с целью определения местной распространенности и исключения отдаленного метастазирования:
Профилактика рака желудка должна предусматривать исключение вредных привычек (курение, алкоголь) и поддержание рационального сбалансированного питания (ликвидация дисбаланса между избыточным потреблением соли, животных жиров, нитратсодержащих консервированных продуктов, маринадов, копченостей и дефицитом в рационе питания антиоксидантов (фруктов, овощей), а также аскорбиновой кислоты (витамин С). К профилактическим мерам следует отнести ликвидацию HP инфекции и проведение регулярной инструментальной диагностики.
Лечение. Радикальным методом лечения рака желудка является хирургическое лечение. Химиотерапия и лучевое лечение проводятся в основном с целью профилактики рецидива в послеоперационный период. Паллиативные операции показаны при стенозировании просвета желудка и кровотечении.
Прогноз. 5-летняя выживаемость среди всех выявленных случаев рака в определенный промежуток времени составляет 10%; после проведенных радикальных операций — 20-25%; длительность жизни не оперированных больных составляет 4-6 мес.
ЛИМФОМА — нелейкемическая злокачественная опухоль лимфоидной ткани желудка. Прогноз лимфомы лучше в сравнении с раком желудка. Увеличение периферических лимфоузлов и селезенки не характерно. Возраст больных с лимфомами — 50-70 лет.
Лимфома не может быть отдифференцирована по клиническим признакам от рака желудка или доброкачественной язвы. Диагноз лимфомы желудка устанавливается на основании данных гистологического и цитологического исследований биоптата.
В лечении используется комбинированный подход, который включает в себя различные комбинации хирургического, лучевого и химиотерапевтического лечения. При лимфоме желудка инфицированность слизистой HP встречается в 100% случаев.
В случае В-клеточной лимфомы желудка (MALT-лимфоме) первостепенной задачей терапии является медикаментозное уничтожение HP.
ЛЕЙОМИОСАРКОМА — злокачественная опухоль, возникающая из мышечной ткани стенки желудка.
ЛЕЙОМИОМА — доброкачественная опухоль желудка, развивающаяся из мышечного слоя его стенки. Нередко лейомиома изъязвляется и кровоточит (мелена, гематомезис, анемия). Показано хирургическое лечение.
ЛИПОМАТОЗ — доброкачественная опухоль желудка. Может достигать больших размеров, изъязвляться и кровоточить.
КАРЦИНОИДНЫЕ ОПУХОЛИ желудка чаще выявляются у больных с аутоиммунным гастритом и с В12 — дефицитной анемией. Диаметр большинства карциноидов не превышает 1 см. Значительная часть карциноидных опухолей протекает бессимптомно. Возможна как их малигнизация, так и обратное развитие.
Источник: https://pateroclinic.ru/gastroenterologiya/opuhol
Может ли полип перерасти в рак
Полипы представляет собой аномальный рост тканей, локализация которых происходит в любых органах, имеющих кровеносные сосуды. Большая часть образований в виде полипов имеет доброкачественные характеристики.
Однако наличие в данных клетках аномального деления оставляет риск перехода доброкачественности в злокачественную характеристику.
Такая особенность обуславливает необходимость досконального обследования с целью исключения диагноза «онкология».
Виды полипов, которые могут перерождаться в рак
Доброкачественный полип, разрастаясь на слизистых оболочках, зачастую перерастает в колоректальный рак. Такие полипы важно удалять вовремя, пока они не начали перерастать в злокачественные образования.
Аденоматозный вид полипа имеет трубчатую и ворсинчатую структуру, за счет чего более других имеет склонность к перерождению. Их стандартный вид внешне похож на гриб за счет роста на стебле. Медленные темпы развития полипов занимают время от 10 лет и более. Впоследствии происходит развитие аденокарциномы злокачественного характера.
Ранние стадии аномалий в клетках предполагают удаление полипов с аномальными клетками внутри. Вследствие чего нарушается инвазивная форма развития патологии.
Рак полипа желудка
Полипы желудка по своей сути являются доброкачественными наростами небольшого размера на слизистых оболочках. При этом довольно часто они выступают первыми признаками возникновения рака. Аденокарцинома имеет следующие факторы риска:
- железистые клетки в составе полипов;
- размер, превышающий 2 см;
- количество полипов более одного.
Признаки переходного периода полипов в рак на ранних стадиях крайне расплывчаты и остаются незамеченными человеком. Зачастую они имитируют язвенную болезнь. При этом ощущаются сильные боли в области живота.
Дополнительная симптоматика при развитии рака на фоне полипов:
- слишком раннее насыщение организма в процессе поглощения пищи;
- наличие кровяных выделений в рвоте или стуле;
- необоснованная потеря веса и слабость;
- развитие анемии из-за слабой усвояемости витаминов и микроэлементов.
При отсутствии своевременной реакции рак поражать клетки в печени или костях, а также лимфоузлах.
Аденокарцинома в редком случае позволяет пациенту прожить более 5 лет. Удаление области с опухолью на стадии ее распространения является единственной возможностью на выздоровление.
При этом требуется полное иссечение желудка и ближайших лимфоузлов. В том случае если стенки желудка поражены не очень глубоко, то прогнозы наиболее благоприятны.
Методами лечения являются химиотерапия и радиотерапия.
Полипы в матке могут перейти в рак
Полипы матки, по сути, являются наростами внутри органов на слизистой оболочке, образованными на фоне излишне быстрого роста маточных тканей. Наросты цепляются за эндометрий путем тонких ножек или оснований широкой площади. В основном полипы являются доброкачественными образованиями, обладающими способностью перерастать в рак.
Признаки развития рака на фоне наличия полипов:
- вагинальные кровотечения необычного характера;
- боли или сложности в процессе мочеиспускания;
- болевой синдром в малом тазу.
Риск преобразования полипов в онкологическое заболевание растет по мере достижения возраста 50 лет.
Тип и стадия раковой болезни влияют на подбор схемы лечения:
- хирургические операции – самый важный и эффективный метод лечения подразумевает проведение таких операций – удаление матки полностью, иссечение маточных труб или яичников, удаление лимфоузлов, биопсия жировых тканей и сальников в области малого таза;
- радиационная терапия – лучевая терапия имеет своей целью коррекцию состояния пациента после проведения полного удаления матки путем гистерэктомии, также возможно в качестве самостоятельного метода лечения;
- химиотерапия – применение гормональных средств направленного действия на уничтожение клеток рака и приостановке их деления. Данный способ лечения может быть послеоперационным или самостоятельным.
Полипы и рак прямой кишки
Полип прямой кишки является самым распространенным. Его локализация занимает внутренние подкладки на кишках. Чаще других происходит трансформация в злокачественную опухоль в процессе развития. Наросты в виде полипов не обязательно имеют кучный вид, в основном разбросаны по всей поверхности. Размеры не имеют общей тенденции.
Симптомы наличия полипов и их преобразования в рак:
- кровотечение из анального отверстия;
- диарея водянистым составом;
- судороги, болевой синдром и обструкция говорят о глубокой степени поражения.
Онкологические заболевания на основе трансформации полипов требуют применения различных методик лечения, которые зависят от стадии патологического процесса. Основывается терапия на полном удалении полипов путем электрохирургии или специальных биопсийных щипцов в процессе колоноскопии. Среди эффективных методов оперативного вмешательства называют иссечение местного или трансанального типа.
Последующее распространение болезни предупреждается лучевой терапией или химиотерапией, возможно их комбинированное использование.
Онкологический центр «София»
В онкологическом центре «София», расположенном в центре Москвы недалеко от станции метро Маяковская, прием ведут квалифицированные врачи-онкологи, которые прошли стажировку в лучших зарубежных клиниках, они назначат необходимую диагностику, поставят правильный диагноз и назначат эффективное лечение.
Здесь вам готовы предложить самые современные методы диагностики, позволяющие выявлять заболевание даже не самых разных стадиях. Для диагностики рака сигмовидной кишки применяются следующие процедуры – МРТ, КТ, ОФЭКТ, ПЭТ, рентгенография, рентгеноскопия, УЗИ, лабораторные исследования.
Диагностическое обследование варьируется в зависимости от локализации:
- колоноскопия;
- колькоскопия;
- эзофагогастродуоденоскопия;
- биопсия тканей с места расположения полипа.
Записаться на прием к специалистам вы можете по телефону +7(495) 775-73-60, на сайте или у администраторов клиники: Москва, 2-й Тверской-Ямской переулок д.10.
Источник: https://cancercentersofia.ru/forpatient/articles/mozhet-li-polip-pererasti-v-rak.html
Полип толстой кишки: симптомы и лечение, причины возникновения полипов в толстой кишке
Существует только два вида рака, которым можно не дать развиться, для которых доступна реальная, а не мифическая профилактика. Это рак толстой кишки и рак шейки матки. Их объединяет потенциальная предотвратимость. Врачам абсолютно точно известен предрак этих заболеваний — начало начал злокачественной опухоли.
Под термином «колоректальный рак» собраны злокачественные опухоли толстой кишки. Не всего кишечника, а именно кишки, чем подчёркивается не тотальное поражение многометрового органа, а только небольшой его части — ободочной или прямой кишки.
При общем сходстве развития, диагностики и лечения раки ободочной и прямой кишки — очень разные заболевания. При одинаковой стадии опухоли и структурной похожести у рака прямой кишки хуже прогноз и течение агрессивнее.
Но даже радикально пролеченные и свободные от рака не могут похвастать качеством жизни потому, что отсутствующая часть кишки не даст этого забыть и через десятилетия.
Заболеваемость колоректальным раком в России растёт и ширится, опережая другие злокачественные опухоли, тогда как в странах Европы, США и Японии заболеваемость стала снижаться.
И причины не в генетике, не в питании или здоровом образе жизни, причина в раннем онкологическом скрининге. Скрининг — обследование для выявления предраковых заболеваний и раннего рака.
Конечно, предпочтительно выявлять предраковый процесс, чтобы предотвратить онкологическое заболевание, если уж дана такая возможность.У россиян предраковые заболевания толстой кишки тоже способны выявить, и даже ввели скрининг рака толстой кишки в обязательную диспансеризацию. Регулярная колоноскопия общедоступна, но не стала нормой жизни.
Активно на ранней стадии, когда нет видимых признаков, обнаруживают едва ли 5% всех злокачественных опухолей толстой кишки, чуть больше выявляется предраковых процессов, что не позволит некоторым предрасположенным гражданам дожить без рака до глубокой старости. Колоректальный рак можно было бы предотвратить у 75–90% всех заболевших, если бы они время от времени проходили колоноскопию.
Рак толстой кишки не характерен для молодых, им начинают болеть после пятидесяти. С каждым прожитым годом вероятность колоректального рака растёт.
Генетические синдромы, приводящие к очень высокой вероятности развития рака, отмечаются только у 5–10% больных, носители синдрома Линча и семейного аденоматоза про свою проблему должны знать. Всех носителей семейной генетической патологии регулярно наблюдают и лечат.
Основную массу колоректальных раков составляют спонтанные, то есть не наследуемые, благоприобретенные и потенциально предотвратимые.
Записьна консультациюкруглосуточно+7 (495) 151-14-538 800 100 14 98
Как появляется полип кишки?
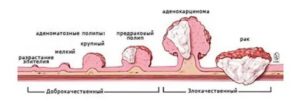
Рак в кишке начинается, как правило, не на пустом месте, а на фоне доброкачественной опухоли в простонародье именуемой «полип». Все доброкачественные опухоли по строению подразделяются на:
- аденоматозные полипы
- и аденомы: тубулярные, ворсинчатые и тубулярно-ворсинчатые.
Аденоматозные полипы встречаются чаще всего, это почти треть всех опухолей.
Риск рака на фоне полипа — около 15%, может и больше, поэтому все полипы удаляют. Четверть из всех существующих ворсинчатых аденом может стать раком, поэтому их считают самыми «вредными». Конечно, далеко не все аденомы становятся злокачественными, но шанс появления клеток рака в той или иной части полипа растёт вместе с полипом, с его размером и возрастом.
Полип это опухоль, доброкачественная до поры до времени. Их следует различать с гиперпластическими полипами, которые не полипы вовсе, а результат воспаления слизистой. Это название сохранилось с тех пор, когда в медицине всё определяли на глазок без гистологического исследования, поэтому их принимали за истинные опухоли.
Настоящие полипы состоят из соединительной ткани и неправильных и деформированных желёз слизистой оболочки, это не просто вырост, как гипертрофический полип, а именно сложноустроенная опухоль. И не просто доброкачественная опухоль, а предрак, который способен стать самым настоящим раком.
Отчего получаются полипы в толстой кишке неизвестно, предполагают, что виновны питание, жизнь и генетические факторы. Слизистая кишки состоит из ворсинок и углублений — крипт, на каждую ворсинку приходится несколько крипт.На дне каждой крипты происходит интенсивное деление стволовых клеток, восполняющих утраченные клетки ворсинок и самих крипт.
Полип на ворсинке появляется, когда нарушается баланс между пролиферацией — восполнением клеток и их дифференцировкой — специализацией родившихся клеток по функциям.
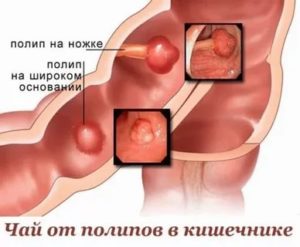
Размеры и форма полипов различается даже в одной кишке, они могут походить на бородавчатые выступы, а могут быть шаром на тоненькой ножке или грибком, сидящим на складке. Могут кучковаться в одном месте, формируя гроздь, а могут располагаться в метре друг от друга.
Считают, что аденоматозные полипы накапливают дополнительные мутации в генах, которые в норме должны подавлять рождающиеся раковые клетки, или в генах, ответственных за регуляцию пролиферации, и полип малигнизируется — становится злокачественным, а это уже ранний рак толстой кишки.
Как полип проявляет себя?
Одиночный полип толстой кишки может никак себя не проявлять, специфических симптомов нет. Все заболевания толстой кишки однотипны по клинической картине, а сама картина очень разнообразна. Это и боли, и слизь или кровь при дефекации, и понос, и запор.
Но так протекает и болезнь Крона, и банальный колит, и полипоз, и рак. Считают, что клиническая картина зависит от размера полипа, при его воспалении могут быть боли, кровоточивость, что обычно именуют «какой-то дискомфорт». Клиническую картину «привязывают» к полипу после того, как он будет обнаружен.
А пока человек не замечает ничего из ряда вон выходящего.
Рак кишки обнаруживают, когда он перекрывает больше половины просвета кишки, прорастает всю кишку и начинает распадаться, вызывая кровотечения. Клинические признаки полипа — больше фантазия, нежели правда жизни.
Единственный метод диагностики патологии толстой кишки — колоноскопия.Конечно, есть и другие методы диагностики опухолевой патологии слизистой толстой кишки в виде анализов кала на скрытую кровь, но не показывают на 100% достоверного результата.
Диагностика и лечение полипов — колоноскопия
Современная колоноскопия может выявить всё, что находится в толстой кишке, её никогда не сможет заменить самая современная МРТ или КТ, которым кишка плохо доступна на всём протяжении, но «кусочки» показать может. Колоноскопия — это и диагностика и лечение в одном аппарате. Причём врач-эндоскопист много важнее класса эндоскопической техники.
Квалификация доктора настолько важна, что в США установлен норматив: при отсутствии каких-либо клинических признаков болезни толстой кишки при колоноскопии доктор обязан выявить аденомы у четверти всех обследованных им мужчин старше 50 лет и шестой части женщин.
В Британии от эндоскопистов требуют в два раза больше, иначе скрининг рака считается неэффективным.
И это не «палочная» система, подобно нашей всероссийской бесплатной диспансеризации, где лишь бы был какой-никакой эндоскопист, а уж квалификация вторична.
Всемирная гастроэнтерологическая организация уверена, что аденомы меньше 5 мм пропускают в 15–25% случаев, полипы покрупнее почти не пропускают. Но всё начинается с малых форм, и рак тоже растёт из одной клетки.
После удаления полипа следующее обследование назначат через 1–3 года.
При отсутствии патологических изменений слизистой кишки следующая колоноскопия может случиться через десятилетие, если не появится каких-то подозрительных симптомов, а к тому времени трёхмиллиметровый полип будет уже довольно крупным раком.
В развитых странах к скринингу рака толстой кишки с помощью колоноскопии врача-эндоскописта допускают далеко не сразу, а лишь при ежегодных полутора сотнях диагностических и лечебных колоноскопий.
Должен доктор «набить руку и глаз», и только при высоком профессиональном уровне выходить на диспансеризацию.
Он доктора зависит очень многое, он должен пройти кишку бережно, увидеть и почувствовать по сокращениям кишки, что в ней не так, что ещё, не обнаружившее себя, уже мешает внутри слизистой оболочки.Маленький полип до 5 мм можно убирать целиком, что-то можно удалять кусочками, но некоторые, подозрительные на недоброкачественный рост — только резекцией слизистой оболочки около полипа.
Не всегда можно удалять полип, но биопсию надо брать, и брать из правильного места, чтобы не оказалась «пустой» — пациент не позволит малоприятную процедуру делать несколько раз подряд.
Что и как можно сделать с максимальной пользой для пациента врач должен чётко понимать, потому то колоноскопия — высший эндоскопический пилотаж.
Без ложной скромности (всё-таки речь о раке) в Европейской клинике работает одна из лучших команд врачей-эндоскопистов в России, которые выполняют в год более тысячи колоноскопий и сохраняют здоровье пациентов.
Записьна консультациюкруглосуточно+7 (495) 151-14-538 800 100 14 98
Источник: https://www.euroonco.ru/oncology/onkologiya-zhkt/polipy-tolstoj-kishki
Переходит ли полип в рак?
Полипы ‒ это аномальные разрастания тканей, которые могут быть найдены в любом органе, содержащем кровеносные сосуды. Большинство полипов являются доброкачественными. Тем не менее, вследствие аномального деления клеток, они могут преобразоваться в злокачественную опухоль. Поэтому для исключения диагноза «полип ‒ рак», следует провести тщательное обследование.
Диагностика
При наличии полипа, врач осуществляет забор образцов тканей для выполнения биопсии. Обследование частицы полипа проводиться под микроскопом для выяснения вида опухолевого процесса.
В зависимости от места расположения полипа, процедура получения образца включает:
- колоноскопию, что проводится при диагностировании полипов прямой кишки;
- кольпоскопию полипов, расположенных во влагалище и стенке матки;
- эзофагогастродуоденоскопию ‒ процедура проводится для выявления образований в малом кишечнике или желудке.
Если полип находится в легкодоступном месте, забор кусочка ткани выполняется без особых сложностей.
Полипы в матке могут перейти в рак?
Полипы матки ‒ наросты на внутренней слизистой оболочке органа, которые образовываются вследствие чрезмерно быстрого роста маточной ткани. Они прикрепляются к эндометрию с помощью тонкой ножки или широкого основания. В большинстве случаев полипы являются доброкачественными образованиями, хотя некоторые из них способны перейти в рак.
Симптомы:
- необычное вагинальное кровотечение в период между менструациями и / или после полового акта;
- сложность или боль при мочеиспускании;
- боль в области малого таза.
Полипы, образовавшиеся в матке и прикрепленные к тканям эндометрия, с наличием злокачественных тканей часто дифференцируются как полипы ‒ рак эндометрия. Риск трансформирования в онкозаболевание резко увеличивается при достижении пациенткой 50-летнего возраста.
Лечение:
Варианты терапии зависят от общего состояния здоровья, типа и стадии рака.
Оперативное вмешательство ‒ главный способ лечения рака. Обычно включает в себя:
- полную гистерэктомию (удаление матки);
- двустороннее удаление придатков матки (иссечение обоих яичников и маточных труб);
- биопсию сальников, жировой ткани в области таза;
- удаление лимфатических узлов.
Полипы в матке, рак предвидит использование лучевого лечения с целью корректирования состояния пациента после гистерэктомии или в качестве основного метода, когда операция не представляется возможной.
цель заключается в использовании препаратов, в частности гормонов, для уничтожения раковых клеток или остановки их способности к делению. Метод назначается после операции, предусматривает использование лучевой терапии или проводится вместо нее.
Гормоны, используемые для лечения матки, включают:
- прогестины;
- тамоксифен;
- ингибиторы ароматазы.
Предвестники и симптомы рака тела матки
Рак занимает второе место по количеству смертельных случаев, а рак тела матки лидирует в статистике злокачественных новообразований женских половых органов.
Рак тела матки не возникает в здоровом эндометрии. Это как минимум 15-летний путь, во время которого в слизистой полости матки происходят определенные изменения. Сначала они приводят к возникновению фоновых заболеваний, потом предраковых, и только затем собственно рака.
Чем скорее женщина обследуется у специалиста, тем меньше шансов заболеть запущенной формой рака, говорит заведующая отделом онкогинекологии Республиканского научно-практического центра онкологии и медицинской радиологии имени М. М.
Александрова, доктор медицинских наук Ирина Косенко.
Миома
Рак тела матки может развиваться при таком заболевании, как миома, или фибромиома, — доброкачественная опухоль из мышечной ткани. Согласно статистике, миома есть у каждой пятой женщины в возрасте до 45 лет.
Основное большинство этих женщин даже не подозревает о наличии опухоли, поскольку до 70 процентов миом никак себя не проявляет.
Выявляются же последние во время профилактического осмотра, а подтверждается диагноз с помощью ультразвукового обследования.
Женщину могут беспокоить:
- Сильные, продолжительные — до 10 дней, болезненные месячные, поскольку узлы препятствуют мышечной ткани сокращаться. Постепенно могут появиться чувство слабости, повышенная утомляемость, сонливость, головокружение — признаки анемии, снижения уровня эритроцитов в крови.
- Боль внизу живота. При сокращении мышечной ткани сжимаются сосуды миомы, что и вызывает боль. Она может появиться и в результате нарушения кровообращения узла.
- Бесплодие.
- Нарушение мочеиспускания и дефекации, которые возникают при сжатии узлом миомы соседних органов — мочевого пузыря и прямой кишки.
- Хаотические маточные кровотечения, обусловленные сочетанием миомы матки и гиперпластичных процессов эндометрии.
- Угроза прерывания беременности, невынашивание беременности.
Возникновение миомы матки связывают с ослаблением защитных сил организма. Этому способствуют любые внешние агрессивные факторы — голод, холод, солнечная радиация, компоненты пищи, инфекции, стресс, лекарства, экология. Образование миомы довольно часто связано именно со стрессовой ситуацией.
В 60-х годах прошлого столетия в одном исследовании были получены следующие сведения: более чем у 70 процентов женщин обнаружению или быстрому росту миомы матки предшествовало эмоциональное потрясение или черепно-мозговая травма.
Дисбаланс в работе головного мозга вызывал нарушения гормональной регуляции половых органов, из-за чего возникало состояние переизбытка эстрогена и нехватки прогестерона.
По мнению многих ученых, именно это приводит к утолщению внутренней слизистой оболочки матки, частых маточных кровотечений — гиперплазии эндометрия и образований в молочной железе. Гинекологам знакома частота сочетания у пациенток миомы матки и мастопатии, миомы матки и гиперплазии эндометрия.
Однако гормональные нарушения — не единственный фактор развития миомы. По мнению многих ученых, генетическая склонность к ее развитию заложена в организме женщины с самого начала. Внешние же факторы только дают толчок.
Большое значение имеет снижение иммунитета, обусловленное, например, любым воспалительным процессом, который в свою очередь подавляет адекватную реакцию иммунитета. Клетки-убийцы, которые должны истреблять «плохие», «злые» клетки, становятся не способными остановить процесс развития опухоли.
Многие годы изучение проблемы миомы матки шло в контексте бесплодия. Однако и до сих пор нет единого мнения, что есть причина, а что результат. Известно только, что около половины всех женщин с миомой страдают бесплодием.
Женщин, у которых выявлена миома матки, но жалоб нет, лечить не надо. С течением времени у женщины начинается климакс, яичники перестанут работать, миома уменьшится, и о ней все забудут. Другое дело, если пациентка страдает от ежемесячных кровотечений.Классическим способом лечения в таком случае остается оперативное удаление матки. Однако если женщина еще хочет рожать, применяется метод удаления только самих узлов с сохранением органа. Правда, в таком случае остается риск повторного появления узлов. Последнее слово остается за гинекологом. Без операции не обойтись, если:
- размер матки вместе с узлами превышает ее размер при 12-недельной беременности;
- миома сочетается с опухолью яичников;
- быстро растет миома, что вызывает подозрение о наличии саркомы матки — злокачественной опухоли;
- сильные кровотечения, которые снижают гемоглобин крови.
В последние годы синтезированы гормональные препараты, которые могут использоваться как дополнение к хирургическому лечению, а в некоторых случаях — как самостоятельный вид лечения.
Названные препараты главным образом подавляют функцию яичников, которые «засыпают», словно переходят в период менопаузы. Яичники начинают вырабатывать меньшее количество половых гормонов, значительно уменьшается кровоснабжение матки, в там числе миоматозного узла.
По зарубежным данным, объем матки уменьшается при этом на 35-50 процентов, а миома — на 30-35.
Сегодня активно обсуждается и такой вопрос: стоит ли принимать препараты, если операции все равно не избежать? Ряд наблюдений показывает, что лечение оправданно. В первую очередь своей способностью снижать кровенаполнение маточных сосудов, что уменьшит потери крови при хирургическом вмешательстве.
С другой стороны, у описанных лекарств есть и побочный эффект, а именно эстрогеновый голод. Известно, что многие органы имеют рецепторы к эстрогенам, — работа головного мозга, сосудов, сердца, рост костей во многом зависит от стимуляции этими половыми гормонами. Препарат же почти полностью лишает организм эстрогенов.
Поэтому у некоторых пациенток появляются «приливы», головная боль, подавленное настроение, расстройство сна, депрессия, снижение полового влечения, выпадение волос, разрушение костной ткани, появляются боли в позвоночнике и суставах. Страдает и сердечно-сосудистая система.
Поэтому решение о принятии подобных препаратов должно быть очень продуманным.
Железистая гиперплазия
Это излишнее разрастание эндометрия в одном из участков матки или во всей ее полости. Рост протяжения жизни женщин, психологических нагрузок, частота урогенитальных нарушений способствуют повышению количества гиперпластических процессов.
Где-то у 60-70 процентов больных с маточными кровотечениями перед остановкой месячных обнаруживается гиперплазия эндометрия. У 80 процентов пациенток, больных раком тела матки, обнаружились гиперпластические процессы.
В 5-15 процентах случаев железисто-кистозная гиперплазия эндометрия превращается в рак эндометрия на протяжении от 2 до 18 лет.
По некоторым данным, гиперпластическому процессу способствует наследственность (миома матки, рак половых органов и молочной железы, гипертоническая и другие болезни), а также повреждения во время внутриутробной жизни, заболевания в период полового созревания и связанные с ним расстройства менструальной и репродуктивной функций.Гиперпластические процессы в эндометрии возникают из-за функциональных расстройств и заболеваний, которые нарушают гормональный, углеводный и другие виды обмена веществ. Нередко ситуации способствует ожирение, гипертония, сахарный диабет, миома матки, мастопатия, эндометриоз, расстройства функции печени, отвечающей за обмен гормонов.
Общепризнанным фактором является высокий уровень эстрогенов и низкий — прогестестерона. Гиперплазия эндометрия нередко возникает и при поликистозных яичниках. Много фолликулов в яичниках, или поликистоз, может быть тем фактором, на фоне которого далее разовьется рак эндометрия.
У женщин старшего возраста появлению гиперпластических процессов часто предшествуют перенесенные гинекологические заболевания и оперативные вмешательства на половых органах.
Характерным проявлением гиперплазии являются маточные кровотечения (как правило, после задержки менструации). Бывают и кровянистые выделения между месячными. Однако у некоторых больных гиперплазия протекает бессимптомно. В каждом десятом случае гиперпластический процесс переходит в рак эндометрия.
Для диагностики гиперплазии широко используется выскабливание слизистой оболочки тела матки и последующее гистологическое исследование полученного материала. Для контроля лечения, а также в качестве профилактического обследования женщин используют цитологический метод исследования маточного материала, полученного путем аспирации.
Правда, этот метод используется главным образом для определения необходимости более детального обследования. Обнаруживает гиперпластические процессы и ультразвуковое исследование. В последние годы свою ценность доказали такие методы, как гистероскопия матки и гистерография.
Степень активности гиперпластических процессов можно определить и с помощью радиоизотопного исследования матки.
Лечение в этом случае проводится с учетом многих моментов — возраста больной, причины заболевания, клинических проявлений, противопоказаний и т. д. Основной метод — гормонотерапия. Это может быть местное воздействие, направленное на торможение роста клеток эндометрия, и центральное — подавление выделения гонадотропных гормонов гипофизом.
При гиперплазии, связанной с поликистозом яичников, первым этапом лечения является клиновидная резекция.
Хирургическому методу предпочтение отдается при железисто-кистозной гиперплазии, которая рецидивирует и развивается на фоне заболеваний желез внутренней секреции, ожирения, гипертонии, болезней печени и вен.В последние годы для лечения и профилактики гиперпластических процессов применяют метод криодеструкции — лечения холодом.
Атипичная гиперплазия
Считается тем заболеванием, из которого почти в 100 % случаях развивается рак эндометрия. Атипичная гиперплазия бывает структурной и клеточной. Клеточная означает непосредственное перерождение нормальной клетки в раковую. Выделяют локальную и диффузную атипичную гиперплазию.
Атипичная и железистая гиперплазия имеют одинаковое происхождение и проявление. Как правило, женщины не обращают особого внимания на редкие кровянистые выделения, их большую интенсивность и продолжительность. А это может быть единственным проявлением заболевания.
Диагноз ставится только после досконального обследования гинеколога. Основным методом диагностики является раздельное диагностическое выскабливание слизистой матки с последующим гистологическим исследованием полученного материала. При этом также необходимо удалить всю слизистую тела матки.
Цитологическое исследование аспирата из полости матки позволяет ответить на вопрос, есть ли больные клетки внутри органа и если есть, то какие.
Схема полного обследования женщины, у которой врач заподозрит атипичную гиперплазию, следующая: эхоскопия, цитологическое исследование, гистероскопия, раздельное диагностическое выскабливание.
Основным методом лечения при этом диагнозе является хирургический. Если в яичниках если определенные изменения, то удаляется и матка, и яичники с трубами. Сейчас ученые обсуждают вопрос о лечении атипичной гиперплазии гормональными препаратами и методом аблации — выжигание эндометрия электрическим током.
Полип
Это очаговое разрастание слизистой оболочки эндометрия, которое растет от стены матки в ее полость. Полипы бывают железистые, железисто-фиброзные или фиброзные.
У женщин старшего возраста чаще наблюдаются фиброзные полипы, которые проявляются одноразовыми кровянистыми выделениями из половых путей. Заболевание может сопровождаться болью. У женщин детородного возраста самым частым проявлением полипа являются различные нарушения менструального цикла.
Чаще всего подозрение на полип эндометрия возникает у врача во время проведения ультразвукового обследования. Заподозрить наличие полипа можно и с помощью гистерографии — рентгенологического обследования с контрастным веществом.
Причиной развития полипов является нарушение гормональной функции яичников, соотношение гормонов. Дисбаланс в сторону эстрогенов приводит к тому, что очаг эндометрия слишком разрастается и не отходит во время менструации. Так в течение нескольких менструальных циклов формируется полип.
К развитию полипов склонны женщины с обменно-эндокринными заболеваниями — синдромом поликистозных яичников, нарушением функции надпочечников, а также нарушениями жирового обмена, склонные к гипертонии и сахарному диабету. Большинство исследователей склоняются к тому, что при возникновении полипов ведущую роль отыгрывают те же факторы, что и при гиперплазии эндометрия. У 60 % женщин полипы развиваются на фоне железисто-кистозной гиперплазии.
Наиболее информативным методом обнаружения полипа эндометрия является гистероскопия, которая позволяет не только обнаружить последние, но и удалить их. Образования с широким основанием удаляются с помощью резектоскопа.
При полипах больших размеров удаляется матка. Удаленный материал остается на гистологическое исследование для определения строения полипа. На основании этого анализа и назначается лечение.Стоит иметь в виду, что полипы могут развиваться из части не полностью удаленного образования.
Светлана Борисенко, газета «Звязда», 21 ноября 2009 года.
http://zvyazda.minsk.by/ru/pril/article.php?id=47841
Источник: http://www.HappyDoctor.ru/obzor-pressy/carcinoma-uterus
