Плохая цитология и хороший кольпоскопия
Содержание
Рак шейки матки
Рак шейки матки — один из самых распространенных и самых молодых видов рака. Особенно опасно, что данное заболевание может долгое время не иметь симптомов. Однако, рак шейки матки реально предотвратить, соблюдая ряд простых правил! 1.
Не реже 1 раза в год делайте кольпоскопию шейки матки. Рак шейки матки, как и большинство заболеваний шейки матки — это ненормальное изменение клеток слизистой шейки матки. Его не всегда можно увидеть невооруженным глазом.
Иногда внешне здоровая шейка матки может быть поражена раком. Не позволяйте ставить Вам диагноз…
Показать полностью
КорнеевКирилл Викторович
Врач хирург, онколог-маммолог
Наименование Цена (₽)
| Первичный прием врача-онколога | 2000 |
| Повторный прием врача-онколога | 1500 |
| Первичный прием врача-онколога К.М.Н. | 2500 |
| Повторный прием врача-онколога К.М.Н. | 2000 |
| Тонкоигольная биопсия образования молочной железы ( без стоимости цитологического исследования ) | 5600 |
| Биопсия образования кожи (без стоимости гистологического исследования) | 7000 |
| Биопсия тонкоигольная образования щитовидной железы (без стоимости гистологического исследования) | 6000 |
| Секторальная резекция молочной железы | 30000 |
| Иссечение новообразования кожи 1 категория | 20000 |
| Иссечение новообразования кожи 2 категория | 30000 |
| Иссечение новообразования кожи 3 категория | 40000 |
| Трепан-биопсия образования молочной железы\мягких тканей (без стоимости гистологического исследования) | 12000 |
материалы:
Рак шейки матки — один из самых распространенных и самых молодых видов рака. Особенно опасно, что данное заболевание может долгое время не иметь симптомов.
Однако, рак шейки матки реально предотвратить, соблюдая ряд простых правил!
1. Не реже 1 раза в год делайте кольпоскопию шейки матки
Рак шейки матки, как и большинство заболеваний шейки матки — это ненормальное изменение клеток слизистой шейки матки. Его не всегда можно увидеть невооруженным глазом. Иногда внешне здоровая шейка матки может быть поражена раком. Не позволяйте ставить Вам диагноз на глазок.
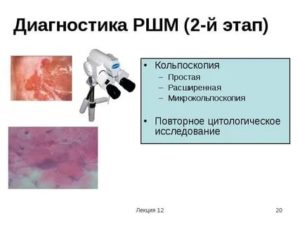
Обязательно просите сделать кольпоскопию. Кольпоскопия — простая процедура, позволяющая увидеть состояние слизистой. Её может провести любой врач-гинеколог. Она безболезненна. Врач окрашивает шейку матки раствором йода или другим медицинским красящим раствором.
Затем шейка матки изучается в специальный увеличивающий прибор — кольпоскоп.
Здоровая слизистая впитывает красящий раствор и равномерно окрашивается, а измененная слизистая — не поддается окрашиванию. Наличие на шейке матки таких неподдающихся окрашиванию участков — первый тревожный признак.
2. Если кольпоскопия плохая, обязательно сдайте цитологию
Если кольпоскопия показала наличие неокрашенных участков на шейке матки, необходимо сделать цитологию.
При цитологии с поверхности неокрашенных участков берется несколько клеток слизистой на углубленное исследование в лаборатории. Эта процедура также практически безболезненна.
У женщин с очень чувствительной шейкой матки могут быть небольшие тянущие боли, похожие на менструальные. Они проходят в течение нескольких минут.Цитология покажет — есть ли патологические изменения в клетках слизистой. Не все патологические изменения являются раком! Так что не нужно волноваться раньше времени, если цитология что-то показала.
3. Если цитология плохая, обязательно сдайте биопсию
Чтобы определить, какие именно произошли изменения в слизистой шейки матки, нужно пройти более глубокое исследование — биопсию.
При биопсии из шейки матки берется кусочек ткани на исследование. По результатам биопсии ставят окончательный диагноз.
4. Регулярно проверяйтесь на онкогенные штаммы вируса папилломы человека
Доказано, что большинство случаев рак шейки матки вызван активностью онкогенных штаммов вируса папилломы человека.
Вирус этот очень распространен, заразиться им легко, так как из-за маленьких размеров вируса презерватив не может от него защитить. К счастью, онкогенные штаммы вируса более редки чем обычные.
Диагностировать вирус папилломы человек нетрудно — достаточно мазка с поверхности шейки матки.
Проходите это исследование регулярно! Онкогенный вирус — это не рак, обезвредить его гораздо легче.
5. Внимательно отнеситесь к эрозии шейки матки
Среди врачей-гинекологов старой школы распространена уверенность, что эрозию шейки матки у нерожавших женщин лечить не нужно. Это мнение не столь однозначно!
Во многих случаях наличие эрозии шейки матки стало фактором, увеличившим риск заболевания раком шейки матки, так как облегчало заражение вирусом папилломы человека.
6. Проконсультируйтесь с врачом насчет прививки от вируса папилломы человека
Медицина не стоит на месте — в настоящее время разработана прививка от вируса папилломы человек. Проконсультируйтесь с врачом, которому Вы доверяете, о возможности сделать эту прививку в Вашем индивидуальном случае.
Помните — рак шейки матки не так трудно предотвратить, как вылечить!
Источник: https://xn----ctbhofdbekubgb2addy.xn--p1ai/%D1%80%D0%B0%D0%BA-%D1%88%D0%B5%D0%B9%D0%BA%D0%B8-%D0%BC%D0%B0%D1%82%D0%BA%D0%B8
Кольпоскопия шейка матки – что это такое и зачем ее назначают

Кольпоскопия – это метод диагностики, необходимый для выявления доброкачественных, предраковых и злокачественных патологий цервикального канала. Исследование проводится при помощи прибора – кольпоскопа, также во время процедуры возможен забор биоматериала (соскоба) с шейки матки для его последующего цитологического анализа.
Процедура кольпоскопии
Зачем назначают колькопскопию
Кольпоскопия в гинекологии является часто назначаемым исследованием. Ее суть заключается в осмотре цервикса при помощи кольпоскопа – специального бинокулярного микроскопа, оснащенного подсветкой. Кольпоскопическое исследование предполагает изучение структуры слизистой выстилки вульвы, влагалища и цервикса под увеличением.
Женщинам делают кольпоскопию шейки для того, чтобы выявить онкопатологии, а также предраковые заболевания или доброкачественные состояния.
Также при кольпоскопии берут мазки из цервикса, делают биопсию для последующего цитологического изучения. Кроме того, процедура позволяет получить фотографии очагов патологического процесса под необходимым увеличением.
При помощи кольпоскопа можно добиться увеличения изображения в 6-40 раз. При малом увеличении специалист определяет наличие очагов патологии, оценивает их цвет, поверхность, локализацию, форму.
Затем при большом увеличении врач изучает подозрительные участки слизистой. При необходимости лучшей визуализации сосудов микроциркуляторного русла специалист использует зеленый фильтр.Такой подход необходим для выявления инвазивного рака цервикса.
Врач настраивает кольпоскоп
Кольпоскоп состоит из оптической и осветительной систем. Прибор приспособлен для проведения процедуры бесконтактным методом. Конструкция кольпоскопа включает оптическую головку, штатив и основание.
Это необходимо для удобства установки и применения аппарата. В оптическую головку включен призматический бинокль, оснащенный окулярами, которые позволяют рассматривать исследуемые ткани.
Также головка содержит осветитель, который создает освещение, необходимое для работы.
https://www.youtube.com/watch?v=uov_I6CQIa0
Кольпоскопическое обследование шейки матки может быть простым и расширенным.
- В ходе простой процедуры изучается непосредственно слизистая выстилка шейки без применения каких-либо дополнительных реагентов.
- Расширенная кольпоскопия шейки предполагает осмотр цервикса после обработки 3% раствором уксусной кислоты. Эта манипуляция необходима для более четкого выявления патологических изменений в структуре тканей. Это объясняется тем, что уксусная кислота вызывает кратковременный отек слизистой, сокращение сосудов.
Мазок на степень чистоты у женщин: расшифровка
Также при расширенной микроскопии может проводится обработка раствором Люголя для определения гликогена в клетках. Такая манипуляция носит название пробы Шиллера.
При предраковых состояниях клетки эпителия слизистой содержат мало гликогена, поэтому не окрашиваются при помощи раствора Люголя. При исследовании они выглядят как белесые пятна на фоне здоровых тканей, равномерно окрашенных в коричневый цвет.
Обработка раствором Люголя облегчает выбор участка для последующей биопсии шейки матки.
Показания к кольпоскопическому исследованию шейки матки
Дискомфорт может стать поводом для назначения процедуры
Направление на кольпоскопию необходимо, если есть такие клинические показания:
- Обнаружение патологически измененных клеток в мазке из цервикального канала.
- Подозрение на онкологические заболевания и ряд других патологий (к примеру, на остроконечные кондиломы).
- Положительный результат анализа на присутствие вируса папилломы человека в организме.
- Внеменструальные кровотечения.
- Хронические воспалительные процессы цервикса.
- Патологические выделения.
- Зуд и дискомфортные ощущения.
- Продолжительный болевой синдром ноющего характера в нижней части живота.
Перечисленные состояния – ответ на вопрос, когда нужно делать кольпоскопию.
Цели проведения кольпоскопии
Для чего нужна кольпоскопия и зачем ее делают? Целями проведения данной процедуры являются:
- определение предраковых патологий и онкозаболеваний у пациенток с положительным мазком по Папаниколау;
- детальный осмотр цервикального канала и влагалища;
- контроль эффективности лечения неопластических процессов.
Врач должен объяснить пациентке, зачем делают кольпоскопию и как к ней правильно подготовиться.
Правила подготовки к проведению процедуры
При подготовке к проведению кольпоскопического исследования нет необходимости в коррекции режима питания. Есть некоторые ограничения, а именно:
- За двое суток до кольпоскопии нельзя проводить спринцевания.
- За двое суток до исследования нельзя использовать средства интимной гигиены.
- Во время полового акта использовать презерватив.
- За несколько дней не использовать вагинальные таблетки, свечи и другие местные медикаменты.
Следование несложным рекомендациям позволяет получить наиболее адекватные результаты.
Как проводится кольпоскопия
Кольпоскопия проводится вне менструации. Чаще процедуру назначают на 7-10 день цикла. Это объясняется тем, что в данный период слизь в цервикальном канале прозрачная и не провоцирует никаких затруднений при проведении обследования.
Смотря с клинической точки зрения, что такое кольпоскопия шейки матки и как ее проводят? Процедура выполняется как в амбулаторных, так и в стационарных условиях.
При назначении этой манипуляции врач должен пояснить пациентке, зачем нужна кольпоскопия в данной клинической ситуации, какие сведения позволяет получить ее проведение. После этого женщине рассказывают о правилах подготовки к процедуре.
Также пациентку следует уведомить о том, что в ходе реализации исследования может потребоваться биопсия биоматериала для последующего цитологического изучения.
Смешанная флора: вариант нормы или нарушение?
Женщину может беспокоить, это больно или нет – проводить кольпоскопию. Обычно процедура приносит легкие дискомфортные ощущения и не провоцирует болезненности.
Однако, при цервиците, при молочнице и некоторых других патологических состояниях болезненные ощущения все же возможны. Боль сопровождает получение биоптата.
Также после кольпоскопии может на короткое время сохраняться дискомфорт, но это должно быстро пройти.
Также часто звучит вопрос, делают ли кольпоскопию девственницам. Ответ может быть утвердительным только в случае подозрения серьезных гинекологических патологий. Если нет рисков для пациентки, то процедуру девочкам не проводят.
Проведение исследования
Что это за процедура, если рассматривать непосредственно последовательность действий при ее проведении? Следует обратить внимание на такие моменты:
- при реализации процедуры женщина располагается на гинекологическом кресле;
- сначала производится введение зеркал, затем – кольпоскопа;
- затем проводят осмотр цервикального канала и влагалища с помощью малого увеличения, при необходимости осушая выделения ватным тампоном;
- при осмотре специалист оценивает наличие, размер, количество, характер, цвет патологических очагов;
- используя зеленый фильтр, врач оценивает состояние сосудистой сети;
- при наличии образований специалист указывает их характер: полипы, кондиломы, кисты и прочее;
- при необходимости расширенного обследования шейка обрабатывается раствором уксусной кислоты, спустя десять секунд удаляется слизь;
- затем производится определение очагов патологии на поверхности слизистой;
- после проводится проба Шиллера (обработка раствором Люголя, содержащим 2% йодида калия, 1% йода) и выявление йоднегативных участков, которые более детально рассматриваются с использованием большого увеличения;
- если возникает необходимость, производится взятие биоптата, который в последующем направляют в лабораторию для гистологического изучения.
Что показывает кольпоскопия
Кольпоскопическая картина в норме и при патологиях
Зачем назначают кольпоскопическое исследование и какие результаты оно позволяет получить? Данная методика – корректный способ выявления очагов эктопии, которая может быть как физиологическим, так и патологическим состоянием. При больших размерах эктопических очагов возможны выделения кровянистого характера после половых контактов, а также избыток слизистых влагалищных выделений. При отсутствии такой симптоматики, но при наличии очагов эктопии, она не требует какой-либо коррекции.
Расшифровка результатов кольпоскопии шейки матки
Кольпоскопия важна для определения предраковых патологических состояний – дисплазии. Благодаря точным диагностическим критериям врач может оценить степень диспластических изменений и назначить адекватные меры коррекции.
Кольпоскопическое исследование позволяет определить атрофические очаги, воспалительный процесс, разрастание ткани с образованием папиллом, кондилом. Кольпоскопия шейки матки при эрозии назначается в обязательном порядке и необходима для определения границ патологического очага и его структурных особенностей.
Есть ли необходимость в процедуре при беременности?
- Проводится ли кольпоскопия при беременности? На ранних сроках ее проводят в случае сомнительных или плохих результатов мазка на онкоцитологию с шейки матки.
- Что дает проведение манипуляции в этом случае? Оно необходимо для своевременной диагностики онкопатологий и определения тактики ведения пациентки во время вынашивания до процесса родоразрешения.
- Стоит отметить, что обычно используется простая, а не расширенная, кольпоскопия.
На поздних сроках кольпоскопическое обследование не назначается из-за опасности провокации инфицирования и кровотечений.
Что нужно делать после процедуры
После проведения манипуляции нет каких-либо ограничений, пациентка ведет привычный для нее образ жизни. Один-два дня следует применять ежедневные прокладки – возможны выделения.
- Если в ходе процедуры проводилась биопсия, на протяжении 10 суток запрещается принимать ванны, посещать сауну и баню, использовать тампоны и спринцевания, вести половую жизнь, принимать препараты с содержанием аспирина.
- На следующий день необходимо удалить тампон, который вводился с целью остановки кровотечения.
- В редких случаях после процедуры наблюдаются такие осложнения, как цервицит и вагинит, кровотечения, аллергические реакции на йод и другие реагенты.
Если после манипуляции на протяжении суток не прекратились обильные выделения кровянистого характера, или появилось гнойное отделяемое, повысилась температура тела, низ живота болит и наблюдаются слабость и головокружения – следует незамедлительно обратиться за медицинской помощью.
Кольпоскопия является современным методом диагностики эрозии шейки матки.
Ознакомиться с тем, что показывает кольпоскопия, можно так же на видео:
Источник: https://shejka-matki.ru/diagnostika/kolposkopiya-shejki-matki.html
Зачем гинеколог делает кольпоскопию с цитологией?

Многие женщины, обращаясь к гинекологу, удивляются, когда, помимо осмотра с помощью привычных гинекологических зеркал, им предлагают пройти осмотр с кольпоскопией.
На самом деле ничего удивительного в этом нет, в Европе кольпоскопия — обязательная часть любого гинекологического осмотра, даже если он выполняется в профилактических целях.
Второе обязательное обследование — мазок на цитологию, анализ делают одновременно с кольпоскопией.
Что такое кольпоскопия и зачем нужна цитология
Кольпоскопия – это высокоинформативный метод диагностики заболеваний женских половых органов (влагалища, шейки матки и вульвы) путем осмотра их под увеличением.
Впервые был предложен в 1942 году немецким врачом Гансом Гинзельманом. Метод позволяет выявить предраковые состояния и злокачественное образование на первоначальных стадиях развития и основан на работе прибора «кольпоскопа».
Прибор позволяет увеличить исследуемый объект в 40 раз.
Для постановки более точного диагноза кольпоскопию, как правило, проводят одновременно с цитологическим исследованием, определяющим наличие атипичных (неправильных) клеток, свойственных онкологическим опухолям. Цитологический анализ может выполняться самостоятельно, без применения кольпоскопа. Но если результаты покажут присутствие в мазке атипичных клеток, кольпоскопию все-равно придется пройти.
Что такое мазок на цитологию
Мазок на цитологию – информативная, быстрая и недорогая диагностика заболеваний влагалища и шейки матки.
Ценность цитологических анализов заключается в том, что это самый точный способ проверить здоровье пациентки путем изучения под микроскопом отдельных клеток.
Благодаря таким лабораторным исследованиям удается выявить на ранней стадии отклонения со стороны клеток шейки матки, в том числе развитие онкологических процессов. Процедура, в отличие от биопсии, безболезненная и несложная.
Когда назначается и что показывает кольпоскопия без цитологии
Как было сказано выше, кольпоскопию рекомендуется проходить абсолютно всем женщинам, особенно прошедшим роды и, следовательно, попадающим в группу риска по развитию эрозии шейки матки.
Строго обязательно кольпоскопия назначается гинекологом в нескольких случаях:
- при наличии эрозии;
- неприятных ощущениях, кровотечении при половом акте;
- при воспалении в шейке матки;
- наличии полипов, кист;
- при тянущих болях в нижней части живота.
Метод дает возможность детально рассмотреть слизистую оболочку влагалища, шейки матки. Врач обращает внимание на цвет, рельеф, сосудистый рисунок слизистой оболочки, наличие и состояние участков измененного эпителия либо желез (могут быть открытые или закрытые). Кольпоскопия помогает определить характер опухолей (доброкачественная или злокачественная).
Когда назначается и что показывает цитологический мазок
Существует прямая связь между началом половой жизни и развитием злокачественных опухолей в матке. Раковые клетки формируются в результате появления в организме женщины передаваемого половым путем вируса папилломы человека. Поэтому цитологический анализ показан сразу после начала половой жизни всем девушкам.
Обследоваться необходимо с 21 года до 30 лет один раз в год, далее, при условии, что нет отклонений, – один раз в три года. В большинстве случаев рак шейки матки развивается в возрасте 35–55 лет.
Строгими показаниями для анализа являются:
- эрозия шейки матки;
- планирование беременности;
- бесплодие;
- выделения из влагалища;
- нерегулярная менструация;
- длительный прием гормональных препаратов;
- кондиломы;
- герпес влагалища;
- сахарный диабет;
- установка внутриматочной спирали.
Берется мазок при подозрении на развитие патологического или воспалительного процесса.
Результаты исследования показывают состояние клеток шейки матки. Материал изучается всесторонне, оценивается форма, размер, расположение и количество клеток. По результатам можно диагностировать развитие раковых и предраковых заболеваний репродуктивной системы женщины.
Такой анализ дает один из двух ответов – положительный или отрицательный. Положительный свидетельствует о том, что в матке происходит воспалительный процесс, из-за чего и образовались патологические клетки. Отрицательный результат – никаких изменений не произошло, шейка матки чистая и здоровая.Из вышесказанного следует, что цели двух видов обследования совпадают в главном: гинеколог может оценить качество и степень распространения эрозивных процессов на шейке матки. Поэтому кольпоскопию совмещают с цитологией.
Как подготовиться к кольпоскопии со взятием мазка на цитологию?
Достоверность анализа можно гарантировать, если все рекомендации по подготовке к его сдаче были выполнены, а сама процедура осуществлена правильно. Требуется придерживаться всех пунктов схемы подготовки.
Если вам назначено обследование:
- воздержитесь от полового контакта (за день или два до исследования);
- не используйте тампоны, свечи, таблетки и другие интравагинальные препараты;
- откажитесь от спринцевания за несколько дней до исследования;
- не пейте накануне много воды;
- гигиену половых органов выполняйте без моющих средств (теплой водой).
Самым важным условием является отсутствие менструации. Благоприятными днями цикла для кольпоскопии считаются 5-7 день (1-3 день после окончания менструации).
Противопоказания для процедуры – воспалительный процесс, недавно перенесенные операции на шейке матки, первые два месяца после аборта или беременности.
Если, получив анализ мазка, гинеколог сомневается в его достоверности, анализ придется сдавать повторно.
Как проводится процедура
Процедура безболезненна, однако может вызывать дискомфорт и занимает примерно 20-30 минут.
Кольпоскопия бывает простая и расширенная.
Для простого исследования женщине необходимо лечь на гинекологическое кресло. Перед кольпоскопией производится осмотр вульвы и влагалища с использованием зеркала. После этого устанавливается кольпоскоп, пучок света направляют во влагалище. С помощью данного прибора возможен тщательный осмотр шейки матки.
Особое внимание уделяется сосудистому рисунку, рельефу, краям образований. Берется мазок при необходимости. Используются фильтры синего или зеленого цвета, что помогает лучше рассмотреть сосудистый рисунок. На этом простой метод заканчивается.
Расширенная кольпоскопия предусматривает использование дополнительных реагентов.
Например:
- Уксусной кислоты. Это необходимо для того, чтобы четко рассмотреть изменения в шейке матки.
- Флюорохомы. Помогают рассмотреть эпителий под ультрафиолетовыми лучами.
- Тонкий зонд (проба Хробака). Поможет выявить неоплазию.
- Раствор йода и калия (проба Шиллера или проба Шиллера-Писарева). При второй подсчитываются баллы и можно узнать глубину воспаления.
Взятие мазка на онкоцитологию занимает не более 10 секунд, процедура совершенно безболезненная. На гинекологическом кресле врач цитологической щеточкой или специальным шпателем делает соскоб с внутренней поверхности шейки матки. У некоторых пациенток в течение 1-2 дня наблюдаются кровянистые выделения – это нормальное явление.
Какие результаты говорят о раке шейки матки
При осмотре с кольпоскопом гинеколог не может сразу поставить точный диагноз, он может только предположить онкологический процесс. Точный диагноз ставится после получения результатов по мазку.
Выделяют четыре класса градации изменений в цитологии относительно пап-теста (мазка на цитологию):
- класс второй – произошли изменения в морфологическом строении клеток, что спровоцировано воспалительным процессом во влагалище;
- класс третий – в ядрах клеток и цитоплазме обнаружены изменения, что является основанием подозревать раковый процесс;
- класс четвертый – выявлены единичные очевидно злокачественные клетки;
- класс пятый – раковых клеток большое количество, диагноз не нуждается в подтверждении.
В сомнительных случаях проводят гистологическое исследование – биопсию. Для этого «отщипывают» кусочек ткани и направляют на гистологию (анализ клеток тканей).
Что делать, если анализы плохие?
У большинства женщин плохие анализы показывают наличие эрозии, которая хорошо лечится разными методами. Если кольпоскопия показала предрак и рак на ранних стадиях, тоже паниковать не стоит. Среди других онкологических заболеваний рак шейки матки имеет наиболее благоприятные прогнозы при своевременно начатом лечении.
О врачах
Запишитесь на прием к врачам акушерам-гинекологам высшей категории — Ерхан Каролине Павловне и Майсурадзе Лиане Георгиевне уже сегодня. Мы сделаем все, чтобы принять вас как можно быстрее. Клиника Радуга расположена в Выборгском районе Санкт-Петербурга, всего в нескольких минутах ходьбы от станций метро Озерки, Проспект Просвещения и Парнас. Смотрите карту проезда.
ВЛОК (лазерное облучение крови)
800
Внутривенная инъекция (без стоимости лекарств)
300
Внутривенная инъекция (без стоимости лекарств, капельница)
800
Внутримышечная инъекция (без стоимости лекарств)
150
Вскрытие кисты бартолиниевой железы
6500
Интравагинальная обработка (ванночка+лекарство)
550-1000
Кольпоскопия
1300
Кольпоскопия (кольпоскопия)
1300
Комплексное консервативное лечение ИППП с лекарствами
от 18 000
Консультация врача гинеколога (эндокринолога)
1300
Лазер местно
400
Лазер ректально/уретрально
400
Лазерная вапоризация шейки матки ( в зависимости от размеров эрозии)
5000-7000
Лазерное удаление кисты шейки матки (Ov. Naboti) – 1 ед.
1500
Лазерное удаление кондилом на половых органах — 1 ед.
600
Лазерное удаление эндометриоидной кисты — 1 ед.
1000
Марсупиализация
15000
Медикаментозное прерывание беременности (Миропристон – российский препарат) – до 6 недель
6000
Медикаментозное прерывание беременности (Мифегин – французский препарат) – до 6 недель
8800
Медикаментозное прерывание беременности (Мифепристон – китайский препарат) – до 6 недель
4500
Местная анестезия
1000
Множественный кондиломатоз половых органов
до 7000
Назначение курса терапии/Повторная консультация с назначением лечения
1500
Общая анестезия
3500
Первичная консультация врача-гинеколога по подбору контрацепции
1000
Первичная консультация и осмотр врача-гинеколога
1000
Повторная консультация врача-гинеколога
700
Справка
300
Удаление внутриматочной спирали (без технических сложностей)
1000
Удаление внутриматочной спирали (с техническими сложностями)
от 3000
Удаление кисты бартолиновой железы
15 000
Удаление липомы на половых органах с общей анестезией
8000
Удаление полипа цервикального канала
5000
Установка внутриматочной спирали (без стоимости спирали)
1500
Установка внутриматочной спирали (со стоимостью спирали)
5500
Химическая деструкция кондилом п/ч (солкодерм)
1500 Вернуться к списку статей
Источник: https://www.raduga-clinic.ru/articles/kolposkopiya-i-tsitologiya/
Рак шейки матки: болезнь предотвратима
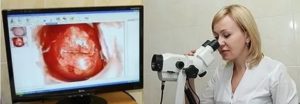
Рак шейки матки беспощаден. В мире ежегодно регистрируют более 500 000 новых случаев рака шейки матки, около 53 % женщин погибает. В нашей стране это онкозаболевание уносит жизни 21 женщины ежедневно. Мы многое знаем об этой болезни, ведь шейка матки — орган, вполне доступный осмотру. Почему же до сих пор мы ставим диагноз слишком поздно?
Рак шейки матки
Заболевание с хорошо изученной и доказанной причиной. В 2008 году Харальд цур Хаузен стал лауреатом Нобелевской премии, доказав связь ВПЧ-инфекции (вируса папилломы человека) с развитием рака шейки матки.
В далеком 1983 году ему удалось открыть самый агрессивный тип вируса — ВПЧ-16.
За 34 года исследований, в которых приняли участие более 10 000 пациенток, было доказано, что 95 % случаев рака шейки матки связано с одним из типов — ВПЧ-16 или ВПЧ-18.
Как всегда, новая идея захватила умы и сердца. Тысячи врачей тогда кинулись искать ВПЧ у миллионов женщин, затем последовали чудовищные попытки избавиться от возбудителя любой ценой. На моей памяти с обещанием «исцелить от ВПЧ навсегда» на рынок выходили десятки препаратов. Восторженные отзывы сменялись недоумением и разочарованием.
Каждое последующее лекарство становилось дороже предыдущего, к каждому прилагались доказательства эффективности в виде исследований разной степени доморощенности. Смело могу заявить, что мы однозначно добились только одного эффекта — создали ВПЧ-истерию в окружающем нас пространстве.«Лечение ВПЧ» стало настолько популярным, что я перестала удивляться заявлениям, что кто-то вылечился от ВПЧ коровьими лепешками или аллокином-альфа.
Время большого испуга
Сейчас для большинства специалистов очевидно: ВПЧ высокозаразен, большинство сексуально активных женщин, имеющих более одного партнера, встречаются с ВПЧ хотя бы раз в жизни. ВПЧ — эпителиотропный вирус.
Он живет в толще эпителиального пласта на шейке матки, стенках влагалища или на коже наружных половых органов.
Более того, место его «прописки» мы часто видим в кольпоскоп, а результаты жизнедеятельности в виде атипических клеток попадают в цитологические мазки.
У меня в кабинете часто рыдают женщины, у которых обнаружен ВПЧ. Их последняя надежда — на «волшебную таблетку», исцеляющую от зловредного вируса. На самом деле повода для слез пока нет.
В большинстве случаев ВПЧ-инфекция не требует совершенно никакого лечения, потому что вирус спонтанно элиминируется — самостоятельно покидает организм безо всякого лечения вместе со слущивающимися клетками многослойного плоского эпителия.
Если ВПЧ-тест положительный, но нет кольпоскопических и цитологических признаков поражения — никакое лечение не требуется.
Бессмысленное и беспощадное применение иммунопрепаратов при латентной форме ВПЧ-инфекции наносит урон не только кошельку, но и, возможно, организму.
Надо признать, наши действия в отношении иммунной системы подозрительно напоминают пируэты слона в посудной лавке.
Мы даже не можем гордо похвастаться: «Я вылечила Ивановой латентную форму ВПЧ!», — потому что невозможно доказать, почему вирус покинул организм. То ли он сделал это добровольно, то ли ему каким-то образом наскучило наше медикаментозное шаманство.
Чем моложе женщина, тем выше вероятность спонтанной элиминации. Большинство экспертов считает нецелесообразным рутинно обследовать на ВПЧ сексуально активных женщин моложе 25 лет.
Тем не менее эти пациентки с латентными формами ВПЧ требуют внимательного наблюдения. Нам придется один-два раза в год повторять обследование, чтобы убедиться, что ВПЧ покинул организм.
Среднее время самоэлиминации вируса составляет 1,5 года.
Если на протяжении 1,5–2 лет трижды был выявлен один и тот же тип ВПЧ, можно говорить о персистенции. Заподозрить персистенцию можно и при высокой вирусной нагрузке у женщин старше 30 лет. Это ни в коем случае не означает, что у пациентки есть рак шейки матки или его предстадии, но, безусловно, свидетельствует о существенном риске и требует всё того же — тщательного наблюдения.
Персистенция ВПЧ без кольпоскопических и цитологических признаков поражения — не повод для лечения.А дальше, как у Ходжи Насреддина: или ишак сдохнет, или султан умрет. Или ВПЧ покинет организм, или мы все-таки «поймаем» изменения в цитологии или кольпоскопии.
Зачем сдавать анализы?
Во-первых, для того, чтобы выделить благополучную группу — женщин без ВПЧ. Их можно реже приглашать на скрининг (при условии моногамных сексуальных отношений), риск заболеть раком шейки матки в этой группе минимален.
Уже в 2009 году удалось доказать, что ВПЧ-отрицательные CIN (предстадии рака шейки матки) невозможны. Если результаты цитологического исследования указывают на предраковое состояние шейки, а анализы на ВПЧ отрицательны, значит, кто-то ошибается.
Я часто предлагаю своим пациенткам мантру: «Нет ВПЧ — нет рака шейки матки». Однако необходимо помнить, что человеческий фактор никто не отменял.
Ошибки при взятии материала на исследование, ошибки при хранении и транспортировке, ошибки при проведении исследования могут создать картину ложного благополучия. ВПЧ-тестирование — не «золотой стандарт».
Всё следует оценивать в комплексе вместе с цитологией и кольпоскопией.
Кому действительно необходимо исследование на ВПЧ:
- пациенткам с неясными результатами цитологических мазков;
- после хирургического лечения предраковых заболеваний шейки матки — CIN;
- в качестве регулярного скрининга пациенткам старше 25 лет;
- при сомнительных результатах кольпоскопии.
Рак шейки матки развивается очень медленно. От момента внедрения ВПЧ в организм до развития рака проходят годы, а иногда даже десятилетия.
Сперва деятельность вируса практически незаметна, но как только он встроится в геном клеток, мы увидим характерные изменения в цитологических мазках.
Появляются койлоциты (типичные для ВПЧ-инфекции «пустые» клетки ) и дикариоз (различные нарушения в ядре клеток, многоядерные клетки). Эта стадия может длиться от 3 до 20 месяцев.
При неблагоприятных условиях на нижних слоях эпителиального пласта, там, где происходит наиболее активное деление клеток, появляются самые настоящие раковые клеточки. Это CIN I (легкая дисплазия или цервикальная интраэпителиальная неоплазия первой степени). Как бы страшно ни звучало, CIN I — не рак, это состояние развивается за многие годы до настоящего рака.
На этапе CIN I болезнь обратима.
У молодых и/или планирующих беременность женщин мы имеем право продолжать наблюдение от 1,5 до 2 лет. Если процесс не собирается регрессировать, проводится лечение.
Медикаментозная терапия малоэффективна, может применяться либо в качестве вспомогательного метода, либо не применяться вовсе.
А лечение — это полное удаление очага поражения: эксцизия (удаление пораженной области) или конизация (удаление фрагмента шейки матки в виде конуса).В среднем, CIN I превращается в CIN II–III за 3–5 лет (конечно, процесс будет намного быстрее при сопутствующей ВИЧ-инфекции, хламидиозе или гонорее). Но ничего непоправимого на этих этапах все еще нет. Если мы «поймали» пациентку на стадиях CIN II – CIN III, то проводится широкое иссечение пораженных зон: эксцизия или конизация шейки матки.
Молодая женщина с CIN I, начитавшись страшилок в интернете, горько рыдает:
— Что же вы так плачете? — Я прочитала, что у меня будет рак! Я умру! — Но вы же уже здесь. Грош нам цена была б в базарный день, если бы мы не умели выявлять и лечить эту стадию.
Ведь именно за этим вы приходили к гинекологу — чтобы не пропустили CIN. Мы и не пропустили. Теперь все аккуратненько удалим и будем наблюдаться дальше. — А я смогу родить? — Обязательно.
— А когда можно будет забеременеть?
— Через 6 недель после операции можно начинать.
Широкое иссечение пораженных участков петлей радиоволнового аппарата — несложная процедура. В основном мы делаем это амбулаторно под местной анестезией. Весь удаленный участок отправляется на гистологическое исследование.
Если все так просто, почему женщины до сих пор умирают?
Это жестокий и правильный вопрос. Рак шейки матки — это всегда чья-то ошибка. Хотя, конечно, если женщина 10 лет не заходила в кабинет к гинекологу, лишь время от времени делая УЗИ, вырастить можно было все, что угодно.
Ольге было 44 года. Я листала ее амбулаторную карту: гинеколог, гинеколог, гинеколог… За последние 10 лет она родила троих детей и сделала 4 аборта. В карте ни одного цитологического мазка. В зеркалах — запущенный рак шейки матки, симптоматическое лечение.
Елена, 32 года. Родила 2 детей с интервалом 2 года, пришла на прием через 4 месяца после вторых родов. Цитологические мазки брали дважды во время беременностей, но, вероятно, очень нежно, опасаясь кровянистых выделений. В зеркалах — рак шейки матки, стадия IIb — будем лечиться.
Марина, 38 лет, повар. Регулярно проходит профосмотр, показывает санитарную книжку. В зеркалах — запущенный рак шейки матки, стадия III, будем лечиться, но прогноз весьма сомнителен. Сомневаюсь, что ее вообще осматривали в зеркалах. Возможно, брали мазки на гонорею и трихомониаз не глядя. Самое обидное, что Ольга была уверена, что у нее все в порядке, поскольку она регулярно обследуется.
Рак шейки — болезнь молодых. Пик заболеваемости в нашей стране приходится на возраст 30–35 лет. Шейка матки — объект легкодоступный для исследования, тем страшнее каждый случай запущенного рака. Болезнь легко предотвратить, поймав на этапе CIN. И женщина выйдет замуж, и родит ребенка или трех, и проживет долгую и яркую жизнь.
Самой молодой моей пациентке с инвазивным раком шейки матки было 23 года. Ее привел за руку юноша, чтобы обследоваться на инфекции. Юношу беспокоил неприятный запах выделений возлюбленной. Операция Вертгейма, лучевая терапия, потом рецидив, химиотерапия. Она умерла через 2 года после постановки диагноза.Нельзя не учитывать человеческий фактор…
Кто-не пришел на прием, кто-то не взял цитологический мазок или собрал материал недостаточно хорошо, кто-то не рассмотрел единичные атипические клетки из-за выраженных воспалительных изменений.
Причин для поздней диагностики много. От внедрения ВПЧ в геном эпителиальных клеток до начала рака проходят годы, но инвазивный рак растет и прогрессирует очень быстро.
Сегодня в РФ повсеместно внедряется новая стратегия цервикального скрининга — применение жидкостной цитологии с ВПЧ-тестированием. Это значительно повышает шансы ранней диагностики рака. Именно этой проблемой должны заниматься гинекологи, а не «прижиганием эрозий» и беспощадным сражением с ВПЧ.
Давайте ставить цели правильно. Мы стремимся поймать рак на его предстадиях и обезвредить. «Прижигания» всего, что краснеет, никак не помогают диагностике, напротив, создают серьезные трудности, маскируя медленно тлеющий процесс.
Охота на CIN
Выполнение простого алгоритма гарантирует своевременную диагностику изменений шейки матки.
- Мазки на онкоцитологию необходимо делать всем женщинам, живущим половой жизнью. Можно ежегодно, но не реже, чем каждые 3–5 лет. Женщинам старше 25 лет вместе с цитологией следует проводить ВПЧ-тестирование.
- «Плохой» мазок на цитологию и/или выявленный ВПЧ требуют обязательной кольпоскопии. Непонятное красное пятно на шейке матки даже при «хороших» цитологических мазках и отсутствии ВПЧ требует обязательной кольпоскопии.
- Аномальные результаты кольпоскопии требуют взять биопсию со всех подозрительных участков, или, что правильнее и дешевле, выполнить широкую биопсию шейки матки.
После лечения CIN настоятельно рекомендуется продолжать наблюдение не менее 5 лет. Всякое бывает — болезнь может рецидивировать. Если не теряться из виду на пару-тройку лет, можно вовремя заметить рецидив и не допустить развития инвазивного рака.
Оксана Богдашевская
Фото 1- thinkstockphotos.com, 2-5 — предоставлены автором
Источник: https://apteka.ru/info/articles/zhenskoe-zdorove/rak-sheyki-matki-bolezn-predotvratima/
Кольпоскопия и Цитология: что точнее, чем отличается, плохие и хорошие результаты
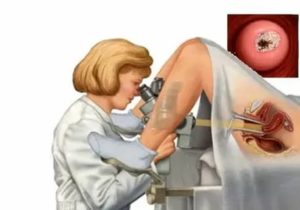
Для своевременной постановки диагноза и дальнейшего лечения всем женщинам в возрасте от 21 до 30 лет показаны кольпоскопия с цитологией минимум один раз в год, в дальнейшем при отсутствии патологий назначается один раз в 3 года.
Так что же такое кольпоскопия, обязательно ли ее проводить совместно с цитологическим исследованием, а главное в чем отличия данных гинекологических способов обследования шейки матки, о всем этом и о некоторых важных нюансах посвящена это статья.
Чем отличается кольпоскопия от цитологии
Кольпоскопия это неинвазивный метод обследования стенок влагалища и шейки матки. Такой вид осмотра проводится специалистом исключительно с использованием гинекологических зеркал и специального аппарата – кольпоскопа, который увеличивает в 40 раз ткани цервикального канала, позволяя тем самым более внимательно изучить цвет, форму и рельеф слизистой.
Данный способ изучения по праву считается одним из самых безопасных и безболезненных, именно поэтому часто назначается как беременным женщинам, так и женщинам после родов, для выявления следующих заболеваний:
- рак шейки матки и различные степени ее эрозии;
- полипы и разрастания атипичных клеток;
- различные воспалительные процессы влагалища и шейки матки (экзоцервицит);
- отмирание частиц и фрагментов слизистых поверхностей.
Важно! Статистические данные показывают, что в зоне риска развития рака шейки матки находятся женщины в возрасте от 35 до 55 лет. Из этого следует, что проведение кольпоскопии с цитологическим исследованием должно стать обязательной процедурой при осмотре пациентки, в особенности после 30.
Помимо стандартного осмотра кольпоскопом гинекологом могут быть использованы различные растворы, при использовании которых реакция поверхности слизистой цервикального канала сможет более подробно описать состояние тканей влагалища и шейки матки.
Зачастую во время проведения кольпоскопии специалистом принимается решение о взятии мазка внутренних тканей для цитологического исследования.
Благодаря цитологии возможно более точное и совершенно безболезненное изучение тканей под микроскопом. Лабораторный анализ позволяет специалисту еще на ранних стадиях диагностировать атипичное поведение клеток и выявить отклонения.
Из выше изложенного следует, что самое главное отличие кальпоскопии и цитологии это предмет исследования.
Так для кольпоскопии основным являются рельеф, форма и цвет стенок влагалища и шейки матки, которые гинеколог исследует хоть и с использование микроскопа, но все же только визуально.
Цитология в свою очередь более тщательно изучает в лабораторных условиях клеточную структуру слизистых оболочек половых органов пациентки.
Нужна ли кольпоскопия если цитология в норме
Цитологическое исследование шейки матки назначается при осмотре гинекологом для выявления патологических или воспалительных процессов. Цитология может дать два вида результата:
- положительный — выявлены патологические или атипичные клетки, которые или стали результатом воспалительного процесса внутри женских половых органов, или станут причиной для развития заболеваний;
- отрицательный — ткани здоровые и не выявлено никаких отклонений.
В тех случаях, когда результат лабораторного исследования на цитологию отрицательный, гинекологом тем не менее может быть назначено дополнительное обследование кольпоскопом, так как при его проведении гинеколог определит какие именно аномалии в развитии слизистой влагалища и шейки матки происходят.
Хорошая кольпоскопия и плохая цитология
Что же должно произойти, если в результате исследований получена хорошая кольпоскопия и плохая цитология — специалистом будет взята дополнительная биопсия тканей слизистой для исследования.
В случаях, когда после кольпоскопического исследования не выявлено никаких отклонения, а цитология все же говорит об изменении морфологии в клетках тканей, гинекологом проводится дополнительное обследование тканей, выявляются разновидности патологического процесса в клетках и определяется дальнейшее лечение.
Как правильно подготовиться к кольпоскопии с цитологией
Две такие похожие и все же разные процедуры являются зачастую неотъемлемой частью друг друга, поэтому подготовка к обоим способам обследования совпадает.
Для максимально точного и правильного результата от проведения кольпоскопического исследования с цитологией, от пациента потребуется соблюсти несколько достаточно простых условий подготовки:
- проведение обследование происходит на 5-7 день цикла (через 1-3 дня после завершения менструации);
- санитарно-гигиенические процедуры проводятся без каких-либо средств и приспособлений, исключительно с использование теплой воды;
- воздержание от сексуальных отношений в течение нескольких дней, предшествующих исследованию;
- отказ от использования фармацевтических и интравагинальных средств (тампоны, свечи и таблетки могут вызывать изменение рельефа тканей и плохо отражаться на результате цитологии).
При правильной подготовке, результат кольпоскопии и цитологического исследования будет максимально точно отражать состояние тканей и клеток, что поможет заблаговременно диагностировать заболевание, а значит и предотвратить морфологические изменения в строении клеток.
Источник: https://DiagnozPro.ru/skopiya/colposcopy/i-tsitologiya
