Осложнения после удаления панариция
Содержание
Медицинский центр Prima Medica
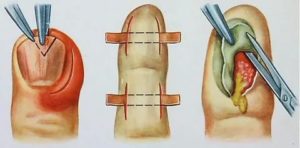
— гнойное воспаление мягких тканей пальца. Панариций может быть опасным из-за своих осложнений, которые способны лишить человека трудоспособности на долгое время. Один из четырех пациентов на приеме хирурга — это пациент с панарицием либо осложнениями панариция.
Причины панариция
Возбудитель панариция — стафилококки, иногда (гораздо реже) стрептококки, довольно часто отмечают смешанную флору.
Пусковой механизм в развитии панариция- мелкие травмы (ссадины, царапины, уколы, занозы и др.), как правило, они не привлекают к себе внимания и не вызывают сильной боли.
Виды панариция
- Кожный,
- подкожный,
- сухожильный (тендовагинит),
- костный,
- паронихия,
- суставной,
- подногтевой,
- пандактилит (поражение всех тканей пальца).
Симптомы панариция
При всех видах панариция — резкая боль, с пульсирующим характером. Определяется прощупыванием пальца, локальная боль позволяет установить точку наибольшего изменения тканей, что важно для вскрытия очага. Если консервативное лечение не помогло, показано срочное оперативное вмешательство, которое должно произойти не позже первой бессонной ночи больного.
Постоянный признак — очень сильная боль. Это- особенности строения подкожной клетчатки пальца, повышение внутритканевого давления.
Краснота на внутренней поверхности пальца, как правило, выражается слабо, на ладони ее вообще нет. Функции и пальца и кисти нарушены.
Палец в полусогнутом положении, как и соседние здоровые пальцы, но движения в них возможны и не так болезненны.
Кожный панариций – воспаление в толще самой кожи, эпидермис отслаивается экссудатом, он просвечивает через поверхностный слой кожи.
В таком случае пациент отмечает нарушение общего самочувствия — озноб, головную боль, общую слабость.
Если пациент обратился к доктору вовремя, до того, как сформирован гнойный очаг, возможно купирование воспаления не оперативным путем, если же очаг сформирован — лечение только оперативное.
Подкожный панариций — воспаление на ногтевой фаланге. Отмечают некроз клетчатки, гнойное расплавление. Боль, припухлость, ограничение подвижности пальца, повышение температуры тела.
Костный панариций. Первичный панариций — развивается после инфицированных колотых ран, повреждается надкостница или кость. Вторичный панариций- осложнение подкожного.
При ранней стадии симптомы такие же, что и при подкожном, но выражаются резче.
Характеризуется колбообразным утолщением ногтевой фаланги, резкой болью при пальпации, повышением температуры до 39-40°С, головной болью, ознобом.
На рентгене изменения в фалангах видны через 10-14 дней после начала заболевания. При консервативном лечении, палец и кисть должны быть помещены в гипсовую лонгету. Если эффекта от консервативного лечения нет, в течение 2 суток показано хирургическое вмешательство. В ранней стадии заболевания – вскрытие очага в мягких тканях и тщательном удалении омертвевших тканей.
Суставный панариций. Гнойное воспаление межфалангового или пястно-фалангового сустава. Развитие при колотых ранах и открытых повреждениях. Гнойный процесс разрушает боковые связки сустава, появляется подвижность, крепитация (хруст).
Вначале процесс поражает только мягкие ткани сустава, потом разрушаются хрящи и суставные поверхности фаланг. При суставных панарициях очень важно сохранить подвижность сустава.
Для этого нужно после операции начинать ранние движения, способствующие образованию нового сустава.
Осложнения панариция
При запущенных тяжелых суставных панарициях может потребоваться ампутация пальца.
Наиболее опасное осложнение панариция — распространение процесса в отдаленные части конечности. Развитие осложнений происходит легко, так как и кисть и стопа имеют пути сообщения с подмышечной и паховой областями посредством сухожильных сумок и лимфатических протоков.
Важно помнить, что на ранних стадиях развития процесса можно обойтись консервативными методами лечения, но при распространении воспаления на окружающие ткани или в отдаленные области лечение может быть только хирургическим. Запущенные случаи гнойного воспаления могут быть не только прямым показанием к ампутации пальцев, руки или ноги и даже угрозой жизни пациента.
Источник: https://www.primamedica.ru/articles/khirurg/panaricij/
Панариций — лечение, диагностика и последствия. В борьбе с легкими формами заболевания помогут народные средства

Панариций пальца – это гнойное воспаление тканей пальцев рук или ног. В начале развития болезнь хорошо поддается лечению даже домашними методами. Но в более тяжелых формах необходимо вмешательство врачей.
Панариций — это гнойное воспаление тканей рук и ног
Панариций пальца может быть разных видов, в зависимости от места его появления. Обычно заболевание возникает на пальцах рук.
Симптомы заболевания
Заболевание на начальных стадиях неопасно, и его можно легко вылечить. Но вся опасность панариция в том, что больные часто просто не обращают внимания на первые проявления болезни и сильно затягивают с лечением.
Последствием такой беспечности может стать общее заражение крови, повреждение костей, ампутация фаланги пальца, плохое функционирование пальца (а то и всей кисти).
Если гнойник (как в кожной форме) который вскрылся сам, или зону поражения очистить не полностью, то панариций может стать хроническим. Маленьких детей не следует пытаться лечить дома. Нужно сразу идти к врачу.
Первым симптомом панариция еще на начальной стадии заболевания будет появление небольшого, постепенно растущего пузыря, наполненного гноем. При подногтевом панариции гной распространяется под ногтевой пластиной.В таком случае главным признаком болезни станет частичная или полная отслойка ногтя гноем.
При глубоких формах панариция сустав сильно опухает, а боль перестает быть локализированной, поэтому невозможно выявить наиболее болезненный участок.
Когда заболевание прогрессирует и углубляется, фаланга пальца утолщается, кожа начинает лосниться и сильно краснеет. Боли тоже усиливаются и постепенно становятся просто невыносимыми. Больные жалуются на бессонницу, вызванную сильными болезненными ощущениями.
При сухожильном панариции палец становится сосискообразным, а движения невозможны из-за сильного отека и резкой боли. Сухожилье может полностью расплавиться, что приведет к потере функции пальца. Заболевание может затронуть мягкие ткани соседних пальцев, ладони и даже предплечья. Также при воспалении повышается температура, общее состояние больного «разбитое», усталое.
Реже наблюдаются головные боли, озноб. Такие симптомы характерны как для панариция рук, так и пальцев ног.
Причины возникновения панариция
Чаще всего панариций развивается после незначительных повреждений кожи. Мелкие ожоги, царапины, уколы и порезы часто оставляют без внимания. А они как раз и могут стать причиной развития воспаления.
Ослабленный иммунитет, игнорирование правил гигиены способствуют развитию инфекций в малейших повреждениях кожного покрова.
Поэтому очень важно внимательно относиться к своему здоровью и следить, чтобы дети соблюдали правила гигиены.
Причиной панариция может стать даже крохотная царапинаТакже способствующими факторами могут стать сахарный диабет, авитаминоз, плохое кровоснабжение кисти. Причиной развития глубоких форм панариция становятся запущенные первые стадии. Многие больные игнорируют первые симптомы и терпят боль, пока она не становится невыносимой. К этому моменту болезнь обычно уже добирается до глубоких слоев мягкой ткани и костей.
Дети в любом возрасте хватают руками различные предметы и часто могут даже не заметить занозы, уколы, проигнорировать царапины (в том числе, оставленные животными).
Это становится причиной развития воспалительного процесса. Также многие родители, делая маникюр маленьким детям, могут случайно повредить нежную кожу, или оцарапать, когда вычищают грязь под ногтями.
В ранки попадает инфекция и может развиться панариций.
Но причиной заболевания могут стать и серьезные травмы, как открытые переломы, когда инфекция попадает сразу глубоко под кожу и в кость.
Диагностика заболевания
Иногда для диагностики панариция необходимо провести рентген
При обнаружении симптомов необходимо сразу идти в поликлинику. Там нужно обращаться к врачу-хирургу. Начальные формы панариция не требуют никаких дополнительных исследований и диагноз ставят на основе анамнеза и осмотра. Для того чтобы выявить степень выраженности заболевания, а также степень тяжести воспаления берут кровь на анализ.
Если есть подозрения на более глубокое распространение инфекции, методы диагностики становятся шире. Чтобы исключить или узнать степень повреждения кости делают рентгеновский снимок пораженной конечности. Рентгенологическая картина отстает от клинической, так что рентген необходимо повторить через указанный врачом промежуток времени.
Для диагностики панариция не требуется никаких сложных исследований. Но чтобы быстро получить точный и благоприятный диагноз, не следует игнорировать симптомы. При развитии болезни до глубоких форм прогноз будет становиться все менее обнадеживающим и успокаивающим.
Лечение панариция
Лечение панариция напрямую зависит от его формы. На начальных стадиях поможет консервативное лечение. Врач прописывает лечебные ванночки, антибактериальную терапию и физиотерапевтическе процедуры. Гнойный процесс обычно начинается на третий день после инфицирования.
Но большинство больных пропускают благоприятный период для лечения, еще в начале гнойного процесса. Позднее, с наступлением сильных болей, лечение панариция пальца проходит с хирургическим вмешательством.
Любая операция проходит с обезболивающими препаратами, реже – под общим наркозом.
Для того чтобы удалить загноенный участок, врач иссекает эпидермальный пузырь на границе со здоровой кожей. Но если загноение ушло глубоко под кожу, этого будет недостаточно. Чтобы вылечить панариций подногтевой, хирургу нужно приподнять кожный валик у ногтя и убрать гной. Часть ногтя, отслоенную гноем тоже убирают.
Для лечения подкожного панариция на пальце руки хирург делает два боковых надреза на границе ладонной поверхности кожи. Через них проводят сквозной дренаж. Он не дает краям надрезов слипнуться, что требуется для оттока гноя и промывания инфицированной полости. Врач аккуратно удаляет отмершие участки тканей, чтобы не допустить повторного развития инфекции.
В особо запущенных случаях тяжелых форм панариция требуется ампутация фаланги или целого пальца. Все ранки обрабатываются антисептическими лекарствами, антибиотиками. Для лечения также используют мази, как гексион, процелан.
Врач, при любых формах панариция, может прописать пить антибиотики (чаще в капсулах, чем в таблетках), например, доксициклин, клиндамицин. Еще из растворов антибиотиков делают лечебные примочки, которые накладывают на инфицированные участки.
Панариций пальца ноги лечится такими же методами, как и на руках.
У детей панариций пальца на ранних стадиях лечится травяными ванночками, примочками, мазями. Конечно, антибиотики для детей не лучший вариант, но если врач прописал медикаменты, то рекомендаций нужно придерживаться точно. К сожалению, глубокие формы панариция у детей лечатся только хирургически, поэтому нельзя запускать болезнь, последствия могут быть очень печальными.
Профилактика
Лучшая профилактика панариция на пальцах – это осторожность и гигиена. Невозможно избежать всех мелких травм, особенно в детском возрасте. Но игнорировать их не нужно.
Нет ничего сложного в профилактике этого заболевания. Если вы укололись или поранились, не нужно сразу останавливать кровь. Это естественный способ очищения ранки.
Затем нужно хорошо вымыть руки и ранку обработать перекисью водорода, а ее края смазать йодом или зеленкой.
Даже незначительные ранки стоит обрабатывать перекисью
Если микротравма получилась из-за занозы, стекла или любого другого инородного тела, оставшегося в коже, его следует немедленно удалить. Это может быть очень неприятным и даже болезненным процессом, но ранку нужно полностью очистить.
Если она затянется, а под кожей останется кусочек постороннего предмета, вероятность загноения сильно возрастает. Обязательно нужно следить, чтобы у детей были вымыты руки. У малышей после прогулки нужно осмотреть руки, обработать ранки перекисью, чтобы избежать заболевания.
Прежде, чем делать маникюр, пальцы следует обработать спиртом. То же самое необходимо проделать и с маникюрными принадлежностями. Лучше избегать мелких травм кутикулы и кожи возле ногтя.Особенно осторожно нужно работать с землей (при работе в саду лучше вообще пользоваться садовыми перчатками), мясом и рыбой.
Народные методы лечения панариция
В случае с панарицием, народные методы лечения могут полностью устранить болезнь, но только в еще легких формах. Лечение панариция народными средствами в целом сводится к устранению воспаления и обеззараживанию пальца. Врач и сам может назначить лечение неглубоких стадий заболевания народной медициной.
Для домашнего лечения панариция можно использовать ванночки с чистотелом
Для того чтобы избавиться от панариция, нужно в рюмку вылить яичный белок и понемногу добавлять туда спирт (96%). Белок в это время нужно помешивать, пока он не свернется в белые хлопья. Затем это все нужно процедить, а свернувшийся белок переложить в сложенную несколько раз марлю.
Его прикладывают на больной участок, обматывают полиэтиленом и бинтуют. Компресс нужно менять каждых 7 часов. Через несколько дней болезнь уходит.
Другое народное средство лечения – сода. Он подходит для подногтевой формы заболевания. В чашку горячей воды добавляют две ст.лож. пищевой соды.
В таком растворе палец нужно держать по полчаса несколько раз в день. После каждой процедуры, нужно смазывать вокруг больного участка йодом. Через несколько дней ноготь сам сойдет без дополнительных процедур и операций.
НО! Не факт, что загноение не распространилось глубже! Для лечения панариция глубоких мягких тканей и костей необходимо вмешательство хирурга.
От воспаления хорошо поможет ванночка из чистотела. Надо 1 чай. лож. измельченного чистотела прокипятить в пол литре воды 10 минут (на слабом огне). Когда отвар остынет до 70 градусов, в него окунают больной палец на четверть часа. Процеживать чистотел не нужно.
Для дальнейшего употребления отвар подогревают на водяной бане.
Подобную ванночку для лечения панариция можно сделать из эвкалипта. Для этого нужно листья эвкалипта (если свежие, то 1 ст.лож., а если сухие, то 2 чай.лож.) залить пол литром воды и прокипятить 10 минут.
Затем тоже остудить до 70 градусов и сделать ванночку.
Компресс можно сделать из настойки календулы. Нужно вымочить марлю в спиртовой настойке календулы и приложить к больному месту. Компресс накрывают пленкой и оставляют на три часа. Затем его заменяют новым. Лечение проводится два раза в сутки.Источник: https://simptom.org/panaricijj-lechenie-diagnostika-i-posledstviya/
Панариций
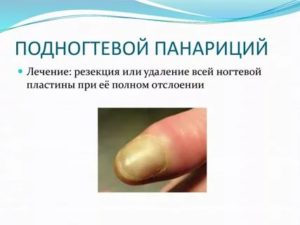
Панариций – это гнойное воспаление мягких тканей и костей пальца. В зависимости от локализации гнойного очага и глубины воспалительного процесса выделяют кожный, подкожный, подногтевой, суставной, сухожильный, костный панариций, пандактилит и паронихию.
Кожный панариций представляет собой абсцесс, располагающийся под эпидермисом кожи. В случае панариция ногтя в зависимости от локализации и распространения выделяют три формы: паронихия и подногтевой панариций. Паронихия – это гнойное воспаление валика, окружающего ноготь.
Подногтевой панариций – это скопление гноя под ногтем. Подкожный панариций представляет собой гнойное воспаление подкожной клетчатки фаланг пальцев. Излюбленной локализацией подкожного панариция является ладонная сторона концевой фаланги пальца.
Сухожильный панариций – наиболее тяжелая и инвалидизирующая форма гнойного воспаления пальцев, которая сопровождается поражением сухожильного влагалища и гибелью сухожилия пальца.
Костный и суставной панариций возникают первично при глубоком ранении до кости и полости сустава или при переходе воспаления с окружающих тканей как осложнение подкожного панариция. В случае, когда гнойное воспаление охватывает всю толщу пальца, говорят о пандактилите.
Симптомы панариция
В зависимости от вида панариция клинические проявления будут разными.
Наиболее легко протекает внутрикожный панариций. Он выглядит как пузырь, наполненный гноем, расположенный чаще всего на ладонной поверхности конечной фаланги. Беспокоят умеренные боли и чувство распирания в области пузыря.
При паронихии, возникающей после проведенного маникюра, возникает воспаление ногтевого валика, который становится отечным, красным и болезненным. При продолжающемся воспалении кожа валика приподнимается, становится беловатой – через нее просвечивает гной.
Боли при паронихии изменяются от ноющих до постоянных, пульсирующих в стадии абсцедиирования.
Гной может распространяться под ногтевую пластинку с образованием подногтевого панариция, основным симптомом которого будет отслоение части или всей ногтевой пластинки гноем.
Подкожный панариций сопровождается утолщением пораженной фаланги пальца, кожа краснеет, лоснится. Движения в полном объеме становятся невозможными из-за болей пульсирующего характера, которые усиливаются при опускании руки.
При сухожильном панариции наблюдается утолщение и покраснение всего пальца, движения резко болезненны. Палец становится сосискообразным, находится в полусогнутом состоянии. Боли выражены, пульсирующего характера.
Отек может распространяться на тыл кисти и ладонную поверхность. Гнойный процесс достаточно быстро прогрессирует, распространяясь вслед за отеком на кисть и даже предплечье.
Типичные симптомы сухожильного панариция приведены на фото ниже.
Сухожильный панариций.
При суставном и костном панариции в гнойный процесс вовлечены сустав и кость фаланги пальца. Симптомы костного и суставного панариция аналогичны таковым при подкожном панариции, однако более выражены. Отек, как правило, распространяется по всему пальцу.Боли сильные, интенсивные и не подлежат четкой локализации, палец согнут, движения невозможны из-за болей и отека. Возможен спонтанный прорыв гноя через кожу с образованием гнойных свищей.
В случае суставного панариция первоначально отек, краснота и боли локализуются вокруг пораженного сустава, но при отсутствии лечения распространяются на весь палец. Типичная клиническая картина представлена на фото.
Симптомы суставного панариция.
Обследование при панариции
При обнаружении у себя указанных симптомов необходимо обратиться к врачу-хирургу поликлиники. В случае паронихии, кожном и подкожном панариции диагноз ставится на основании клинической картины и дополнительного инструментального обследования не требует.
Достаточно сдать общий анализ крови и глюкозу крови для определения степени выраженности воспалительного процесса и диагностики сахарного диабета, а при его наличии степени тяжести течения заболевания.
В случае подозрения на костный и суставной панариций, а также при сухожильном панариции (для исключения вовлечения кости в воспалительный процесс) необходимо выполнить рентгенографию кисти. Следует знать, что рентгенологическая картина отстает от клинической на 1 – 2 недели.
Поэтому рентгенографию следует выполнить повторно через указанный промежуток времени.
Профилактика панариция
Для профилактики развития панариция очень важно своевременно правильно обработать полученную рану кисти.
При получении микротравмы кисти следует вымыть руки с мылом, удалить инородные тела из раны (заноза, металлическая стружка, стекло и так далее), выдавить каплю крови из ранки, обработать 3% раствором перекиси водорода, края раны смазать спиртовым раствором йода или бриллиантовым зеленым. Заклеить бактерицидным пластырем или стерильной салфеткой.
При выполнении маникюра следует избегать повреждения кожи, перед проведением процедуры обработать кутикулу и прилегающую к ней кожи 70% спиртом. Маникюрные щипчики так же следует погрузить в 70% этиловый спирт на 5-10 минут. При повреждении кожи ее следует обработать этиловым спиртом и избегать ее загрязнения землей, при разделке мяса и так далее.
Осложнения панариция
При запущенном панариции возможен переход воспаления на глубжележащие ткани с развитием пандактилита. Последний трудно поддается лечению и часто приводит к ампутации пальца.
Переход гнойного воспаления на сухожилие и отсутствие своевременного хирургического лечения вызывает некроз сухожилия с потерей активных движений в пальце кисти.
По сухожильному влагалищу гнойный процесс быстро распространяется на кисть с развитием флегмоны кисти, для лечения которой требуются обширные хирургические вмешательства.
Суставной панариций часто приводит к образованию контрактур и тугоподвижности в пораженном суставе.
Костный панариций нередко приводит к развитию хронического остеомиелита пальца с рецидивирующим течением, сопровождающимся частичной или полной потерей подвижности.
Поэтому самолечение при панариции опасно и может приводить к трагическим последствиям. Положительный исход при данном заболевании возможен только при раннем обращении за медицинской помощью. Заботьтесь о своем здоровье. Лучше переоценить серьезность ваших симптомов, чем поздно обратиться за медицинской помощью.
Врач-хирург Тевс Д.С.
Источник: https://medicalj.ru/diseases/infectious/894-panaricij
Вскрытие панариция: методика, послеоперационный уход
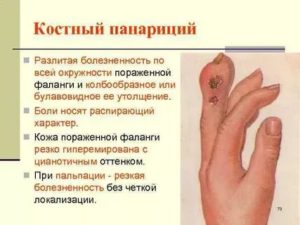
Панариций – это гнойное заболевание пальцев рук. Оно возникает при попадании микроорганизмов через мелкие ссадины и незначительные ранки под кожу. Проявляется покраснением, отеком и болью.
Начальная стадия поддается консервативному лечению, используя медикаментозные средства и народную терапию. В запущенном случае, когда появляется гнойник, необходимо оперативное вмешательство. Мягкие ткани пальцев содействуют распространению нагноения костей, сухожилий и суставов.
Несвоевременное лечение панариция на пальце может привести к серьезным последствиям.
Общие сведения
Острое нагноение пальцев рук (реже ног) развивается в результате жизнедеятельности стрептококков, стафилококков и кишечной палочки. Для их активизации достаточно на поверхности кожи наличия мелких ссадин, потертостей, мозолей, ранок, а также подкожных попаданий заноз, осколков стекол, металлических стружек.
Чаще панариций встречается у детей и у людей молодого и среднего возраста, получивших травму на производстве. Больше всего повреждаются первый, второй и третий пальцы правой руки. Развитию панариция способствует переохлаждение, воздействие химических веществ, вибрация и ослабление иммунной системы.
Ладонная поверхность пальцев имеет большое количество сухожилий, нервов, сосудов, капсул суставов.
Подкожная клетчатка в этой области руки состоит из многочисленных эластичных, прочных волокон и пучков соединительной ткани. Она разделена на мелкие ячейки и напоминает пчелиные соты. При таком строении гнойный процесс легко проникает вглубь тканей и в него вовлекаются суставы, сухожилия, кости и полностью вся ткань пальца.Классифицируется заболевание по месту расположения и характеру поражения тканей. Существуют следующие виды панарициев:
- кожный – гнойник располагается в толщине кожи, считается самой легкой формой;
- костно-суставной – в результате прогрессирования суставного панариция воспаляются суставы концов костей фаланг;
- околоногтевой (паронихия) – воспаление находится около валика ногтя;
- костный – гнойный процесс развивается в кости;
- подногтевой – локализуется под пластиной ногтя;
- подкожный – развивается в подкожной клетчатке на поверхности пальца со стороны ладони;
- суставной – поражаются пястно-фаланговые или межфаланговые суставы;
- сухожильный – располагается в районе сухожилия.
Хирургическое лечение
Консервативная терапия используются только при поверхностной негнойной форме инфекции. При несвоевременно начатом лечении обязательно хирургическое вмешательство. Этот метод позволяет вскрыть панариций, расположенный под кожей, ногтем, в костной ткани или сухожилии.
В зависимости от сложности операция проводится под местным или общим наркозом. Для предупреждения кровотечения накладывается жгут на предплечье и основание пальца. При воспалении подногтевой пластины приходится удалять ее частично или полностью.
В костях и сухожилиях, поврежденных воспалением, также удаляются некротизированные участки тканей и очищаются гнойники. В тяжелых случаях проводят ампутацию пальца.
Во время операции хирург промывает рану антисептическими растворами и делает дренирование. После вскрытия панариция рану зашивают и назначают регулярные перевязки с антисептическими мазями. При необходимости используют антибиотики широкого спектра действия.
Кроме этого, для укрепления иммунитета, назначается «Антистафилококковый гамма-глобулин». Для ускорения заживления раневой поверхности обязательно применяют физиотерапию: УВЧ, электрофорез, рентгенотерапию, ультразвук.
После операции очень важно придать пальцу и кисти фиксированное положение, поэтому обязательно накладывают лангету.
При лечении используется следующая тактика:
- вовремя начатое оперативное лечение – вскрытие панариция;
- абсолютное обезболивание;
- обескровливание операции – правильное наложение жгута;
- рациональные разрезы, открывающие доступ к очагу поражения;
- полное удаление поврежденных тканей и хорошая антибактериальная обработка раны;
- правильная терапия послеоперационного периода.
Панариций должен быть вскрыть сразу после установленного диагноза. Не следует ждать, когда гнойный процесс поразит более глубокие слои тканей, сухожилий или суставов.
Лечение кожного панариция
Это самый легкий панариций. Абсцесс возникает под кожей после незначительного повреждения: мозоли или ожога второй степени.
После обработки операционного поля, хирург производит вскрытие панариция и иссекает поврежденный эпидермис. Поверхность раны обрабатывается антисептиком, внимательно осматривается, чтобы не пропустить свищевой ход.
Затем накладывают спиртовую повязку. Для заживления ранки делают ванночки со слегка розовым раствором калия перманганата.
Антибактериальная терапия применяется только при осложнениях. В качестве физиотерапевтического лечения назначается ультрафиолетовое облучение. Срок заживления панариция после вскрытия составляет четыре дня, раневая поверхность полностью затягивается.
Подкожный панариций
Он часто встречается и требует уже серьезного оперативного вмешательства. Больного мучают боли в зоне очага, происходит отек фаланги, температура тела может быть незначительно повышена. Операцию проводят под местным наркозом. Для вскрытия гнойника делают эллипсовидный разрез по боковой поверхности фаланги параллельно ладони.
В рану вставляют дренаж в виде резиновой полоски, что дает возможность оттоку гноя. После вскрытия обработка панариция проходит под контролем хирурга. Рану промывают антисептическим средством и делают повязку с противомикробным и ранозаживляющим средством. Для лечения назначают облучение кварцем, сеансы УВЧ.
Ежедневно делаются промывания раны через дренажи и перевязки с антисептическими средствами до ликвидации воспалительного процесса. Иногда встречается панариций в виде запонки, когда один очаг расположен в коже, а второй – в подкожной клетчатке. Их сообщение происходит через свищ.Удаление только кожного очага не приводит к облегчению и после вскрытия панариция болит палец, так как гнойный процесс не остановлен. Больному предстоит еще одна операция.
Околоногтевой панариций (паронихия)
Часто воспаление валика около ногтя происходит после неудачного маникюра или появления заусеницы. Наблюдается покраснение и отек, затем образуется гнойник, который просвечивает через кожу. В области воспаления появляется боль.
Гнойник может вскрыться самопроизвольно, но лучше обратиться за помощью в медицинское учреждение, чтобы не допустить осложнения. Доктор определит лечение: операция либо противомикробная терапия, при которой используются противогрибковые средства или антибиотики.
При оперативном вмешательстве удаляется отслоившийся эпидермис или часть ногтевой пластины, под которой находится гной.
Лечение подногтевого панариция. Как называется операция по вскрытию панариция?
Обычно подногтевой панариций – это осложнение после паронихии, но может он появиться и после попадания занозы или маленькой ранки около края ногтя. В случае небольшого поражения ногтевого ложа у свободного края делают резекцию части ногтевой пластины, удаляя гной и отмершую ткань.
При образовании гнойного процесса у основания ногтя выполняют операцию Канавела. Для этого делают два параллельных разреза с тыльной стороны пальца. При этом стараются как можно меньше травмировать ткани ногтевого ложа, чтобы не привести к деформации новую отрастающую ногтевую пластину. Поврежденную часть ногтя срезают, ложе чистят.
Под отслоенный ноготь вставляют резиновую пластинку, которую через двое суток удаляют. Закончив операцию, ногтевое ложе обрабатывают антисептиком. Для лечения ногтевого панариция, после хирургического вскрытия, не требуется прием антибиотиков. На больное место накладывается повязка с лекарственным средством «Левомеколь» или «Левосин».
Назначается УВЧ, УФО и криотерапия. Заживление раны занимает 5 – 6 дней.
Он в большинстве случаев является осложнением подкожного панариция из-за неправильного лечения или не обращения за медицинской помощью. Воспаление из мягких тканей распространяется на костную ткань. Это приводит к нарушению в ней обменных процессов, в результате происходит разрушение кости. Для лечения делается клюшкообразный разрез.
Через который ножницами иссекают поврежденную подкожную клетчатку. После этого пораженный участок кости выскабливается. Гнойная полость очищается с помощью вакуума и ультразвука, делается дренаж, и рана зашивается. На больной палец накладывается гипсовая лангета. После вскрытия лечение панариция проводится в полном объеме: назначается противовоспалительная и лазерная терапия.
Контроль за динамикой лечения осуществляется с помощью рентгена.
Сухожильный панариций или тендовагинит
Тендовагинит относится к тяжелой форме панариция, когда нарушается не только функция пальца, но ухудшается и общее состояние пациента. Его мучают интенсивные боли пульсирующего характера, которые усиливаются при движении пальца.
Палец равномерно опухает и находится в полусогнутом состоянии, разогнуть его полностью невозможно из-за сильной боли. У пациента повышается температура, наблюдается спутанность сознания и возможен бред. Лечение производится в стационаре.
После хирургического вмешательства, требующего большого количества надрезов, назначаются высокоэффективные антибиотики, которые вводятся при помощи инъекций.
После проведения операции и удаления гнойных выделений, в полость вставляют несколько дренажей, чтобы лучше очистить рану. После вскрытия панариция палец болит и требуется назначение обезболивающих средств.При позднем обращении за медицинской помощью может нарушиться функция пальца и кисти. Чаще всего палец приходится ампутировать.
Лечения панариция у детей
У ребенка панариций появляется в виде покраснения мягких тканей около ногтевой пластины. Это результат проникновения патогенных микроорганизмов в эпидермис кожи при легкой травме пальца: незначительной царапины, ссадины или попадании занозы. Родителям следует внимательно следить за руками ребенка.
Самые незначительные повреждения необходимо обрабатывать антисептиками. Для этого можно использовать «Мирамистин», «Хлоргексидин», «Фурацилин», «Бриллиантовый зеленый», «Перекись водорода». Простые препараты позволять предотвратить возникновение гнойно-воспалительного процесса.
Надо учесть, что болезнь быстро прогрессирует, и при появлении гнойничка, сильной дергающей боли, повышении температуры тела, необходимо обратиться к врачу или отвести ребенка в травматологическое отделение. Скорей всего потребуется операция, которая проводится под местным наркозом. Хирург разрезает ткань в области поражения, удаляет омертвевшие слои кожи.
После вскрытия панариция пальца все тщательно дезинфицируется, делается дренирование, накладывается стерильная повязка. При необходимости назначают антибиотики.
Вместо заключения
Всякая форма панариция опасна и может закончиться тяжелыми последствиями. Микроорганизмы с током крови и лимфы могут из очага воспаления попасть в любые внутренние органы, ткани и привести к заражению крови.
В запущенной форме суставной и сухожильный панариций приводит к потере функций пальца, а иногда ладони и предплечья. В некоторых случаях заболевание заканчивается ампутацией. Не следует несерьезно относиться к панарицию и заниматься самолечением.
При своевременном обращении в медицинское учреждение врач вскроет панариций и проведет соответствующее послеоперационное лечение.
Источник: https://FB.ru/article/388185/vskryitie-panaritsiya-metodika-posleoperatsionnyiy-uhod
