Мокнущая болячка у ребенка, которая еще и увеличивается в размерах
Содержание
Мокнущий дерматит у детей: фото и лечение
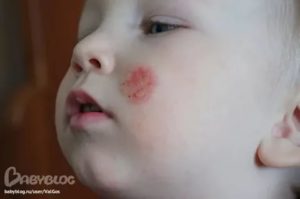
Мокнущий дерматит относится к группе атопического диатеза. Такую форму болезни у детей врачи считают наиболее тяжелой. Это объясняется клинической картиной и спецификой лечения заболевания.
Что такое мокнущий дерматит у детей
Отличительной особенностью данного типа дерматита является тот факт, что очаг воспаления постоянно влажный, появляющиеся трещинки или язвы наполняются гноем, что осложняет процесс течения болезни и ее лечение.
Мокнущий дерматит у детей бывает нескольких типов. Очаги локализации разные для каждой возрастной группы.
По возрасту мокнущий дерматит делится:
- Груднички и дети до 2 лет. Зоны поражения — лицо, локтевые и коленные сгибы, изредка тело.
- Дети от 3 до 12 лет — шея, сгибы конечностей, кисти рук с тыльной стороны.
- Подростки с 13 до 18 лет — лицо, шея, складки естественного характера.
Не стоит путать дерматит этого вида с экземой, которая поражает только поверхность кожи. Мокнущий дерматит (фото см. далее) вызывает отек из-за воспаления кожи в глубоких слоях.
Причины заболевания
Появление мокнущего дерматита у детей может быть вызвано причинами внешнего и внутреннего характера. К ним относятся:
- Проблемы в работе ЖКТ. Болезнь возникает из-за недостаточного расщепления фрагментов пищи. Такой мокнущий дерматит у грудничка встречается чаще всего, что связано с несовершенством развития пищеварительной системы.
- Аллергия на пищевые продукты или химические и медикаментозные средства. Например, мокнущий атопический дерматит встречается чаще у маленьких деток, питающихся материнским молоком.
- Наличие в организме бактериальной инфекции провоцирует появление дерматита с образованием пузырьков с гноем.
- Патологии почек и печени, а также сбои в работе поджелудочной железы встречаются как причина дерматита у детей реже всего.
Детский иммунитет, ослабленный каким-либо заболеванием или прорезыванием зубов, может стать причиной развития мокнущего дерматита.
Симптоматика
Проявление заболевания также связано с возрастными группами детей:
- У грудничков и деток до 3 лет болезнь начинается с появления мокнущих пятен, которые затем подсыхают до корочки. Для этой группы характерны сухость кожи, ее шелушение и сильный зуд. Если образуются пузырьки, то они чаще всего лопаются.
- Дети 3-12 лет болеют дольше, чем малыши, даже несмотря на проводимое лечение. Характеризуется дерматит отеком кожных покровов, шелушением и гиперемией. Могут появляться очень болезненные трещинки на месте поражения. После выздоровления нередко на коже остаются темные пятнышки, которые через несколько месяцев проходят без следа.
- Подростки 13-18 лет. Болезнь может внезапно начаться и также неожиданно закончиться. В стадии обострения поражаются большие участки тела.
При наличии одного или нескольких симптомов лучше обратиться к врачу за постановкой точного диагноза, особенно это касается грудных детей.
Диагностика
На начальном этапе заболевания диагностика очень важна. Необходимо сразу же показать ребенка педиатру, который посоветует какие-либо меры по облегчению симптоматики дерматита и направит на прием к аллергологу.
Врач-аллерголог назначит необходимые анализы для уточнения причины дерматита. Чаще всего это анализ крови на определение уровня эозинофилов и присутствия IgE. Эти два показателя являются основными для установления аллергического происхождения дерматита.
После этого ребенка должен осмотреть детский дерматолог и взять соскобы с ранок на предмет микотического поражения.Когда результаты всех анализов будут известны, педиатр определит тип болезни и назначит соответствующее лечение.
Терапевтические методы лечения
Мокнущий дерматит, лечение которого нужно начинать незамедлительно, требует проведения целого комплекса терапевтических процедур. К ним относятся:
- изоляция аллергена от ребенка;
- тщательная гигиена пораженных участков кожи;
- контроль окружающей среды;
- смазывание очагов поражения противовоспалительными мазями;
- диета.
Если врачом установлено, что заболевание наступило из-за наличия какого-либо аллергена в доме, где находится ребенок, необходимо эту причину устранить. Такими возбудителями могут быть стиральный порошок, пыль, различные химические средства, воздействующие на кожу ребенка.
Обязательным условием является соблюдение диеты. В случае если поставлен диагноз «мокнущий дерматит» у грудничка, лечение должно начинаться с диеты кормящей мамы или пересмотра схемы прикорма.
Дети постарше не должны принимать в пищу красные и желтые продукты или конкретно установленный аллерген.
Очаги дерматита необходимо промывать физраствором и прикладывать слабый раствор марганца. Также по назначению врача нужно использовать наружные противовоспалительные и антибактериальные мази, кремы или спреи. Это может быть «Бепантен», «Солкосерил».
Если возникла вторичная инфекция, следует применять комбинированные и антибактериальные препараты — «Тридерм», «Пимафукорт».
При лечении мокнущего дерматита нужно поддерживать комфортную для ребенка температуру воздуха, проветривать помещение и не допускать пересыхание слизистой. Эти меры помогут предотвратить возникновение иных заболеваний на фоне ослабленного дерматитом иммунитета.
Медикаментозное лечение
Если комплексные методы терапии не принесли желаемого результата, врачом назначается применение лекарств перорально.
К таким препаратам относятся медикаменты следующих групп:
- антигистаминные;
- пробиотики;
- седативные;
- глюкокортикостероиды;
- системные энзимы;
- иммуномодуляторы.
В первую очередь назначают антигистаминные препараты, которые снимут кожный зуд («Кларитин», «Лоратадин»).
Детям такие проблемы на коже доставляют огромный дискомфорт. Они начинают капризничать и плохо спать. В таких случаях прием легких успокоительных средств (валериана, пустырник) вполне оправдан. Важно точно соблюдать дозировку.
Восстановить микрофлору желудка и кишечника после приема медикаментов помогут пробиотики («Декстрин», «Лактулоза»).
Если степень поражения кожных покровов большая, врач назначит гормональные мази — глюкокортикостероиды. К ним относятся «Гидрокортизон», «Преднизолон».Иммуномодуляторы поддержат ослабленные силы организма ребенка и помогут бороться с болезнью естественным путем.
В некоторых случаях на месте появления маленьких папул может образоваться большой пузырь. Врачи рекомендуют провести его вскрытие, но делать это необходимо только в больничных условиях, где соблюдены все правила стерильности.
Другие средства
Мокнущий дерматит поддается лечению и средствами народной медицины. Только они обязательно должны быть в комплексе с медикаментами и с разрешения лечащего врача.
Деткам до года из этого комплекса разрешено только использование отвара череды. Ребятам от года рекомендован компресс из тертого картофеля. Только кашицу надо предварительно завернуть в чистую марлю.
После 5 лет можно использовать примочки из отвара ромашки или чистотела.
Хороший эффект дают и физиопроцедуры. К ним относятся:
- электрофорез;
- магнитотерапия;
- лечебные ванны;
- лазерная и грязевая терапии.
Применение всех этих методов позволит избавиться от болезни в короткие сроки и без особых последствий.
Профилактика болезни
Меры по предотвращению мокнущего дерматита у детей направлены на выполнение комплекса правил:
- соблюдение личной гигиены ребенка ежедневно;
- контроль питания мамы и ребенка, если он уже не на грудном вскармливании;
- недопущение контакта с раздражителем при уже имеющейся аллергии;
- лечение заболеваний ЖКТ, печени и поджелудочной железы;
- своевременное обращение к врачу.
Выполнение этих несложных рекомендаций поможет избежать детям и их родителям такого неприятного заболевания, как мокнущий дерматит. Даже если болезнь находится в начальной стадии, нужно стараться выполнять профилактические меры. Это позволит избежать осложнений, и ребенок будет мучиться от зуда гораздо меньше.
Источник: https://FB.ru/article/310103/moknuschiy-dermatit-u-detey-foto-i-lechenie
Причины появления болячек, язвочек на теле и лице у детей до года

Бактериальное поражение кожи ребенка, приводящее к появлению язвочек, называется стрептодермией. Лечить заболевание нужно при появлении первых симптомов, иначе есть вероятность его перехода в хроническую форму.
Ребенок
Язва на кожном покрове
Язвочки на теле ребенка представляют собой волдыри, обычно круглой формы. Их размеры отличаются, они зависят от тяжести заболевания и места возникновения. Располагаются отдельно или представляют собой мелкую сыпь.
Обратите внимание! Внутри язвочек содержится светлая, но немного мутная жидкость. Они могут зудеть, чем причиняют маленькому пациенту сильный дискомфорт.
Гнойные волдыри появляются в результате деятельности стрептококков. Это представители условно-патогенной микрофлоры, всегда обитающие на коже и в организме. Под влиянием некоторых факторов они начинают размножаться, что приводит к ряду заболеваний, вылечить которые можно только медикаментозно.
Детские болезни с высыпаниями
У ребенка сыпь на теле — что это
Язвочки могут появляться у ребенка на лице, теле, конечностях. В зависимости от участков кожи, которые поражают стрептококки, существуют различные формы заболевания:
- Опрелости, характерные для детей первого года жизни. Болячки обнаруживаются в кожных складках, сливаются, разрастаясь. Когда они вскрываются, кожа мокнет;
- Панариций. Это воспаление кожи в области ногтя. Начинается у детей, грызущих пальцы. Через появившиеся трещинки инфекция распространяется, вызывая нагноение;
- Заеда образуется, когда в организме не хватает витамина B. Она заметна в углу рта, малыш с трудом его открывает. Есть незначительные повреждения, они кровоточат и покрываются корочкой;
- Сухая стрептодермия концентрируется на лице, иногда высыпания распространяются по всему телу ребенка. Пятна могут быть неправильной формы, они розовые или красные, отличаются шелушащейся поверхностью, никогда не мокнут;
- Эктима вульгарная. Поражение распространяется на глубокие слои кожи. Язвочки расположены на ногах у ребенка, в большей мере – на ягодицах;
- Импетиго. Появляются болячки на лице у ребенка, они могут наблюдаться в носовых ходах, а также на кистях и стопах. Плотные пузырьки с мутным содержимым лопаются, после чего образуется корка. Затем болячки у ребенка превращаются в розоватые пятна. Они самостоятельно проходят со временем.
Импетиго
Пузырьки на коже образуются при заболеваниях, не имеющих отношения к стрептококкам:
- Ветрянка. Сыпь быстро распространяется по всему телу, что позволяет диагностировать распространенную детскую болезнь;
- Герпес. Локализуется на губах. Отличается наличием зуда еще до появления высыпаний. Кожа в местах возникновения язв повреждений не имеет, что нехарактерно для стрептодермии;
- Кандидоз. Молочница характеризуется образованием язвочек на слизистой полости рта. Трещины могут появляться и в уголках губ;
- Аллергия. У младенцев язвочки с прозрачным содержимым обычно возникают как реакция на солнце;
- Лишай. Грибковое заболевание обычно вызывает контакт с бродячими животными. Особенно опасны коты и собаки, у которых плешни на шерсти. Лишайные пятна шелушатся, имеют четкие границы. На их поверхности могут образовываться пузырьки, чешуйки, корочки.
Признаки стрептодермии у детей
Почему облазит кожа на пальцах ног у ребенка
Язвочки на теле у ребенка, появляющиеся из-за активности стрептококков, сопровождаются рядом симптомов, позволяющих отличить их от проявлений других заболеваний. Своевременная диагностика позволит быстрее вылечить маленького пациента, избежав осложнений.
Симптомы и формы заболевания
Стрептодермия локализуется на разных участках тела, может концентрироваться на лице или захватывать конечности. Формы заболевания отличаются степенью поражения, распространяются на верхний слой кожи или проникают глубоко в эпидермис, затрудняя лечение.
Стрептодермию можно определить по следующим признакам:
- Незначительное повышение температуры;
- Симптомы интоксикации организма, болезный вид, сонливость, раздражительность;
- Увеличение и болезненность лимфоузлов, расположенных рядом с зоной поражения;
- Зуд;
- Шелушение в местах образования язвочек;
- Корочки, покрывающие области возникновения трещин, царапин;
- Временная пигментация после вскрытия гнойничков и исчезновения болячек на теле у ребенка.
Корочки при стрептодермии
Как происходит заражение
Болезнь передается несколькими путями:
- Бытовым. Когда дети пользуются одним полотенцем, обмениваются игрушками;
- Воздушно-капельным. Распространение происходит при кашле, чихании;
- Контактным, если больной человек касается кожи здорового. Заразиться можно при купании в бассейне, водоемах, в частности, на речке или море.
Нужно помнить! Контакт с водой у больного стрептодермией нужно свести к минимуму.
Бактерии стрептококка могут находиться на коже малыша, но активность их провоцируют факторы:
- Порезы, трещины и другие повреждения на коже;
- Слабый иммунитет;
- Переохлаждение или перегрев;
- Заболевания эндокринной системы;
- Другие проблемы дерматологического характера;
- Стрессы;
- Игнорирование правил гигиены.
Обратите внимание! Большую угрозу представляют люди, являющиеся носителями опасных бактерий. Необязательно у них будут проблемы с кожей. Стрептококки также являются возбудителями ангины, скарлатины, бронхита.
Осложнения
Если вовремя не справиться с заболеванием, оно может превратиться в хроническое. Тогда язвы будут сливаться, захватывая другие участки кожи. Она начнет отмирать, отслаиваться. Новые высыпания могут и не появляться в период ремиссии, однако шелушение все равно останется.
Стрептодермия может вызвать и другие осложнения:
- Гнойный отит;
- Сепсис;
- Ревматизм;
- Патологию почек;
- Микробную экзему;
- Псориаз;
- Образование фурункулов;
- Миокардит;
- Скарлатину.
Подобные проявления обычно затрагивают детей с ослабленным иммунитетом, имеющих в анамнезе серьезные хронические заболевания. Малыши до годика находятся в группе риска, их защитные силы еще очень слабы.
Терапия детей до года
Сыпь на спине у ребенка — откуда берутся красные прыщи
Грудничкам обычно рекомендуют лечить язвочки следующими способами:
- Обрабатывать антисептическими средствами, например, раствором фурацилина;
- Давать лекарства против аллергии. Они снимут зуд и отечность;
- Использовать антибактериальные мази. Назначает их дерматолог после осмотра. Рекомендуют болячки на руках и теле у ребенка мазать кремами и пастами, содержащими цинк. Это позволит подсушить мокнущую кожу.
Обратите внимание! При тяжелых поражениях рекомендуют принимать антибиотики внутрь. Нельзя игнорировать лечение, если болячки на лице или теле у ребенка не заживают. В таком случае есть риск возникновения осложнений.
Мнение Комаровского
Детский доктор Комаровский подчеркивает, что основа лечения – антибактериальная терапия. Нельзя игнорировать правила гигиены, обрабатывая волдыри и кожу вокруг них, чтобы остановить распространение болезни. Без антибиотиков полностью вылечиться не получится.
Гигиена и профилактика
Чтобы не допустить появления язвенных высыпаний на теле ребенка, нужно придерживаться рекомендаций:
- Укреплять иммунитет. Проводить время на свежем воздухе, следить за питанием, режимом дня;
- Приучить малыша пользоваться собственным полотенцем и другими личными вещами;
- Появившиеся раны и царапины обрабатывать антисептиками;
- Соблюдать правила гигиены. Мыть руки перед едой и после улицы, но не стоит делать это слишком часто.
Обязательная гигиена
Высыпания на коже наблюдались у каждого ребенка хотя бы раз в жизни. Когда их причиной становятся стрептококки, требуется антибактериальная терапия. Без соответствующего ухода избавиться от болезни не получится. Главное правило – не мочить пораженные участки кожи.
Источник: https://kpoxa.info/zdorovie-pitanie/yazvochki-tele-rebenka-moknut.html
Опасны ли мокнущие болячки и чем лечить мокнутие кожи
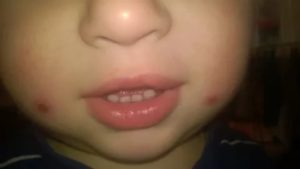
Мокнутие – мокнущая область на кожном покрове, которая формируется под влиянием аномальных процессов. Патология проявляется выделением серозной жидкости через маленькие эрозии верхнего слоя кожи – эпидермиса. Мокнущие болячки не являются самостоятельной болезнью, это признак нарушений внутри организма.
Локализация
Мокнущая рана на лице воспринимается пациентами негативно из-за неэстетичного внешнего вида. Обычно она локализуется на бровях, около губ, немного реже на щеках.
На одном месте воспаление может пройти, и тут же появиться где-нибудь рядом. Мокнутие становится причиной попадания в ранку инфекции.
Мокнущие болячки на лице обычно развиваются по причине недостаточно активной работы защитных сил эпидермиса.
А также на возникновение влияет генетика и проблемы с обменом веществ. Мокнущие болячки на голове называются себорейной экземой. Она формируется только в местах большого скопления сальных желез. Кожа под волосами мокнет при вытекании жидкости и серозных высыпаний. Это способствует проявлению грибка.
Что это может быть и каковы причины мокнутия
Главными факторам развития мокнущей болячки и патологического состояния кожи считается поражение бактериями. Но также к основным причинам образования мокнущих болячек у женщин и мужчин относятся:
- Интоксикация кожного покрова. Люди, профессиональная деятельность которых связана с химической промышленностью, ежедневно контактируют с химическими жидкостями и ядами, страдают от того, что защитный слой кожи со временем разрушается. Это химическое влияние и вызывает мокнущий дерматит, который при запущении преобразуется в трофические язвы разной глубины. К группе риска интоксикации кожи относятся люди, проживающие в зонах с плохой экологией.
- Патологии пищеварения. На этапе переработки продуктов питания в организме задействуются многие органы и системы. Если кишечник, печень, желчный пузырь не в состоянии нормально справляться со своими функциями, возникают проблемы с кожей. Образуются локальные раздражения с признаками мокнутия.
- Инфекционное заражение. Мокнутие часто проявляется под влиянием активной патогенной микрофлоры на кожу. Это могут быть стрептококки, попадающая в рану и начинающая быстрое размножение, которое травмирует эпителий. Так, красный и постоянно мокнущий участок постепенно становится язвой с хроническим процессом популяции бактерий.
- Осложненные аллергии. Пациенты, склонные к развитию гиперчувствительности, часто страдают от проблем с кожей. При постоянном или частом воспалении кожи под влиянием аллергенов некоторые участки меняют свою структуру, и образуется мокнутие.
- Грибки. Проникновение грибков в кожу – частая причина. Заражение легко происходит в общественных местах – посещение бани, сауны, бассейна. Отличительная характеристика развития грибка – это сильная краснота и неприятный дрожжевой запах. Мокнуть начинают те зоны, куда плохо поступает воздух – складки и места с недостаточной вентиляцией. Грибковые мокнутия называются дерматомикозом.
- Дисбаланс гормонов. Избыток или нехватка в организме некоторых гормонов, участвующих в процессах метаболизма в клетках кожи, провоцирует мокнущий дерматит с большим количеством очагов воспалений. Чаще всего такое нарушение развивается у людей с эндокринными заболеваниями.
- Прием препаратов. Некоторые лекарства производят побочные действия атрофии кожи в области их воздействия. Подобные нарушения часто провоцирует применение кортикостероидных мазей. Сначала образуется устойчивое мокнутие, а впоследствии слой эпителия настолько истончается, что появляются язвы.
Кожа у человека – это целостный внешний орган, отличающийся сложным строением. В связи с этим не исключаются и другие причины формирования мокнутий.
Воспаление
Мокнутием называется процесс отделения серозного содержимого через микроскопические травмы эпидермиса. Оно часто проявляется при воспалении с пузырьками, похоже на экзему, но отличается следующими признаками:
- отечность поврежденных зон;
- образование более красных пятнышек и пузырьков;
- пузырьки заполнены гноем;
- на месте воспалений формируются трещины разные по глубине.
Перечисленные различия хорошо видны даже невооруженным глазом, но для эффективного лечения требуется точное диагностирование проблемы. Проводит обследование дерматолог на основании первичного осмотра воспаленных участков и взятия кожных проб.
Везикулы
Первые признаки мокнутия – это формирование на кожном покрове небольших по размеру красных пузырьков – группой или по одному.
Везикула – это пузырчатое высыпание полушаровидной формы, размер от булавочной головки до средней горошины. Внутри скапливается серозная жидкость – прозрачная или чуть мутная, изредка с кровью.
Волдыри периодически лопаются, на их месте формируется эрозия, она подсыхает и покрывается корочкой.
Везикулы чаще всего локализуются на лице, руках и ногах, но могут быть и в других местах.
Их появление сопровождается зудом и жжением, внешне они выглядят, как косметический дефект. Лечение мокнущих ран предполагает установление причин.
Экзема, дерматиты, патологии у ребенка
Мокнущий дерматит является кожной патологией, развивающийся под влиянием негативных внешних факторов или проблем в работе органов. Чаще всего мокнутие проявляется, когда в дерму проникает стрептококковая инфекция.
Главное отличие мокнущего дерматита – кожа находится в состоянии не проходящего воспаления, она влажная, с течением времени на ней формируются язвочки с гноем.
У детей при попадании стрептококка и продуктов жизнедеятельности этой бактерии в толщу кожного покрова развивается стрептодермия.
При этом формируются мокнущие болячки на теле у ребенка, которые требуется лечить по назначению врача и не принимать самостоятельных мер.
Также мокнутие вызывает вызикулопустулез у детей и новорожденных. Причины и лечение патологии неразрывно связаны.Болезнь представляет собой воспаление эккриновых потовых желез и возникает на фоне отсутствия терапии распространенной у грудничков потницы. Заболевание провоцируют стафилококки.
Следует отметить, что данная патология относится к тяжелым и часто коррекция состояния проводится в стационаре. Основными методами лечения везикулопустулеза являются:
- отказ от купания, чтобы инфекция не распространилась на здоровую кожу;
- незатронутые кожные покровы дополнительно обрабатываются раствором Фурацилина и другими антисептиками;
- высыпания прижигаются синькой или зеленкой и смазываются антибактериальными мазями;
- в случае распространения проводится антибактериальное лечение пенициллинами, иммуностимуляторами в течение 7 – 10 дней.
Плохо заживающие раны и их лечение
Плохо заживающие раны часто сопровождаются мокнутием по причине проникновения в них бактерий и проявления дополнительного инфекционного воспаления. Чтобы произошло быстрое заживлений мокнущих ран на коже, требуется точно установить их причины и постараться устранить воздействие.
В противном случае поможет только сильная мазь, но она только на некоторое время купирует симптомы, которые потом развиваются с новой силой. В любом случае лечебный процесс предполагает соблюдение особого питания, которое подбирается врачом в соответствии с возрастом и течением патологии.
Мокнутия и везикулы свидетельствуют об обострении, когда кожа может дополнительно легко инфецироваться стафилококками или стрептококками.
Большинство врачей утверждает, что при развитии мокнутия понадобится отказаться от жирных мазей, которые только ухудшают состояние травмированной области. Больше подойдут эмульсии, кремы, они не будут препятствовать испарению влаги.
При ярко выраженной экссудации нужны подсушивающие и вяжущие средства с цинком, примочки, влажно-высыхающие компрессы с лекарственными растворами, гормональные и нестероидные мази.
Медикаменты и аптечные средства
Снять и уменьшить интенсивность зуда помогут такие препараты, как:
- Супрастин;
- Димедрол;
- Диазолин.
Для поддержания работы иммунитета требуются:
Также врачи рекомендуют увеличить в рационе продукты с витамином В и пропить курс комплекса витаминов.
Хороший эффект дают ванночки и примочки с Нитратом серебра, Борной кислотой и Димексидом. Можно использовать кортикостероидные ранозаживляющие средства при мокнущих ранах в форме аэрозолей: Оксикорт или Полькортолон.
После того как прошли мокнутия сразу можно переходить к лечению болтушками на водно-спиртовой, масляной или водной основе. Хорошо действуют охлаждающие мази и крема с кортикостероидами. Чтобы предотвратить преобразование в хроническую форму показаны Нафталановая и Ихтиоловая мази.
Примочки
Примочки являются простым и действенным способом, как лечить мокнущие раны. Они должны быть холодными и влажно-высыхающими с лекарственными растворами. Механизм работы основывается на испарении жидкости, охлаждении и подсушивании. Когда кожа охлаждается, кровеносные сосуды сжимаются, тем самым уменьшая интенсивность воспаления и мокнутия.
Для примочек лучше использовать:
- Борную кислоту 2%;
- Жидкость Бурова – разводится 1 ч. ложка на 200 мл воды;
- Нитрат серебра 0,025%;
- Раствор Танина 4%;
- Раствор Димексида 25 – 90%;
- Резорцин 1%.
Часто рекомендуется заменить примочки со средствами на спирту препаратами на физиологическом растворе:
- Фурацилин;
- Перманганат калия 0,05%;
- Отвары с корой дуба, ромашкой, шалфеем, лавровым листом.
Предварительно средство для примочек помещается в холодильник. Потом в нем смачивают стерильную марлю, тщательно отжимают и прикладывают к поврежденному месту.
Примерно через 5 минут повязка начнет согреваться – тогда ее нужно заменить на новую. Делать процедуру требуется в течение часа по 2 раза в день.
Нельзя допускать согревания примочек, чтобы не произошло усиления воспаления и экссудации.
Народная медицина
Народная медицина при лечении мокнутия носит только вспомогательный характер и помогает облегчить жжение и зуд, не избавляя от самой проблемы.
Компрессы из огуречного рассола хорошо снимают воспаление и отеки. Теплые ванночки с отварами клевера, тысячелистника оказывают общеукрепляющее действие.
Мазать место мокнутия можно самостоятельно изготовленной известковой мазью: на 100 г погашенной извести такой же объем воды. Смесь доводится до закипания, отстаивается до полного охлаждения, процеживается и смешивается с растительным маслом в одинаковых количествах. При приеме ванны в воду можно добавлять эфирные масла чайного дерева, лаванды или герани.
Профилактические меры
Основная мера профилактики формирования мокнутий на коже – своевременное лечение хронических патологий, а также поддержание правильной работы иммунитета.
Если в анамнезе уже была экзема, то следует соблюдать следующие рекомендации:
- тщательная личная гигиена;
- отказ от алкоголя и курения;
- применение увлажняющих косметических средств;
- использование только гипоаллергенных средств бытовой химии;
- рациональное питание;
- выбор одежды из натуральных тканей.
Даже после полного выздоровления врач не дает гарантий от развития рецидива. Так, целесообразно следовать профилактическим мерам и стараться вести здоровый образ жизни.
Источник: http://dermet.ru/kg_al/der/moknutie.html
Что такое стрептодермия у ребенка и как ее лечить
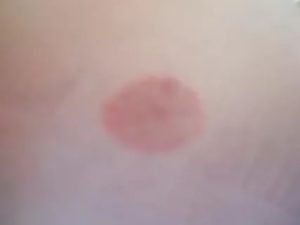
Стрептодермия (пиодермия стрептококковая) — это кожная болезнь инфекционно-аллергического происхождения, возникающее при попадании в толщу кожи стрептококка и продуктов жизнедеятельности этого микроорганизма.
Точное определение из Википедии. Стрептодермия (лат. streptodermia стрепто- + (пио)дермия, также пиодермия стрептококковая) — пиодермия, вызываемая стрептококками; характеризуется возникновением фликтен. Код по МКБ 10 L08.
Основным проявлением заболевания, независимо от возраста пациента, становится образование на поверхности кожи гнойных элементов, имеющих характерную округлую форму и шелушащуюся поверхность. В зависимости от размеров патологического очага, их количества и зоны распространения различают различные клинические формы заболевания.
Причины возникновения стрептодермии
Возбудители заболевания, микроорганизмы семейства стрептококков, являются типичными представителями условно-патогенной микробной флоры организма – при достаточно напряженном местном иммунитете, целостности кожных покровов и слизистой, нормальном функционировании иммунной системы организма в целом активное развитие и распространение этого микроорганизма ограничивается, и заболевание не развивается.
Возникновение стрептодермии всегда сопряжено с нарушением целостности кожного покрова (для проникновения инфекции достаточно микротравмы или потертости), изменением местного иммунитета и нарушением активности иммунной системы организма в целом.
Прямым доказательством этого утверждения специалисты считают тот факт, что чаще всего развивается стрептодермия у детей – в подавляющем большинстве случаев возникает эпидемическая вспышка в организованном детском коллективе (детских яслях и садах, младших классах школ, детских секциях по интересам. Тем не менее, ребенок, болеющий стрептодермией, становится источником инфекции и может заразить любого из своих родственников, тесно с ним контактирующим.
Предрасполагающими факторами, наличие которых увеличивает вероятность развития заболевания, становятся:
- пренебрежительное отношение к правилам личной гигиены;
- острое и хроническое переутомления;
- стрессовые ситуации;
- любые состояния, которые могут вызвать снижение иммунитета;
- недостаточное количество витаминов в пище пациента и его организме
- травмы кожи (даже самые незначительные).
Как заражаются стрептодермией
В организм ребенка микроорганизм может попасть контактно-бытовым путем – инфекция передается через посуду, одежду, при бытовых контактах, через игрушки, а также через пыль, в которой содержаться стрептококки.
В жаркое время года инфекция может передаваться насекомыми, которые на своих лапках переносят возбудители.
В холодное время года очень часто отмечается сезонный рост заболеваемости стрептодермией, совпадающий по времени с ростом заболеваемости скарлатиной и ангинами – такая ситуация объясняется тем, что причиной всех заболеваний становится один и тот же микроорганизм.
Симптомы и признаки стрептодермии
Основными проявлениями заболевания становятся:
- появление на поверхности кожи небольших пузырьков, наполненных прозрачной, но быстро мутнеющей жидкостью – чаще всего высыпания локализуются на лице, спине, конечностях, нижней части туловища;
- кожный зуд (часто возникает нестерпимое жжение);
- пигментация кожи на месте «старых» очагов заболевания;
- общее недомогание – нарушение самочувствия, вялость, слабость, отсутствие аппетита.
При попадании в организм стрептококка типичная клиническая картины стрептодермии у детей развивается только через 7 дней после инфицирования – при этом заболевании, как и при любой стрептококковой инфекции, существует инкубационный период, и только после его завершения на коже появляются фликтены. Эти специфические высыпания на коже – пузыри плоской формы, окруженные венчиком гиперемированной кожи, являются отличительным признаком стрептодермии.
Стрептодермию можно легко перепутать с крапивницей, атопическим дерматитом, отрубевидным лишаем, пиодермиями, экземой, ветрянкой, герпесом, поэтому врачи очень детально изучают высыпания.
Стадии заболевания
Выделяют 3 стадии заболевания:
- Буллезная (пузырная). Начальная стадия характеризуется высыпанием пузырьков с гноем в очаге поражения. Сначала появляется красное пятно, а уже через сутки образуется фликтена (пузырь). С течением времени количество пузырьков увеличивается. Размер пузырьков может быть самый различный.
- Небуллезная. Кожа на этой стадии глубоко поражена, пузыри плохо заживают. Образуются язвы — стрептококковая эктима. Вскоре они начинают усыхать.
- Стадия хронического течения. Развивается при запущенном или неправильном лечении. Характеризуется эпизодическими мокнущими высыпаниями.
Виды стрептодермии
Тем не менее, в зависимости от расположения высыпаний, различают несколько клинических форм этого заболевания:
- стрептококковое импетиго – проявляется одиночными разрозненными высыпаниями (фликтенами), которые локализуются на коже лица, туловища, конечностей, имеют тенденцию к слиянию. Поражения не поникают глубже базального слоя кожи, после вскрытия фликтены на поверхности кожи образуются тонкие корки серого цвета, оставляющие после отпадения пятна синевато-розового цвета;
- буллезное импетиго – проявляется фликтенами большого размера, после вскрытия которых на коже открываются поверхностные эрозии, склонные к увеличению поверхности поражения. Такие элементы чаще всего образуются на кистях, стопах и голенях;
- стрептококковая заеда (ангулярный стоматит, щелевидное импетиго) – проявляется фликтенами, располагающимися в углах рта. Первичный элемент сыпи очень быстро превращается в линейные трещины, покрытые корочками желто-медового цвета, отпадающими без следа, но склонными к повторному появлению. Кроме того, щелевидное импетиго может появиться у крыльев носа или возле наружного края глазной щели. Заболевание может сопровождаться выраженным зудом и слюнотечением, которые провоцируют распространение инфекционного процесса по коже лица, отказом от пищи из-за невозможности открыть рот;
- простой лишай у детей возникает чаще всего – на коже лица появляются шелушащиеся очаги розового или белого цвета, имеющие округлую или овальную форму и четко очерченные границы. Элементы сыпи могут уменьшаться под действием солнечных лучей, но ранее пораженные участки кожи не могут нормально загорать;
- турниоль (стрептодермия ногтевых валиков) часто возникает у детей, которые привыкли грызть ногти. В этом случае вокруг ногтевых пластинок возникают фликтены, которые вскрываются с образованием подковообразной эрозии;
- стрептококковая опрелость – возникает поражение кожных складок, на которых формируются мелкие фликтены, склонные к слиянию. После вскрытия на коже образуются мокнущих поверхностей ярко-розового цвета.
- стрептодермия эритемато сквамозная — сухая форма заболевания, без мокнущих пузырьков.
Как выглядит стрептодермия на фото
На картинках ниже мы постарались показать болезнь на различных участках тела.
Волосистая часть головы В уголках губ во рту На руках На пальцах Импетиго На ягодицах На попе и ногах у новорожденного На животе, ближе к паху В носу На носу На лице На коже Буллезное импетиго На щеке грудничка Веки, глаза, щека, подбородок На шее и волосистой части головы
Лечение стрептодермии у детей
Что делать, если у вашего ребенка появилась эта болезнь? Независимо от локализации очагов высыпаний на коже и их количества, при выявлении стрептодермии обязательно назначение лечения этого заболевания.
- Во-первых, стрептодермия отличается высокой контагиозностью и склонностью в возникновению эпидемических вспышек.
- Во-вторых, при ослаблении иммунитета организма стрептококк может становиться причиной тяжелого поражения суставов, сердечно-сосудистой системы и почек – описаны случаи развития пороков сердца, гломерулонефрита и ревматизма, возникших после стрептодермии.
Если заболевание проявляется единичными очагами и не сопровождается признаками интоксикации, лечение может ограничиваться местной терапией.
При развитии распространенных форм или осложненном течении заболевания одновременно с местным лечением используют общеукрепляющие препараты, витамины, УФО крови и очагов поражения.
Местная обработка кожи включает вскрытие фликтен-пузырей (их прокалывают острой инъекционной иглой), а затем их поверхность обрабатывают растворами анилиновых красителей (бриллиантовый зеленый, метиленовый синий), а затем на поверхность очага накладывают дезинфицирующие махи и сухую асептическую повязку. Для удаления корочек их необходимо смазать салициловым вазелином – через несколько часов их можно будет безболезненно удалить.
Очаги стрептодермии на лице смазываются ляписом (азотнокислым серебром 1-2%). При массивном поражении кожи, затяжном течении заболевания врач, наблюдающий пациента, может назначить системную антибактериальную терапию.
Чем можно обработать ранки дома
Максимально, чем вы можете помочь ребенку самостоятельно — посушить ранки, снять зуд и жжение. В домашних условиях можно приготовить отвары и примочки из трав: пижма, шалфей, череда, ромашка, дубовая кора, ольховые шишки.
Можно воспользоваться следующим народными средством. Взять 10-15 фасолин, поджарить на сковороде до обугливания, а потом измельчить. Полученную смесь прикладывайте к воспаленным участкам кожи.
Самостоятельно можно попробовать изготовить присыпку из измельченных дубовых листьев или полевого хвоща.
Препараты, мази и таблетки для лечения стрептодермии
Следующий список лекарств и средств можно использовать для лечения стрептодермии, но только по назначению врача: Целестодерм (может быть как с антибиотиком, так и без), Циндол, Хлоргесидин, Фукорцин, Сумамед, Стрептоцид, Серная мазь, Левомеколь (содержит левомицетин-антибиотик), Клотримазол, Банеоцин, Амоксициллин, Акридерм ГК, Азитромицин.
Банеоцин, Сумамед, Банеоцин, Амоксициллин, Акридерм ГК, Азитромицин и Амоксиклав являются антибиотиками.
Осложнения и чем опасна болезнь
При неправильном и несвоевременном лечении последует микробная экзема. Диагностировать осложнение можно по каплям серозной жидкости, которая выделяется на покрасневшем фоне микроэрозий.
Профилактика стрептодермии
В очаге инфекции обязательно назначение карантина – детей разобщают не менее, чем на 10 дней (на срок максимальной продолжительности инкубационного периода). В процесс лечения обязательно использования лечебной диеты, состоящей из легкоусвояемой и питательной пищи, в которой обязательно ограничение сладостей, жирной и острой пищи.
Диета
Из рациона в первую очередь нужно убрать сладкое (углеводы), жирное и острое (специи и пряности). Это благоприятно повлияет на ранки, и не позволит им мокнуть.
Что можно есть при стрептодермии? Показано обильное питье. Употребляйте больше белков (яйца, отварная рыба и не жирное мясо, нежирный творог), каши и овощные супы. Ешьте свежие фрукты и овощи. Сахар можно заменить сорбитом или ксилитом.
Часто задаваемые вопросы
- После стрептодермии остались красные пятна или шрамы, что делать? Со временем пятна исчезнут. Для быстрого заживления можно попробовать мазь Банеоцин.
- Когда можно мыться? Во время лечения категорически запрещается использование воды для совершения гигиенических процедур (душ, ванна) – необходимо ограничиться протиранием здоровой кожи отварами трав с антисептическим действием с обязательным просушиванием. Необходимо обращать внимание родственников ребенка на необходимость ношения одежды из натуральных тканей – в этом случае обеспечивается необходимая вентиляция кожи и поддерживается нормальная терморегуляция.
- Сколько длится стрептодермия? На этот вопрос ответить сложно. Все зависит от качества лечения. При подозрении на заболевание, обратитесь к вашему лечащему врачу. Но помните. что срок созревания пузырьков составляет 5-7 дней.
- Можно ли гулять при стрептодермии у детей? Гулять можно, главное не мочить ранки.
- Беременность и стрептодермия? Есть очень небольшой шанс преждевременных родов или даже внутриутробной гибели плода (могут спровоцировать стрептококки). Чаще происходит инфицирование ребенка во время прохождения родовых путей. В любом случае обратитесь к дерматологу.
Источник: https://lechimsya-prosto.ru/streptodermiya-u-detej
