Киста вчп и лимфоузлы шеи
Содержание
Киста шеи: причины, симптомы, диагностика, лечение
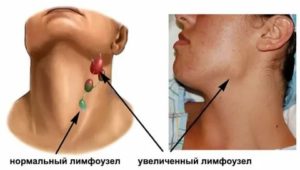
Киста на шее — это опухолевидное образование, локализованное в передней или боковой шейных зонах, и заполненное кашицеобразным веществом или жидкостью. Оно развивается в следствие изменения эмбрионального формирования плода и относится к классу врожденных патологий.
Шейная киста имеет доброкачественную природу, однако, способна осложнится или осложниться нагноением, а также образованием свища. Игнорировать данную патологию крайне опасно — велика вероятность перерождения кисты в атипичное образование.
Классификация кисты шеи
Невзирая на многообразие исследований и клинических описаний, весомая часть вопросов в области кистозных шейных новообразований остается малоизученной. Речь идет и о единой структурной классификации. Учитывая характерные особенности кист, принято выделять два основных вида новообразований:
- Срединная (тиреоглоссальная), на основе локализации может быть подъязычной или располагаться на корне языка;
- Боковая (бранхиогенная), которая подразделяется на одно- и многокамерные кисты.
Причиной образования срединных опухолей является аномальное формирование щитовидно-язычного протока в первом триместре беременности, когда запускается процесс создания структуры щитовидной железы. Срединная киста шеи у взрослого требует проведения дифференциальной диагностики для исключения таких патологий, как аденома щитовидной железы, лимфаденит, дермоид.
Боковая киста шеи отличается поздним проявлением. Ее можно заметить на теле ребенка в возрасте 11-13 лет, когда, в период активного роста молодого организма, новообразования тоже начинают расти. Обладатели кист не отмечают дискомфорта до того момента, пока не произойдет их нагноение, что спровоцирует сдавление нервных и сосудистых волокон, а также нарушение привычного приема пищи.
По принципу образования и структуре кисты подразделяются на следующие формы:
- Жаберная – локализуется под языком в зоне кости;
- Дермоидная — киста мягких тканей шеи, располагается на поверхности, отсутствует фиксация с глоткой. Обычно она наполнена элементами потовых и сальных желез.
Распространена классификация и по характеру образования:
- Лимфогенная киста шеи – представляет собой аномалию развития лимфатических сосудов;
- Гигрома – мягкое образование с железистым содержимым, расположенное внизу шейного отдела;
- Венозная гемангиома – редко встречающееся новообразование коричневого или синюшного цвета;
- Нейрофиброма – образование с плотной структурой, размером от 0,5 до 4 см;
- Первичная лимфома – представлена скоплением уплотненных узелков;
Симптоматика
Образовавшаяся на шее киста подчелюстная или, например, киста мягких тканей, долгие годы могут протекать бессимптомно. Лишь разрастание тканей опухоли провоцирует появление следующих симптомов:
- Болевые ощущения при прикосновении к образованию;
- Затруднение при движении шеи;
- Местная гиперемия (покраснение) кожных покровов;
- Нарушение чувствительности участков лица при сдавлении нервных волокон;
- Невозможность самостоятельно держать голову (актуально для младенцев).
При прогрессировании процесса нагноения клиническая картина дополняется такими симптомами, как:
- Отечность на фоне местной гиперемии;
- Повышение температуры тела до субфебрильных показателей (до 38° С);
- Болезненность в месте образования, усиливающаяся при пальпации;
- Прорыв гнойного содержимого;
- Вялость и головокружение.
Наличие вышеперечисленных клинических признаков служит показанием к обращению за врачебной консультацией. Воспалительный процесс представляет опасность для здоровья человека, так как способен спровоцировать развитие таких серьезных патологий, как абсцесса и флегмоны.
Диагностика кисты шеи
Диагностические мероприятия начинаются с проведения визуального осмотра и пальпации кисты, включая лимфоузлы. Доктором собирается индивидуальный и семейный анамнез пациента.
Для подтверждения или опровержения диагноза необходимо проведение следующих лабораторно-инструментальных исследований:
- Взятие пункции содержимого кисты для проведения гистологического исследования.
- Анализ крови на онкомаркеры.
- Фистулография.
- УЗИ кисты шеи.
- КТ по показаниям.
Общие клинические исследования мочи и крови при данном заболевании не представляют существенной диагностической ценности, поэтому проводятся исключительно при подготовке к оперативному лечению.
Ключевую роль играет дифференциальная диагностика — именно она определяет тактику и алгоритм оперативного вмешательства. Киста лимфоузла шеи должна быть дифференцирована с такими заболеваниями, как:
- Лимфогранулематоз;
- Гемангиома;
- Туберкулез шейных лимфоузлов;
- Лимфома;
- Лимфаденит.
Примечательно, что единственно возможный метод лечения одновременно считается и облегченным, и затрудненным. Это объясняется тем, что любая кистозная опухоль в челюстно-лицевой области подразумевает удаление, независимо от дифдиагностики.
Лечение кисты на шее
Лечение кисты шеи без операции не представляется возможным. Ни пунктирование, ни гомеопатические препараты, ни методы народной медицины не способны оказать должного терапевтического эффекта. Более того, перечисленные способы способны спровоцировать развитие нежелательных последствий.
Оперируют не только взрослых, но и детей с 3-х лет. Малышам хирургическое лечение показано в том случае, если киста нагнаивается и несет угрозу процессу дыхания, а также является источником интоксикации организма.
У взрослых срединная киста иссекается, если определена ее доброкачественная природа, а также размер опухоли составляет не более 1,5 сантиметров.
Несмотря на редкое диагностирование врожденных кистозных новообразований в области шеи, существует небольшой риск (около 2-3%) озлокачествления образования. Операция, проведенная на ранних сроках, обеспечит скорейшее формирование рубца – он станет едва заметным уже через 4-5 месяцев.
Кисты в момент воспаления или нагнаивания подвергаются противовоспалительной терапии, и лишь с нейтрализацией острого периода, становится возможным проведение операции. Данный вид вмешательства является малой операцией, которая проводится в плановом порядке.
- Экстирпация (удаление) срединной кисты показана на ранних сроках с целью предотвращения ее инфицирования гематогенным путем. Опухоль удаляется под местной анестезией. Если во время операции выявляется свищ тканей, то его ход окрашивают метиленовым синим, обеспечивающим четкую визуализацию. Аккуратное проведение вмешательства и полное извлечение структурных элементов кистозного образования гарантирует отсутствие рецидивов.
- Бранхиогенная киста шеи, наравне со срединной, подвергается радикальному удалению, но является более сложным вмешательством. Это обосновано ее локализацией – велик риск травмирования кровеносных сосудов. Экстирпация производится вместе с капсулой или фистулой, если она выявлена. Крайне редко может отмечаться рецидив, что связано с некорректной диагностикой или ошибочной техникой операции.
После операции пациенту показана антибактериальная и противовоспалительная терапия. В обязательном порядке необходимо обрабатывать полость рта антисептическими растворами посредством полоскания. В первые дни после проведенного хирургического лечения необходим врачебный контроль за речью и глотанием пациента.
Современные методики оперативного вмешательства позволяют произвести настолько «ювелирное» иссечение опухоли, что после лечения пациент едва ли забеспокоится о наличии неприглядного рубца. В некоторых случаях врач может порекомендовать обрабатывать рубец рассасывающими гелями, такими, как «Контрактубекс».
Спустя 2,5-3,5 месяца проводится контрольное УЗИ шеи. Если лечение было проведено своевременно, то риск возникновения рецидива или развитие онкологии имеет минимальную вероятность. Операция не требует длительного периода реабилитации – через 10 – 12 дней пациент может приступать к учебе или работе.
Киста шеи представляет собой редкую врожденную аномалию, требующую хирургического лечения. Заболевание является достаточно сложным, так как несколько затруднена диагностика и существует необходимость дифференциации с целым списком патологических состояний в данной анатомической области.
При выявлении кистозной опухоли не стоит медлить с операцией. Своевременное и грамотно проведенное радикальное удаление тканей новообразования, а также адекватная послеоперационная терапия, могут гарантировать до 98% положительного исхода.
Источник: https://prorak.info/kista/kista-shei/
Киста на шее у взрослого — чего от нее ожидать?
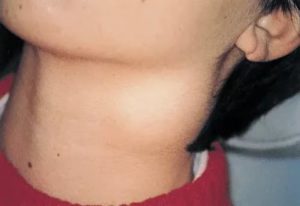
Доброкачественная опухоль кистозного типа, которая появляется на тканях шейного отдела, в медицине сегодня называется кистой шеи.
Киста на шее у взрослого является в большинстве своем врожденным недугом.
То есть патология формируется по причине деформаций и генетически обусловленных нарушений целостности тканей шейного отдела, из-за чего в некоторых частях этой области начинает свой рост капсула опухоли.
Основное о патологии
Важно отметить тот факт, что доброкачественная киста на шее сбоку у взрослого не имеет фиксированного и четкого места своего расположения.
Также она отличается характерным наполнением своей капсулы, которое чаще всего имеет вязкую или кашицеобразную структуру.
Из-за неправильного формирования тканей щитовидной железы или шейного отдела в теле эмбриона происходят нарушения, которые в итоге приводят к появлению опухоли единичного или множественного типа.Согласно медицинской статистике, большой процент доброкачественных срединных кист шеи у взрослых появляется у человека в процессе его эмбрионального развития и диагностируется в течение первых месяцев жизни. Однако в некоторых исключительных ситуациях опухоль может длительное время развиваться в скрытой форме и дать о себе знать гораздо позже.
Почему появляется киста на шее у взрослого?
Существует две основные группы данных кистозных тел, разница между которыми заключается в месте их прикрепления и причинах появления:
Срединная киста шеи у взрослого человека формируется так же, как и другой вид, на шестом или седьмом месяце созревания плода. Причина ее появления заключается в генетически обусловленной патологии тканей щитовидной железы.
Когда щитовидная железа заканчивает свой рост и начинает постепенно опускаться в нижний отдел шеи, она оставляет за собой небольшой проем, который в норме в дальнейшем полностью зарастает.
Однако иногда в организме эмбриона диагностируют сбои, по причине которых проем от щитовидной железы не зарастает совсем или пропадает частично.
На месте такой щели может сформироваться свищ или доброкачественная киста на шее у взрослого, лечение Алмагом которой бесполезно.
Изначально после рождения малыша такая опухоль представляет собой небольшое продолговатое образование с плотными стенками и ровными краями.
Позже эта опухоль начинает становиться четко очерченной капсулой с плотными стенками и густым наполнением.Диагностируется киста на шее у взрослого уже по проявлениям симптоматики, которая в запущенной форме недуга отличается крайней болезненностью и травматичностью.
Виды кист шеи и особенности их диагностики
Боковая опухоль у взрослого человека или киста лимфоузла на шее у взрослого практически не диагностируется. Поскольку такая форма недуга является крайне характерной и заметной уже с первых дней ее формирования.
Опухоль такого вида появляется из-за деформированных жабровых щелей, которые в определенный период внутриутробного роста малыша не пропали, но стали причиной и местом прикрепления опухоли. Такие формирования появляются преимущественно в области лимфатических узлов и задевают своим телом нервные пучки и окончания.
Собственно, из-за высокой болезненности симптомов кисты шеи у взрослых диагностируются рано, и опухоль быстро устраняется.
Срединная опухоль по причине своей патогенности и скрытности может быть определена в возрасте 4-15 лет. При этом на протяжении всего срока своего роста опухоль может абсолютно никак не беспокоить пациента.
В некоторых случаях такая киста крепится своим телом к мышечным тканям языка, из-за чего у ребенка можно наблюдать проблемы с речью, а также частичную или полную деформацию гортани со всеми вытекающими последствиями такого недуга.
ВАЖНО ЗНАТЬ!
Осложнения кисты шеи у взрослого
Нередко рост опухоли в процессе ее развития и формирования может ускоряться до аномальных темпов.
Такая патология зависит напрямую от наличия в организме больного человека побочных воспалительных процессов или воспалений, которые косвенным или прямым путем оказывают влияние на опухоль и ее патогенность.
Даже онкологические заболевания, причиной или следствием которых является киста, могут оказывать воздействие на темпы ее роста и усугублять недуг.
Максимально опасными считаются причины кисты на шее у взрослого и их осложнения, связанные с нарушениями кровообращения в месте поражения. Патологии указанного типа связаны, как правило, с механическими нарушениями целостности тканей опухоли. Именно из-за них капсула воспаляется, набирает больше жидкости, может гноиться и увеличиваться.
Осложнения при опухоли описываемого типа у взрослого также могут быть напрямую связаны с местом ее прикрепления. Если опухоль формируется отдельно от тканей и важных нервных окончаний, ее рост может замедлиться на длительное время и затормозить появление патологий.
Однако, если киста прикрепилась к мышечным волокнам или нервным пучкам, задела своим телом гортань или лимфатические узлы, под ее давлением проблемные области рано или поздно начнут воспаляться, увеличиваться, пополняться жидкостью и рано или поздно приведут к сепсису или разрыву, необходимости проведения срочной операции кисты на шее у взрослого.
Стоит отметить, что согласно многим проведенным исследованиям, доброкачественные опухоли на шее практически никогда не разрываются. Объясняется это тем, что их успевают устранить оперативным путем до момента критического увеличения в размерах.Однако, если киста длительное время росла на шее взрослого человека и не вызывала симптомов, а потом подверглась влиянию сильнейшего бактериального недуга или воспаления, ее рост может ускориться в несколько раз, что и приведет за собой деформацию и разрыв капсулы.
Как диагностируют кисту на шее у взрослого?
Большинство доброкачественных образований по причине их врожденного типа появления, диагностируют еще на ранних стадиях развития ребенка сразу после его рождения. Однако случаи, когда диагностируется киста на шее у взрослого человека, требуют повышенного внимания. Потому, что такие скрытые и запущенные опухоли нередко могут сопровождаться многими побочными симптомами и нарушениями.
Диагностика и лечение причин кисты на шее у взрослого проходят, как правило, в несколько этапов. Многоэтапность необходима по причине того, что тело опухоли может за время своего роста и развития деформировать многие соседние зоны и органы шеи, что в свою очередь влечет за собой возникновение соматических недугов и воспалений.
Диагностировать кисту на шее у взрослого человека может стоматолог, отоларинголог или хирург. Каждый из этих специалистов внимательно изучает зоны поражения и соединительные ткани в области гортани, чтобы понять насколько патогенной и опасной является опухоль и как много участков она успела поразить.
Для исследования проблемной области при кисте шеи медики используют следующие средства диагностического осмотра:
- УЗИ сканирование проблемной области шейного отдела и примыкающих к опухоли тканей.
- Взятие пункции из тела кисты для максимально точного определения ее вида и особенностей развития.
- Гистологическое исследование тканей опухоли для того, чтобы исключить вероятность появления рецидива недуга, а также превращения его в злокачественное образование.
- Зондирование каналов и свищей, которые могут сопровождать опухоль в скрытой или проявленной форме и усугублять симптоматическую картину, а также быть источником бактериального заражения и воспаления.
- Контрастное изучение тела кисты с помощью специального оборудования и рентгена. Такой метод исследования позволяет максимально точно изучить тело опухоли и выявить наличие в ее капсуле всех патогенных веществ и инородных образований, которые могут оказывать влияние на процесс лечения срединной кисты шеи у взрослых.
Как лечат кисту шеи у взрослого?
Из-за того, что киста на шее у взрослого является крайне патогенной и может перерасти в злокачественный недуг, она подлежат срочному оперативному отсечению уже после прохождения нескольких этапов диагностики и медикаментозной терапии.
Стоит сказать, что медикам пока неизвестны случаи, когда такая опухоль могла самостоятельно исчезнуть или рассосаться при консервативном лечении. Патогенность и токсичность такой кисты определяет радикальный и единственный метод ее устранения.
Особенно быстро и срочно оперируют такие кисты, которые вызывают острые болезненные симптомы, провоцируют появление осложнений, деформируют гортань или грозят превратиться в онкологическую проблему. Промедление и, тем более, отсутствие лечения в таких случаях недопустимо.
Сама операция по удалению опухоли данного типа относительна проста и безопасна. Суть ее сводится к аккуратному рассечению тканей и извлечению кистозного тела стандартным набором инструментов хирурга. Восстановление после такой операции, как правило, проходит легко.
СОВЕТУЕМ ПОСМОТРЕТЬ:
ЗАПИШИТЕСЬ НА ПРИЕМ:
Источник: https://kista-guide.com/kista-shei/kista_na_shee_u_vzroslogo.html
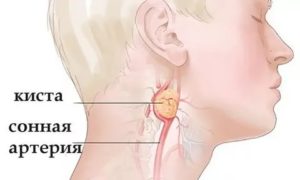
Киста шеи
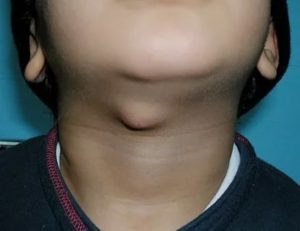
Киста шеи – полое опухолевидное образование, располагающееся по передней или боковой поверхности шеи. Формируется при нарушениях на ранних стадиях эмбрионального развития.
В некоторых случаях сочетается с врожденным свищом шеи. Иногда свищ образуется уже в детском или даже взрослом возрасте в результате нагноения кисты. Возможно перерождение кисты шеи в злокачественную опухоль.
Лечение только хирургическое.
Боковые кисты шеи обычно выявляются при рождении ребенка, срединные обнаруживаются в возрасте 4-7 или 10-14 лет, иногда протекают бессимптомно. У одного из 9-10 больных боковая киста наблюдается в сочетании с врожденным свищом шеи. Примерно в 50% случаев кисты нагнаиваются, а свищ формируется в результате опорожнения гнойника через кожу.
Киста шеи
Боковая киста шеи представляет собой полость между жаберными бороздами, которые в норме должны исчезать по мере развития плода.
Она формируется при аномалии развития жаберных щелей на четвертой-шестой неделях беременности.
Срединная киста образуется при перемещении зачатка щитовидной железы из места ее формирования на переднюю поверхность шеи по щитовидно-язычному протоку. Это происходит на шестой-седьмой неделях беременности.
Врожденный свищ не является самостоятельной патологией и всегда сочетается с боковой или срединной кистой шеи. Выделяют два вида свищей: полные (с двумя выходными отверстиями: на коже и слизистой полости рта) и неполные (с одним отверстием, которое может располагаться как на коже, так и на слизистой).Боковые кисты шеи встречаются чаще срединных (примерно в 60% случаев).
Они располагаются на передне-боковой поверхности шеи, в ее верхней или средней трети, кпереди от кивательной мышцы и локализуются прямо на сосудисто-нервном пучке, рядом с внутренней яремной веной.
Бывают как многокамерными, так и однокамерными. Боковые кисты шеи большого размера могут сдавливать сосуды, нервы и расположенные рядом органы.
Симптомы
При отсутствии нагноения или сдавления сосудисто-нервного пучка жалоб нет. В ходе осмотра выявляется округлое или овальное опухолевидное образование, особенно заметное при повороте головы пациента в противоположную сторону. Пальпация безболезненна.
Киста имеет эластическую консистенцию, подвижна, не спаяна с кожей, кожные покровы над ней не изменены. Как правило, определяется флюктуация, свидетельствующая о наличии жидкости в полости кисты.
При пункции в полости образования обнаруживается мутная жидкость грязновато-белого цвета.
Осложнения
При нагноении киста шеи увеличивается в размере, становится болезненной. Кожа над ней краснеет, выявляется локальный отек. В последующем формируется свищ. При вскрытии на кожу устье свища располагается в области переднего края кивательной мышцы.
При вскрытии на слизистую полости рта устье находится в области верхнего полюса небной миндалины. Отверстие может быть как точечным, так и широким. Кожа вокруг устья нередко покрывается корками. Наблюдается мацерация кожных покровов и гиперпигментация.
Диагностика
Диагноз боковой кисты шеи выставляется на основании анамнеза и клинической картины заболевания. Для подтверждения диагноза выполняют пункцию с последующим цитологическим исследованием полученной жидкости. Могут использоваться такие дополнительные методы исследования, как УЗИ, зондирование и фистулография с рентгенконтрастным веществом.
При неинфицированной кисте шеи проводится дифференциальная диагностика с лимфогранулематозом и внеорганными опухолями шеи (липома, невринома и т. д.). Нагноившуюся кисту дифференцируют от аденофлегмоны и лимфаденита.
Киста шеи: лечение, удаление, причины, диагностика, симптомы, осложнения
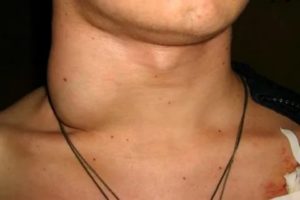
Киста на шее – доброкачественное новообразование, которое чаще всего возникает у детей. Обычно она является врожденной и может проявляться уже в подростковом возрасте, в период активного роста. Уплотнение не представляет опасности, но часто происходит нагноение, которое провоцирует серьезные осложнения.
Уплотнение не представляет опасности, но часто происходит нагноение.
Механизм развития
Обычно развивается у малышей во время беременности.
Срединная киста шеи обычно развивается у малышей во время беременности. У эмбрионов есть жаберные борозды с полостью, которые должны расти вместе с ребенком. В некоторых случаях этого не происходит и полость не зарастает, а остается.
В этом месте формируется боковая либо срединная киста шеи у ребенка. Механизм возникновения новообразования до конца не изучен. Специалисты считают, что врожденные кисты и свищи образуются при наличии следующих неблагополучных факторов:
- механические травмы живота;
- облучение радиоактивными элементами;
- интоксикация организма;
- бесконтрольный прием лекарственных препаратов, запрещенных при беременности;
- наличие у будущей мамы серьезных хронических заболеваний;
- вредные привычки;
- генетическая предрасположенность;
- нервное и истощенное состояние во время вынашивания ребенка.
Лимфаденит повышает риск развития патологии.
Срединная киста шеи у взрослых (тиреоглоссальная) развивается при некоторых заболеваниях и воздействии внешних факторов.
К ним относят лимфаденит, злокачественные опухоли, инфекции, механические травмы. В подавляющем большинстве случаев образуется гнойный экссудат, который вызывает неприятные ощущения во время глотания.
Новообразование может самостоятельно вскрываться, из-за чего появляется свищ.
Классификация
1 и 2 — срединная опухоль, 3 — боковая киста. 4 — срединная расщелина, 5 — дермоидная киста, 6 — боковой свищ, 7 — хрящевые остатки.
По структуре выделяют несколько типов новообразования:
- дермоидная киста. Образуется на мягких тканях, чаще всего на поверхности. В капсуле есть содержимое потовых и сальных желез. С глоткой не соединяется;
- кистозная гигрома шеи плода представляет собой мягкое уплотнение, которое размещается внизу шейного отдела;
- жаберная локализуется у подъязычной кости;
- венозная встречается редко и представляет собой утолщение синего или коричневого оттенка;
- киста лимфоузла на шее появляется в лимфатических сосудах, развитие которых нарушается.
По типу расположения выделяют боковые и срединные новообразования в районе шеи.
Боковая киста шеи
Боковая опасна тем, что часто переходит в злокачественную опухоль.
Этот тип нароста может никак не проявлять себя до подросткового возраста. В период бурного роста организма боковая киста шеи тоже начинает увеличиваться в размерах. В ряде случаев диагностировать патологию можно уже после рождения ребенка. Эта разновидность опасна тем, что часто переходит в злокачественную опухоль.
При нагноении сдавливаются нервные окончания, развиваются патологические процессы. Пациент испытывает сложности при глотании пищи. При самопроизвольном вскрытии на шее образуется незаживающий свищ.
Срединная киста шеи
Стандартный возраст для диагностики этой патологии – 5 – 6 лет. Её выявляют при появлении нагноения. Располагается утолщение под языком или на его корне.
Располагается под языком.
Отмечается затруднение речи, глотания, пациент испытывает ощущение присутствия во рту инородного предмета.
Лечение
Лечение срединной кисты подразумевает хирургическое вмешательство. От нее нельзя избавиться при помощи традиционных медикаментозных методов. Препараты не приносят должного эффекта и не могут уменьшить размер утолщения. Единственным возможным способом избавиться от него является удаление срединной кисты шеи.
Лечени опухоли подразумевает хирургическое вмешательство.
Операцию назначают, если ребенку исполнилось 3 года. Новорождённым хирургическое вмешательство показано лишь в том случае, если опухоль затрудняет дыхание, гноится и может привести к летальному исходу.
Удалять нарост на шее нужно как можно раньше, поскольку в ряде случаев он может преобразовываться в злокачественное образование. Самопроизвольное вскрытие также усложнит проведение операции, так как образуется незаживающий свищ.
У хирургического вмешательства есть свои особенности, которые зависят от типа удаляемого уплотнения:
- срединную кисту лучше ликвидировать после выявления, поскольку она может гноиться, а внутрь проникает инфекция. При наличии свища его ткани окрашиваются в синий цвет. В ходе операции полностью удаляют все содержимое, чтобы исключить рецидив;
- сложнее устранить боковое утолщение, поскольку существует риск задеть кровеносные сосуды. Если обнаружена капсула, ее также удаляют.
Процедура выполняется под местным наркозом. После завершения пациенту назначают антибактериальные препараты и противовоспалительные средства. В течение длительного периода нужно обрабатывать ротовую полость антисептиками. После операции лечащий врач осуществляет надзор за тем, как глотает пациент, и нет ли затруднений в речи.
В месте иссечения остается косметический шов, который практически незаметен.
В месте иссечения остается косметический шов, который практически незаметен. Для рассасывания рубца дополнительно подбираются специальные мази. Восстановительный период занимает не более 2 недель. Через несколько месяцев после хирургического вмешательства потребуется контрольное УЗИ, чтобы исключить рецидив.
Профилактика
Специалисты считают, что невозможно предотвратить развитие патологического процесса. Незначительно снизить риск при нормальном течении беременности можно при соблюдении следующих условий:
- обеспечить правильное питание;
- избегать стресса;
- отказаться от вредных привычек;
- свести к минимуму контакт с токсическими веществами.
После рождения ребенка необходимо своевременно посещать педиатра. На профилактическом осмотре выявляют новообразования на начальной стадии.
Предотвратить формирование кисты шеи нельзя. Она формируется в период внутриутробного роста, в начале беременности. Часто ни родители, ни врачи не замечают уплотнения, пока оно не начинает активно расти и гноиться. Единственным способом лечения является полное удаление. При своевременной операции риск возможных осложнений сведен к минимуму.
Источник: https://kistateka.ru/sustavy/na-shee
Лимфоузлы на УЗИ (лекция на Диагностере) — Диагностер
Чаще всего лимфоузлы увеличиваются при воспалении, но также могут быть проявлением рака. Распространенные причины лимфаденопатии: бактериальные, вирусные, паразитарные и грибковые инфекции, системная красная волчанка, болезнь Розаи-Дорфман, болезнь Кавасаки, рак.
Нажимайте на картинки, чтобы увеличить.
Рисунок. Снаружи лимфоузел покрыт фиброзной капсулой, от которой отходят трабекулы. Приносящие лимфатические сосуды подходят с выпуклой стороны. Выносящий лимфатический сосуд, вены и артерия проходят в воротах лимфоузла.
По периферии расположены лимфатические узелки коркового слоя, а в центре — трабекулы, сосудистые шнуры и синусы мозгового слоя. В промежуточной зоне лимфоциты крови переходят в строму через стенки специальных венул.
Зоны лимфоузла заселяют строго определенные клетки.
Лимфоузлы на УЗИ
Лимфоузлы исследуют линейным датчиком 7,5-12 МГц. Для осмотра больших конгломератов может пригодиться конвексный датчик 3-5 МГц. Брыжеечные лимфоузлы смотри Мезаденит на УЗИ (лекция на Диагностере).
У трети здоровых людей встречаются небольшие лимфоузлы, а длина отдельных экземпляров достигает 3,5 см. Размеры и форма лимфатических узлов зависят от расположения, а так же возраста и конституции пациента.
Нормальный лимфоузел на УЗИ — небольшое (менее 1 см) гипоэхогенное образование с гиперэхогенным рубчиком в центре; бобовидной или овальной формы; контур четкий, ровный или волнистый.
Гипоэхогенная зона по периферии — корковое вещество, гиперэхогенная линейная структура — сосуды, трабекулы, жировые включения, частично мозговое вещество.
В воротах гиперэхогенный треугольник «врезается» в паренхиму, здесь при ЦДК бывает видно сосуды.
Рисунок. На УЗИ нормальные лимфоузлы в заднем треугольнике шеи у девочки 9-ти лет (1), лимфоузел яремной цепи у пожилой женщины (2), подмышечный лимфоузел (3). На участках ограниченных фасциями лимфоузлы более вытянуты в длину, чем которые располагаются в рыхлой клетчатке.
Поперечный срез мышцы или сосуда можно ошибочно принять за лимфоузел. В режиме ЦДК легко отличить лимфоузел от сосуда. Если датчик развернуть на 90°, то сосуды и мышцы представляют собой трубчатую структуру, а лимфоузел имеет овальную форму независимо от среза.
Рисунок. На УЗИ гипоэхогенные округлые образования похожие на лимфоузлы (1). Датчик развернули на 90°, слева видно гипоэхогенный овальный лимфоузел (красная стрелка), а в справа — продольный срез мышы (желтые стрелки).
Рисунок. На УЗИ видно гипоэхогенный лимфоузел в окружении трех анэхогенных сосудов. Режим ЦДК подтверждает нашу догадку.
У пожилых часто встречается склероз лимфоузлов — округлые или овальные образования с выраженной гиперэхогенной неоднородной центральной частью и тонким гипоэхогенным ободком, капсула узла может быть видна фрагментарно. Некоторые лимфоузлы срастаются между собой, образуя крупные лентовидные образования.
Рисунок. Женщина 65-ти лет с безболезненной «опухолью» в подмышке. На УЗИ определяется округлое образование с четким и ровным контуром, размер 20х10х15 мм; гипоэхогенный ободок по периферии и расширенная гиперэхогенная центральная часть; при ЦДК кровоток в гиперэхогенной зоне. Заключение: Подмышечный лимфоузел с жировой инфильтрацией мозгового вещества и переходной зоны.
Ангиоархитектоника нормального лимфоузла — различают воротную артерию, которая переходит в линейно расположенный сосуд в центральной части. Если сосудистое русло можно проследить до капсулы, а PSV на воротной вене выше 5 см/сек, говорят о высокой степени активности лимфоузла.
Лимфаденопатия на УЗИ
Лимфаденопатия — это увеличение размеров, а также изменение формы одного или группы лимфатических узлов. Это симптом самых разных вирусных и бактериальных инфекций, но также могут быть признаком злокачественного процесса.
Вступая в борьбу с инфекцией лимфоузлы воспаляются. Воспалённые лимфоузлы стремительно «растут» в начале болезни и быстро «сдуваются» при выздоровлении.
На УЗИ лимфоузел увеличен за счет корковой и околокорковой зоны, гипоэхогенный по периферии и гиперэхогенный в центре, форма овальная, контур четкий, кровоток только в воротах или отсутствует.
Если воспаление переходит в окружающую клетчатку (периаденит), то может сформироваться абсцесс.Рисунок. У детей с ОРВИ на УЗИ увеличенные шейные лимфоузлы с сохранной архитектурой — овальной формы, контур четкий и ровный, гипоэхогенные по периферии с гиперэхогенным центром. Заключение: Лимфаденопатия шейных лимфоузлов.
Рисунок. Мальчик 6-ти месяцев с выраженным дерматитом. На УЗИ шейные (1) и подчелюстные (2) лимфоузлы увеличены, вытянутой формы, гипоэхогенные по периферии с гиперэхогенной линейной структурой в центре. Обратите внимание подчелюстной лимфоузел с волнистым контуром. Заключение: Лимфаденопатия шейных и подчелюстных лимфоузлов.
Рисунок. На УЗИ лимфоузлы увеличены, овальной формы, четкий и ровный контур, эхогенность пониженная, корковая зона несколько расширена, центральный рубчик видно отчетливо; кровоток в воротах усилен, сосуды расположены правильно — расходятся радиально, подкапсульный кровоток не определяется. Заключение: Лимфаденопатия с признаками высокой степени активности.
Рисунок. Ребенок с высокой температурой, ангиной и двусторонней «опухолью» на шее, в общем анализе крови атипичные мононуклеары 25%. На УЗИ передне- и заднешейные лимфоузлы увеличены (максимальный размер 30х15 мм), округлой формы, неоднородные.
Обратите внимание, центральный рубчик отлично видно, а кровоток на уровне ворот усилен. Заключение: Лимфаденопатия с признаками высокой степени активности. Большие группы увеличенных лимфоузлов на шее характерны для инфекционного мононуклеоза.
Учитывая течение болезни и наличие атипичных мононуклеаров, вероятно, у ребенка инфекционный мононуклеоз.
Рисунок. Женщина жалуется на «опухоль» в подмышке и на локте. Неделю назад повздорила с соседской кошкой. На УЗИ подмышечный (сверху) и локтевые (снизу) лимфоузлы увеличены, округлой формы, выраженная гиперплазия корковой и околокорковой зоны, гиперэхогенный центральный рубчик сохранен; кровоток заметно усилен, сосуды расположены правильно — радиально.
Заключение: Лимфаденопатия с признаками высокой степени активности. При болезни кошачьей царапины на месте укуса или царапины образуются небольшие гнойнички и одновременно воспаляются близкие лимфоузлы. Один или группа лимфоузлов увеличиваются в размерах до 5-10 см, становятся болезненными, уплотняются. Через 2-4 недели происходит самоизлечение.
Иногда образуются абсцессы и свищи.
Туберкулез лимфоузлов на УЗИ
Туберкулез чаще поражает лимфоузлы шеи, подмышечной и паховой области. Обычно туберкулезный лимфаденит развивается медленно, лимфоузлы безболезненные, средний размер 3 см, но иногда могут достигать 10 см.
На УЗИ пораженные лимфоузлы увеличены, гипоэхогенные, с нечетким контуром, часто можно увидеть выраженный периаденит и спаянные пакеты лимфоузлов. Для туберкулезного лимфаденита характерна неоднородная эхоструктура — анэхогенные кистозные полости и кальцинаты.
При прогрессировании заболевания может образоваться абсцесс и свищи.
Рисунок. На УЗИ на шее определяется группа увеличенных лимфоузлов, неправильной формы; эхогенность понижена, центральный рубчик отсутствует; неоднородные за счет анэхогенных аваскулярных зон — очаги некроза; кровоток усилен, ход сосудов неправильный, выраженный подкапсульный кровоток. Заключение по результатам биопсии: Туберкулез лимфоузлов.
Рисунок. На УЗИ увеличенные лимфоузлы, неправильной формы с размытыми границами; эхогенность пониженная, центральный рубчик отсутствует; неоднородные за счет мелких кистозных полостей и гиперэхогенных включений с акустической тенью позади (кальцинаты).
Заключение по результатам биопсии: Поражение лимфоузлов атипичными микобактериями. Гистологически очаги инфекции М. tuberculosis и атипичных микобактерий часто неразличимы. Классическим морфологическим проявлением в обоих случаях служит гранулема с казеозным некрозом.
«Бог в мелочах»
Кальцификаты в лимфоузлах характерны не только для туберкулеза, но и для метастазов папиллярной карциномы щитовидной железы.
10 признаков злокачественного лимфоузла на УЗИ
- Большие размеры, более 10 мм;
- Округлая форма, соотношение длинного и короткого размера (Д/К) 0,8) и пульсации (PI >1,5).
