HBA тест или тест по Крюгеру
Содержание
HBA тест: расшифровка обследования и его цена
29.12.2016, 14:13
Сегодня проблема мужского бесплодия становится все более актуальной, в связи с глобализацией. Причин для мужского бесплодия огромное количество.
Чтобы разобраться во многих из них, необходимо провести тщательное обследование.
hba тест является одним из таких вариаций исследования мужского здоровья, что же такое hba тест и как он расшифровывается — рассмотрим подробно в этой статье.
Что является движущей силой
Основным фактором успешного зачатия являются здоровые сперматозоиды – мужские половые клетки. Их формирование проходит в несколько этапов: стадия размножения, развития и созревания. Данные стадии происходят в семенных канальцах.
Когда клетки созревают, они обладает свойством нести хромосомы (генетический материал) к ооциту (яйцеклетка).
Зрелые клетки состоят из головки, в которой заложен генетический материал, и жгутика, который обеспечивает ее продвижение и внедрение в яйцеклетку.
Какие могут быть проблемы? При влиянии различных факторов на этапе формирования зрелого сперматозоида могут происходить его повреждения, что повлечет за собой невозможность зачатия. При этом целью любого обследования будет выявление, на каком именно этапе происходит «поломка» нормального процесса зачатия.HBA тест определяет возможность связывания сперматозоида с гиалуроновой кислотой.
Для этого используется множество различных тестов. Визуальное определение нарушения структуры половых клеток не является особо сложной задачей.
По данным спермограммы, врач определит, какие именно есть нарушения в самой структуре, либо при движении. Частой причиной бесплодия является фрагментация ДНК. Для определения фрагментации ДНК также используются специальные тесты.
Но если при расшифровке спермограммы патологии никакой не выявлено, что еще может явиться причиной невозможности зачатия?
Научное открытие
После многократно проведенных исследований выявлено, что вокруг яйцеклетки есть комплекс, который содержит большое количество гиалуроновой кислоты, с которой в норме связывается мужская половая клетка. При этом связываться могут только зрелые клетки, незрелые – к такому контакту неспособны.
Получив представление о данной связи, был разработан специальный тест на определение связывания сперматозоида с гиалуроновой кислотой, называемый hba -тест (hualuron-binding assay). Зрелость сперматозоида определяется помимо его связывания с кислотой, фрагментацией ДНК. Фрагментированный кусочек ДНК говорит о незрелости сперматозоида и соответственно невозможности зачатия.
Этот кусочек также можно определить различными тестами, к примеру, SCD-тест (sperm chromatin dispersion).
Что покажет расшифровка hba теста? Он анализирует возможность связывания половых клеток мужчины с гиалуроновой кислотой. Если сперматозоиды связываются с кислотой, это говорит об их зрелости и об отсутствии каких-либо аномалий.
Расшифровка и интерпретация результатов hba теста очень важно для определения причины бесплодия, а также дает возможность забора зрелых сперматозоидов для выполнения экстракорпоральных методов оплодотворения. Получение зрелых клеток увеличивает процент успешных беременностей. Ключевым значением в расшифровке данного теста является 60%.
- Если при расшифровке показатель зрелости выше данной цифры, то скорей всего причина бесплодия в чем-то другом.
- Если показатель ниже 60%, то обычно рекомендуют проводить экстракорпоральные методы оплодотворения. Результаты расшифровки показывают можно ли отобрать зрелые половые клетки, или необходимо проведение так называемых методов ИКСИ (интраплазматическая инъекция сперматозоида в яйцеклетку).
Расшифровка hba теста и спермограммы покажет более ясную картину причины бесплодия. Все перечисленные тесты дополняют друг друга.
Как сдавать — основные моменты
Подготовка к hba -тесту не отличается от таковой при выполнении спермограммы. Необходимо строго следовать данным факторам, так как они существенно изменить результаты расшифровки теста.
- воздержание от полового контакта в течение 4-6 дней.
- не употреблять спиртные напитки 7 дней, не курить в течение 2-3 часов перед сдачей анализа.
- исключить бани и сауны
- соблюдение диеты.
Перед сдачей теста нельзя употреблять спиртного в течении недели.
Цены на проведение данного теста сильно варьируют от клиники к клинике. Диапазон составляет от 2000 до 7000 рублей. Рекомендуется проводить hba тест в клинике, имеющей положительные отзывы, либо по рекомендациям знакомых, так как правильная расшифровка hba теста важна для определения причины бесплодия.
Таким образом, hba -тест и спермограмма имеют огромное значение как в качестве диагностики мужского бесплодия, так и в корректировке последующего лечения. От результатов расшифровки hba -теста будет зависеть методика экстракорпорального лечения.
Источник: https://fertilnost.com/analizy/hba-test
HBA тест: расшифровка и проведение исследования

Известно, что при отсутствии или наличии каких-либо проблем с мужским репродуктивным здоровьем представители сильного пола должны раз в год, а то и чаще проходить обследование у врача-уролога.
В первую очередь проводится оценка качественных и количественных показателей семенной жидкости при помощи спермограммы. В зависимости от ее результатов определяется дальнейший план действий.
Но для более глубокой диагностики состояния мужского организма может понадобиться узнать целый ряд дополнительных значений эякулята. К примеру, когда речь идет о вспомогательных анализах, то не обходятся без HBA-теста (test hba).
HBA-тест (test) позволяет оценить степень зрелости мужских половых клеток. Только зрелые, функционально полноценные сперматозоиды способны связываться с гиалуроновой кислотой, которая является главным компонентом женской яйцеклетки. Связывающая способность крайне важна для удачного естественного оплодотворения, что приводит к увеличению частоты клинических беременностей.
Показания к сдаче анализа
Назначение HBA-теста находится в компетенции врача-уролога, андролога или репродуктолога. Специалист может назначить анализ параллельно со спермограммой либо в качестве дополнительного обследования. Объективность данного теста напрямую зависит от добросовестной подготовки к исследованию.
Мужчине настоятельно рекомендуется за неделю до сдачи эякулята на HBA test воздержаться от половых связей, не употреблять алкоголь и сильнодействующие лекарственные препараты, запрещается принимать горячие ванны, посещать баню, сауну и солярий.
Также на результаты анализа могут повлиять изнуряющие физические нагрузки, тренировки.
Показания к проведению HBA-теста (test):
- Бесплодие в браке.
- Повторные выкидыши у женщины.
- Варикозная патология вен семенного канатика.
- Неудачные попытки внутриматочной инсеминации (ВМИ).
- Отсутствие зачатия при экстракорпоральном оплодотворении (ЭКО).
- Сдача мужчиной донорской спермы.
При пониженном объеме эякулята у мужчины или азооспермии HBA-тест не проводится. Данный test-анализ позволяет бездетной паре определиться с методом искусственного оплодотворения (ВМИ, ЭКО или ИКСИ).
Расшифровка результатов теста
В ходе лабораторного анализа определяется концентрация зрелых сперматозоидов, которые успешно связались с гиалуроновой кислотой. Для этого немного семенной жидкости наносится на предметное стекло и затем по специальной формуле рассчитывается индекс связывания.
По результатам HBA-теста сперматозоиды делят на:
- Половые клетки с высоким индексом зрелости (более 60 %). Повышенная способность связывания с гиалуронатом говорит об увеличении числа подвижных и морфологически здоровых спермиев с высоким уровнем целостности ДНК. В них редко возникают генетические аномалии.
- Сперматозоиды с недостаточной физиологической зрелостью (менее 60 %). При пониженном индексе зрелости фрагментация ДНК мужских половых клеток нарушена, а это существенно снижает вероятность зачатия. В таком случае даже при удовлетворительных значениях спермограммы врач будет рекомендовать паре искусственную инсеминацию.
Многочисленные положительные отзывы о hba-тесте доказали, что анализ крайне эффективен в условиях ЭКО и ИКСИ-оплодотворения. HBA – это тест, расшифровка которого не займет много времени, поэтому результаты вы сможете получить уже через несколько часов.
Стоимость процедуры
Пройти HBA-тест можно в любом медицинском учреждении, которое оснащено необходимым лабораторным оборудованием и реактивами.
Однако чаще для прохождения анализа мужчину отправляют в частные клиники либо в центры репродуктивного здоровья.
Цена HBA test варьируется в зависимости от статуса и месторасположения клиники, квалификации врачей и лаборантов, а также от качества медицинского оборудования.
По России цена на HBA-тест составляет примерно 5000-5500 рублей, в столице и областных центрах эта сумма может увеличиться на несколько тысяч. На территории Украины анализ можно сдать за 1000-1500 гривен, но это тоже только приблизительная цифра.Нередко медицинские центры предлагают пройти мужчине комплексный анализ, в который входят спермограмма, MAR-test, HBA-test, также учитывается фрагментированный ДНК-материал половых клеток. Цена комплексного обследования обойдется в 14000 рублей.
Всегда есть возможность сдать срочный HBA-тест, этот анализ сэкономит ваше время, но будет стоить дороже.
Многие мужчины считают, что мечты о счастливой семейной жизни в окружении здоровых детишек могут воплотиться сразу, как только они того захотят.
Но недолеченные или хронические заболевания, нездоровая генетическая наследственность, частые стрессы и переутомления ведут к сбоям в работе мужских репродуктивных органов.
Опытные врачи и новейшие диагностические методики помогут в кратчайшие сроки выявить нарушение и тем самым приблизить радость отцовства. Будьте счастливы!
Как сдать HBA-тест
HBA-тест может проводиться параллельно со стандартной количественной и качественной оценкой семенной жидкости, что позволяет определить не только особенности морфологии сперматозоидов и их подвижность, но и оценить взаимозависимость между «внешними характеристиками» половых клеток и их способностью к оплодотворению.
и подготовке к анализу наши специалисты рекомендуют пациентам придерживаться тех же правил, что и при сдаче обычной спермограммы. Ознакомиться с ними Вы можете в соответствующем разделе нашего сайта. Важно помнить, что только при соблюдении всех рекомендаций в дни подготовки к анализу, результаты теста будут объективными, и расшифровка их врачом-андрологом позволит установить реальную картину возникновения бесплодия. Стоимость HBA-теста не зависит от результата исследования спермы.
Показания для проведения НВА-теста:
-
- первичное бесплодие;
- первая попытка ЭКО;
- идиопатическое бесплодие;
- неудачные попытки ЭКО, ВМИ;
- эмбрионы низкого качества в предыдущих программах;
- повторные выкидыши;
- возраст мужчины более 40 лет;
- варикозное расширение вен семенного канальца;
- после размораживания спермы перед проведение ВМИ и ЭКО;
- при выборе донора спермы.
Расшифровка результатов HBA-теста
Мужчины с индексом связывания сперматозоидов с гиалоурановой кислотой 60-80% и более обладают высоким потенциалом фертильности и способностью к оплодотворению, потому что половые клетки с высоким индексом зрелости имеют более низкий процент генетических аномалий и соответствуют именно тем сперматозоидам, которые оплодотворяют яйцеклетку в естественных условиях.
Более низкий процент концентрации таких сперматозоидов (менее 60%) в эякуляте свидетельствует об их недостаточной физиологической зрелости и является предрасполагающим фактором мужского бесплодия.
Где сделать HBA-тест в Нижнем Новгороде
В центре репродуктивной медицины «Нижегородская Медицинская Компания» в Нижнем Новгороде и Арзамасе есть собственная лаборатория с высокотехнологичным оборудованием, чтобы в кратчайшие сроки предоставить точные результаты HBA-теста всем пациентам, кто нуждается в данном виде диагностики. По результатам данного теста Вы получите рекомендации наших специалистов по тактике лечения бесплодия, оптимальной по стоимости и эффективности, и выбору процедуры ВРТ.
Источник: https://fertilnost.guru/andrologiya/fertilnost/analizy/hba-test-rasshifrovka-i-provedenie-issledovaniya.html
Спермограмма по Крюгеру
Одним из самых информативных анализов, которые дают возможность точно установить, кто виноват в отсутствии детей у супружеской пары, является спермограмма по Крюгеру. Вероятность того, что именно мужчина – источник проблемы, равна 45%. Поэтому такой метод обследования объективно оправдан. Он оценивает репродуктивную систему супруга и выносит вердикт о его фертильности.
Морфологии сперматозоида
Нормальная репродуктивная функция мужчины зависит от многих факторов. Но основным является состояние спермы.
Он способен к продолжению рода при следующих условиях:
- В эякуляте, объем которого не менее 2 мл, фиксируется более 20 миллионов сперматозоидов.
- Активных клеток в таком объеме спермы более 25%.
- Прямой траекторией из них обладают более половины.
- Обнадеживающим расценивается факт пятнадцати процентов морфологически безупречных половых клеток.
Морфология изучает внешнее и внутреннее строение мужских половых клеток. Крюгер задает жесткие оценочные критерии, не принимая во внимание пограничные варианты, относя их к патологии. Этим морфологическая оценка спермы по Крюгеру отличается от множества других.
Идеальный сперматозоид обязан укладываться в следующие рамки:
- Одна элиптоидная головка. 50% площади у нее занимает акросома – специальный органоид. В ширину от 2,5 до 3,5 микрометров, в длину – от 4 до 5,5.
- Головка под углом в 90 градусов соединяется с ровной шейкой, не превышает по ширине один микрометр, в идеале – не превышает полторы длины головки.
- Хвостик тоже один и составляет 90% всего сперматозоида. Он идеально ровный, заостряется на конце.
Если все так, мужчина фертилен и способен к зачатию.
Но в огромном количестве случаев наблюдаются отклонения:
- Головка может иметь форму восьмерки, груши, быть круглой, приплюснутой. В акросоме фиксируются вакуоли. Размеры или слишком большие, или наоборот – мизерные. Иногда определяется многоголовие – мутация.
- Шейка демонстрирует перекруты, утолщается или истончается, становится неоднородной консистенции. Визуально заметны перекосы – изменение угла прикрепления к головке.
- Хвостик может отсутствовать, быть ломаным, слишком вытянутым или укороченным.
- Иногда в образце эякулята фиксируются только хвостики. Это результат непрочного соединения головки и шейки.
Если отклонений больше 85%, говорят о тератозооспермии. Вероятность зачатия в этом случае равна доле оставшихся здоровых половых клеток (15%). Кроме того, у таких родителей рожденный наследник может иметь генетические аномалии.
Если здоровых сперматозоидов менее 4%, это критический уровень, проблематичный даже для ЭКО.
Однако современная медицина предлагает таким родителям (даже с критическим уровнем в 2%) – метод ИКСИ. Он позволяет зачать даже одной здоровой половой клетке. Суть – в адресной подсадке в яйцеклетку женщины этого самого «счастливчика». Это – пробирочная манипуляция. При удачном оплодотворении яйцеклетку переносят в матку, и будущая мама самостоятельно вынашивает малыша.
Причины тератозооспермии
Их достаточно много. Но самые распространенные следующие:
- Гормональная терапия. Речь идет о бодибилдинге и стероидах.
- Гормональный сбой: изменение пропорций между биологически активными секретами эндокринных желез, в том числе и половых. Это итог – нарушенного по разным причинам метаболизма, обменных процессов.
- Грипп, герпес и вирусные инфекции, меняющие за счет высокой температуры структуру половых клеток. Особенно опасен половой герпес-вирус.
- Половые инфекции с явлениями воспаления, например, простатит.
- Интоксикация: спиртные напитки, курение, наркотики, обжорство, голодание, малоподвижный образ жизни.
- Профессиональные вредности: сталеплавление, радиация (АЭС, рентгеновские кабинеты, ракетные войска) – триггеры хромосомных мутаций.
- Экологически неблагополучные районы проживания.
- Постоянный стресс.
Метод Крюгера
По сути, это – шкала. Оценка фертильности по ней проводится не всем мужчинам. Для этого есть специальные показания. Назначают тестирование репродуктологи.
В основе – морфологическая оценка эякулята. Метод действует с конца ХХ века. В отличие от обычной спермограммы, которая носит ориентировочный характер, шкала Крюгера выявляет точную причину патологии. То есть обычная спермограмма – это базовое исследование, которое проводится всем, обеспокоенным отсутствием возможности зачатия, а тест Крюгера – это расширенная диагностика бесплодия.
Как сдать материал на анализ?
Обычно оценочная морфология по Крюгеру проводится в специализированных консультациях «Брак и Семья» или клиниках «Мать и Дитя».
Связано это с тем, что цель данного теста – вердикт о возможности зачатия и выбор способа оплодотворения. Собирается биоматериал в отдельных кабинетах, спокойно, без волнений.
Накануне врач объясняет в деталях, что нужно сделать. Обычно кабинеты для процедуры оформлены так, чтобы было удобно собрать сперму. Время сдачи не ограничено. Никто не имеет права беспокоить пациента.
Суть – мастурбация в психологически комфортных условиях. Эякулят собирают в специальный контейнер, который выдается накануне теста.
Подготовка
Качественному результату предшествует правильная подготовка. Всем, сдающим анализ, выдаются специальные брошюры, где пошагово разъясняется весь алгоритм тестирования.
Перед исследованием необходим полный половой покой: ни секса, ни мастурбации.
Цель – максимально сохранить подвижность половых клеток. За неделю запрещается алкоголь. Этанол токсически угнетает сперматозоиды. За пару дней ограничивается и курение. Причина та же. В день теста не курят.
Любителям саун не рекомендуется их посещение за неделю до анализа. Загорать тоже нельзя.
Особенности проведения анализа и что надо учесть?
Причина мужского бесплодия – бракованная сперма. Шкала Крюгера – ее развернутый анализ, в ходе которого в пробирке оценивают качество и количество половых клеток. По проценту выбраковки ставят диагноз с верификацией причины бесплодия: варикоцеле, инфекции, эндокринные нарушения.
Анализ выполняется вручную, под микроскопом. Напоминает микроскопирование крови. Мазок окрашивают методом Шора или Папаниколау. Это дает возможность визуально определить норму и патологию.
Высокая квалификация врача-лаборанта позволяет без биопсии дать заключение об отсутствии сперматозоидов в эякуляте – азооспермии.
Сегодня все клиники, занимающиеся ЭКО или ИКСИ, опираются только на спермограмму Крюгера. Тест считается наиболее точным.
Что необходимо учитывать?
Есть ряд правил, которые следует неукоснительно выполнять для получения достоверных данных о состоянии репродуктивной функции мужчины:
- Перед сдачей анализа требуется трехдневное воздержание (но отсутствие полового акта в течение недели не желательно).
- Контейнер, в которой собирают сперму, должен быть стерильным.
- Микроскопирование проводят на иммерсионном аппарате с системой линз х90 или х100.
- При получении первого отрицательного результата, сдается повторная спермограмма для подтверждения точности диагноза. Обычно – через неделю.
Расшифровка
Анализ теста опирается на норму шкалы Крюгера и диагностирует отклонения от нее. Расшифровка проводится с учетом эталона, в норме:
- Количество половых клеток равно 40 млн/мл эякулята. При меньшем числе сперматозоидов – диагностируют олигоозоспермию. Их отсутствие говорит об азооспермии.
- Более 50% половых клеток подвижны. Направление движения – по прямой, к яйцеклетке. 40% – астенозооспермия.
- Строение сперматозоида хорошо известно. Если неизмененных клеток менее 4%, супружеской паре предлагают ИКСИ или ВМИ (внутриматочную инсеменацию).
- Воспаление в сперме отсутствует, эякулят в течение 40 минут трансформируется из вязкого состояния в жидкое. Удлинение времени до часа или сверх того говорит о воспалении.
- Плотность эякулята от 7 до 8 единиц. Любое отклонение – подтверждает инфекцию.
- Морфологически сперматозоиды соответствуют установленным критериям. Наличие двухголовых, двухвостых, спиралевидных, круглых – признак вируса. Незрелые формы свидетельствуют о варикоцеле.
Оценочные критерии
По Крюгеру – диагностика проблемы коррелируется с идеальными показателями строения сперматозоидов. Количество патологических половых клеток позволяет говорить о качестве спермы.
Оценка проводится по балльной системе:
- Единица – проблемы со строением головки.
- Двойка – брак шейки или хвоста.
- Тройка – комбинация всех отклонений.
Следует понимать, что патологические сперматозоиды есть у каждого мужчины. Но если их количество укладывается в рамки нормы, то на репродукцию это никак не влияет.
Пропорциональное несоответствие неправильных сперматозоидов трактуется двояко: либо аномалия, либо непрерывные интимные связи, снижающие качество эякулята. Поэтому повторная сдача теста при отрицательном результате обязательна.
Установление причины бесплодия – начало решения проблемы. В зависимости от диагноза подбирают лечение, назначают ЭКО или другие репродуктивные современные методики.
Уникальность теста-шкалы Крюгера в его высокой достоверности. Только полнота информации, которую обеспечивает этот способ, позволяет дать точный прогноз на зачатие.
АндрологМед рекомендует: нормы для естественной беременности
Для нормального зачатия нужны двое. Их ответственность при этом делится практически поровну. Фертильность мужчины определяет многое, но не все. Норма морфологии сперматозоидов, достаточная для естественной беременности отчетливо видна в таблице.
| Признак | Морфология |
| Головка | Овал, 2,5 микрометра в дину и 4 – в ширину |
| Шейка | До полутора объема головки |
| Хвостик | Втянут, благодаря ему сперматозоид двигается по прямой |
Отсутствие морфологических недостатков (показатель нормы) увеличивает шанс на оплодотворение.
Источник: http://AndrologMed.ru/diagnostika/spermogramma-po-krugeru
Расшифровка результатов спермограммы по Крюгеру (ВОЗ 2010) в Москве

Спермограмма — это основной анализ для определения мужской фертильности. Его проводят при подозрении на бесплодие, для оценки результатов лечения, а также при участии в программах ВРТ и при подготовке к криоконсервации.
Стандартная базовая спермограмма включает в себя изучение физико-химических и микроскопических показателей спермы.
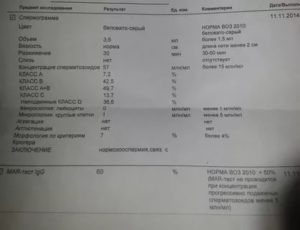
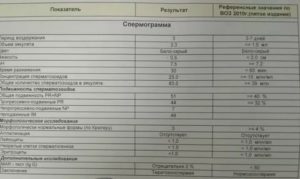
В соответствии с нормами ВОЗ, утвержденными в 2010 году, естественное зачатие возможно, если спермограмма «хорошая», то есть количество сперматозоидов в 1 мл составляет не менее 39 млн.
, из них подвижных — более 40 %, жизнеспособных — более 58 %, с нормальной морфологией — не менее 4 %.
Какие показатели исследуются
В процессе изучения макроскопических данных определяется следующие показатели спермограммы:
- объем семенной жидкости. По объему эякулята можно судить о корректности работы яичек с придатками, предстательной железы, семенных протоков. Если объемные признаки ниже нормы, значит, источник проблемы кроется в плохой работе органов;
- повышенный уровень кислотности возможен при острых формах заболеваний, пониженный — при хронических;
- цвет должен быть серо-молочным. Появление розового оттенка — это признак присутствия эритроцитов, а излишняя прозрачность сигнализирует об отсутствии сперматозоидов;
- вязкость определяется длиной нити, и при отдельных патологиях она может быть повышенной или пониженной.
Микроскопическое исследование определяет концентрацию и подвижность сперматозоидов.
Их количество должно быть достаточным, поскольку большая часть погибает в агрессивной среде половых путей женщины, часть отвлекает иммунные антитела, и до яйцеклетки добираются считанные сотни тысяч.
Среди них должен найтись всего один с идеальным морфологическим строением и неповрежденной ДНК. Каждое отклонение от идеальных показателей требует своего подхода к терапии.
Качественный анализ спермограммы подразумевает проведение комплексной оценки взаимовлияющих показателей. Только в этом случае можно дать максимально достоверное заключение о репродуктивном здоровье пациента.
Как улучшить показатели при выявлении отклонений
Прежде всего нужно нормализовать образ жизни — по возможности избегать эмоциональных стрессов и физических перегрузок, сбалансировать питание, исключить жирную и жареную пищу, избавиться от вредных привычек, избегать перегрева. По возможности не пользоваться подогревом сидений в машине и соблюдать половую дисциплину. Очень полезны умеренные физические нагрузки.
Виды исследований
Нередко, изучая данный вопрос, можно столкнуться с таким понятием, как расширенная спермограмма. Это некое комплексное определение, которое каждая лаборатория трактует по своему. В дополнение к базовому классическому анализу проводятся исследование на антиспермальные антитела (МАР-тест), изучение биохимических параметров и оценка морфологии сперматозоидов по строгим критериям Крюгера.
Расшифровка спермограммы по Крюгеру отражает содержание в эякуляте сперматозоидов с идеальным строением, а также характер имеющихся патологий. Патологические формы в спермограмме могут выразиться в дефекте любой части половой клетки.
Дефекты головки влияют на возможность проникновения в яйцеклетку, дефекты хвоста препятствуют нормальной подвижности сперматозоида. Особо выделяют нарушения в акросоме, потому что эта патология, чаще всего вызвана нарушениями процесса сперматогенеза.
Результаты спермограммы по строгим критериям Крюгера выражаются в процентном соотношении сперматозоидов с идеальным строением к их общему количеству.
С помощью МАР-теста определяются иммунный или аутоиммунный фактор бесплодия, то есть выясняется вероятность иммунного ответа собственного организма или организма партнера. В этом случае образуются антитела, которые прикрепляются к сперматозоидам, вызывая агглютинацию (склеивание) и ограничивая их подвижность.
Для проведения МАР-теста берется семенная жидкость или плазма крови (при диагнозе азооспермия). Расшифровка спермограммы с МАР-тестом дает либо положительный результат, если более 25 % сперматозоидов покрыты антителами, либо отрицательный, если склеенных или заблокированных антителами сперматозоидов менее 25 %.
Практикуется одновременное проведение базового исследования эякулята и МАР-теста.
Как проводится расшифровка спермограммы: нормы ВОЗ
В нашей стране на федеральном уровне не существует стандартов, по которым проводится расшифровка анализа спермограммы. Поэтому медицинские заведения вольны толковать данные по собственному разумению. Единственным ориентиром являются рекомендации ВОЗ в редакции 2010 года. Нормальная спермограмма отражает значение всех показателей на уровне референсных величин, рекомендованных ВОЗ.
Согласно этим рекомендациям, фертильность считается высокой при показателе подвижности сперматозоидов в 30 %, от 14 до 30 % — средней и низкой при уровне менее 14 %. По результатам исследования состояние пациента маркируется от нормозооспермии — все показатели в норме, до аспермии — отсутствия половых клеток и признаков процесса сперматогенеза.
Расшифровка спермограммы по нормам ВОЗ оформляется в виде заключения эмбриолога:
- нормозооспермия — показатели не выходят за пределы нормы;
- олигоспермия — объем семенной жидкости ниже нормы;
- олигозооспермия — концентрация сперматозоидов ниже нормы;
- астенозооспермия — низкий процент подвижных клеток;
- тератозооспермия — большое количество морфологически дефектных клеток;
- лейкоцитоспермия — превышен показатель лейкоцитов;
- гематоспермия — в сперме присутствуют эритроциты;
- акинозооспермия — все клетки неподвижны;
- некрозооспермия — все клетки мертвы;
- азооспермия — сперматозоиды в эякуляте отсутствуют;
- аспермия — эякулят отсутствует.
Квалифицированный специалист при расшифровке спермограммы примет во внимание индивидуальные нюансы, включая образ жизни пациента. Неверно думать, что диагноз ставится только на основании спермограммы — в расчет берется весь собранный анамнез, в том числе хронические и наследственные заболевания.
После того как получены результаты анализа спермограммы, необходима их тщательная расшифровка. Лучше всего, если ее выполнит лечащий врач, поскольку диагностика — это самый важный момент при назначении терапии. На лечение неверно диагностированного заболевания будет затрачено немало сил, а самое главное — драгоценного времени, ресурса, который невозможно восполнить.
Порядок сдачи анализа
Для максимальной информативности и достоверности биоматериал должен быть собран в полном объеме в стерильную посуду и передан на исследование в течение 40 минут — 1 часа, поскольку одним из важнейших показателей является время разжижения спермы.
Желательно сдавать сперму в специализированных клиниках репродуктивного здоровья.
Материал для анализа очень чувствителен к температурным перепадам и вибрациям, которые могут возникнуть при транспортировке, поэтому результат исследования может быть не вполне корректным.
Контейнер для сдачи спермы должен быть абсолютно стерилен — в данном случае домашние методы неприемлемы. Нельзя собирать эякулят в презерватив, поскольку средства барьерной контрацепции содержат смазку, негативно влияющую на качество семенной жидкости.
Для качественной оценки фертильности мужчины рекомендуется делать анализ двукратно с интервалом в 2–3 недели.Это требование вызвано особенностями сперматогенеза: половые клетки созревают в разных участках, и результаты могут заметно отличаться.
Также значительную роль играет общее состояние организма: перенесенные инфекционные заболевания, стрессовые ситуации, переутомление, даже бурно проведенный отпуск с неумеренными возлияниями и перегревами в бане или на пляже.
Правила сдачи биоматериала
Чтобы результаты спермограммы были максимально достоверны, следует соблюдать некоторые правила:
- упорядочить образ жизни, включая полноценный сон, адекватные физические нагрузки, сбалансированное питание;
- за неделю до сдачи анализа рекомендуется избегать перегрева, в том числе в бане;
- следует отменить прием лекарственных препаратов, кроме назначенных по жизненным показаниям;
- необходимо в течение 2–4 дней соблюдать половой покой;
- после перенесенных инфекционных заболеваний и приема антибиотиков рекомендуется сдавать анализ через 2–3 недели после полного выздоровления.
Профессиональная лаборатория спермиологии Большой опыт и профессионализм, наличие собственной сертифицированной лаборатории, анализы экспертного уровня.
Услуги и цены
Запишитесь по телефону: +7 (495) 772-13-20
Адреса: 125284, Москва, ул. Беговая, д. 7 стр. 2
117218, Москва, ул. Новочеремушкинская, д. 34 корпус 2
Часы работы лаборатории: Пн — Пт 08:00-20:00
Сб — Вс 09:00-15:00
Источник: https://spermlab.ru/issledovaniia-i-stoimost/rasshifrovka-spermogrammy/
Изучение состояния и роль гиалуроновой кислоты
Для проведения ЭКО, а также диагностики различных нарушений мужского здоровья необходимо исследовать эякулят. Мужские половые клетки должны быть здоровы для последующей имплантации в яйцеклетку в случае ЭКО. Как правило, эякулят отбирают только на основании внешнего вида сперматозоидов под микроскопом.
В норме они должны двигаться (что доказывает, что они живы) и иметь нормальную форму. До недавнего времени не было никаких тестов, которые точно говорили бы о здоровье эякулята.
Необходимо понимать, что чем более здоровые половые клетки будут использованы для ЭКО, тем более здоровые эмбрионы сформируются, и это улучшит беременность при ЭКО.
Гиалуроновая кислота, или гиалуронат, являющаяся основой HBA-теста, – один из видов сахара, известного как гликозаминогликан, с высоким молекулярным весом. Гиалуронат содержится практически во всех частях тела.
Самое главное, что гиалуронат является ключевым компонентом группы элементов, которые окружают яйцеклетку (воспринимающий бугорок).
На заключительных этапах созревания спермы гаметы приобретают способность связывать (присоединять) гиалуроновую кислоту.
Исследования показали, что гиалуроновая кислота является обязательным важным показателем здоровья и зрелости спермы. Ученые доказали, что присоединение сперматозоида к гиалуроновой кислоте, окружающей яйцеклетку, служит естественным механизмом отбора зрелой спермы во время естественного зачатия.
Показатели здоровой спермы и ее зрелости
Помимо параметров, определяемых при анализе нормальной спермограммы, существуют и другие маркеры здорового эякулята. Данные маркеры определяются также при HBA-тесте.
- Включения цитоплазмы. При конечном формировании половых клеток в нормальных условиях лишняя цитоплазма выходит наружу. Если есть дефекты в нормальном развитии, это может привести к избыточным включениям цитоплазмы вблизи головки половых клеток. Данное нарушение можно выявить с помощью микроскопа с высоким разрешением.
- Уровень креатинфосфокиназы спермы. В исследованиях было показано, что повышенный уровень креатинфосфокиназы связан с нарушением функции спермы и снижением наступления беременности.
- Белок HspA2. Данный белок в больших количествах содержится в нормальных гаметах. У клеток с низким уровнем белка вероятнее всего имеются фрагментация ДНК и хромосомные аномалии.
Особенности исследования
HBA-тест может быть индикатором успешного оплодотворения. Многими исследованиями было подтверждено, что эякулят, отобранный с помощью HBA-теста для проведения ИКСИ (метод экстракорпорального оплодотворения), был намного лучше за счет следующих особенностей:
- Сперма содержала в 4-6 раз более низкую частоту хромосомных аномалий при HBA-тесте по сравнению с другими тестами.
- Более чем 99% гамет, связанных с гиалуронатом HBA-теста, имели высокую степень целостности ДНК. При этом в сперме, исследованной другими тестами, 55% сперматозоидов были нормальными, а остальные имели фрагментированный вариант ДНК.
- Определены более низкие уровни креатинфосфокиназы при использовании HBA-теста.
- Более высокие уровни белка HspA2 при HBA-тесте.
Как метод работает
Мужчинам, которые готовятся к выполнению искусственного оплодотворения с помощью ИКСИ, будет предложено собрать образец спермы таким же образом, как и на обычный анализ для проведения спермограммы.
Для проведения HBA-теста образец смешивается с определенной средой и размещается на специальном стекле, которое покрыто гиалуроновой кислотой. Зрелые половые клетки будут связываться с веществом.
Так как головка сперматозоида связана с веществом, то будет виден только двигающийся хвост, в то время как незрелые, не связанные с кислотой сперматозоиды будут свободно перемещаться в среде.
Далее для оценки результатов HBA-теста рассчитывается процент связанных кислотой половых клеток. Норма составляет более 70%. Патология – менее 70%. Всем мужчинам, у которых при HBA-тесте менее 70% связанных сперматозоидов, для выполнения ИКСИ эмбриологи будут использовать гиалуроновую кислоту для отбора здоровой клетки, чтобы выполнить инъекцию здорового сперматозоида в яйцеклетку.Таким образом, тест HBA является золотым стандартом для определения зрелых сперматозоидов и исключения различных причин бесплодия. Помимо этого, HBA-тест крайне необходим для отбора здорового сперматозоида при выполнении ИКСИ.
Источник: https://egosila.ru/fertilnost/analizy/hba-test
Что значит спермограмма по Крюгеру
Обычная спермограмма дает оценку качества семенной плазмы (жидкости, в которой находятся половые клетки), позволяет определить концентрацию сперматозоидов и степень их подвижности, но не углубляется в структуру (морфологию).
Спермограмма по Крюгеру (спермограмма с оценкой морфологии по строгим критериям Крюгера) – доскональное изучение строения сперматозоидов, в ходе которого лаборант-сперматолог сравнивает образцы в эякуляте с эталоном. Анализ обычно сдают для оценки шансов на естественное зачатие.
Необходим он и для выбора оптимального варианта проведения ЭКО (ИКСИ, ПИКСИ или донорская сперма) и прогнозирования успешного исхода процедуры.
Особенности анализа
В эякуляте здорового мужчины находится огромное количество различных форм сперматозоидов (полиморфизм). Долгие годы ученые пытались их систематизировать, разделить на группы, отличить здоровых от дефектных. Делалось это для выявления зависимости между количеством определенных форм сперматозоидов и вероятностью естественного зачатия.
Точку в этом вопросе поставил профессор Крюгер (Dr. Thinus Kruger) совместно с Менквельдом (Menkveld) в 1986 г. Был произведен сравнительный анализ двух групп сперматозоидов: достигших в течение 8 часов после эякуляции внутреннего зева матки (преодолевших цервикальную слизь) и оставшихся на уровне внешнего зева.
Их параметры существенно отличались, из чего был сделан вывод: морфологически нормальными являются сперматозоиды из первой группы. Чем их больше, тем фертильнее мужчина, тем выше вероятность естественного зачатия. Структура этих сперматозоидов была тщательно изучена и принята за стандарт, эталон.
Это так называемые строгие тайгербергские критерии, по которым и производится оценка мужских половых клеток.
Критерии сперматозоидов по Крюгеру
Параметры фертильного сперматозоида (по Mortimer & Menkveld, 2001):
- Головка гладкая, овальная, с четкими контурами. Акросома (пузырек с ферментами в передней части головки) занимает от 40 до 70%. Сперматозоиды с аномалиями акросомы не способны проникнуть через оболочку яйцеклетки – она не растворится.
- Шейка тонкая, выраженная, по длине примерно с головку, находится с ней на одной оси, без перекрутов.
- Жгутик (хвост) тоньше шейки, одинакового диаметра почти по всей длине, которая должна быть примерно в 10 раз больше головки. Может закручиваться сам на себя. Главное, чтобы не было поломок, резких загибов под углом.
При оценке наиболее важным критерием является форма головки. Сперматозоид с аномальным строением данной части не только обладает сниженным оплодотворяющим потенциалом, но и несет опасность замершей беременности, выкидыша, патологий развития плода из-за повреждения ДНК.
Категории дефектов:
- Головка: слишком большая или маленькая, конусообразная, круглая, раздвоенная, с невыраженной акросомой;
- Шейка и средняя часть: гетероаксиальность (несимметричное присоединение), несоответствие толщины или длины;
- Основная часть хвоста: слишком короткая, загнутая, с неправильным контуром;
- Большая цитоплазматическая капля (остаток ткани после образования сперматозоида).
К особо опасным дефектам относятся ацефалические сперматозоиды (состоящие только из одного хвоста, головка теряется при формировании) и глобулозооспермия (мелкие круглые головки без акросомы).
Если параметры половой клетки отличаются от эталонных, она признается дефектной. При этом неважно, насколько значительны различия (поэтому критерии и называются строгими).
Как проводится анализ
Для проведения оценки морфологии по Крюгеру эякулят наносят на предметное стекло, высушивают, затем окрашивают и рассматривают под тысячекратным увеличением. Примеры применяемых красителей:
- По Papanicolaou – уменьшает сперматозоиды;
- Diff-Quik – увеличивает сперматозоиды;
- Sperm Blue – размеры не изменяются.
Окрашивание позволяет разделить различные области сперматозоида: головка приобретает один цвет в области акросомы, другой в задней части головки, средняя часть (тело), хвост, слишком выраженная цитоплазматическая капля также имеют свои оттенки. Пример окрашенных сперматозоидов приведен ниже.
Окраска Sperm Blue
Существует специальное программное обеспечение (спермоанализатор), позволяющее подробно анализировать структуру окрашенных сперматозоидов. Большинство клиник использует «Аргус-CASA».
Камера передает изображение с предметного стекла микроскопа на экран компьютера, а программа автоматически классифицирует сперматозоиды в поле зрения, подсчитывает количество дефектных, определяет характер дефектов, процентное отношение патологических форм к нормальным. Пример работы программы:
Компьютерный анализ морфологии (скрин экрана)Измерение размеров сперматозоидов
Для проведения расширенной спермограммы по Крюгеру рассматривают примерно 400 сперматозоидов. Сначала оценивают 200, потом еще 200, затем сравнивают результаты и выводят среднее значение.
В ходе анализа рассчитывают количество сперматозоидов с дефектами шейки, хвоста, головки, с цитоплазматическими каплями. При ручной обработке подсчет производят при помощи лабораторного счетчика (делают разное количество щелчков кнопкой для каждого дефекта).
В итоге вычисляют общий процент нормальных форм − индекс Крюгера (Kruger Fertility Index — KFI).
У многих лабораторий есть компьютерное оснащение для оценки строгой морфологии по Крюгеру, но это еще не является гарантом достоверного результата. Важна квалификация специалистов, которые должны уметь настраивать микроскоп, владеть методиками работы с красителями, правильно интерпретировать данные.
Расшифровка, вероятность зачатия
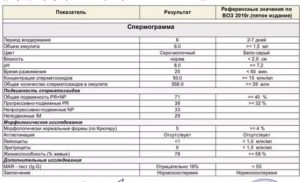
Авторами строгих критериев были предложены две пороговые точки: 14 и 5% (таблица 1).
Если у мужчины менее 5% нормальных сперматозоидов, то его шансы на естественное оплодотворение крайне низки, прогноз неблагоприятный даже при ЭКО (Таблица 2).
Единственным вариантом для таких пар остается ИКСИ – введение отобранного нормального сперматозоида непосредственно в яйцеклетку. Если нормальных форм 14% и выше, сперма считается фертильной.
Таблица 1. Пороговые точки фертильности спермы (по строгим критериям Крюгера)
| >14% | Нормальный | Фертильный |
| от 5 до 14% | Хороший | Субфертильный/фертильный |
| от 0 до 4% | Плохой | Субфертильный |
Таблица 2. Средняя частота оплодотворения (по данным журнала «Проблемы репродукции» № 3 за 2002 г)
| ≤4% | 59.3 | 15.2 |
| >4% | 77.6 | 26 |
Источник: https://muzhchina.info/fertilnost/spermogramma-po-kryugeru
