Голоядерные клетки в мазке
Содержание
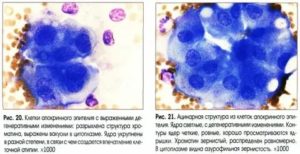
Голоядерные элементы цитолитический тип мазка
- 1 Навигация по статье:
- 2 Что такое Материал, полученный при гинекологическом, урологическом осмотрах?
- 3 Почему важно делать Материала, полученный при гинекологическом, урологическом осмотрах?
- 4 При каких заболеваниях делается Материал, полученный при гинекологическом, урологическом осмотрах?
- 5 Как проходит Материал, полученный при гинекологическом, урологическом осмотрах?
- 6 Похожие и рекомендуемые вопросы
- 7 12 ответов
- 8 Поиск по сайту
- 9 Что делать, если у меня похожий, но другой вопрос?
МАЗОК НА ЦИТОЛОГИЮ — МЕТОД МИКРОСКОПИЧЕСКОГО ИССЛЕДОВАНИЯ ЦЕРВИКАЛЬНОГО ЭПИТЕЛИЯ С ЦЕЛЬЮ ПРЕДУПРЕЖДЕНИЯ И РАННЕЙ ДИАГНОСТИКИ РАКА ШЕЙКИ МАТКИ.
Мазок на цитологию в первую очередь проводится для обнаружения атипичных клеток, что позволяет на ранних этапах диагностировать дисплазию (CIN, LSIL, HSIL) или рак шейки матки.
Это недорогой и удобный метод для профилактического охвата большого количества женщин.
Конечно, чувствительность однократного исследования невысокая, однако ежегодный массовый скрининг в развитых странах позволил значительно снизить смертность женщин от рака шейки матки.
В связи с тем, что атипичные клетки могут располагаться на относительно небольшом участке слизистой, очень важно, чтобы материал был получен со всей поверхности шейки матки, особенно из цервикального канала! Для этого созданы специальные щеточки, позволяющие получать материал из недоступных для осмотра областей.Особое внимание придается зоне трансформации, клетки которой чаще всего подвергаются опухолевому перерождению. Именно в зоне трансформации развивается до 80-90% рака шейки матки, остальные 10-20% приходятся на цервикальный канал.
Когда сдавать мазок на цитологию? Взятие мазка на цитологию следует проводить начиная с 5-го дня менструального цикла и за 5 дней до предполагаемого начала менструаций.
Нельзя проводить анализ в течение двух суток после полового сношения либо введения во влагалище свечей. Несоблюдение этих правил может привести к ошибочной трактовке результатов.
Так же наличие выраженного воспалительного процесса в шейке матки и влагалище серьезно осложняют диагностику.Следует отметить, что забор материала — это достаточно неприятная процедура. Гинеколог должен соскоблить эпителий с поверхности шейки и зайти в цервикальный канал. Чем больше попадет эпителия из различных зон — тем качественнее диагностика. Иногда после цитологии могут оставаться кровоподтеки, это считается нормальным.
Таким образом, основное значение мазка на цитологию — это определение качественных изменений клеток. Для определения инфекционного агента, вызвавшего воспаление, лучше использовать мазок на флору или бактериологический посев.
Однако при цитологическом исследовании врач может отметить присутствие каких либо микроогранизмов. К нормальной микрофлоре относятся палочки (лактобациллы), единичные кокки, в небольшом количестве может быть условно-патогенная флора.
Наличие специфических инфекционных агентов (трихомонады, амебы, грибы, гонококки, гарднереллы, лептотрикс, хламидии, обилие кокков) считается патологией, которую необходимо лечить.
Обработка мазков. Сроки выполнения цитологии
После забора материала, образец переносится на предметное стекло, фиксируется и окрашивается. При прямом переносе мазка со щеточки возможна частичная потеря материала и деформация клеток, что ведет к снижению чувствительности метода и большому числу ложных результатов. На смену классическому методу пришла жидкостная цитология, что значительно повысило точность и качество исследования.
Жидкостная цитология — это новая технология обработки мазков, которая заключается в помещении проб в контейнер со специальным стабилизирующим раствором. При этом в раствор попадает весь полученный эпителий, который затем центрифугируется и очищается от нежелательных примесей (слизи и др).
На сегодняшний момент жидкостная цитология становится «золотым стандартом» для исследования мазков со слизистой шейки матки. Но и в этом случае чувствительность однократного исследования не превышает 60-70%. В репродуктивном возрасте часты ложноотрицательные результаты, а у женщин в менопаузе — ложноположительные.
Только трехкратное цитологическое исследование позволяет приблизиться к 100%.
Существуют различные методы окраски препаратов: по Papanicolau (Пап-тест), по Романовскому, по Wright-Diemsa, по Граму.
Все методы направлены на окрашивание определенных клеточных структур, что позволяет дифференцировать различные типы эпителия, отличать клетки с ороговением и опухолевой трансформацией.Тест Папаниколау широко признан и сейчас используется как основной стандартизированный метод.
Сколько времени делается тест? В зависимости от организации процесса результат можно получить в течение 2-3 дней.
Цитограмма без особенностей — что это значит?
Варианты цитологического заключения широко варьируют.
Как вариант нормы, могут употребляться следующие заключения: «цитограмма без особенностей«, «цитограмма в пределах нормы«, «цитограмма без интраэпителиальных поражений«, «цитограмма соответствует возрасту — атрофический тип мазка«, «NILM — Negative for intraepithelial lesion or malignancy«, «пролиферативный тип мазка«. Все это — НОРМА!
Слизистая шейки матки в норме гладкая, блестящая, влажная. Плоский эпителий бледно-розовый, железистый эпителий — ярко красный. Клеточный состав, который можно встретить в нормальной цитологии представлен в таблице.
| Экзоцервикс | Хорошо сохранившиеся клетки плоского эпителия, преимущественно поверхностного, промежуточного слоев. |
| Эндоцервикс | Клетки железистого (цилиндрического) эпителия. |
| Зона трансформации | Клетки плоского эпителия, единичные клетки или мелкие скопления метаплазированного плоского эпителия, небольшие скопления железистого эпителия. |
Атрофический тип мазка — что это значит?
У женщин в переменопаузе и менопаузе за счет снижения общего уровня эстрогенов замедляются многие метаболические процессы, что приводит в результате к атрофии плоского эпителия. Эти изменения можно увидеть в цитограмме.
Атрофический тип мазка относится к варианту нормальной цитограммы. Часто можно встретить в заключении фразу «цитограмма соответствует возрасту» или «возрастные изменения nilm«.
Все это — варианты нормы!
Нужно понимать, что у женщин в менопаузе очень часты ложноположительные результаты цитограммы — тот случай, когда цитологу сложно отличить атрофичный плоский эпителий от дисплазии.
Это нужно понимать, поскольку при последующей биопсии шейки матки патологии обычно не находят.
Кроме того у пожилых женщин может быть склонность к кератинизации эпителия с формированием гиперкератоза (лейкоплакии).
| Экзоцервикс | Хорошо сохранившиеся клетки плоского эпителия, преимущественно парабазального и базального слоев. Чаще бывают мазки атрофического типа, но могут быть и пролиферативного или смешанного типов. |
| Эндоцервикс | Отсутствие клеток цилиндрического (железистого) эпителия не является показателем плохого качества мазка, поскольку в этот период зона трансформации смещается глубоко в канал и для получения железистого эпителия щеточку нужно вводить на глубину более 2-2,5 см. |
| Зона трансформации | Клетки плоского, метаплазированного эпителия. |
Слизистая шейки матки в менопаузе истончена, легко травмируется и подкравливает, что является следствием снижения эстрогенов.
Терминология
Мазок на цитологию- норма
Дискариоз и дискариоциты — аномальные клетки с гиперхромными (плотными и темными) ядрами и нерегулярным ядерным хроматином. За дискариозом последует развитие злокачественного новообразования. Используется как синоним дисплазии, но как более общий термин.
Атипия — любое отличие структуры клетки от нормы. Смысл зачастую зависит от контекста. Но чаще все же используется для описания предопухолевых и опухолевых изменений.
Воспалительная атипия — сочетание дегенеративных, реактивных, пролиферативных изменений клеток при воспалении. Эти изменения могут стать причиной ложно-положительного диагноза дисплазии или рака.
Дисплазия — процесс нарушения созревания плоского эпителия. Является истинным предопухолевым процессом. Имеет 3 степени. К первой обычно относят вирусное поражение, ко второй и третьей — поражение с опухолевым потенциалом.
Источник: https://venyvarikoz.ru/golojadernye-jelementy-citoliticheskij-tip-mazka/
Расшифровка результатов цитологии при предраковых патологиях | Университетская клиника
Расшифровка результатов цитологии
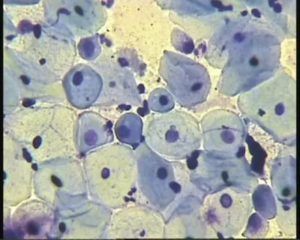
Предраковыми патологиями шейки матки считаются заболевания, приводящие к развитию злокачественных опухолей. Существует несколько таких болезней, каждую из которых отличают особенности цитологических мазков.
Осмотрев под микроскопом окрашенный материал, взятый с поверхности шейки и проходящего в ней цервикального канала, врач по внешнему виду и расположению клеток может определить, какое заболевание имеется у женщины. Все данные вносятся в бланк. Расшифровку анализа проводит врач онколог-гинеколог.
Чем предраковые клетки, обнаруженные при цитологии шейки матки, отличаются от здоровых и злокачественных
Эти клетки отличаются от здоровых размерами, строением, наличием различных включений. Они не имеют столь разительных отличий, как злокачественные, но и здоровыми их назвать нельзя. То есть предрак – это переходное состояние между нормой и онкологией.
Существуют также клетки с атипией неясного значения, обозначаемые в результатах анализа ASC-US, ASC-H, AGC. AGUS-NOS. Хотя они имеют патологические изменения – увеличенные ядра и другие аномалии строения, это отклонения не столь явные, чтобы отнести их к предраку или раку. Например, такие клеточные элементы могут появляться при воспалении, а потом исчезать после проведенного лечения.
Со временем, при отсутствии лечения, предраковое состояние утяжеляется. По мере проникновения патологического очага внутрь тканей, клетки все больше напоминают раковые. В результате предрак переходит в злокачественную опухоль шейки матки.
Перерождение здоровых клеток в предраковые, а затем – в злокачественные, происходит постепенно, поэтому обнаружить границу между этими состояниями может только опытный врач-цитолог.
Осмотр материала под микроскопом
Как выглядят предраковые клетки при проведении цитологии шейки матки. Расшифровка и интерпретация терминов, встречающихся в результатах исследования
Клетки, обнаруженные в мазках при предраке, отличаются от здоровых. У них наблюдаются:
- Атипия – несоответствие размера, формы и других показателей норме. Клетки могут быть слишком большими или маленькими, с неправильным строением или несвойственными включениями. При окраске образца, их жидкая часть – цитоплазма часто имеет неравномерную окраску.
- Дискариоз – аномалии ядра – центральной части клетки, служащей для хранения генетической информации. При дискариозе ядра могут быть увеличенными, уменьшенными, иметь неправильную форму и контуры, утолщенную наружную оболочку – мембрану.
- Проявления койлоцитоза – в мазке обнаруживаются клетки-койлоциты, присутствие которых указывает на инфицирование папилломавирусом. Они крупные с увеличенными деформированными ядрами и неправильным строением. Из-за большого размера ядер жидкая часть клетки – цитоплазма сохраняется только по краю, образуя тонкий ободок-– гало.
- Кератоз – ороговение клеток. Шейка матки не имеет рогового слоя, оставаясь мягкой, поэтому такие клетки в норме в мазке не обнаруживаются. Степень ороговения может быть разной: слабой – паракератоз, более выраженной – гиперкератоз и значительной – акантоз. Ороговевшие клетки содержат сморщенные, деформированные, неправильно развитые ядра и измененную жидкую клеточную часть – цитоплазму. При выраженном ороговении в них обнаруживается прочный белок кератин, поэтому при кератозе в мазках обнаруживают блестящие плотные роговые клетки.
- Атипичный митоз (неправильное деление). Единичные делящиеся клеточные элементы в образце – норма, особенно если деление происходит правильно. Нарушение этого процесса характерно для предрака и рака.
Мелкие клетки с резким дискариозом
Результаты цитологии при различных предраковых состояниях
| Предраковая патология | Характеристика | Цитологическая картина |
| Дисплазия | Патологическое состояние шейки матки, вызванное инфицированием папилломавирусом. Возбудитель попадает в эпителии шейки, влияет на процесс формирования и развития клеток, приводя к появлению неправильно развитых клеточных структур | Слабая степень (CINI). На этой стадии болезни поражается только верхний слой эпителия (1/3), поэтому в мазке обнаруживаются неправильно развитые клетки, принадлежащие к наружному слою шейки |
В мазках обнаруживаются клетки с признаками койлоцитоза, появившиеся из-за инфицирования папиломавирусом.
Обнаруживаются клетки с дискариозом, у которых ядра увеличены, имеют неправильные контуры и окраску.
Видны другие клетки, отличающиеся строением и окраской, но количество неправильно развитых клеточных элементов невелико
Количество атипичных клеток значительно выше, чем при легкой степени
Наблюдаются неправильно делящиеся клетки (атипичный митоз)
В образцах много лейкоцитов за счёт постоянного вялотекущего воспалительного процесса, а ранимость шейки приводит к появлению примесей крови
По мере утяжеления предрака клетки все больше напоминают злокачественные. Они сбиваются в комплексы, напоминающие сгустки, пчелиные соты, розетки, наслаиваются друг на друга, образуя пласты.
Соотношение классификаций по стадиям развития предраковых состояний шейки матки
В документе, выдаваемом по результатам цитологии, врач-цитолог перечисляет клеточные структуры, обнаруженные в мазке. Это позволит гинекологу-онкологу после расшифровки результатов анализа поставить правильный диагноз.
При обнаружении в анализах на цитологию клеток, характерных для дисплазии, указывается степень предрака:
- Лёгкая (LSIL) – результат, соответствующий первой стадии болезни (CINI)
- Тяжёлая (HSIL) – вторая-третья стадия болезни (CINII-CINIII)
Самостоятельно расшифровать такое заключение крайне сложно – документ содержит термины, для понимания которых нужны знания в области цитологии, гинекологии и анатомии. Поэтому для расшифровки и интерпретации анализов нужно обращаться к гинекологу-онкологу. Специалист объяснит результаты анализа на цитологию, а, при необходимости, назначит дополнительное обследование и лечение.
ссылкой:
Источник: https://unclinic.ru/rasshifrovka-rezultatov-citologii-pri-predrakovyh-patologijah/
Морфология клеток мегакариоцитарного ростка
См. также: Подсчет мегакариоцитов
Мегакариобласты — родоначальные клетки мегакариоцитарного ряда. Размер — около 20 мкм. Ядро круглое, с мелкосетчатой структурой хроматина, иногда сплетенного в виде клубка.
Структура ядра грубее, чем у недифференцированного бласта, нередко видны ядрышки. Цитоплазма базофильная, беззернистая, имеет вид узкого ободка.
Часто контуры клеток неровные, с отростками цитоплазмы и образованием «голубых» пластинок.
Микрофотографии мегакариобластов:
Megakaryoblast, normal marrow
Megakaryoblast, visible cytoplasm, normal marrow
Megakaryoblast, fold in nucleus, normal marrow
Megakaryocyte nucleus, lung cancer blood
Megakaryoblast, normal marrow
Промегакариоциты — клетки больших размеров, чем мегакариобласты. Ядро крупнее, чем у мегакариобласта, имеет несколько более грубую структуру и тенденцию к полиморфизму (бухтообразные вдавления, линии шнурования ядра и пр.). Цитоплазма базофильная, беззернистая, в виде узкого ободка, иногда с отростками и образованием «голубых» пластинок.
Микрофотографии промегакариоцитов:
Promegakaryocyte with nuclear separation, normal marrow
Promegakaryocyte, early nuclear lobulation, normal marrow
Promegakaryocyte, early nuclear lobulation, normal marrow
Promegakaryocyte, early nuclear lobulation, normal marrow
Мегакариоциты базофильные — клетки больших размеров, чем предыдущие, в два раза больше мегакариобластов. Ядро может быть бухтообразным с нежной структурой базихроматина или более зрелым, многолопастным. Цитоплазма голубого цвета, иногда с азурофильной зернистостью. имеет вид неширокого ободка.
Микрофотографии базофильных мегакариоцитов:
Abnormal mature megakaryocytes, late NRBCs, M-7 leukemia
Young megakaryocyte, normal marrow
Young megakaryocyte, normal marrow
Micromegakaryocytes, plasma cell, myelodyspastic marrow
Small megakaryocytes
Мегакариоциты полихроматофильные — гигантские клетки диаметром 40 — 50 мкм. Ядро многолопастное, иногда свернуто в виде клубка или состоит из отдельных шаров. Структура ядра грубая, нередко наблюдается его пикноз.
Ядерно-цитоплазматическое соотношение на этой стадии уже изменено в сторону цитоплазмы. Последняя имеет широкую зону, окрашена в светло-голубой цвет, содержит обильную зернистость различных оттенков (красноватая, светло-фиолетовая, фиолетовая).
Зернистость в цитоплазме не всегда расположена равномерно. В отдельных участках клетки, ближе к периферии, можно наблюдать скопления мелких зернышек, окруженные ободком гиалиновой голубой цитоплазмы.
Иногда цитоплазма вся заполнена такими скоплениями, напоминающими по величине и структуре сформированные кровяные пластинки. Наконец, в клетках можно наблюдать отделение от цитоплазмы готовых пластинок.
Микрофотографии полихроматофильных мегакариоцитов:
Intermediate megakaryocyte, late NRBC, mature neutrophil
Intermediate megakaryocytes, emperipolis, macrophage
Intermediate megakaryocyte, cytoplasmic granulation
Мегакариоциты оксифильные — клетки диаметром 60 — 70 мкм. Ядро многолопастное, иногда состоящее из фрагментов. Нередко встречаются многоядерные клетки. Ядро окрашено в темно-фиолетовый цвет, резко пикнотично. Цитоплазма образует большую зону, имеет розовый оттенок и содержит обильную красноватую зернистость. Некоторые клетки занимают почти все поле зрения микроскопа.
Микрофотографии оксифильных мегакариоцитов:
Mature megakaryocytes
Mature megakaryocyte, intermediate megakaryocyte, ITP marrow
Three megakaryocytes: 2 mature, 1 intermediate
Mature and intermediate megakaryocytes
Инволютивные формы мегакариоцитов — образуются в результате вызревания мегакариоцитов с постепенным отторжением вещества цитоплазмы и ядра в процессе образования пластинок. Эти формы имеют полисегментированное разреженное ядро и большую зону бледно-розовой цитоплазмы с пылевидной, едва различимой зернистостью.
Фотографии инволютивных форм мегакариоцитов:
Abnormal megakaryocyte, Wright's-Giemsa stain, AML marrow
Abnormal megakaryocyte, Wright's-Giemsa stain, AML marrow
Голоядерные клетки — могут возникать из инволютивных форм мегакариоцитов или в результате бурного распада мегакариоцитов на пластинки. В этом случае свободные ядра имеют остатки цитоплазмы. Встречающиеся в периферической крови при ряде патологий ядра мегакариоцитов обычно называют тромбобластами.
Микрофотографии голоядерных клеток:
Bare megakaryocyte nuclei, Normal marrow
Bare megakaryocyte nuclei, Normal marrow
Bare megakaryocyte nuclei, Normal marrow
Bare megakaryocyte nuclei, Normal marrow
Bare megakaryocyte nucleus, Myeloid metaplasia
Megakaryocyte and bare nuclei, megakaryocytic leukemia
Дегенеративные изменения могут наблюдаться во всех формах и проявляются в виде резкой сегментации ядра, сморщивания его, вакуолизации цитоплазмы.
Вакуолизация цитоплазмы мегакариоцитов:
Abnormal megakaryoblasts, lymphocytes, AML marrow
Micromegakaryocytes, myeloid leukemia, M-7 leukemia
Иногда при исследовании костного мозга составляют мегакариоцитограмму. При этом дифференцируют не менее 50 — 100 клеток мегакариоцитарного ростка. Часто приходится сосчитывать их в нескольких мазках пунктата костного мозга.
Для более быстрого нахождения клеток мазок просматривают по краям и в конце препарата под малым увеличением. Обнаруженную клетку дифференцируют с иммерсионным объективом. Согласно Г. И.
Алексееву, в норме клетки в мегакариоцитограмме представлены следующим образом:
- мегакариобласты и промегакариоциты — 2 — 6%,
- мегакариоциты базофильные — 4 — 8%,
- мегакариоциты полихроматофильные — 42,6 — 65%,
- мегакариоциты оксифильные — 8,3 — 19%,
- инволютивные формы — 3,6 — 9,2%,
- голоядерные клетки — 6 — 13,2%,
- дегенеративные формы — 3,5 — 7,8%.
Сдвиг мегакриоцитограммы влево с увеличением молодых форм может наблюдаться при различных состояниях, характеризующихся пролиферацией мегакариоцитов, в частности при тромбоцитопенической пурпуре (болезнь Верльгофа), постгеморрагической анемии, хроническом миелолейкозе, циррозе печени с гиперспленизмом и др.
При этом образование пластинок наблюдается не только у зрелых форм, но и на ранних стадиях мегакариоцитопоэза. Резкая диссоциация в развитии ядра и цитоплазмы мегакариоцитов с плазматизацией цитоплазмы наблюдается при злокачественных новообразованиях, септических состояниях, абсцессе легкого.
При этом дегенеративные изменения наблюдаются и в тромбоцитах (старые формы, вакуолизация и пикноз грануломера и др.).
По морфологическим особенностям мегакариоцитов можно косвенно судить и об их функциональном состоянии. При этом мегакариоциты делят на две группы: пластинкосодержащие и пластинкообразующие.Пластинкосодержащие мегакариоциты содержат в цитоплазме крупную зернистость, по величине и структуре напоминающую кровяные пластинки. Эти клетки можно считать функционально активными, подготовленными для пластинкообразования. У здоровых людей количество пластинкосодержащих форм составляет примерно 41 — 58%.
Пластинкообразующие мегакариоциты — клетки, в которых уже произошло отшнуровывание кровяных пластинок («шнурующие» мегакариоциты). В цитоплазме и вне клетки лежат свободные тромбоциты. У здоровых людей количество пластинкообразующих форм мегакариоцитов составляет 8 — 20%.
Увеличение количества «шнурующих» мегакариоцитов наблюдается при эритремии, геморрагической тромбоцитемии, регенеративной анемии, у больных после спленэктомии и при других заболеваниях, сопровождающихся тромбоцитозом.
Уменьшение количества таких мегакариоцитов свидетельствует об угнетении пластинкообразующей функции мегакариоцитов и наблюдается при тромбоцитопенической пурпуре и некоторых симптоматических тромбоцитопениях (цирроз печени, тиреотоксикоз и др.).
Фотографии пластинкообразующих мегакариоцитов:
Mature megakaryocyte, clumps of platelets
Mature megakaryocyte, emperipolis, normal marrow
Abnormal intermediate stage megakaryocyte, M-7 leukemia
Abnormal Megakaryocytes, Platelets, AML
Тромбоциты — лишенные ядра клетки, образовавшиеся из цитоплазмы и оболочек мегакариоцитов. Нормальные зрелые пластинки имеют размеры от 1 до 4 мкм, четкие границы, округлую или овальную форму, сиреневый гиаломер и центрально расположенный грануломер, состоящий из 5 — 20 азурофильных гранул (зерен).
Другие виды пластинок: юные (с голубоватым гиаломером и скудной зернистостью), старые (с неровными очертаниями и плотным грануломером, иногда занимающим весь тромбоцит), формы раздражения (мелкие или в виде гигантских хвостатых тромбоцитов и цепочек); в норме составляют лишь небольшой процент и появляются в большом количестве при патологии.
М. И. Кореновская предлагает следующую тромбоцитарную формулу:
- юных — 0 — 0,8%,
- зрелых — 90,3 — 95,1%,
- старых — 2,2 — 5,6%.
- дегенеративных — 0 — 0,2%,
- форм раздражения — 0,8 — 2,3%.
У детей увеличено количество юных форм.
Число юных тромбоцитов возрастает после кровопотери и при ремиссии тромбоцитопенической пурпуры, например, после применения преднизолона, при гемолитическом кризе, после переливаний крови с осложнениями в виде внутритканевого гемолиза, а также при лейкозе.
Патологические формы раздражения в большом количестве появляются после обильных кровотечений.
Увеличение процента старых и дегенеративных форм тромбоцитов наблюдается при наследственных и вторичных тромбопатиях (бензольная интоксикация, цирроз печени, длительное воздействие малых доз ионизирующей радиации и т.п.).
См. также:
Нормы тромбоцитов
Тромбоцитопения
Тромбоцитоз
Фотографии нормальных тромбоцитов:
Normal Platelets, Normal EDTA anticoagulated blood
Normal platelets
Микрофотографии гигантских тромбоцитов:
Giant abnormal NRBC, acute megakaryocytic leukemia
Abnormal megathrombocytes, Capillary blood, MDS
Platelet, Megathrombocyte, Mature, ITP
Микрофотографии агранулярных тромбоцитов:
Abnormal agranular megathrombocytes, megakaryocytic leukemia
Agranular megathrombocytes, AML capillary blood
Blast, late neutrophil, megathrombocytes, AML blood
Blast, Abnormal Megathrombocytes, AML
Colorless Platelets, Gray Platelet syndrome blood
Colorless Platelets, Gray Platelet syndrome blood
- Л. В. Козловская, А. Ю. Николаев. Учебное пособие по клиническим лабораторным методам исследования. Москва, Медицина, 1985 г.
- Руководство к практическим занятиям по клинической лабораторной диагностике. Под ред. проф. М. А. Базарновой, проф. В. Т. Морозовой. Киев, «Вища школа», 1988 г.
- Справочник по клиническим лабораторным методам исследования. Под ред. Е. А. Кост. Москва «Медицина» 1975 г.
Подсчет абсолютного количества миелокариоцитов и мегакариоцитов с разведением костного мозга проводится не во всех лабораториях, поэтому часто исследование костного мозга ограничивается только исследованием мазков с подсчетом миелограммы. Миелограмма — процентное содержание различных миелокариоцитов.
Раздел: Гемоцитология
Читать
Монобласт — родоначальная клетка моноцитарного ряда. Размер 12 — 20 мкм. Ядро большое, чаще круглое, нежносетчатое, светло-фиолетового цвета, содержит 2 — 3 ядрышка. Цитоплазма монобласта сравнительно небольшая, без зернистости, окрашена в голубоватые тона.
Раздел: Гемоцитология
Читать
Основным местом образования лимфоцитов служит кроветворная ткань селезенки и лимфатических узлов. В костном мозге и периферической крови в норме встречаются только зрелые лимфоциты. При патологии в костном мозге и периферической крови могут появляться незрелые и атипические формы клеток лимфоидного ростка.
Раздел: Гемоцитология
Читать
К морфологически идентифицируемым клеткам эритроцитарного ростка относятся эритробласт, пронормоцит, нормобласты (базофильные, полихроматофильные и оксифильные), ретикулоциты и эритроциты.
Раздел: Гемоцитология
Читать
Ретикулярные клетки довольно большого размера (18-30 мкм). Ядро круглое или овальное, структура ядра ажурная, иногда неравномерно-нитчатая и напоминает ядро моноцита, может содержать 1-2 ядрышка.
Цитоплазма обильная, чаще всего с нерезко очерченными границами, нередко отростчатая, окрашивается в светло-голубой или серовато-голубой цвет, иногда содержит пылевидную азурофильную зернистость.
В норме эти клетки в пунктате костного мозга содержатся в небольшом количестве.
Раздел: Гемоцитология
Читать
Источник: http://www.clinlab.info/Hemocytology/Megakaryocytes-morphology-16
Мазок на цитологию (Пап-тест) — что показывает цитограмма?
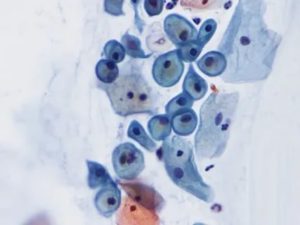
МАЗОК НА ЦИТОЛОГИЮ — МЕТОД МИКРОСКОПИЧЕСКОГО ИССЛЕДОВАНИЯ ЦЕРВИКАЛЬНОГО ЭПИТЕЛИЯ С ЦЕЛЬЮ ПРЕДУПРЕЖДЕНИЯ И РАННЕЙ ДИАГНОСТИКИ РАКА ШЕЙКИ МАТКИ.
Мазок на цитологию в первую очередь проводится для обнаружения атипичных клеток, что позволяет на ранних этапах диагностировать дисплазию (CIN, LSIL, HSIL) или рак шейки матки.
Это недорогой и удобный метод для профилактического охвата большого количества женщин.
Конечно, чувствительность однократного исследования невысокая, однако ежегодный массовый скрининг в развитых странах позволил значительно снизить смертность женщин от рака шейки матки.
В связи с тем, что атипичные клетки могут располагаться на относительно небольшом участке слизистой, очень важно, чтобы материал был получен со всей поверхности шейки матки, особенно из цервикального канала! Для этого созданы специальные щеточки, позволяющие получать материал из недоступных для осмотра областей.
Особое внимание придается зоне трансформации, клетки которой чаще всего подвергаются опухолевому перерождению. Именно в зоне трансформации развивается до 80-90% рака шейки матки, остальные 10-20% приходятся на цервикальный канал.
Когда сдавать мазок на цитологию? Взятие мазка на цитологию следует проводить начиная с 5-го дня менструального цикла и за 5 дней до предполагаемого начала менструаций.
Нельзя проводить анализ в течение двух суток после полового сношения либо введения во влагалище свечей. Несоблюдение этих правил может привести к ошибочной трактовке результатов.
Так же наличие выраженного воспалительного процесса в шейке матки и влагалище серьезно осложняют диагностику.Следует отметить, что забор материала — это достаточно неприятная процедура. Гинеколог должен соскоблить эпителий с поверхности шейки и зайти в цервикальный канал. Чем больше попадет эпителия из различных зон — тем качественнее диагностика. Иногда после цитологии могут оставаться кровоподтеки, это считается нормальным.
Таким образом, основное значение мазка на цитологию — это определение качественных изменений клеток. Для определения инфекционного агента, вызвавшего воспаление, лучше использовать мазок на флору или бактериологический посев.
Однако при цитологическом исследовании врач может отметить присутствие каких либо микроогранизмов. К нормальной микрофлоре относятся палочки (лактобациллы), единичные кокки, в небольшом количестве может быть условно-патогенная флора.
Наличие специфических инфекционных агентов (трихомонады, амебы, грибы, гонококки, гарднереллы, лептотрикс, хламидии, обилие кокков) считается патологией, которую необходимо лечить.
Классификация Bethesda (США) — расшифровка цитограммы
| Оценка качества мазка | |
| Материал полноценный | Содержит клетки плоского и цилиндрического эпителия в достаточном количестве. |
| Неудовлетворительный для оценки (неинформативный) материал | Скудное количество клеток или их отсутствие. |
| Цитограмма в пределах нормы (NILM) | Содержит клетки поверхностного и промежуточного слоев многослойного плоского эпителия, клетки метаплазированного эпителия, лейкоциты, клетки цилиндрического эпителия, клетки эпителия эндометрия. |
| Метаплазия (норма) | Клетки плоского метаплазированного эпителия свидетельствуют о том, что материал забран из зоны трансформации. |
| Реактивные изменения | |
| Цитограмма воспаления | Дегенеративные и реактивные изменения клеток, воспалительная атипия, плоскоклеточная метаплазия, гиперкератоз, паракератоз, койлоцитоз и другие признаки вирусного поражения. |
| Атрофия | Клетки базального и парабазального типов -мелкие клетки с гиперхромным ядром и скудной цитоплазмой. Часто могут ошибочно трактоваться как клетки с атипией, давая ложноположительный результат цитологии. |
| Патологические изменения эпителия | |
| ASCUS (atypical squmous cells of undetermined significance) | Изменения, которые трудно дифференцировать между реактивными изменениями эпителия и дисплазией. При ASCUS определяются клетки, трактовка которых затруднена — клетки с дискариозом, укрупненными и гиперхромными ядрами.
Рекомендуется динамическое наблюдение и дообследование, а именно повторное цитологическое исследование через 6 месяцев и ВПЧ-тестирование. В случае подтверждении ASCUS и наличии вируса папилломы человека высокого онкогенного риска — проводится кольпоскопия. Исследования показывают, что 20% женщин с ASC имеют дисплазию после более тщательного обследования. |
| Предопухолевые изменения | |
| LSIL (CIN I) | Слабовыраженное интраэпителиальное поражение, включающее папилломавирусную инфекцию. Рекомендуется наблюдение без активной терапии. У большинства женщин LSIL самостоятельно регрессирует в течение нескольких лет.
В эту группу объеденены все изменения с низким злокачественным потенциалом, поскольку цитолог зачастую не может отличить изменения при ВПЧ инфекции и собственно CIN 1. |
| HSIL (CIN I-II) | Умеренно выраженное и тяжелое интраэпителиальное поражение.
Рекомендуется удаление всех пораженных тканей методом (конизация) с последующим морфологическим исследованием. В эту группу объеденены все изменения с высоким злокачественным потенциалом. |
| AGC (atypical glandular cells) | Атипические клетки цилиндрического эпителия. Рекомендуется выскабливание цервикального канала для гистологического исследования. |
| Опухолевые изменения | |
| Плоскоклеточный рак | Злокачественная опухоль из плоского эпителия. |
| Железистый рак | Злокачественная опухоль из железистого эпителия эндоцервикального типа. |
| Эндометриальный рак | Злокачественная опухоль, развивающаяся из слизистой оболочки матки и прорастающая в цервикальный канал. |
Классификация цитологических изменений по Папаниколау несколько проще, чем Bethesda. Однако, посыл остается тем же. Имеется раздел доброкачественных реактивных изменений, которые не угрожают здоровью, класс предопухолевой патологии и собственно рак шейки матки. Каждый класс выделен на основании прогноза, риска злокачественной трансформации и необходимого медицинского вмешательства.
| Классификация цитологических изменений по Папаниколау | |
| I класс | норма |
| II класс | доброкачественная атипия (реактивные изменения) |
| III класс | дисплазия (предопухолевые изменения) |
| IV класс | cancer in situ |
| V класс | инвазивный плоскоклеточный рак |
Источник: https://gynpath.ru/cytology/
