Физиолечение от спаек
Содержание
Физиотерапия при спайках в малом тазу
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Можно ли избавиться от спаек в малом тазу при помоши физиотерапии и ультразвука?
Физиотерапевтические процедуры могут с успехом применяться для лечения и профилактики образования спаек в области органов малого таза. Наиболее ощутимого эффекта можно добиться в первые месяцы болезни, когда спайки еще не такие прочные и жесткие. Физиотерапия воспрепятствует их укреплению, а в некоторых случаях и вовсе предотвратит их образование.
Если же говорить о запущенных спаечных процессах, которые уже привели к деформации органов малого таза и появлению острых симптомов, то полного излечения болезни добиться почти невозможно.
Плотная соединительная ткань спаек не может исчезнуть под воздействием аппаратного или медикаментозного лечения.
Чаще всего первопричину приходится устранять с помощью операции, в ходе которой хирург попросту рассечет патологические мостики между органами.
Тем не менее, физиопроцедуры часто назначаются и на поздних стадиях болезни.
Целью такого лечения является:
- Размягчение соединительной ткани. Воздействие физических факторов на соединительную ткань ведет к тому, что она становится более эластичной. Порой это может снять острые боли или даже устранить некоторые осложнения (кишечная непроходимость, непроходимость маточных труб).
- Улучшение обмена веществ в тканях. Часто спайки приводят к сдавливанию или перекручиванию органов. Это может плохо сказаться на их функционировании, приводя к различным симптомам (хронические запоры, нарушения менструального цикла). Физиопроцедуры улучшат кровообращение и обмен веществ в тканях, стимулируя работу пострадавших органов и тканей.
Чаще всего физиотерапия при спаечной болезни в области малого таза включает следующие процедуры:
1. ультразвук;
2. электростимуляция;
3.электрофорез;
4.лазеротерапия;
5. озокеритовые и парафиновые аппликации.
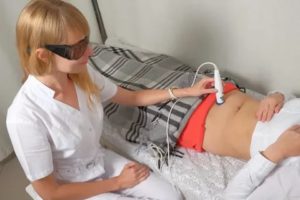
Ультразвук.
Данный способ лечения подразумевает воздействие на органы и ткани ультразвуковых волн. Пациент не испытывает каких-либо неприятных ощущений, но на молекулярном уровне все обменные процессы сильно ускоряются.
Одним из благотворных эффектов является разрушение патогенных (болезнетворных) микроорганизмов в хронических очагах инфекции. Кроме того, ультразвук в определенной степени нарушает микроструктуру спаек, что способствует повышению их эластичности.
Однако эффект от ультразвука чаще всего носит временный характер. После курса процедур спайки вновь набирают прочность и перестают реагировать на лечение. Такое происходит в основном при запущенной спаечной болезни.Поэтому назначать ультразвуковое лечение должен только лечащий врач, который хорошо изучил все особенности спаечного процесса у конкретного пациента.
Электростимуляция.
Электростимуляция тканей заключается в посылании импульсов электричества в тазовую полость с помощью специального аппарата. Оно стимулирует кровообращение и лимфоотток из данной области, а также усиливает регенеративные процессы. Таким образом, в некоторых случаях удается устранить боли, спровоцированные спаечной болезнью.
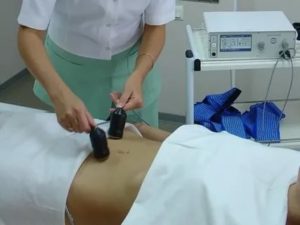
Электрофорез.
Данная физиопроцедура включает в себя как аппаратное, так и медикаментозное воздействие. Дело в том, что во время электрофореза в организм под действием электрического поля вводятся определенные лекарства.
При спаечном процессе это лидаза, лонгидаза, или другие препараты, содержащие фермент гиалуронидазу. Она способна с высокой эффективностью предотвращать появление спаек в первые месяцы после перенесенной операции.
В случае же запущенного спаечного процесса часто удается снять боли и восстановить нормальную работу органов малого таза.
Процедура электрофореза является безболезненной. На живот пациента накладывают электрод с положительным зарядом, а под крестец – с отрицательным. Тканевая прокладка верхнего электрода смачивается раствором лекарства, после чего на электроды подается ток.
Под действием образовавшегося электрического поля фермент проникает прямо в полость таза, напрямую взаимодействуя со спайками. Процедура обычно длится 5 – 10 минут.
За 10 – 20 процедур в жировой клетчатке создается своеобразное депо лекарственного препарата, которое продолжает действовать еще 15 – 20 дней после последней процедуры.
Электрофорез не может применяться в следующих случаях:
- выраженная интоксикация;
- тяжелые заболевания крови;
- онкологические заболевания;
- кахексия (сильное истощение больного);
- нарушения сердечного ритма;
- аллергическая реакция на применяемые препараты.
Лазерная терапия.
Лазерное прогревание органов малого таза дает хороший лечебный и профилактический эффект лишь на ранних стадиях заболевания. Через стимуляцию кровообращения она предотвращает образование белка коллагена, являющегося основой тканей спаек и рубцов. Однако на поздних стадиях спаечной болезни добиться хороших результатов с помощью лазерной терапии чаще всего не удается.
Особенности появления и прохождения спаечного процесса исследуются уже много лет, но пока доподлинно не установлена точная этиология возникновения патологии. Спаечный процесс возникает в 2,6 раза чаще у женщин, но летальный исход у них от такой болезни ниже. Если обнаружить недуг на начальном этапе, его можно вылечить консервативными методами и избежать осложнений.
Факторы риска развития патологии
Брюшная полость внутри покрыта специфической оболочкой, состоящей из двух листов. При повреждении они могут слипнуться, образовав спайки. Это своеобразный механизм приспособления организма, главной целью которого является отграничение воспаленных областей от здоровых.
Склонность к появлению патологии, уровень ее проявления индивидуальны и зависят от многих причин, например, от наследственности. Основные предпосылки появления спаек, установленные медициной на настоящее время, — избыточная активность соединительнотканной оболочки и понижение иммунных сил организма.
К факторам риска недуга также относят:
- оперативные вмешательства, особенно повторные;
- болезни, передающиеся половым путем;
- внутренние кровотечения;
- осложнения в период беременности, родовой деятельности, аборты, применение внутриматочной спирали;
- эндометриоз;
- патологии соединительнотканной оболочки.
Большая часть случаев возникновения спаечного процесса происходит при совокупном влиянии негативных факторов.
Повод для обращения к врачу и диагностика
Основными симптомами спаечного процесса являются расстройства желудочно-кишечного тракта, мучительные боли в тазовой области, усиливающиеся при физических нагрузках.
В острой форме возможна температура, слабость вследствие интоксикации.
Хроническая форма проходит почти без симптомов, она характерна для спаек в детородных органах и обнаруживается после обследования женщины, которая не может забеременеть.
Источник: https://UziMaster.ru/fizioterapija-pri-spajkah-v-malom-tazu/
Все о методах лечения спаечного процесса в маточных трубах
Спайки в маточных трубах – одна из наиболее распространенных причин женского бесплодия. Данную патологию не считают отдельным заболеванием, а скорее следствием других гинекологических болезней.
Обычно спайки диагностируются на плановом осмотре у гинеколога либо во время планирования беременности.
Спаечный процесс требует обязательного лечения, рассмотрим, чем вызвано образование спаек и в чём заключается лечение.
Причины появления спаек в маточных трубах и симптомы
Спайки или синехии – это «верёвочки» из соединительной ткани из-за которых трубы «слипаются».
Патология способствует непроходимости маточных труб, что нередко становится причиной бесплодия или трубной беременности.
В гинекологии классифицируют два вида трубной непроходимости: односторонняя и двухсторонняя. К тому же, в зависимости от степени «сращивания», различают две формы патологии: частичная и полная.
В большинстве случаев спайки в просвете маточных труб не образуются сами по себе, а являются следствием:
- воспалительных процессов женских органов;
- инфекционных заболеваний, включающих и те, что передаются половым путём;
- использования внутриматочных видов контрацепции;
- женских заболеваний: эндометриоз, сальпингит, андексит;
- хирургических вмешательств, во время которых была затронута детородная система, к примеру аборт, кесарево сечение и другие.
Симптомы
Стоит отметить, что самостоятельно определить спаечную болезнь не удастся, поскольку обычно она проходит бессимптомно. Наличие синехии не провоцирует сбой менструального цикла, не сопровождается болевыми ощущениями либо дискомфортом.
Лишь в случае сочетания спаечного процесса с воспалительным симптомы синехии схожи с симптоматикой острого сальпингита. При этом у женщины отмечаются схваткообразные или тянущие боли разной интенсивности внизу живота и в паховой области.
Болевой синдром может усилиться во время физических нагрузок, резких движений или в процессе полового акта.
Способы лечения спаек
После установленного диагноза – непроходимость маточных труб, женщине предлагают лечить спайки в трубах одним из ниже перечисленных способов либо сочетают их:
- консервативная терапия;
- хирургическое вмешательство и продувание.
Консервативная терапия
Консервативное лечение при маточной непроходимости, вызванной спаечной болезнью, заключается в курсе препаратов, способных устранить воспалительный процесс. Важно начать терапию как можно скорее, поскольку запущенный недуг иногда приводит к дегенеративным изменениям слизистой оболочки. Тогда медикаментозное лечение вряд ли даст какой-то результат.
При медикаментозной терапии назначаются следующие препараты:
- противовоспалительные – при непроходимости фаллопиевых труб, вызванной воспалительным процессом после перенесенных женских заболеваний, например сальпингита и андексита: Диклофенак, Фенилбутазон, Индометацин;
- антибактериальные – назначаются после выявления бактериальной флоры, спровоцировавшей воспаление: Метронидазол, Канамицин, Хлорамфеникол, Гентамицин;
- гормональные – для лечения нарушений, связанных с гормональным сбоем в женском организме: Кортизон, Дексаметазон, Метипред, Гидрокортизон.
Важно: не занимайтесь самолечением, все препараты назначаются строго лечащим врачом!
Дополнительно врачи могут назначить: седативные препараты, витамины и иммунотерапию, помогающие избавиться от спаек в фаллопиевых трубах. Для повышения эффективности консервативной терапии при синехии рекомендуются физиопроцедуры. Они помогут размягчить спайки, уменьшить воспалительный процесс и снять острые симптомы.
Пациенткам показаны следующие физиотерапевтические процедуры:
- бальнеотерапия;
- ультразвук;
- электрофорез;
- гинекологический массаж;
- электростимуляция матки и придатков.
Хирургическое вмешательство
Для лечения спаечного процесса, особенно на запущенных стадиях, проводится операция. Среди пациенток более предпочтителен лапороскопический способ. Он считается щадящим и менее травматичным по сравнению с лапаротомическим.
Восстановительный период для женщин проходит намного легче и быстрее.
Методика заключается в оперативном доступе через переднюю брюшную стенку сквозь три, иногда четыре, минимальных прокола, через которые вводятся специальные инструменты и эндоскопическая аппаратура, позволяющая вывести изображение на экран в увеличенном размере.
Процедура проводится хирургом под общим наркозом. В процессе оперативного вмешательства устраняется преграда в просвете органа методом рассечения «сращивания» маточных труб. В случае обнаружения новых патологий либо осложнений, хирург может принять решение о переходе к лапаротомической операции.
Ещё одним хирургическим способом лечения трубной синехии является продувание труб. Процедура называется пертурбация или гидротубация, в зависимости от способа проведения. В первом случае продувание происходит с помощью углекислого газа, во втором – контрастной жидкости.
Спайки маточных труб народное лечение
Женщины нередко предпочитают народные средства, направленные на лечение спаек в маточных трубах. Тем не менее народные средства могут стать альтернативой медикаментозным методам либо применяться в качестве дополнения. Терапия проводится с помощью трав. Ниже приведён список наиболее распространённых растений и рецептов:
- Сабельник. Подготовьте одну столовую ложку сабельника, залейте 300 мл водки и настаивайте в течение трёх недель. Принимайте 1 раз в день по 2 столовые ложки на протяжении 45 дней.
- Семена подорожника. В этом рецепте используется столовая ложка семян, которые необходимо залить 200 мл кипятка и варить несколько минут на медленном огне. Дать смеси настояться около часа, после чего отвар готов к употреблению. Принимайте процеженную жидкость трижды в день по 1 столовой ложке за полчаса до приёма пищи на протяжении месяца.
- Алоэ. Возьмите растение старше трёх лет, не поливайте его три недели, после чего оборвите листья и положите в холодильную камеру на трое суток. Затем мелко порежьте их, смешайте одну ст. ложку листьев алоэ с 6 ст. ложками топленого молока и мёда. Принимайте лекарство дважды в день на протяжении двух месяцев.
- Зверобой. Залейте 1 столовую ложку травы кипятком и кипятите 15 минут. После процеживания пейте четверть стакана три раза в день в течение 1-3 месяцев.
Довольно часто рекомендуется лечение гирудотерапией, иными словами пиявками. Эффективность данного метода подтверждается практикой, однако действенна лишь на начальных этапах спаечного процесса. Сюда же можно отнести лечение грязями, особенно Мертвого моря.
Предостережения к способам лечения
Выбирая способ лечения непроходимости фаллопиевых труб следует обратить внимание на несколько правил:
- Ни в коем случае не занимайтесь самолечением, спаечный процесс способен вызвать осложнения, и усложнить процесс зачатия ребёнка.
- Во избежание врачебных ошибок для подтверждения диагноза можно провериться у нескольких специалистов.
- Не стоит полностью надеяться на народную медицину, согласно отзывам пациенток, такой метод нередко приводил к утяжелению спаечного процесса в трубах. В Сети немало рецептов с использованием боровой матки, её употребление нежелательно, поскольку она способствует зачатию и в результате повышается вероятность внематочной беременности. Гинекологи также против спринцевания, считают такой метод терапии нежелательным и даже опасным.
Помните, что все препараты имеют противопоказания, даже натуральные травы. Учтите это перед началом лечения.
Итоги
Одна из причин женского бесплодия – синехии в маточных трубах, сращивающие орган. Чаще всего патология является результатом других гинекологических болезней и проходит бессимптомно, диагностируется на плановом осмотре у врача либо во время планирования беременности.
Спаечный процесс нередко становится причиной женского бесплодия и требует обязательного лечения.
От синехии используются: консервативная терапия, оперативное вмешательство и народная медицина.
Следует помнить, нельзя заниматься самолечением, поскольку можно навредить себе, запустить болезнь и потратить драгоценное время на лечение.
Источник: https://DaZachatie.ru/zabolevania/lechenie-spaek-v-matochnyh-trubah
Как в гинекологии применяется физиотерапия
Физиотерапия — это лечение, в основе которого лежит не химия (лекарства), а физика. Для улучшения состояния пациента и борьбы с болезнями используются силы тепла, света, ультразвука, магнитного поля, электротока и других физических факторов.
Физиолечение часто и очень незаслуженно игнорируется как пациентами, так и врачами. Визуального и мгновенного эффекта от него не видно, а ходить 10–15 дней на процедуры в поликлинику больным кажется слишком трудоемким занятием. Положа руку на сердце, людям чаще всего просто лень посещать процедуры и тратить на них драгоценное время, которое можно провести дома у телевизора или компьютера.
Хотелось бы опровергнуть это предубеждение, так как физиотерапия в гинекологии незаменима, результаты ее могут справиться с теми проблемами, которые не поддаются дорогостоящим медикаментам.
При всей своей кажущейся простоте, физиотерапия способна излечить глубоко скрытые патологии, такие как обширный спаечный процесс в органах малого таза, аменорею, ановуляцию или запущенное хроническое воспаление придатков.
В гинекологии физиотерапевтические процедуры способны в некоторых случаях полностью заменить хирургические вмешательства, медикаментозное лечение, лечебную гимнастику или массаж.
Даже если процедурами нельзя заместить назначение одного из вышеперечисленных методов лечения, то они могут значительно дополнить и усилить эффект.
Когда физиотерапия нужна?
Давайте начнем с довольно внушительного списка состояний, при которых в гинекологии назначаются такие процедуры:
- Нарушения менструального цикла;
- Отстутствие овуляции или ее нерегулярность;
- Хроническое воспаление матки или ее придатков;
- Спаечный процесс, непроходимость труб;
- Болевой синдром;
- Мастопатия и некоторые другие проблемы с молочными железами;
- Подготовка к протоколу ЭКО и к обычной беременности;
- Заболевания и воспаления нервов в области таза;
- Гипоплазия матки, нарушения развития половых органов;
- Урологические заболевания;
- После любых операций на половых органах;
Остановимся подробнее на последнем пункте. Абсолютно каждое хирургическое вмешательство на половых органах, даже самое небольшое (как чистка или аборт) может привести к образованию спаек.
Назначение физиопроцедур после операции абсолютно необходимо, так как они не только ускорят процесс заживления и восстановления, но и уменьшат риск неприятных последствий и бесплодия в будущем.
Какие бывают процедуры?
В лечении гинекологических заболеваний методы физиотерапии делятся на три общие группы:
- Искусственный или аппаратный метод. Сюда относятся процедуры с применением различных приборов и аппаратов. В качестве средств воздействия используются следующие физические факторы:
- электрический ток различного напряжения (УВЧ, электрофорез и т.д.);
- магнитное поле;
- свет (ультрафиолетовое излучение);
- ультразвук;
- лазерное излучение;
- озонотерапия;
- вакуум (вакуумный массаж);
- Природные (естественные) факторы — грязи, водные процедуры.
Неоценимую пользу в борьбе со спайками, воспалениями органов малого таза и другими патологиями имеют лечебные грязи. В физиотерапии их используют как совместно с аппаратным методом (например — электрофорез с грязями), так и в виде обертываний, грязевых ванн, тампонов с медицинской грязью. Целебную воду в лечении гинекологических проблем используют с точки зрения ее химического состава (ванны, спринцевания, прием внутрь). Также эксплуатируют механические свойства воды в процедурах гидромассажа, душа Шарко, веерного душа. Термические свойства воды применяют в контрастных или согревающих душах и ваннах, которые активизируют работу внутренних органов. - Гинекологический массаж и специальные упражнения также относятся к физиотерапии. Массаж показан при обширном спаечном процессе, непроходимости труб, патологиях матки. Массаж делает только гинеколог, количество процедур назначается исходя из диагноза больной. Упражнения делает пациентка самостоятельно, этот раздел ЛФК обычно показан после хирургических вмешательств как метод предупреждения спаек или для улучшения циркуляции крови в малом тазу.
К преимуществам физиотерапии можно отнести следующие пункты:
- Низкая стоимость. Большинство процедур доступны даже в самой обычной поликлинике и стоят сущие копейки. С направлением лечащего врача процедуры чаще всего и вовсе бесплатны. Возможно, потребуется купить активные компоненты, которые с помощью физиотерапии вводятся в организм (гели, мази, лечебные грязи, ампулы). Но все эти средства стоят дешево.
- Отсутствие побочных явлений. Процедуры с использованием тока или магнитного поля может и могут иметь незначительный эффект на соседние органы, но скорее всего он будет положительным. А уж если сравнивать с лекарствами, которые влияют не только на сферу гинекологии, но и ставят под удар печень, почки, ЖКТ и бог знает что еще, то физиопроцедуры абсолютно безвредны.
- Высокая эффективность и общая польза для организма. Польза физиотерапии многократно доказана во всех странах мира. Вам может казаться, что полежав 15 минут на кушетке с пластинками на животе, вы не ощущаете никаких изменений в организме. Но поверьте тысячам исследований и отзывам довольных пациентов — эффект от процедур есть, и очень значительный. Просто он проявляется после полного курса лечения и заметить его можно после повторного обследования у врача, а не «на глаз».
- Физиотерапия сокращает срок лечения болезни, усиливает лечебное действие любых медикаментов и позволяет уменьшить их дозировку, ускоряет процесс заживления и регенерации тканей после операций, предотвращает переход острого состояния болезни в хроническое, которое лечить гораздо тяжелее. Вылечиться можно и без посещения процедур, но с ними лечение пройдет гораздо быстрее, эффективнее и с минимальными последствиями.
- Именно в гинекологии физиопроцедуры совершенно незаменимы. Застарелые хронические воспаления, нарушения работы органов репродуктивной системы, дисфункция яичников, хронический болевой синдром малого таза, поражение труб и других органов спайками плохо поддаются медикаментозной терапии. Зато процедуры, особенно в сочетании с лекарствами, творят чудеса в этой сфере.
Недостатков у физиолечения настолько мало, что даже сложно их найти. Единственное, что можно посчитать недостатком, это потребность в посещении поликлиники или больницы для прохождения процедур.
Одно дело, если женщине назначили физиотерапию после операции и она может посещать процедуры будучи в стационаре или на больничном. Но работающим женщинам может показаться сложным выкроить время и желание на поездку в поликлинику.
После большинства процедур рекомендуется посидеть или полежать на кушетке 15–20 минут, прежде чем выходить на улицу. Особенно эта рекомендация важна в холодное время года.
Однако, гинекологи чаще всего назначают физиопроцедуры пациенткам с хроническими воспалениями,
ведущими к спайкам в малом тазу или тем, у кого уже диагностирована спаечная болезнь.
Нелишним будет помнить, что спайки в маточных трубах — одна из самых частых причин бесплодия в наше время.
У основной массы больных они появляются как раз вследствие недолеченных воспалений, в то время как физиопроцедуры при воспалении могут минимизировать риск возникновения спаек.
Поэтому стоит задуматься о будущем и решить: стоит ли пожертвовать часом своего времени на протяжении каких-нибудь 10 дней ради возможности без проблем зачать и выносить ребенка?
Возможно заинтересует:
Источник: http://YaGotova.ru/medicina/fizioterapiya-v-ginekologii.html
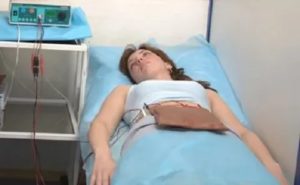
Электрофорез при спайках кишечника
Спайки кишечника – это патологические сращения ткани, окружающей орган (висцеральной брюшины) с окружающими тканями или соседними петлями кишечника.
Образование спаек нарушает нормальную анатомию брюшной полости и мешает функционированию кишечника.
Сращения могут сдавливать просвет желудочно-кишечного тракта, на фоне чего может развиться частичная или полная кишечная непроходимость.
Причины
Спайки кишечника являются защитной реакцией брюшины в ответ на повреждение. Такой процесс может развиваться на фоне следующих состояний:
- Острые воспалительные заболевания органов в брюшной полости: перитонит, аппендицит, холецистит, перфорация язвы желудка или двенадцатиперстной кишки. Тяжелое течение патологий пищеварительной системы сопровождается развитием перитонита – воспаления брюшины. После проникновения инфекции в брюшную полость ткань брюшины начинает разрастаться в ответ на патологическое воздействие. Вследствие этого возникают спайки между органами. Особенно часто они образуются при массивном разлитом перитоните, когда воспаление затрагивает всю поверхность брюшины.
- Хирургические вмешательства. При обеспечении доступа на передней брюшной стенке хирурги рассекают висцеральную и париетальную брюшину. Травматизация оболочки, особенно в сочетании с инфекцией, которая может попасть в рану, приводит к активизации спаечных процессов.
- Травмы живота. Сильные ушибы сопровождаются образованием внутрибрюшинных гематом, при разрешении которых возможно возникновение спаек.
- Последствия лучевой терапии. Повреждение брюшины может быть вызвано радиационным воздействием, которое используется в лечении онкологических заболеваний.
- Наследственная предрасположенность. Одним из факторов, способствующих появлению спаек, является генетически детерминированная склонность брюшины к повышенному образованию сращений.
Диагностика
- Анализ клиники и анамнеза. Заболевание не имеет специфической симптоматики, поэтому большое значение имеет оценка анамнеза пациента. Если у больного были предшествующие заболевания органов брюшной полости, или операционные вмешательства, то стоит заподозрить у него спаечную болезнь.
- Рентгенологическое исследование с контрастом. При проведении диагностики можно обнаружить участки, где петли кишечника пережимаются извне. Это косвенно свидетельствует о наличии спаек.
- Компьютерная или магнитно-резонансная томография. Исследования являются более точными методиками диагностики. Они дают возможность послойно осмотреть органы брюшной полости. Предпочтительнее использовать МРТ, так как она позволяет более четко визуализировать мягкие ткани.
- Ультразвуковое исследование брюшной полости. УЗИ считается дополнительным методом обследования. С помощью него можно оценить положение внутренних органов, однако во многих случаях информативность исследования низкая из-за метеоризма – наличия газа в полости кишечных петель.
- Лапароскопия. Диагностическая операция на брюшной полости является наиболее информативным методом, который позволяет подтвердить диагноз и установить точную локализацию спаек.
Лечение
Тактика лечения спаек кишечника зависит от наличия клинических проявлений данного состояния. Если у пациента имеется бессимптомное течение патологии, то в большинстве случаев можно обойтись консервативными методами.
При этом пациент должен регулярно обследоваться у специалиста для профилактики осложнений.
Если же у больного есть выраженные клинические проявления, то помимо медикаментозного лечения ему проводится хирургическое вмешательство, направленное на полную ликвидацию сращений.
Консервативное лечение
При легком течении спаечной болезни возможно частичное рассасывание образований с помощью воздействия специфических препаратов. К ним относятся ферменты (Химотрипсин, Трипсин), а также спленин и инъекции стекловидного тела.
Помимо этого, больным назначается симптоматическое лечение, направленное на купирование клинических проявлений. Так, для снятия боли назначаются спазмолитики (Но-шпа, Папаверин). При наличии симптомов паралича кишечника могут применяться средства, стимулирующие перистальтику.
Хирургическое лечение
При наличии симптомов спаек кишечника пациенту в обязательном порядке проводится оперативное вмешательство. Без удаления сращений возможно развитие спаечной кишечной непроходимости, которая может привести к ряду тяжелых осложнений.
Методы хирургического вмешательства
Для рассечения спаек предпочтительно применять малоинвазивные методики лечения. К ним относятся:
- Лапароскопия. Методика не требует обеспечения большого доступа в брюшную полость, во время операции инструменты вводятся через небольшие проколы. Рассечение сращений проводится специальным микроинструментарием. Это позволяет минимально травмировать брюшину и предотвратить повторное возникновение спаек.
- Лазеротерапия. Сращения могут быть рассечены с помощью воздействия лазера. Такое воздействие имеет минимальную травматичность по отношению к брюшной стенке.
- Электроскопия. Операция проводится из лапароскопического доступа с помощью электроножа, который легко рассекает сращения и обеспечивает гемостаз – остановку кровотечения из поврежденных сосудов.
- Аквадиссекция. Инновационная методика предполагает введение в ткани спайки воды под большим давлением. Это приводит к разрыву образовавшегося сращения.
- Лапаротомия. При наличии спаечной кишечной непроходимости или при массивном образовании сращений требуется обеспечение большого доступа в брюшную полость. В этом случае проводится вскрытие передней брюшной стенки, обнаружение места сдавления кишки. Врач проводит оценку жизнеспособности петли, которая пережималась спайками. Если в органе начались процессы некроза, то в обязательном порядке проводится резекция участка кишки и наложение анастомоза на здоровые концы.
Источник: https://shokomania.ru/jelektroforez-pri-spajkah-kishechnika/
Полезная физиотерапия при аднексите и других женских проблемах: что советуют врачи

В современном комплексе лечения острых и хронических заболеваний женской половой сферы достойное место занимает методика воздействия на организм различными физическими факторами или физиотерапия.
Этот метод лечения позволяет добиваться серьезных результатов с минимальным риском для здоровья женщины, так как используемые врачами физические агенты одновременно включают в процесс лечения не только сами внутренние половые органы, но и ЦНС пациентки.
При применении подобной терапии следует помнить, что слабое физическое воздействие на женский организм может принести больше пользы, чем чрезмерное раздражение нервных окончаний. В этом влияние физиотерапии на клетки и ткани похоже по своему характеру на механизм работы большинства лекарственных препаратов.
Особенности влияния физиотерапии на организм
Подобное лечение редко используют специалисты для борьбы с острой патологией. Если у женщины диагностируют сильное воспаление, сопровождающееся высокой температурой, выраженным болевым синдромом и возможным вовлечением в процесс соседних органов брюшной полости, то физиотерапию рекомендуют применять только как вспомогательный метод.
Этот метод позволяет:
- Значительно усилить противовоспалительный и обезболивающий эффект обычных лекарств.
- Нормализовать обмен веществ не только в клетках и тканях пораженного органа, но и в других системах организма пациентки.
- Физиотерапевтические способы лечений способствуют восстановлению иммунных сил женщины, растраченных на борьбу с болезнью.
- Подобную терапию широко используют для восстановления овариальной и менструальной функции дамы, что всегда важно при хронических процессах в области яичников и маточных труб.
Помимо всего прочего, большинство специалистов отмечают благотворное влияние физически активных факторов на нормализацию гормональной сферы женщины. Подобное влияние метода на организм является прекрасной заменой большинству гормональных препаратов, которые используют для лечения спаек и застоя в малом тазу.
Рекомендуем прочитать статью о месячных при аднексите. Из нее вы узнаете о заболевании и его воздействии на менструальный цикл, причинах боли, лечении и восстановлении цикла.
А здесь подробнее о яичниках при менструации.
Многие гинекологи с большим успехом используют физиотерапию для усиления лечебного эффекта применения стандартных методик при терапии заболеваний женских половых органов. Специалисты выделяют следующие положительные результаты:
- Физиотерапевтические методики не оказывают резкого действия, поэтому их можно использовать продолжительное время. Кстати, результат, полученный при комбинированном лечении, может быть заметен от 2 до 9 месяцев.
- Время, необходимое для полной победы над хроническими заболеваниями или хотя бы достижения стойкой ремиссии, сокращается примерно на 30 — 40%.
- Физиотерапевтические методы лечения можно использовать в комплексе. Они прекрасно сочетаются не только со стандартной терапией, но и с другими методиками, например, иглоукалыванием.
- Рассматриваемый способ физического воздействия на клетки и ткани внутренних половых органов женщины часто применяют и как средство профилактики возможных повторных воспалений, и как метод восстановления после гинекологических операций.
Несмотря на то, что по своему характеру данный способ лечения является достаточно агрессивным, врачи считают, что при умелом использовании физиотерапия оказывает на организм пациентки лечебное, тонизирующее, стимулирующее и восстанавливающее действие. Практически все методики, входящие в комплекс активных физических факторов, широко применяют во всех современных гинекологических клиниках.
Методы физиотерапии для снятия воспаления в малом тазу
Основные методики, которые используют специалисты для лечения хронических процессов в области внутренних половых органов, гинекологи обычно разделяются на несколько групп, в зависимости от основных действующих факторов.
Использование для лечения специальных аппаратов
Для проведения физиотерапии специалисты применяют:
- Светолечение или фототерапию. Этот метод позволяет добиться хороших результатов при заболеваниях яичников, влагалища и наружных половых органов. Чаще всего применяют воздействие на ткани инфракрасных лучей, однако для достижения противовоспалительного и противомикробного эффекта специалисты предпочитают короткое ультрафиолетовое облучение или КУФ. Последнее время все шире внедряют в гинекологическую практику лазерное излучение.
- Прекрасно себя зарекомендовала при снятии отеков и для уменьшения симптомов хронического воспаления в малом тазу магнитотерапия.
- Не стоит забывать и о регулярном использовании для лечения спаечного процесса в области яичников и маточных труб ультразвука. Под влиянием ультразвуковых колебаний происходит местный микромассаж поврежденных тканей, что усиливает в них обменные процессы, стимулирует интенсивность окислительных механизмов, повышает проницаемость клеточных мембран.
Помимо всего прочего, ультразвуковое воздействие способствует повышенному выделению женских половых гормонов, что не может не сказаться положительно на менструальной функции пациентки.
Самым распространенным способом физиотерапии являются различные методики применения электрического тока. Наиболее известным из них является электрофорез. С его помощью можно, например, вводить в женский организм лекарственные вещества, которые минуют ЖКТ и попадают непосредственно в кровеносное русло.
Рассматриваемый метод дает возможность максимально снизить концентрацию препарата, чем уменьшает вероятность различных патологических реакций. Но в гинекологии широко применяют и другие способы лечения электричеством.
К подобным методикам можно отнести назначение пациенткам гальванических и диадинамических токов, токов высокой частоты Дарсонваля. Эти методы лечения улучшают кровоток в области малого таза, усиливают тканевой обмен, ускоряют рассасывание и выведение экссудата.
Помимо перечисленных способов борьбы с хроническими процессами у дам, врачи также используют токи сверхвысокой частоты и коротковолновую диатермию. Такое применение электричества позволяет существенно усилить тепловой обмен в пораженной области, что приведет к размягчению рубцов и спаек в малом тазу.
Смотрите на видео об аднексите:
Тепловые процедуры
Лечение женских болезней при помощи теплых минеральных источников и лечебных грязей известно очень давно. Врачи рекомендовали подобные процедуры дамам с наличием спаечного процесса в области внутренних половых органов, хроническими проблемами яичников и маточных труб.
Другие виды физиотерапии
Любое внешнее воздействие на организм пациентки с целью избавить ее от хронического воспаления в области малого таза можно считать физиотерапией. Специалисты относят к таким методикам гинекологический массаж, специальные водные процедуры, различные комплексы лечебной физкультуры.
Не стоит забывать и о большой пользе лечебных курортов. Для терапии таких болезней существует целая сеть санаториев, где женщинам опытные специалисты помогут выбрать именно тот тип физического воздействия, который более всего подходит для лечения конкретного заболевания.
Физиотерапия при спайках в малом тазу
Образование спаек в области малого таза является свидетельством рецидивов воспаления в области яичников и маточных труб. Причиной чаще всего становится хроническая инфекция, которой в свое время врачи или сама женщина не уделили должного внимания.
Данное заболевание достаточно трудно диагностировать, однако если причина женского недомогания обнаружена, то современная гинекология предлагает несколько вариантов специализированной терапии. При назначении лечения спаечной болезни в 90% случаев не забывают и о физиотерапии.
Чаще всего при такой патологии женщине назначают тепловые процедуры в виде аппликаций из парафина или озокерита на переднюю брюшную стенку. Сеанс лечения длится до 20 минут, а на один курс предусматривается от 7 до 14 процедур.
Хороший лечебный эффект специалисты отмечали при использовании электрофореза с солями магния и цинка, индуктотермии, микроволновой терапии. Часто используют для лечения спаек в малом тазу диадинамических токов, назначая пациентке двухтактный волновой ток в переменном режиме до 10 сеансов.
Методы физиотерапии при сальпингоофорите
Сальпингоофорит или, как говорит большинство гинекологов, аднексит представляет собой воспалительный процесс в области яичников и маточных труб. Заболевание обычно носит затяжной характер и часто приводит к бесплодию у женщин.
Если процесс находится в острой стадии, то методы физического воздействия в первую очередь направлены на снятие воспаления тканей, уменьшение отека яичников, купирование болевого синдрома. Когда процесс переходит в хроническую фазу, то при помощи физиотерапии врачи пытаются уменьшить количество спаек и восстановить проходимость маточных труб.
Чтобы снять воспаление и отек тканей чаще всего дамам назначают электрофорез со специфическими препаратами и УВЧ-терапию с низкой интенсивностью. Для восстановления полноценного обмена веществ в пораженных органах в первую очередь даст результат применение тепловых процедур, чаще всего используют парафин и озокерит на область живота.
Для улучшения работы иммунной системы женщины специалисты рекомендуют больным солнечные ванны, УФО проблемных зон, ванны с бромом и сероводородом. Хороший результат можно получить, применяя диадинамические токи на область придатков и крестца. Количество сеансов не должно быть меньше 10.Одним из самых современных методов лечения сальпингоофорита считают использование излучения инфракрасного лазера. Этот способ усиливает обменные процессы в клетках яичников и маточных труб, способствует восстановлению здоровых тканей. Сама лечебная процедура занимает 10 минут.
Физиотерапия при хроническом аднексите
Поскольку хронический аднексит является практически тем же самым заболеванием, что и сальпингоофорит, то способы его лечения будут приблизительно такими же. Но физиотерапия при хроническом аднексите имеет ряд своих особенностей.
Активное физическое воздействие при хроническом воспалении придатков направлено на рассасывание спаек и восстановление нормального функционирования яичников и маточных труб.
Чаще всего для этих целей пациенткам назначают сеансы ультразвуковой терапии и ультрафонофорез, правда, его можно заменить при необходимости обычным лекарственным электрофорезом.
При этом использование лидазы и йода обязательно.
Последнее время широкое распространение при лечении подобных заболеваний получили специальные грязевые обертывания. Специалисты рекомендуют использовать грязи на основе ила или торфа, разогретые до 40 — 45 градусов, и при помощи специальных марлевых салфеток наложенных на область крестца или живота. Длительность лечения обычно составляет 2 недели ежедневных 15-минутных сеансов.
При хронических аднекситах показаны ванны из йода и брома.
Используя подобные процедуры, стараются добиться усиления обмена веществ в организме, выведения продуктов жизнедеятельности, ускорения процессов регенерации в придатках.
Помимо этого, бром является прекрасным антидепрессантом, а многие женщины, имея проблемы со стороны половых органов, одновременно страдают раздражительностью и излишней агрессией.
Противопоказания к физиотерапии при заболеваниях в малом тазу
Несмотря на кажущуюся полную безопасность использования физиотерапевтических методов лечения при патологии органов малого таза у дам, эти методики тоже имеют достаточно много противопоказаний.
Врачи не рекомендуют назначать сеансы при следующих патологиях:
- В первую очередь физиотерапевтические методы не используют в остром периоде заболевания, или применяют их с большими ограничениями.
- Физические воздействия на организм женщины запрещены при наличии онкологической патологии, туберкулеза, проблем со свертывающей системой крови.
- Противопоказанием является острая и хроническая почечная и печеночная недостаточность, истощение организма, тяжелые заболевания сердечно-сосудистой системы.
- Не рекомендуют подобные методы лечения при наличии у больной диагностированного эндометриоза, маточных кровотечений, различных доброкачественных образований наружных и внутренних половых органов.
Рекомендуем прочитать статью об аднексите: код по мкб 10. Из нее вы узнаете о заболевании и причинах его появления, симптомах острого и хронического течения, методах лечения.
А здесь подробнее о болях внизу живота при месячных.
Физиотерапия, как и любой метод лечения, может проводиться только под контролем специалистов. Именно они должны определить, какой метод физического воздействия подходит определенной пациентке, и оценить уровень его угрозы для здоровья женщины.
Источник: http://ProMesyachnye.ru/fizioterapiya-pri-adneksite/
