Диагноз плацентит
Содержание
Чем опасна отслойка плаценты и как это предотвратить?
Различные патологии при беременности имеют множество причин и проявлений.
Некоторые не представляют большой опасности для матери и ребенка и устраняются своевременным лечением, тогда как другие носят более серьезный характер и требуют неотложного врачебного вмешательства.
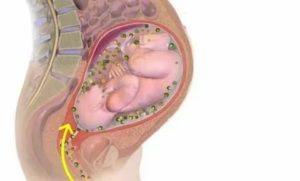
К таким опасным угрозам относится отслойка плаценты, создающая реальную угрозу не только здоровью, но и жизни матери и главное – ребенка.
Что представляет собой данный орган, чем опасна отслойка, и почему ее отслоение может привести к столь трагическим последствиям? Для понимания механизма процесса отслоения нужно понять, что это такое, и насколько важно четко представлять себе ее последствия.
Соединительная ткань, связывающая женщину и ее будущего малыша, называется плацентой (другое ее название – детское место). Большой округлый диск плаценты формируется в женском организме на второй недели беременности и покидает материнское тело сразу же после родов.
В нормальном состоянии она закрепляется и удерживается в месте расположения двусторонним давлением со стороны плодного яйца и мышечной ткани матки. Внешне орган выглядит соответственно своему названию в переводе с латинского языка – «лепешка».
Располагаясь возле передней и задней стенки в теле матки, а также у ее дна, выполняет ответственную роль обеспечения плода всем необходимым для правильного гармоничного развития.
Основное предназначение: выполнение питательной, выделительной, гормональной и газообменной функций. Схематично взаимосвязь выглядит так: мама – плацента – малыш.При нормальной беременности детское место ежеминутно поддерживает жизнеспособность ребенка.
Если по каким – либо причинам возникает сбой в женском организме, возникает преждевременная отслойка нормально расположенной плаценты, в таком случае необходима срочная квалифицированная медицинская помощь.
Типология
Диагностируются 3 типа отслойки: частичная (не прогрессирующая), частичная (прогрессирующая) и полная. В первом случае на небольшой части образуется гематома, поврежденные при этом сосуды закупориваются, в результате – остановка кровотечения и нарастания отслоения. Небольшая отслойка вообще может быть обнаружена только после родов.
Признаки
Определить произошедшее отслоение плаценты можно по следующим признакам:
- Сильные болевые ощущения. Причина – значительное растяжение стенки матки под воздействием кровотока. Приступы боли могут носить различный характер – либо резкий, режущий, либо спазматический, с локацией в поясничном отделе, чуть реже – в бедренной части и, как правило, плохо поддаются лекарственной атаке.
- Повышенное напряжение матки в результате перенасыщения кровью. Болезненность может концентрироваться в каком-либо участке тела, разливаться по всему организму, обостряя чувствительность всего тела.
- Проблемы с сердцем у плода. О проблемах снабжения плода кислородом свидетельствуют сильные, повторяющиеся движения плода – материнскому организму посылаются сигналы, что ребенку не хватает воздуха, он начинает задыхаться. Если медицинская помощь не будет оказана как можно раньше, возникает прямая угроза внутриутробной гибели.
- Влагалищные выделения. Виды: вагинальные, наружные, внутренние, смешанные. Наблюдающиеся выделения при отслойке плаценты имеют различную окраску — от ярко-красного до коричневатого цвета, зависящие от типа и степени ее тяжести. Наиболее опасным считается скрытое кровотечение с образованием ретроплацентарной гематомы — в данном случае обильный кровоток разрушает сократительные способности матки вплоть до полного их угасания.
Особенности по триместрам
Отслойка плаценты при беременности может произойти в любой из трех триместров, каждый из этих периодов имеет свои клинические особенности, также — степени опасности для матери и ее будущего ребенка.
- Первый триместр. Отслойка плаценты на ранних сроках беременности в первые три месяца (1-12 неделя) возникает часто, однако ее удается предотвратить при своевременно проведенной диагностике и надлежащем лечении. Степень сложности ситуации помогает прояснить УЗИ, полностью выявляющее картину происходящих процессов в организме женщины. Если ситуацию удается стабилизировать, беременность сохраняется и в дальнейшем ее развитие протекает нормально.
- Второй триместр (до 27 недели) характеризуется головокружением, сильной слабостью, высоким тонусом матки — она становится очень напряженной и болезненной. Если возникает отслойка плаценты во втором триместре, малыш перестает получать необходимое количество кислорода, поступающее обычно с кровотоком от материнского организма (при этом беременная ощущает бурное шевеление, гораздо более интенсивное, чем обычно). Подобное состояние может сопровождать кровотечение различного вида и интенсивности. Нарастающую гипоксию может остановить только срочное кесарево сечение.
- Третий триместр. Наиболее часто встречается отслоение на поздних сроках — в третьем триместре. В период в 28 по 36 неделю симптомы патологии выглядят классически – болевые ощущения, кровотечение, признаки гипоксии плода. Особенностью периода является наиболее опасная преждевременная отслойка плаценты, представляющая собой угрозу не только малышу, но и матери. Матка настолько перенасыщается кровью, что теряет возможность к сокращению. Обильную кровопотерю в этом случае не удается остановить, для спасения женщины орган удаляют. Если подобные события происходят на последнем месяце беременности, трагедии удается избежать при своевременно проведенных родах по медицинским показаниям. Однако если отслоение плаценты произошло только частично и кровотечение отсутствует, вынашивание сохраняется вплоть до физиологических сроков наступления родовой деятельности.
Обязательное условие – постоянное врачебное наблюдение в стационаре для круглосуточного контроля ситуации.
От чего образуется
В гинекологии и акушерстве отслоение подразделяется на три стадии:
- При первой отслоение составляет немногим менее 1/3. В этом случае последствия для ребенка незначительны, шансы сохранить беременность – практически 100%.
- Вторая стадия — более серьезный случай, отслоение составляет 50%, возникает реальная угроза гибели плода от недостатка кислорода.
- В случае полного отслоения, шансов на выживание у ребенка нет – происходит выкидыш, и плод погибает.
На вопрос, почему происходит отслойка, в медицине нет точного ответа. Совсем недавно основными причинами считались два основных момента:
- неправильное питание беременной, без необходимых ей витаминов и микроэлементов;
- вредные привычки (злоупотребление алкоголем, курение, наркомания).
Однако после ряда исследований от данной версии пришлось отказаться по причине полной недоказанности. В настоящее время существуют несколько причин, имеющие все основания считаться основными при подобной патологии:
- Проблемные сосуды (различные патологические изменения, нефрит, гиповитаминоз);
- Многоводная, многоплодная беременность (внутриматочное давление резко снижено);
- Механическая травма живота;
- Возраст старше 35 лет;
- Аутоиммунные состояния;
- Гипертония;
- Предыдущая беременность окончилась кесаревым сечением.
Кроме перечисленных существуют и другие факторы, способные спровоцировать процесс, однако они не имеют первостепенного значения.
Лечение
Если диагноз подтвердился, в максимально сжатые сроки нужно решить несколько жизненно важных вопросов: насколько необходимы экстренные роды, какими методами добиться нормальной свертываемости кровотока и остановить дальнейшую потерю крови, избежав при этом шокового состояния беременной. Только решив все перечисленные проблемы быстро и грамотно, четко понимая, чем грозит сложившаяся ситуация, врачу удается добиться благополучного исхода, спасти жизнь и здоровье роженице и ее малышу. Стратегию лечения выбирают по показаниям:
- Срок произошедшего отслоения;
- Объем кровопотери и ее характер;
- Общее состояние беременной и плода.
Женщина после отслойки плаценты должна находиться под круглосуточным строгим врачебным контролем с помощью ультразвука, кардиотокографии, если необходимо – применяется особый вид ультразвукового обследования — допплерометрия.
Свертывание крови держат под наблюдением, проводя показанные лабораторные исследования. В качестве лечения выбираются терапевтические процедуры с применением препаратов с повышенным содержанием железа, также – оказывающих расслабляющее воздействие на матку.
Показано использование спазмолитических и кровоостанавливающих лекарств.
Если выявлены какие – либо заболевания, их осложнения или воспалительные процессы — терапевтическое лечение проводится в обязательном порядке, чтобы не усугубить состояние женщины при родах и после них. При перенесенной отслойке в момент первого вынашивания риск ее возникновения при следующих беременностях увеличивается на 20 -25%. К тому же, сохраняется большой процент возможности гибели ребенка.
Профилактические мероприятия
Полностью исключить возникновение отслойки при беременности невозможно, слишком много факторов оказывают влияние на женский организм. Однако существенно снизить угрозу ее появления возможно. Чтобы по возможности избежать такой опасной патологии, требуется хорошо осознавать, насколько опасна отслойка плаценты и соблюдать несколько правил:
- Женщина должна самым тщательным образом обследоваться на предмет диагностики различного рода заболеваний и наличия патологии в органах малого таза, матки.
- Планируя беременность, нужно обратить серьезное внимание на состояние сосудистой системы и на показатели давления, научиться контролировать его и, при необходимости, стабилизировать.
- Если у будущих родителей разные резус – факторы, женщине показано пройти лечение для предотвращения возможного резус – конфликта.
- В период беременности необходимо максимально избегать травмоопасных ситуаций, имеющих особо серьезные последствия для ребенка.
- График посещения плановых осмотров у лечащего врача соблюдать неукоснительно, рекомендации, анализы, необходимые процедуры – обязательны к исполнению.
Каждой женщине, планирующей беременность, нужно ясно осознавать всю важность нормального протекания беременности для появления на свет здорового малыша и сохранения собственного хорошего здоровья.
Поэтому, если появились первые признаки отслойки плаценты, важно не теряя времени обращаться за помощью.
При такой серьезной патологии от своевременного выявления и верно выбранного курса лечения зависят две жизни – будущей матери и ее еще нерожденного ребенка.
Источник: https://zen.yandex.ru/media/id/59a106263c50f7d16aaaf7ec/5cb358e0cc595b00b3b868a5
Плацентит что это такое
Возраст: не указан
Хронические заболевания: не указаны
Добрый день! Мне 28 лет, у меня вторая беременность. Первый ребенок родился в 2009 году. На данный момент у меня идет 23 неделя беременности. Я делала второе скрининговое УЗИ в 21 неделю.
По результатам УЗИ плод здоровый, но ставят плацентит. Толщина плаценты: 31, 3-27, 3 мм Структура плаценты: 1 степени.
Плацента расположена по передней стенке матки, больше слева, на расстоянии 13 мм от внутреннего зева.
После данного УЗИ я сдавала анализы на инфекции, но ничего обнаружено не было.
У меня вопрос, что можно сделать, чтобы плацента не старела на таком раннем сроке? Какие таблетки можно принимать для поддержания нормальной структуры плаценты? Мой врач назначил мне пить Курантил 25 по 1 таблетки 3 раза в день.
Скажите, пожалуйста, что еще можно сделать, чтобы ребеночку стало легче дышать?)) Буду вам благодарна, т. К. Мой врач говорит, что все нормально, а я очень переживаю. Пожалуйста, если есть возможность ответьте на мое сообщение на электронную почту.
Заранее большое спасибо.
плацента, скрининг, курантил, ктг плода, доплер, плацентит при беременности, плацентит что это такое
Похожие и рекомендуемые вопросы
Гистология и анализы Уважаемая Елена Викторовна. 1,5 мес назад произошла антенатальная.
Анализы после антенатальной гибели 3 мес назад произошла антенатальная гибель на 40.
ВЗРП 1 степени 27.05.2015г. делала узи, срок беременности 36 недель. Первый день последней.
Расшифровка скрининга 1 триместра Помогите понять результаты крови на патологию+узи.
Ставят эндометриоз Помогите пожалуйста! Мне 27 лет, беременности, абортов, выкидышей.
Вероятная беременность 28 декабря 2015 г с парнем занимались петтингом, проникновения.
Замершая поздняя беременность Елена Викторовна. Совсем недавно у меня произошло горе.
Угроза прерывания беременности Доброго времени суток! У меня такая ситуация: 6 дней.
Высокий б-хгч В 12 недель сделала скрининг и сдала кровь Papp-a и б-хгч. Результаты.Старение плаценты Беременность 32 недели. История примерно такая: в 11 недель была.
Не забывайте оценивать ответы врачей, помогите нам улучшить их, задавая дополнительные вопросы по теме этого вопроса .
Также не забывайте благодарить врачей.
гинеколог 2011-10-19 22:11
Здравствуйте. Необходимо пройти доплеровское исследование для подтверждения диагноза, а также КТГ плода, чтобы оценить его состояние.
p. S. Будьте здоровы.
Плацентит имеет место быть, если в организме женщины есть хронические инфекции, вызывающие воспаление плаценты. Под хроническими инфекциями следует понимать различные вирусы, грибки, бактерии, способные влиять на течение беременности и на внутриутробное развитие плода.
Существует несколько способов попадания болезнетворных инфекций в организм: из наружных половых органов, из матки, маточных труб или яичников.
Распространенность
Проблема инфекционного воспаления плаценты в последнее время встречается достаточно часто и при несвоевременном выявлении она способна вызвать гипоксию плода, нарушения в его развитии или даже преждевременные роды.
Как правило, болезнь протекает бессимптомно, и обнаружить ее наличие в организме можно только после проведения УЗИ.
Но в тот момент, когда плацента воспаляется, повышается температура тела, появляются выделения из половых органов, ухудшается общее состояние, изменяется состав крови – увеличивается количество лейкоцитов.
При воспалении плацента увеличивается и имеет определенную отечность, которую видно на ультразвуковом исследовании.
После того, как установлено наличие заболевания и его причины, назначается комплекс лечебных медикаментозных мероприятий, направленных на устранение воспаления плаценты. Назначаются противовирусные и антибактериальные препараты, которые действуют на конкретного возбудителя инфекции.В комплексе проводится витаминотерапия, для повышения иммунитета и усиления действий препаратов. При помощи препаратов улучшается маточно-плацентарный кровоток. При этом ведется постоянное наблюдение за состоянием плаценты.
Госпитализация показана только в крайнем случае, в основном лечение проводится не стационарно.
МИНИСТЕРСТВО ОБОРОНЫ РОССИЙСКОЙ ФЕДЕРАЦИИ
97 ГОСУДАРСТВЕННЫЙ ЦЕНТР
СУДЕБНО-МЕДИЦИНСКИХ И КРИМИНАЛИСТИЧЕСКИХ ЭКСПЕРТИЗ
ЦЕНТРАЛЬНОГО ВОЕННОГО ОКРУГА
Начальник 97 ГЦ СМи КЭ (ЦВО) — Пудовкин Владимир Васильевич.
1. Филиппенкова Елена Игоревна. врач — судебно-медицинский эксперт отдела судебно-медицинской экспертизы 97 Государственного центра судебно-медицинских и криминалистических экспертиз (Центральный военный округ), стаж экспертной работы 11 лет, высшая квалификационная категория.
Стеклопрепарат с плацентитом предоставлен кафедрой судебной медицины Ижевской ГМА.
Использован материал: А.И.Струков, В.В.Серов. Патологическая анатомия. Издательство: Москва, «Медицина», 1995. — С. 688.
Воспаление плаценты — плацентит — может иметь различную локализацию. Различают воспаление межворсинчатых пространств — интервиллузит, ворсин — виллузит (от villus — ворсина), базальной децидуальной пластинки — базальный децидуит.
хориальной пластинки — плацентарный хориоамнионит. Воспаление пупочного канатика носит название фуникулита, плодных оболочек — париетального амниохориодецидуита.
Воспаление может быть вызвано вирусами, бактериями, простейшими, меконием, его протеолитическими ферментами, изменениями величины рН околоплодных вод. Инфекционное воспаление последа может привести к заболеванию плода и нарушениям последующих беременностей.
При этом не каждое воспаление последа сопровождается инфицированием плода, в то же время инфицирование плода, например при некоторых вирусных инфекциях, может возникать без воспаления последа.
Самым частым является восходящий путь инфицирования плаценты при раннем отхождении вод и длительном безводном периоде. Реже бывает гематогенное инфицирование из крови матери по артериям децидуальной оболочки.
Основным критерием воспаления последа является инфильтрация его лейкоцитами. Лейкоциты могут мигрировать из крови матери и из крови плода в зависимости от локализации воспаления. Кроме лейкоцитарной инфильтрации, наблюдаются расстройства кровообращения, альтерация, продуктивные изменения.
При вирусных инфекциях воспалительные инфильтраты бывают преимущественно лимфоцитарными, обнаруживаются характерные изменения децидуальных, синцитиальных клеток и клеток амниона, например, образование гиперхромных гигантских клеток при аденовирусной инфекции, цитомегалических клеток с включениями при цитомегалии, внутриядерных эозинофильных и базофильных включений при простом герпесе, ветряной оспе с образованием мелких очагов некроза.
Для гноеродной бактериальной инфекции характерно серозно-гнойное или гнойное воспаление, иногда с развитием флегмоны или абсцессов.
При листериозе инфильтраты имеют лейкоцитарно-гистиоцитарный характер в строме ворсин, наблюдаются отек, эндартерииты, тромбофлебиты, иногда обнаруживаются листериомы. Встречается небольшое число листерий.
При туберкулезе в плаценте возникают казеозные очаги, бугорки с эпителиоидными и гигантскими клетками, чаще поражается базальная пластинка.
При сифилисе масса плаценты увеличена, она отечна, с крупными котиледонами; при микроскопическом исследовании наблюдаются отек и фиброз стромы ворсин, облитерирующий эндартериит, очаги некроза. Изменения не являются специфичными, диагноз можно поставить только при обнаружении трепонем.
При токсоплазмозе обнаруживаются цисты, псевдоцисты и свободнолежащие паразиты в области некрозов с обызвествлениями. При малярии в межворсинчатых пространствах и в сосудах децидуальной оболочки отмечается большое число возбудителей, в тканях — отложение малярийного пигмента.
Рис. 1-7. Очаговый острый гнойный плацентит. Преобладает венозно-капиллярное полнокровие ткани плаценты с эритростазами, диапедезными микрогеморрагиями. Ткань плаценты в состоянии неравномерно выраженного отёка, в её толще между амнионом и хорионом, в толще хориона очаги острой лейкоцитарной инфильтрации.Увеличение х100 и х250.
Стеклопрепарат предоставлен кафедрой судебной медицины Ижевской ГМА.
Источник: http://vospitanye.ru/platsentit-chto-eto-takoe.html
Что такое плацентит, каковы причины, симптомы заболевания, методы лечения
Если в организме женщины обнаружено инфекционное воспаление плаценты, нужно незамедлительно начинать лечение. Плацентит слишком опасен для плода. Воспаление имеет различную локализацию. Причины, симптомы и характеристика патологии в статье.
Описание патологии
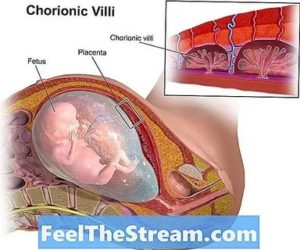
Патологии в строении или развитии плаценты, наличие инфекции, может нанести серьезный вред здоровью мамы и малыша. Плацента нужна для вынашивания малыша. Иначе известно как «детское место». После зачатия у женщины начинают формироваться в плаценте ворсины, внутри них циркулирует кровь. Снаружи они омываются кровью будущей мамы. Тем самым играют важнейшую роль в системе кровообращения.
Плацента
Плацента обеспечивает рост и формирование плода, влияет на мозговую деятельность. Если орган подвержен инфекционному заражению, то в первую очередь страдает плод. Воспаление плаценты получило название плацентит.
Плацентит может иметь различное расположение и в зависимости от этого различают:
- Виллиузит. Инфекция поражает ворсинки.
- Интервиллезит. Поражает пространство между ворсинками.
- Децидут. Затрагивает децидуальную пластинку.
- Хориоамнионит. Локализуется в хориальной пластине.
- Фуникулит. Воспаление в пупочном канатике и плодных оболочках.
Причины плацентита
Воспаление последа
На воспаление плаценты могут оказывать влияние различные виды микроорганизмов. Также причины заболевания в следующем:
- наличие вирусов, бактерий
- наличие ферментов мекония в плаценте
- кислотная среда в околоплодных водах
- воспаление последа
- несвоевременное отхождение вод, долгий безводный период
- заражение через кровь матери
- проникновение в ткани большого количества лейкоцитов
- заражение через мочеполовую систему
- инфекция попадает из яичников и маточных труб
- из-за проведения диагностики (амниоцентез)
Воспаление может быть вызвано инфекцией мочеполовой системы, начальной стадией цистита, панкреатита.
Симптомы заболевания
Чаще всего протекает без ярко выраженных симптомов. Понять плацентит на первых этапах бывает очень сложно. Врачи ставят диагноз только после проведения определенного ряда исследований. Минимальное – УЗИ. При воспалении органа женщина может ощутить симптомы:
- повышение температуры тела
- нетипичные выделения из влагалища
- слабость, плохое самочувствие
- в крови большое количество лейкоцитов
- плацента увеличивается и отекает
- изменяется структура плаценты
Аденомиоз 1 степени: чем опасна такая болезнь
Осложнения
Проблема в последнее время встречается часто. Если своевременно не начать лечение, то можно получить осложнения:
- гипоксия плода
- преждевременные роды
- нарушение в развитии
- внутриутробное инфицирование
- нехватка кислорода и задержка в развитии клеток мозга
- осложнения в период родоразрешения
- преждевременная смерть плода
Диагностика патологии
Чтобы точно обнаружить патологию, беременной назначают пройти ряд обследований:
- сдача анализов: общий, биохимический, моча
- мазок на ИППП
- обследование на TORCH инфекции
- мазок на микрофлору
- КТГ
- Доплер
- УЗИ
Лечение плацентита
При запоздалом лечении воспаление может локализоваться на всю плаценту. Медикаменты должны быть выбраны специально для беременных. Получить полную картину заболевания женщине поможет лечащий гинеколог. По результатам диагностики будет назначено лечение, сфокусированное на остановку дальнейшего развития воспалительного процесса.
Антибиотики для беременной
Комплекс медикаментозных мероприятий проводится строго под наблюдением врачей. Чаще всего женщину кладут в стационар. Лечение включает:
- антибиотики
- иммуномодулирующие средства
- антибактериальные средства
- витаминотерапия для повышения иммунитета
- инъекции: Пирацетам, Актовегин
- лекарства для улучшения кровотока: Флебодиа, Фрагмин, Курантил
- наблюдение за здоровьем и развитием плода в течение времени
Также беременным назначают дополнительный примем витамина B6, разовый прием препарата Монурал.
Если у женщины уже поставлен диагноз почечная недостаточность, нужно придерживаться специальной диеты. Для профилактики врач может назначить свечи (Гексорал)и другие свечи, повышающие иммунитет.
Профилактика плацентита
С целью профилактики во время планирования малыша нужно:
- сдать анализы на ИППП
- обязательно провести профилактику простудных заболеваний: иммунотерапия, прием комплекса витамин и минералов
- женщина должна обязательно правильно питаться
- регулярные занятия спортом, физическая активность
- отказаться от вредных привычек и вести здоровый образ жизни
- ограничиться одним половым партнером
- ежегодное обследование на TORCH инфекции
- регулярное наблюдение у гинеколога, сдача мазка
- в период холодов хорошо одеваться
Запах рыбы у женщин: чем и как нужно лечить
Будущая мать особенно серьезно должна относиться к здоровью половых органов, матке, трубам и яичникам. Плацентит может дать серьезные осложнения на женское здоровье. В некоторых случаях женщины не могли забеременеть второй раз. Будьте здоровы и берегите себя!
Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Сен 14, 2017Виолетта Лекарь
Источник: https://VseLekari.com/bolezni/ginekologija/kak-vylechit-platsentit.html
Предлежание плаценты: причины, симптомы, диагностика, лечение
Для нормального течения беременности и правильного развития плода необходимо несколько факторов. Главенствующее место которое занимает «детское место» или плацента. От ее состояния зависит жизнь и здоровье будущего ребенка. Диагноз «предлежание плаценты» свидетельствует об отклонении ее нормального строения.
Определение предлежания плаценты у беременных
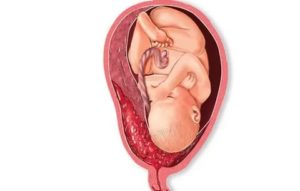
Предлежание плаценты – это нарушение локализации плаценты, которая располагается таким образом, что полностью или частично блокирует цервикальный канал.
Нетипичное расположение является препятствием для естественных родов и грозит тяжелыми осложнениями для плода и будущей матери.
Предлежание плаценты повышает риск летального исхода, поэтому беременные с установленным диагнозом находятся на особом врачебном контроле.
Классификация предлежания
В норме плацента прикреплена к задней стенке матки. Аномальное расположение временного органа классифицируется по месту локализации и перекрытию канала.
Предлежание может быть полное или частичное.
- Низкое предлежание – плацента располагается настолько низко, что ее край располагается очень близко к цервикальному каналу (приблизительно 6-7 см), но его не касается. Расположение плаценты может измениться, например, опуститься полностью, перекрыв канал, либо подняться вверх. При низкой плацентации осложнений в родах не наблюдается.
- Краевое предлежание – край плаценты касается маточного перешейка, но полностью не перекрывает его.
- Неполное боковое – выход из полости матки перекрывается плацентой более чем на 60 % (если точнее – 68 % или 2/3 просвета).
- Центральное предлежание плаценты – самый опасный вид плацентации. Полное закрытие просвета маточного канала препятствует естественным родам. Кроме этого аномалия угрожает развитием кровотечения из-за неспособности растягиваться, в отличие от цервикального канала. Полное предлежание плаценты грозит неблагоприятному исходу беременности при неквалифицированной или несвоевременной помощи.
Причины предлежания
Точных причин, провоцирующих патологию, не выявлено.
В результате исследований, были определены «стимулирующие» факторы, под действием которых, возможно, происходит нарушение локализации :
- Поздняя беременность, когда матери на момент рождения малыша более 35 лет;
- Длительное отсутствие беременности по причине первичного или вторичного бесплодия;
- Мультипаритет;
- Многоплодная беременность (особенно опасно при вынашивании трех плодов);
- Операция кесарева сечения в анамнезе, а также другие виды хирургических вмешательств на детородных органах;
- Увеличивается риск предлежания при частых беременностях с короткими промежутками;
- Низкое расположение яйцеклетки, которая после оплодотворения по каким-либо причинам имплантируется в нижнем сегменте;
- Беременность при помощи современных вспомогательных технологий репродукции – ЭКО.
Пагубные пристрастия и вредные привычки, только повышают риск неправильной плацентации.
Употребление наркотических или лекарственных средств способствует не только аномальному расположению, но и нарушению строения временного органа.
Какие беременные входят в группу риска возникновения патологии
Группа повышенного риска развития аномальной плацентации, представлена следующими категориями беременных:
- Возраст матери более 35 лет;
- Беременные азиатского происхождения;
- Беременность плодом мужского пола (ХY хромосомы);
- Развитие патологии в предыдущие беременности (риск полного или частичного предлежания увеличивается в 4 раза).
Симптомы предлежания плаценты
Основной признак, свидетельствующий об предлежании детского места – развитие кровотечения без болезненных ощущений.
Появление вагинальной крови может наблюдаться в любой срок гестации. В большинстве случаев патология регистрируется с 12 по 20 неделю беременности.
- Развивается железодефицитная анемия;
- Гипотония;
- Матка при пальпации становится мягче;
- Тонус матки остается неизменным;
- Кровотечение появляется внезапно, и зачастую в период ночного сна.
Для полного предлежания плаценты характерны следующие признаки:
- алый цвет крови;
- внезапное явление и прекращение кровянистых выделений;
- полное отсутствие болезненности.
Клиническое проявление патологии может быть вызвано несколькими факторами. Например, принятие горячей ванны, превышение физической нагрузки, кашель или половая близость.
Диагностика и степени предлежания у беременных
Выявить патологию можно только с помощью ультразвуковой диагностики. Согласно результатам трансвагинальной эхографии выделяют 4 степени патологии:
- при 1 степени плацента располагается в нижнем сегменте, расстояние до цервикального канала составляет 3 см;
- для 2 степени характерно касание края детского места маточного зева без перекрытия просвета;
- 3 степень — внутренний зев перекрывается краем плаценты таким образом, что ее расположение ассиметрично, то есть переходит на другую (противоположную) часть сегмента;
- При диагностировании 4 степени плацентации детское место располагается асимметрично, захватывая переднюю и заднюю стенки полости матки. Канал полностью перекрыт центральной частью.
- Благодаря УЗИ выявляется не только характер предлежания, но и размер плаценты, ее структура. Проводится оценка состояние плода и решается вопрос о тактике лечения.
Кроме УЗИ проводится лабораторное исследование крови и сбор анамнеза беременной.
При подозрении на предлежание гинекологический осмотр не проводится. Повышается риск открытия кровотечения.
Лечение патологии во время беременности
Медикаментозной терапии для устранения патологии не существует.
Основное лечение заключается в соблюдении щадящего режима и врачебного контроля.
Аномальная плацентация повышает риск преждевременных или ранних родов. Задача врачей в этом случае не допустить такого развития событий и пролонгировать беременность как можно дольше.
Терапия направлена на сохранение беременности:
- Спазмолитики;
- Гормонотерапия;
- Седативные препараты;
- Лекарственные препараты для повышения свертываемости крови;
- Витаминотерапия;
- В некоторых случаях — плазмаферез или переливание Er-массы;
- При полном центральном предлежании беременную госпитализируют для постоянного контроля за ее состоянием и за состоянием плода.
При установленном диагнозе беременной следует воздержаться от любых видов нагрузки, интимной близости и соблюдать постельный режим.
Последствия ПП для плода
- Аномалии органов;
- Анемия;
- Задержка внутриутробного развития;
- Билирубинемия;
- Недостаточная масса тела;
- Неправильное положение плода в материнской утробе;
- Необходимость в реанимационных мероприятиях;
- Задержка умственного восприятия;
- Неонатальная смертность 1-2 %, антенатальная – 0,3%.
Осложнения для матери
- Кровотечение в родов периоде;
- Отслойка плаценты;
- Приращение детского места к другим органом. При такой патологии для спасения материнской жизни требуется гистерэктомия – удаление матки;
- Сепсис;
- Эндометрит послеродовой;
- Экстренное переливание крови (тромбомассы и плазмы);
- Тромбофлебит.
Как рожать с предлежанием плаценты
Беременную с предлежанием плаценты могут пустить в естественные роды, только в том случае, если детское место поменяло свою местонахождение и поднялось выше. В других случаях показано кесарево сечение.
ОКС проводится в сроке от 37 недель, после определения степени зрелости легких плода. При тяжелом течении беременности и ухудшении состояния плода операцию проводят раньше положенного срока.
При хирургическом вмешательстве строго контролируются показатели АЧТВ, фибриногена и ПВ.
Елена Юрьевна, акушер-гинеколог высшей категории
Специально для сайта kakrodit.ru
: предлежание плаценты
https://www..com/watch?v=QxnAvPp0gEE
Источник: https://kakrodit.ru/predlezhanie-platsenty/
Диагноз: плацентарная недостаточность
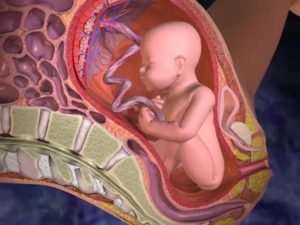
Плацента — очень сложный биологический орган. Она образуется у беременных женщин и растет в том месте, где оплодотворенное яйцо прикрепляется к стенке матки. Состояние, при котором плацента не развивается должным образом, называют плацентарной недостаточностью.
Это серьезное осложнение беременности еще именуют как плацентарная дисфункция или маточно-сосудистая недостаточность.
Чем грозит нарушение развития или повреждение плаценты? Из-за чего может возникнуть плацентарная недостаточность, и каковы риски и последствия для ребенка – читайте в нашей статье.
Функции плаценты
Плацента обеспечивает плод всеми необходимыми веществами. От матери богатая кислородом кровь должна пройти через плаценту и пуповину, чтобы добраться до ребенка. Через этот орган происходит фильтрация крови матери и ребенка, но никогда не смешивается.
Первичные функции плаценты заключаются в следующем:
- доставка кислорода;
- удаление углекислого газа;
- транспортировка питательных веществ ребенку;
- перенос отходов для утилизации организмом матери.
Плацента играет важную роль в производстве гормонов. Она защищает плод от вредных бактерий и инфекций. Здоровый орган продолжает расти на протяжении всей беременности и удаляется во время родов.
Причины развития плацентарной недостаточности
Плацентарная недостаточность связана с проблемами кровотока. Ее может спровоцировать и прием некоторых лекарств, особенности образа жизни. Наиболее распространенными причинами, вызывающими патологию, являются:
- диабет;
- хроническое высокое кровяное давление (гипертония);
- расстройства свертывания крови;
- анемия;
- некоторые лекарства (в частности, разжижающие кровь);
- курение;
- злоупотребление наркотиками (особенно, кокаином, героином и метамфетамином).
Плацентарная недостаточность может также возникнуть, если плацента не прилипает должным образом к стенке матки или если отходит от нее. Отслойка плаценты грозит вагинальными кровотечениями и досрочными родами.
Как диагностируется плацентарная недостаточность?
У беременной с плацентарной недостаточностью обычно нет никаких симптомов. Однако некоторые «подсказки» могут привести к раннему распознаванию патологии. Например, если ребенок не растет должным образом, то живот матери будет небольшим, а движения плода практически не будут ощущаться.
Матку беременной следует измерять при каждом предродовом посещении, начиная примерно с половины срока беременности. Если измерения живота меньше и не соответствуют гестационному возрасту плода, необходимо провести УЗИ.
Исследование с помощью ультразвука помогает врачу оценить рост и размеры будущего человечка, расположение и объем плаценты, и указать, в норме или нет индекс амниотической жидкости.
Допплер-ультразвук дает полную информацию о кровотоке в плаценте и кровообращении ребенка. Доплеровская велосиметрия может быть выполнена в начале третьего триместра.
Диагноз «плацентарная недостаточность» может быть поставлен, если у плода наблюдается аномальная сердечная трассировка, называемая «позднее замедление». Поздние замедления являются признаком плацентарной недостаточности, даже когда нет других признаков снижения притока крови к плаценте.
Возможные осложнения и последствия
Плацентарная недостаточность обычно не считается опасной для жизни матери, но риски возрастают, если у беременной гипертония или диабет. Такие женщины имеют больше шансов испытать:
- преэклампсию (очень высокое кровяное давление и белок в моче);
- отслойку плаценты (плацента отходит от стенки матки);
- выкидыш или преждевременные роды;
- кесарево сечение.
Симптомами преэклампсии являются: чрезмерное увеличение веса, отечность ног и рук, головные боли и высокое кровяное давление.
https://www.youtube.com/watch?v=OAHZdFrgOOE
Чем раньше возникает плацентарная недостаточность, тем более серьезными могут быть последствия для ребенка. Перечислим их:
- недостаток кислорода при рождении (может вызвать церебральный паралич и другие осложнения);
- трудности с обучением;
- низкая температура тела (гипотермия);
- низкий уровень сахара в крови (гипогликемия);
- слишком мало кальция в крови (гипокальциемия);
- избыточные эритроциты (полицитемия);
- мертворождение.
Плацентарная недостаточность – это процесс, ведущий к прогрессирующему ухудшению функции плаценты и снижению трансплацентарного переноса кислорода и питательных веществ.
В результате замедляется рост и метаболические потребности растущего организма.
Ограничение роста ребенка является второй причиной перинатальной смерти после недоношенности и по статистике усложняет до 6 % всех беременностей.
Становится очевидным, что проблемы с плацентой оказывают значительное влияние на плод с последствиями сердечно-сосудистого, метаболического и неврологического развития во взрослой жизни.
Современная медицина только начинает раскрывать некоторые из основных механизмов, участвующих в этой сложной адаптации, которые могут привести к перепрограммированию развития органов плода, главным образом, сердца, поджелудочной железы, легких и мозга.Из-за серьезных последствий плацентарной недостаточности врачам крайне важно оперативно диагностировать и адекватно управлять этим состоянием. Женщин с этой патологией следует незамедлительно направлять к опытным специалистам отделения акушерства и гинекологии, так как может потребоваться интенсивная амбулаторная или стационарная помощь.
Прогноз
Плацентарную недостаточность нельзя вылечить, но ею можно управлять. Крайне важно получить ранний диагноз и адекватное дородовое лечение. По мнению медиков, лучшего прогноза следует ожидать, если состояние выявлено между 12 и 20 неделями.
Похожие посты
Источник: https://mamsy.ru/blog/diagnoz-placentarnaya-nedostatochnost/
Воспаление плаценты

Эта статья находится в категории Гинекология
Воспаление плаценты, получившее также более короткое наименование плацентит, может иметь различное месторасположение. Если воспаление плаценты локализовано в пространствах между ворсинками, то говорят о такой болезни, как интервиллезит; когда поражены непосредственно ворсины, речь идет о виллузите.
Если воспалительный процесс затронул базальную децидуальную пластинку, рассматривают базальный децидут, а когда воспаление плаценты локализуется в структурах хориальной пластинки, диагностируется плацентарный хориоамниотит. Также различают воспалительные процессы в пупочном канатике и воспаление плодных оболочек.
Первое заболевание получило название фуникулит, тогда как второе называется париетальный амниохориодецидуит.
Причины воспаления плаценты
Воспаление плаценты вызывается рядом причин. Это может быть жизнедеятельность микроорганизмов, таких как бактерии, вирусы, простейшие. Протеолитические ферменты микония также могут вызывать плацентит. Влияет на состояние плаценты и кислотность среды околоплодных вод, и изменения рН данной жидкости также способно привести к воспалительному процессу.
Воспаление плаценты, которую в совокупности с плодовыми оболочками именуют также последом, может приводить к поражению инфекцией вынашиваемого плода и к патологиям последующих беременностей.
Однако следует помнить, что далеко не всегда поражение инфекцией последа приводит к заражению плода, также как и не каждый раз при заражении плода инфекция переходит и на плаценту.
Наиболее часто наблюдается инфекционное заражение структур плаценты при несвоевременном отхождении вод и продолжительном безводном периоде. В этом случае говорят о восходящем пути поражения инфекцией. Гораздо реже наблюдаются случаи заражения плаценты посредством крови матери через кровеносную сеть слоев эндометрия, так называемое гематогенное инфицирование.
Главным признаком возникновения воспалительного процесса в последе является проникновение в его ткани избыточного количества лейкоцитов, которые попадают в плаценту из крови женщины или из крови ребенка, смотря по тому, где локализован очаг инфекции.
Также к признакам плацентита относят нарушения кровообращения плаценты и изменения структуры, нормальных свойств и функций клеток данного органа.
Протекание воспаления плаценты
При поражении вирусами наблюдается в основном лимфоцитарная инфильтрация, сопровождаемая патологическими нарушениями функций клеток эндометрия, изменениями клеток плаценты, синтезирующих стероидные и белковые гормоны, а также изменение клеток водного клеточного слоя, покрывающего плаценту и переходящего на пуповину. Примером может служить образование огромных гиперхромных клеток под воздействием некоторых разновидностей острых респираторных инфекций, таких как аденовирусная инфекция. Также можно привести в пример цитамегалию – вирусную болезнь, для которой характерно появление больших цитомегалических клеток с характерными включениями внутри тканей плаценты. Простой герпес и ветряная оспа, которую мы знаем под именем ветрянка, приводят к возникновению в тканях небольших участков некроза, а также к появлению включений разного рода внутри ядер.
Гноеродная бактериальная инфекция характеризуется серозно-гнойным или гнойным воспалительным процессом, приводящим в ряде случаев к острому абсцессу или флегмоне. Ели воспаление плаценты вызвано жизнедеятельностью микроорганизма Listeria monocytogenes говорят о листериозе.
При этом заболевании в строме ворсинок плаценты накапливаются инфильтраты в виде лейкоцитов и наблюдается характерный отек структур плаценты, поражение сосудов (чаще артерий) плаценты, восполение стенок сосудов (вен) с последующим образованием тромба, и иногда непосредственно листериома с малым количеством листерий.
Если поражение плаценты произошло в следствии заражения туберкулезом, в структурах ее обнаруживаются очаги омертвевшей ткани, называемые казеозным некрозом, уплотнения и бугры, в которых присутствуют эпителиоидные и гигантские клетки. Туберкулезом поражается чаще всего базальная пластинка.
Режим невидимки позволяет смотреть горячие онлайн-шоу лучших моделей, скрывая от них своё присутствие в чат-комнате. Русский эро чат с видео трансляциями и просто хорошее настроение. Не медлите и добавляйте бесплатный порно чат в закладки, чтобы всего один клик отделял Вас от истинного наслаждения.Если плацентарные структуры поражены сифилисом, резко увеличивается ее масса, что вызвано патологической отечностью плаценты и большим размером котиледонов. При лабораторных анализах тканей плаценты отчетливо выявляется отек ворсинковой стромы и появление рубцеватых образований в ней.
Также наблюдается патология сосудов плаценты, их сужение вплоть до полного закрытия. Ткани плаценты часто оказываются пораженными некрозом.
Но так как данные симптомы характерны не только для сифилиса, подтвердить заболевание может только обнаружение в анализе бледной трепонемы, провоцирующей сифилис.
Вы можете:
Почитать форум о гинекологии.
Ознакомиться с нашими ценами на гинекологические услуги.
Задать свой вопрос на форуме
19.07.2014, Оксана
Доброго времени суток)))Подскажите пожалуйста, каким образом подготовиться к следующей беременности в нашем случае:Мне 29, мужу 41.В 2013 г , май — беременность, анэмбриония, чистка.Через три цикла (октябрь 2013г) сдали все анализы (вич, гепатит — оба), в том числе и на скрытые инфекции (с моей стороны) все хорошо, сказали можно беременеть.
В 2014 г — в январе узнаю, что беременна, срок 5 недель. Встаю на учет в 12 недель. Все анализы в норме, отклонений нет. Первый скрининг (февраль 2014г) — все хорошо, плод развивается.На 20ой неделе увозят с кровотечением с работы (конкретно перенервничала, довели до слез) в стационар. Врач при обследовании сказала, что если буду лежать и думать только о хорошем, то выношу.
В итоге, с 25 марта по 4 апреля лежу на сохранении, 4 апреля меня выписывают, т.к. анализы в норме, живот мягкий, но мажущие выделения остались. Малыш шевелится.4 апреля вечером дома начались схваткообразные боли, сразу же на скорой в стационар. Малыш как-будто замер в одном положении. Поставили укол и капельницу. 5 апреля, утром, родила на 20 неделе, мальчика весом 240 гр, и опять чистка.
На гистологию было предъявлено: плацента 12*10*1,5, пуповина 11, парацент, оболочки серые прозрачные (может быть что-то неправильно написано, списываю с направления). В итоге результат — париетальный гнойно — некротический амниохориодецидуит, интервиллузит, базальный децидуит.
Что делать дальше — не знаю, какие нужно еще анализы сдавать, что дополнительно проверить, для того, чтобы выносить беременность и родить малыша????? Очень надеюсь на Ваш ответ.Заранее благодарю)))
Посмотреть ответы (1) Прокомментировать
Источник: http://www.norma-med.ru/articles/vospalenie-placenti.html
