Атопический дерматит, золотистый стафилококк, аллергия на молоко
Содержание
Атопический дерматит: берем болезнь под контроль

Атопический дерматит — самое распространенное детское заболевание в развитых странах. По данным американских исследователей, заболеваемость атопическим дерматитом за последние три десятилетия увеличилась в два-три раза и сейчас им страдают от 15 до 20 % детей.
Атопический дерматит — не аллергия
В отличие от аллергии, которая относится к аутоиммунным заболеваниям, дерматит является заболеванием кожи, при котором нарушаются защитные функции ее верхнего слоя — эпидермиса.
По мнению специалистов Американской академии дерматологии, у людей с атопическим дерматитом наличествует мутация гена, отвечающего за производство белка filaggrin. Filaggrin — это белок, который помогает поддерживать здоровый защитный барьер кожи.
Дети с атопическим дерматитом имеют большую склонность к аллергии и к одному из ее самых тяжелых проявлений — астме.
Атопический дерматит — проблема не только детская
Обычно атопический дерматит возникает у детей в возрасте до пяти лет. Главной его причиной является генетическая предрасположенность, на наличие которой в семье могут указывать:
Прогноз атопического дерматита, как правило, является благоприятным: дети обычно перерастают эту болезнь к раннему юношескому возрасту.
Но патология может проявляться и у взрослых. Такие случаи связаны с ранним наступлением заболевания, тяжелым его течением в детстве и распространением на большую площадь кожи с сопутствующей астмой или поллинозом и/или семейным анамнезом атопического дерматита.
Впрочем, во взрослом возрасте атопический дерматит начинается редко: им страдают только 2% пациентов старше 20 лет.
Когда при атопическом дерматите вредна диета
Поскольку при атопическом дерматите первопричиной является именно дерматит, а не аллергия, противоаллергенные диеты не способствуют улучшению и могут даже ухудшить состояние больного. Ведь и без того ослабевший из-за дерматита организм вследствие диеты ограничен в полезных веществах.
По утверждению американского врача из Бостона Майкла Янга (Michael C. Young), только треть детей грудного возраста, больных атопическим дерматитом, страдают аллергией и поэтому требуют специальной диеты. Но переходить на нее нужно только после того, как аллерголог подтвердил, что ребенок действительно имеет аллергическую реакцию на определенный продукт.
Ведь, как выяснил ученый, дети с атопическим дерматитом, которые находятся на строгой противоаллергенной диете, со временем начинают острее реагировать на аллергены.
И если на ранних этапах заболевания на аллергены реагировала только кожа, на которую они попадали вместе с домашней пылью или дымом от готовящейся пищи, то со временем у таких пациентов может развиться даже анафилактический шок.Доктор Янг считает, что исключение потенциально аллергенных продуктов из рациона детей может только навредить: у 77 % пациентов, которые болели в детстве атопическим дерматитом и не употребляли определенную пищу, позже проявлялись аллергические реакции на ее пищевые аллергены. При этом какой-то отдельный «самый аллергенный аллерген» врач обнаружить не смог.
По мнению доктора, ухудшить общее состояние организма могут низкоуглеводная и безглютеновая диеты. Эксперименты Янга показали, что дети, которым постепенно вводили в рацион крутые белки куриного яйца, кипяченое молоко, сою, не имели аллергии на эти продукты во взрослом возрасте.
Однако добавлять любые продукты в рацион ребенка-атопика нужно осторожно и только после консультации с врачом.
Детей с атопическим дерматитом вакцинировать можно
Американская академия дерматологии рекомендует людям с атопическим дерматитом вакцинацию.
Дети с атопическим дерматитом имеют меньшее количество белка филаггрина не только на коже, но и на слизистых оболочках. Это делает атопиков более уязвимыми и подверженными вирусным заболеваниям.
Кроме того, некоторые болезни, например ветряная оспа, из-за повышенной чувствительности кожи у таких детей протекают тяжелее.
Единственная вакцина, категорически запрещенная людям с атопическим дерматитом и даже тем, кто имел историю атопического дерматита в семье, — вакцина от натуральной (черной) оспы. Но сейчас ее нет ни в одном календаре прививок.
К каким осложнениям может привести заболевание
Вот перечень осложнений, связанных с атопическим дерматитом:
- Астма и поллиноз. Атопический дерматит иногда предшествует этим заболеваниям. Более половины детей младшего возраста с атопическим дерматитом имеют астму и сенную лихорадку в возрасте до 13 лет.
- Хронический зуд, шелушение кожи. Состояние кожи под названием «нейродермит» развивается с участка кожи, который чешется. После расчесывания он начинает чесаться еще больше. В конце концов человек может царапать кожу просто по привычке. Из-за этого пораженная кожа становится обесцвеченной, плотной и утолщенной.
- Кожные инфекции. Повторные царапины на поврежденной коже могут превращаться в открытые раны и трещины. Это увеличивает риск инфицирования бактериями и вирусами, в том числе золотистым стафилококком и вирусом простого герпеса.
- Дерматит раздраженных рук. Особенно это касается людей, чьи руки во время работы часто подвергаются воздействию влаги, жесткого мыла, моющих и дезинфицирующих средств.
- Аллергический контактный дерматит. Это состояние распространено у людей с атопическим дерматитом.
- Проблемы со сном. Циклическое царапанье ран и их зуд могут привести к ухудшению качества сна.
Когда пора обратиться к врачу
У вас или ребенка атопический дерматит? Приведенные ниже признаки подсказывают, что необходимо обратиться за медицинской помощью:
- Если вам или вашему ребенку настолько некомфортно, что это влияет на сон и повседневную деятельность.
- Если на коже появились признаки инфекции — красные полосы, гной, желтые струпья.
- Вы продолжаете страдать от симптомов, несмотря на попытки выполнять предыдущие рекомендации и назначения врача.
- Немедленно обратитесь к врачу, если высыпания выглядит инфицированными, у ребенка поднялась температура.
Профилактика атопического дерматита
Советы, собранные нами у американских специалистов и врачей клиники семейной и функциональной медицины FxMed, помогут предотвратить вспышки дерматита и минимизировать высушивание кожи во время купания:
- Увлажняйте кожу по меньшей мере дважды в день. Кремы, мази и лосьоны Allergika сохраняют влагу в коже. Как правило, применяются два вида увлажнителей: эмолиенты, то есть косметические кремы, реже — гели без содержания лекарственных средств и гормональные кремы. Последних не нужно бояться, ведь при правильном использовании гормональные кремы не всасываются и не вызывают побочных эффектов, зато снимают воспаление, зуд и покраснение кожи. Их нужно подбирать индивидуально вместе с врачом. Обязательно разделяйте увлажнение и гормональную терапию во времени.
- Выбирайте для ребенка одежду из хлопка. Он гигроскопичен, то есть быстро впитывает пот и не раздражает кожу.
- Попробуйте определить и исключить вещества или обстоятельства, которые ухудшают состояниепри атопическом дерматите. Ухудшить реакцию кожи могут пот, стресс, ожирение, мыло, моющие средства, пыль и пыльца растений. Сократите контакт с этими раздражителями, не нервничайте сами и не передавайте свою тревогу ребенку.
- Решение о необходимости диеты принимайте только после консультации с врачом, если у вас или ребенка подтверждена пищевая аллергия.
- Принимайте непродолжительные ванны или душ. Ограничьте время процедур в ванной и душе до 10-15 минут. Используйте теплую, а не горячую воду.
- Используйте только нежные мыла. Выберите мягкое мыло. Дезодорированное и антибактериальное мыло может удалить больше натуральных масел с вашей кожи и высушить ее.
- Тщательно высушивайте кожу. После купания аккуратно промокните кожу мягким полотенцем и нанесите увлажняющий крем, пока она еще влажная.
Также к негормональным препаратам для лечения атопического дерматита и экземы относится крем СКИН-КАП, действующим веществом которого является пиритион цинка.
О неподтвержденных или не всегда эффективных методах
Относительно лечения атопического дерматита существует много мнений и подходов. Рассмотрим некоторые методы с позиций актуальных медицинских исследований.
Антигистаминные препараты не всегда помогают при атопическом дерматите
Классические антигистаминные препараты раньше часто назначались для лечения атопического дерматита, но сегодня ученые из детской семейной клиники университета Айовы (США) ставят эффективность такого лечения под сомнение. Антигистаминные препараты снимают зуд от высыпаний, вызванных высвобождением гистамина, но основная причина зуда при атопическом дерматите объясняется другими механизмами.
Поскольку классические антигистаминные препараты могут вызвать некоторую сонливость, их использование незадолго до сна может помочь ребенку заснуть. Но этот седативный эффект не сохраняется при длительном применении. Кроме того, новое поколение антигистаминных препаратов не вызывает или почти не вызывает сонливости.
Исключением могут быть случаи, когда атопический дерматит пациента совмещен с аллергией.
Атопический дерматит не нужно лечить мазями с антибиотиками
Мази с антибиотиками эффективны лишь тогда, когда наблюдается импетиго — кожная инфекция, которой особенно подвержена кожа детей с атопическим дерматитом. Чаще всего ее вызывает золотистый стафилококк (Staphylococcusaureus).
Заподозрить инфекцию следует при появлении на высыпаниях корочки или если из них сочится жидкость. Проконсультируйтесь со своим врачом относительно любых изменений вида поврежденных участков кожи.
Польза пробиотиков при атопическом дерматите не доказана
Врачи могут назначать пробиотики, но их эффективность не доказана. Анализ исследований в 2017 году не выявил существенного эффекта пробиотиков для лечения этого заболевания. Ученые отмечают, что для четких выводов необходима дополнительная информация.
Врачи не исключают, что со временем пробиотики могут широко использоваться в лечении атопического дерматита. Но для этого надо ответить на вопросы:
- Какой тип пробиотика использовать?
- В какой дозировке?
- На каком этапе жизни ребенка использовать пробиотики наиболее эффективно?
- Нужно ли персонализировать назначение пробиотиков?
Не помогают при атопическом дерматите
Не эффективны для лечения этой патологии:
- китайская травяная медицина;
- гомеопатия;
- массаж;
- длительное грудное вскармливание (оно полезно для ребенка вообще, но не является эффективным именно для лечения малыша-атопика);
- солевые ванны;
- обезвреживание пылевых клещей.
Советуем регулярно заходить на наш сайт, чтобы получать самую актуальную информацию о методах диагностики и лечения заболевания и его осложнений.
Источник: https://allergy.org.ua/ru/atopycheskyi-dermatyt-berem-bolezn-pod-kontrol/
Может ли Staphylococcus aureus (золотистый стафилококк) стать причиной аллергии?

› Аллергены › Особые
В норме на слизистых оболочках и коже находятся условно-патогенные микробы. Они не вызывают заболеваний, если не нарушены защитные функции организма.
Если у пациента появляется гиперчувствительность, может развиться аллергия на стафилококк. С появившимися симптомами обращаются к аллергологу, который проведет лабораторные тесты, обследует человека.
Рассказав, что это такое, доктор назначает лечение.
Причина возникновения аллергической реакции
Основная причина патологии – токсин золотистого стафилококка. Патогенный микроорганизм способен заселиться на поверхностях тела, распространиться в ЛОР-органы, зев, урогенитальный тракт. Чтобы не началось инфицирование организма, иммунная система держит микроб под контролем. Если его количество превышает норму, в очаге поражения скапливаются иммунные клетки, подавляя деление.
Патологии подвержены не все люди. Для этого должны быть предрасполагающие факторы:
- снижение резистентности иммунной системы;
- частое употребление лекарственных средств без контроля врача (антибиотики, глюкокортикостероиды);
- хронические заболевания (сахарный диабет, гепатит, дерматит);
- снижение функции щитовидной железы;
- проживание в условиях некачественные экологии;
- гиповитаминоз, авитаминоз;
- нарушение метаболизма веществ;
- вредные привычки (алкоголизм, наркомания).
Состояние влияет на весь организм. Оно приводит к подавлению функции внутренних органов.
Механизм развития заболевания
Бактерия начинает размножаться, попадая на ткани. Процесс провоцирует чрезмерная реакции иммунитета. Накапливаются лимфоциты, начинающие выделять медиаторы воспаления. Это приводит к следующим последствиям:
- воспаление;
- отек – формируется из-за скопления экссудата, выходящего из кровотока вместе с иммунными клетками;
- покраснение;
- зуд – реакция организма на бактериальные токсины, медиаторы воспаления;
- боль.
Если иммунитет постоянно реагирует на патоген, это приводит к аллергии у взрослых и детей на стафилококк. Состояние опасно, микроорганизм может находиться на любых окружающих предметах.
Дальнейшая симптоматика зависит от очага, в котором накапливается бактерия. Чаще развивается нагноение, так как инфекция размножается, пытаясь противостоять защитным реакциям организма.
Виды патогенных стафилококков, вызывающих аллергическое заболевание
Выделяют следующие виды стафилококков, опасных появлением гиперчувствительности у организма:
- эпидермальный (Staphylococcus epidermidis) – заселяет кожу, слизистые оболочки;
- сапрофитный (Staphylococcus saprophyticus) – размножается в урогенитальном тракте;
- ауреус (Staphylococcus aureus) – штамм, чаще вызывающий аллергию, опасен проникновением во внутренние органы, кровь.
Чтобы выделить вид бактерии, вызывающей гиперчувствительность, проводят лабораторный тест. В ходе бактериологического исследования биологический материал засевают на специальные питательные среды. В результате определяют не только штамм, но и чувствительность бактерии к антибиотикам.
Пути заражения
Стафилококковой инфекцией заразиться легко. Для этого существуют следующие пути:
- контактно-бытовой – прикосновение с телом человека или общими предметами быта;
- воздушно-капельный – переход бактерий в воздух и жидкости, распространяющиеся на окружающих людей (появляются при чихании, кашле, разговоре);
- пищевой;
- больничный – в условиях клиники бактерии размножаются быстрее из-за скопления больных людей, поэтому формируются опасные, резистентные штаммы.
Самый опасный путь заражения золотистым стафилококком у ребёнка – больничная инфекция. Были зафиксированы случаи гибели новорожденных, подвергшихся инфицированию. Если действие бактерии произошло в старшем возрасте, формируется аллергия.
Основные симптомы аллергии
Пациенты интересуются, может ли стафилококк вызвать аллергию. Врачи отвечают утвердительно. Но для разных возрастных групп характерны отдельные симптомы. По ним терапевт, аллерголог предполагают патологию, однако поставить точный диагноз можно только после проведения дополнительных обследований.
У взрослого
Реакция организма зависит от очага распространения инфекционного агента.
- Псевдофурункулез. Бактерии проникают в потовые железы, формируя гнойные образования. Визуально это выглядит, как прыщи в стадии надрыва. Патология распространяется на лицо, спину, голову.
- Абсцесс. Состояние появляется на кожных покровах, но при глубоком проникновении поражает мышцы. При вскрытии абсцесса вытекает обильное количество гноя.
- Панариций. Аллергическая реакция возникает на пальцах конечностей, они сильно отекают, увеличиваются в размерах.
- Офтальмологическая патология. Формируется конъюнктивит с выделением гнойного содержимого. У пациента образуется светобоязнь, отек, воспаление, боль, зуд. По утрам гной склеивает ресницы, он имеет неприятный запах.
- Пневмония. Происходит зернистое распределение бактерий по альвеолам. У пациента поднимается температура тела, образуется одышка, кашель. Болезнь лечить тяжело, чаще она приводит к летальному исходу.
- Ринит. Бактерии размножаются на слизистой оболочке, вызывая гнойное отделяемое желтого и зелёного цвета. Если золотистый стафилококк в носу переместится выше, возникнет фронтит, синусит, гайморит. Состояние развивается на фоне частых ОРВИ.
- Гнойный тонзиллит. К патологии приводит стафилококк в горле. При аллергии миндалины чрезмерно увеличиваются, гноятся. Пропадает голос. Горло отекает.
- Поражение желудочно-кишечного трата. Если золотистый стафилококк распространяется в кишечник, вызвав аллергию, это приводит к дисбактериозу. У человека появляется диарея, боль в животе, метеоризм.
Если болезнь не лечить на ранних стадиях, аллергия перейдет в хроническую форму. Из-за расширения сосудов для перехода лимфоцитов, бактерии могут проникнуть в системный кровоток, это способно спровоцировать сепсис, перикардит. Патология приведет к распространению патогена, вызывающего пневмонию, менингит, сепсис.
У ребёнка
Если у детей появилась аллергия на золотистый стафилококк, могут развиваться те же патогенные реакции, что и у взрослых. Но в отличие от них дополнительно появляется риск формирования следующих болезней.
- Омфалит. Это проникновение инфекции в пупочную рану сразу после рождения младенца. Стафилококк у новорожденных сопровождается отеком пупочного кольца. Выделяется гной.
- Болезнь Риттера. У младенца по телу появляются очаги красной кожи. Поверхность эпидермиса шелушится, отслаивается.
- Пузырчатка. По телу появляются пузыри, заполненные серозным содержимым. Патология возникает под действием токсинов, выделяемых Staphylococcus aureus.
Для детей аллергия проходит тяжелее. Риск гибели выше. Это связано с низкой развитостью иммунной системы, не способной противостоять инфекционному агенту.
Стоит различать понятия “стафилококковая инфекция” и “аллергия на стафилококк”. Истинное состояние – поражение золотистым стафилококком – сопровождается высокой температурой и является очень опасным.
В том случае, если антибактериальная терапия не назначается специалистом вовремя, больному могут грозить такие серьезные осложнения, как эндокардит, менингит, синдром токсического шока и заражение крови.
В свою очередь аллергия является следствием перенесенного стафилококкового заражения и результатом действия накопившихся в организме токсинов, которые продуцирует микроорганизм. Клинически сенсибилизация бактериальным аллергеном сопровождается кожными проявлениями (дерматитами), а также бронхоспастическим синдромом.
Диагностика заболевания
Врачи выясняют, что приводит к патологическим симптомам, золотистый стафилококк или аллергия. Для определения причины проводят общее обследование, лабораторные тесты. Они подскажут, как отличить гиперчувствительность.
- Сбор анамнеза. Пациенты или родители рассказывают врачу о беспокоящих симптомах. Чаще жалуются на распространение угревой сыпи, нагноение.
- Общий осмотр. Если у пациента размножается золотистый стафилококк и начинается аллергия, наблюдаются не только гнойные высыпания, но и признаки чрезмерной реакции иммунной системы. Появляется обширный отек, воспаление, покраснение, зуд.
- Общий анализ крови, мочи. В них обнаруживается повышенное количество лейкоцитов, свидетельствующих о гиперчувствительности иммунитета. Увеличивается показатель СОЭ, что свидетельствует о воспалении бактериальной природы. Если в лейкоцитарной формуле увеличенное число эозинофилов, тучных клеток, предполагают аллергию.
- Бактериологическое исследование на золотистый стафилококк. Часть отобранного экссудата засевают на специальные питательные среды. После инкубации в течении нескольких дней и постановки дополнительных тестов бактериологи определяют точный вид стафилококка, а также ставят чувствительность к антибиотикам.
- Тест на аллергены. Его применяют с 4 лет. На запястье наносят виды аллергенов, определяя, на какой из них появляется гиперчувствительность. Патологическая реакция может развиваться не только от стафилококка, но и на другие антигены.
Бактериологическое исследование. Определение чувствительности к Staphylococcus aureus диско-диффузионным методом и бактериофагам
Только после постановки точного диагноза должна проводится терапия!
Лечение
Если у человека диагностирован стафилококк, аллергия развивается не всегда. При сочетании инфекции с гиперчувствительностью организма проводят отдельную терапию.
Медикаментозная терапия
При аллергической реакции на бактерию рекомендованы следующие группы препаратов:
- антигистаминные средства перорально (Кларитин, Супрастин, Эриус, Зодак);
- препараты противогистаминного действия внутримышечно в экстренных случаях (Супрастин);
- противоаллергические капли в глаза для устранения местной реакции (Аллергодил);
- гормональные препараты на основе Дексаметазона, Гидрокортизона для подавления воспалительной реакции (назначают экстренных случаях, если обычные антигистаминные средства не действуют);
- энтеросорбенты, устраняющие аллерген из пищеварительного тракта (Энтеросгель, Полисорб).
Лекарства употребляют не каждый день. Их назначают только в период обострения аллергической реакции.
Антибиотикотерапия
Грамотный врач назначает антибиотик по результатам лабораторного теста. Выявляют точную разновидность препаратов, которые будут эффективны. Их применяют местно или перорально, в зависимости от состояния пациента, степени распространения бактерий. Чаще назначают макролиды, цефалоспорины, пенициллины.
Эффективность лечения бактериофагами
По результатам лабораторного анализа можно выявить не только антибиотики, но и бактериофаги, к которым стафилококк имеет чувствительность. Их употребляются местно, перорально. Средство действует мягче, чем антибиотики, не вызывает серьезных побочных реакций. Но их эффективность ниже. С помощью бактериофагов можно справиться с дисбактериозом.
Средства народной медицины в борьбе с аллергией
Чаще из средств народной медицины применяются следующие компоненты:
- отвары трав (ромашка, череда, календула, кора дуба, мать-и-мачеха), применяемые местно и внутрь;
- яичная скорлупа, используемая после отваривания (применима в качестве сорбента);
- продукция пчеловодства (мёд, прополис) – обладают антибактериальным эффектом;
- мазь Вишневского – устраняет скопление патогенной флоры, нагноение под кожей, вытягивая его наружу.
Средства народной медицины нельзя применять в качестве единственного лечения. Они идут в комбинации с медикаментозными препаратами, но только с разрешения врача.
Меры профилактики
С помощью профилактики можно устранить риск аллергии у грудничка на золотистый стафилококк:
- выбор качественной клиники для родов, чтобы устранить риск внутрибольничного стафилококка;
- ежедневные гигиенические процедуры, позволяющие контролировать качество кожаных поверхностей, предотвращать размножение бактерий;
- правильное питание матери во время грудного вскармливания, чтобы ребёнку поступали полезные вещества;
- отсутствие у матери вредных привычек во время беременности и грудного вскармливания;
- своевременная терапия заболеваний, особенно инфекционной природы.
Методы профилактики не смогут избавиться от риска стафилококковый аллергии, но снизит риски появления.
Заключение
Золотистый стафилококк – опасный возбудитель, распространяющийся по всем отделам и системам организма. Его чрезмерное размножение приводит к патологиям, вызывающим гибель. Поэтому появившееся состояние следует контролировать, вовремя обращаться к аллергологу, инфекционисту.
Может ли Staphylococcus aureus (золотистый стафилококк) стать причиной аллергии? Ссылка на основную публикацию
в соц. сетях
Источник: https://allergy-med.ru/allergeny/osobye/allergiya-na-stafilokokk
Стафилококковый дерматит: фото, лечение, причины и симптомы
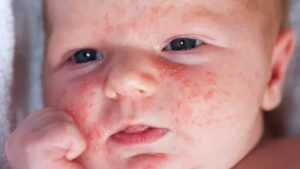
Стафилококковый дерматит – патология кожного покрова, вызванная одноимённой инфекцией. Возбудитель инфекции – условно-патогенный микроорганизм, который входит в нормальную микрофлору человека.
При определённых условиях бактерии активно размножаются, вызывают воспаление кожного покрова, слизистых оболочек и внутренних органов. Стафилококковая инфекция имеет характерные симптомы, диагностируется у каждого 10 человека.
Основная причина – ослабление иммунитета, главный признак – нарушение нормального состояния кожи.
Особенности стафилококкового дерматита
По своему характеру стафилококковый дерматит делится на два вида:
- Острый. Чаще всего развивается у детей первых месяцев и лет жизни, протекает тяжело и сопровождается негативной реакцией организма.
- Хронический. Диагностируется у подростков и взрослых, развивается на фоне нарушения обмена веществ. Периоды регрессии сменяются периодами обострений.
На фото видно, как выглядит стафилококковый дерматит на разных этапах течения болезни.
Болезнь развивается очень быстро и практически сразу переходит в пиодермию – гнойное поражение кожи. У взрослых гнойнички появляются в волосяных фолликулах, потовых и сальных железах. Они имеют форму конусов и полушарий; напряжённые толстые стенки удерживают густой, жёлто-зелёный гной, в центре часто присутствует пушковый волос.
У детей стафилококковая инфекция провоцирует образование гнойных пузырей на поверхности кожи, их локализация не связана с расположением волосяных фолликул, сальных и потовых желез. После заживления гнойничков на некоторое время сохраняется пигментация, при отсутствии лечения кожа поражается глубже, на ней остаются рубцы, часто наблюдается рубцовая атрофия.
Первый признак стафилококкового дерматита – маленькие болезненные узелки красного цвета. Зуд и жжение не ощущаются. Спустя 3-5 дней узелки наполняются гноем, наблюдается некроз соединительных тканей. Воспаляются волосистые участки тела, на руках и ногах возникают синюшно-красные пустулы размером до 30 мм, увеличиваются лимфатические узлы.Часто болезнь развивается на фоне другого дерматологического заболевания. Стафилококки вызывают воспаление, проникая в кожу через повреждённые места. В этом случае врач должен определить основную проблему и в первую очередь решить её.
Развитию стафилококкового дерматита способствуют предрасполагающие факторы. Их можно разделить на внешние и внутренние.
Внешние причины:
- Поверхностные травмы – порезы, ссадины, расчёсы.
- Загрязнения кожи – несоблюдение правил гигиены.
- Профессиональная деятельность – работа на вредных производствах.
- Переохлаждение (перегрев) организма.
Внутренние причины:
- Нарушение обмена веществ.
- Сбои в работе эндокринной системы.
- Недостаток витаминов (гиповитаминоз).
- Ослабление иммунитета.
- Хронические болезни.
- Кишечные инфекции.
- Нарушения работы нервной системы.
- Наследственность.
Стафилококковый дерматит у детей проявляется как локальные воспаления с характерными пузырьками.
При создании определённых условий бактерии начинают активно размножаться и поражают наиболее уязвимые участки тела. Болезнь опасна тем, что провоцирует к делению другие микробы, вызывающие аллергическую реакцию. Наиболее частой причиной стафилококкового дерматита у детей является несоблюдение правил гигиены, спровоцировать болезнь могут и другие, как внешние, так и внутренние факторы.
Стафилококковая бактерия разрушает стенки клеток эпидермиса, их содержимое выходит наружу, вызывает зуд и жжение. Поражённый участок краснеет и покрывается сыпью. Источником заражения может служить носитель инфекции с нарушениями работы ЖКТ, открытыми гнойными ранами. Болезнь имеет характерные признаки.
Симптомы стафилококкового дерматита у детей:
- Кожа ярко-красного цвета, покрытая пузырьками.
- Трещины.
- Отслоение верхнего слоя эпидермиса.
- Пятна, сыпь на спине, вокруг рта, носа и ушей.
- Заболевание Риттера (пузырчатка эпидемическая) – у новорожденных.
- Фурункулы, флегмоны – у детей старшего возраста.
- Стоматит, ларингит, ринит, ангина – при поражении слизистых.
- Гастроэнтерит, пневмония – при поражении внутренних органов.
- Ухудшение общего состояния.
Пути инфицирования:
- От матери к ребёнку – у новорожденных.
- Через грудное молоко – в период лактации.
- При контакте с носителем инфекции – в первые месяцы жизни.
- Через инфицированные предметы гигиены, постельное бельё, продукты питания.
Заразиться стафилококковым дерматитом можно двумя путями – контактным и воздушно-капельным.
Из-за несовершенной иммунной системы наиболее уязвимы перед болезнью дети, к тому же у них более нежная и чувствительная кожа.
Различают три наиболее распространённые у детей стафилококковые инфекции:
- Сапрофитная. Поражает мочевой пузырь и почки. Бактерии активно размножаются на слизистых мочеиспускательного канала и гениталий.
- Эпидермальная. Сыпь возникает на слизистых и коже, если инфекцию не лечить, бактерии проникают в кровь и вызывают воспаление внутренних органов.
- Золотистая. Чаще всего диагностируется у детей, но встречается и у взрослых. В результате на коже появляются фурункулы, в глазах – так называемые ячмени.
Связь стафилококковой инфекции с дерматитом
Стафилококк – условно-патогенный микроорганизм, присутствующий в нормальной микрофлоре человека с самого рождения. Если по каким-либо причинам количество бактерий увеличивается, развивается воспаление эпидермиса, теряются его защитные свойства.
В результате появляются все признаки атопического, а в данном случае, стафилококкового дерматита. Становятся активными и другие виды бактерий, возникает опасность серьёзных патологий.
Лечится дерматит у детей антибиотиками и противомикробными препаратами в амбулаторных условиях, тяжёлая форма – в стационаре.
Схема лечения включает:
- Антибиотики. Перед назначением пациент должен сдать анализы на чувствительность возбудителей болезни к их действию.
- Антисептики. Используют для обработки поражённых участков кожи (этиловый спирт, перекись водорода, зелёнка) и слизистых (мирамистин, марганцовка).
- Витамины. Назначаются для повышения иммунитета и улучшения метаболизма.
Положительно влияют на лечение профилактические меры:
- Чистота.
- Ежедневная влажная уборка.
- Ингаляции отваром ромашки.
- Камфорное масло для гигиенических процедур.
- Продукты, насыщенные витаминами.
Чтобы избавиться от стафилококковой инфекции, требуется не только правильное лечение, но и своевременная диагностика. Поставить верный диагноз может дерматолог или иммунолог.
Стафилококковый дерматит подтверждают присутствующие в анализах бактерии, если их количество существенно превышает норму.
- Чаще всего – это микроскопическое исследование крови, гнойного отделяемого, кала, для новорожденных – материнского молока. Подобный анализ позволяет определить вид возбудителя и его чувствительность к антибиотикам. Недостаток – требуется не меньше пяти дней.
- Фаготипирование стафилококков – определение чувствительности организма к тем или иным вирусам. Позволяет сразу же назначить лечение препаратами, воздействующими на конкретный вирус.
- Серологическое исследование и ПЦР (метод полимеразной цепной реакции) – менее показательные исследования.
- В случае подозрения на инфекцию у новорожденного (жидкий стул, покраснение кожи и другие симптомы, характерные для стафилококковой инфекции) проводится посев материнского молока на флору.
Лечение стафилококкового дерматита у взрослых предполагает приём лекарственных препаратов внутрь, использование противовоспалительных и антисептических мазей (кремов).
Для приёма внутрь – антибиотики, сульфаниламиды, иммуномодуляторы и поливитамины, в некоторых случаях – аутовакцины.
При хронической форме – коррекция обмена веществ, лекарства для нормализации работы ЖКТ и вегетативной нервной системы.
Излечению от дерматита способствуют физиотерапевтические процедуры:
- Магнитотерапия.
- УФ-облучение.
- СВЧ.
- Лечебные грязи.
- Ванны с морской водой.
Из местных антибактериальных средств назначается Бактробан, Олеандомициновая мазь, Синтомициновая эмульсия.
Для системного лечения рекомендуются антибиотики из группы цефалоспоринов и полусинтетических пенициллинов, а также препараты с высоким содержанием антител, уничтожающих стафилококки (Октагам, Пентаглобин).
Последним словом в медицине считается применение фагов – лекарств, которые не воздействуют на другие бактерии и органы, то есть практически не вызывают побочных эффектов. Но их не используют для лечения тяжёлой и хронической формы стафилококкового дерматита.
Для слизистой глаз (от конъюнктивита) применяют марганцовку и 20%-й раствор сульфацил-натрия (альбуцида). Промывают и закапывают глаза 3-5 раз в сутки.
Стафилококки – возбудители многих заболеваний, в том числе дерматита. Иногда с ними не справляются даже антибиотики.
Это живучие микроорганизмы, которые поражают детей и взрослых, а при отсутствии лечения – становятся причиной опасных для здоровья осложнений.
На теле могут возникнуть фурункулы, на глазах – ячмени, может развиться пневмония, сепсис, общая интоксикация. В зависимости от вида бактерий поражаются те или иные внутренние органы.
Профилактика стафилококкового дерматита заключается в создании условий, благоприятных для борьбы с инфекцией. Прежде всего – это:
- Правильный уход за кожей.
- Исключение контактов с носителями инфекции.
- Соблюдение правил гигиены.
- Поддержание оптимальной влажности в помещениях.
- Использование качественных гигиенических средств.
- Применение увлажняющей косметики после купания.
- Прогулки на свежем воздухе.
При соблюдении правил и рекомендаций врача стафилококковый дерматит не принесёт вам проблем. Внимательно относитесь к своему здоровью, регулярно проходите профилактические медосмотры, а при первых же подозрениях на болезнь обращайтесь к врачу.
Источник: http://dermatit.su/types/stafilokokkovyj/
Стафилококк у детей: причины и симптомы ~

Стафилококк — наиболее распространённые из всех видов бактерии, напоминающие виноград.
Учёные выделяют 4 стафилококка:
- Эпидермальный стафилококк обычно находится на коже человека, но при его активном распространении происходит заражение слизистых покровов и кожи;
- Сапрофитный стафилококк чаще развивается у подростков и взрослых, он поражает выделительную и половую системы;
- Гемолитический стафилококк атакует внутренние органы человека, часто развивается сепсис;
- Золотистый стафилококк самый живучий из всех разновидностей этой бактерии. Наиболее часто его обнаруживают у детей старшего возраста и взрослых.
Причины и способы заражения стафилококком у детей
Заразиться стафилококком могут и взрослые, и дети, а младенцы особенно подвержены этому.
Особенно часто болезни подвергаются новорождённые недоношенные дети, что связано с недоразвитием их иммунитета.
Также в зоне риска оказываются дети на искусственном питании, так как лишённые грудного молока, они не в состоянии вырабатывать естественный иммунитет.
Причина появления стафилококка у ребенка может скрываться и просто в том, что его родители – носители бактерий и при контакте с ними малыш имеет большой риск заражения.
Бактерии нормальной микрофлоры могут попасть в организм ребёнка сразу после рождения.Из-за недостаточного ухода, неблагоприятных условий среды воспитания, снижения иммунитета на фоне отказа от кормления грудью или других болезней бактерии активируются и начинают усиленно размножаться.
Также ребенок может заразиться стафилококком и при вдыхании заражённого воздуха, питье неочищенной воды или необработанной пищи.
Рискует заразиться и кожа новорожденного младенца: бактерии способны попасть в организм через плохо обработанную пупочную ранку.
В очень редких случаях заражение происходит после каких-либо реанимационных мероприятий или во время операций.
Симптомы стафилококка у детей
Симптомы заражения стафилококком сходны с любой бактериальной инфекцией: повышение температуры, тошнота, запор или диарея, ухудшение сна и отказ от еды, различные аллергические реакции.
К специфическим проявлениям заболевания относятся:
- Остатки крови или слизи в кале, понос, присутствует неприятный запах;
- Появление на зёве гноя, чрезмерное увеличение миндалин;
- Боль внизу живота и в пояснице, частые позывы к мочеиспусканию, следы гноя и крови в моче;
- Гнойные выделения из носа.
Симптомом золотистого стафилококка является появление на коже маленьких язв, гнойничков, аллергической сыпи.
Ребенок может быть носителем стафилококка, но не болеть при этом. Тогда будут отсутствовать любые признаки заболевания, но возбудитель также продолжит размножаться и выделяться в окружающую среду, заражая контактирующих с носителем людей.
В чем опасность стафилококка для ребенка?
С этими бактериями человек может сталкиваться несколько раз на протяжении своей жизни: ячмени, фурункулы и другие высыпания на коже — всё это признаки стафилококковой инфекции.
Но существуют и более опасные вызываемые этой бактерией заболевания. Например, заражение крови, остеомиелит, гнойный мастит, расстройства ЖКТ, менингит, пневмония, ларингит. Характер заболевания зависит от поражённого органа. Также стафилококк может поражать сразу несколько органов, что грозит заражением всего организма.
Стафилококк — очень опасная инфекция, которая всё же успешно поддаётся лечению.
Применение антибиотиков — зачастую единственный способ остановить заболевание.
Также хорошо зарекомендовали себя народные средства.
Важно помнить о профилактике: личная гигиена, мытьё фруктов и овощей перед едой, детских игрушек, витамины и прогулки на свежем воздухе — все эти составляющие помогут оградить себя и ребёнка от стафилококковой инфекции.
Внимание к своему организму, быстрая диагностика и эффективное лечение помогут оградить от этих бактерий и тех жутких последствий, которые они вызывают.
Читайте по теме: Лечение стафилококка у детей.
Атопический дерматит у ребенка — диагностика, причины, лечение.
Желтушка у новорожденных — в чем опасность.
Желтушка у новорожденных — диагностика и лечение.
Источник: https://timosha-s.ru/zdorove-grudnichka/stafilokokk-u-detej-prichiny-prichiny-i-simptomy/
