Спленэктомия и новая селезёнка
Содержание
Зачем удаляют селезенку
Большинство людей понятия не имеют, какова роль селезенки в организме человека, многие не знают, где она находится. А в каких случаях ее необходимо удалять — вопрос, который может поставить в тупик практически любого человека, за исключением медицинских работников. Что же такое спленэктомия и когда она бывает необходима?
Зачем человеку селезенка
Селезенка представляет собой непарный орган, который располагается в верхней части живота, под диафрагмой, слева, сзади желудка. Она имеет вытянутую форму.
Селезенка выполняет ряд очень важных функций в человеческом организме:
- Синтезирует лимфоциты — клетки, которые борются с возбудителями различных инфекционных болезней (вирусных и бактериальных);
- Является своеобразным фильтром для патогенных микроорганизмов, так как вырабатывает защитные антитела против них;
- Разрушает устаревшие тромбоциты и эритроциты, фрагменты которых затем поступают для дальнейшей утилизации в печень;
- Селезенка — депо крови. В ней хранится треть всех тромбоцитов, которые при необходимости поступают в кровяное русло и участвуют в свертывании крови;
- У плода в период внутриутробного развития в селезенке синтезируются все клетки крови, то есть она является органом гемопоэза. С момента рождения ведущую роль в этом берет на себя костный мозг, однако некоторые ученые приписывают селезенке гормональную регуляцию процесса костномозгового кроветворения.
Основные болезни селезенки
В целом, заболевания селезенки встречаются не часто. Проблемы с ней возникают гораздо реже, чем с печенью, желудком или кишечником. Однако, если они и появятся, то заподозрить самостоятельно ни один человек их не сможет: это удается лишь докторам после углубленного обследования.
Основные заболевания селезенки следующие:
- Травмы — ушиб или разрыв. Возникают на фоне сильного удара в живот тупым предметом (драка, дорожно-транспортное происшествие), либо в результате ножевого ранения. Бывает, что разрыв селезенки возникает как осложнение рака крови;
- Воспаление случается гораздо реже и никогда не бывает первичным или единственным заболеванием. Оно осложняет течение различных бактериальных и вирусных болезней;
- Новообразования селезенки: чаще всего это кисты, но возможно и появление других видов опухолей;
- Спленомегалия — существенное увеличение размеров селезенки, при котором она сдавливает соседние органы, мешает человеку нормально двигаться, вызывает появление выраженных болей в правом подреберье. Развивается на фоне различных болезней крови (эритроцитоз, аутоиммунная гемолитическая анемия и тромбоцитопения, талассемия и др.) и при поражении печени, приводящей портальной гипертензии;
- Инфаркт селезенки возникает при лейкозе, тяжелых инфекционных заболеваниях;
- Инфаркт селезенки, тяжелый септический процесс (бактериальный эндокардит, брюшной тиф, сепсис любой этиологии) иногда служат причиной появления в этом органе абсцесса;
- Перекрут ножки или заворот селезенки — тоже явление не частое, но требующее немедленного хирургического вмешательства; Амилоидная дистрофия селезенки — крайне редкое заболевание, при котором в капиллярах органа откладываются различные вещества: гиалин, мелинин, уголь и др. ;
- На фоне тяжелой инфекции может развиться паралич мускулатуры селезенки;
- Туберкулезное поражение селезенки — отсроченное осложнение туберкулезного процесса.
Что такое спленэктомия
Спленэктомия — операция, при которой врачи-хирурги полностью удаляют селезенку, перевязывают ее сосуды. Учитывая важность этого органа, операция должна проводиться по жизненным показаниям, доктора оценивают все «за» и «против» и идут на нее в том случае, когда ситуация не оставляет выбора.
Наиболее часто удалять селезенку приходится после проникающих ранений, разрыва — после сильного удара в живот. В этом случае ситуация экстренная, так как состояние угрожает жизни (селезенка содержит большое количество крови, и при разрыве она изливается в брюшную полость с развитием перитонита).
Помимо этого, проводятся и плановые операции, когда удаления селезенки требует определенное хроническое заболевание — тяжелые болезни крови, новообразования, абсцесс или туберкулезное поражение, перекрут ножки, инфаркт органа.
Иногда селезенку удаляют вместе с желудком, при наличии в нем онкологического процесса.
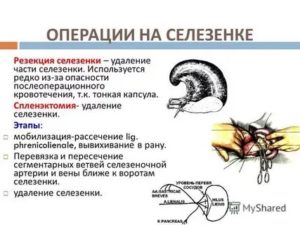
Как проводится спленэктомия
Обязательно под общей анестезией: больной находится в искусственном сне, ничего не чувствует и не помнит. Самым первым способом удаления была спленэктомия из лапаротомного разреза: его делали по средней линии живота в верхней части.
Этот метод до сих пор практикуется в большинстве районных больниц нашей страны, более крупные клиники перешли на более щадящие и безопасные способы.
К ним относятся:
- трансторакальная торакотомия — горизонтальный разрез в верхней части живота позволяет выделить весь орган и аккуратно удалить его;
- лапароскопическая спленэктомия — современный способ, позволяющий провести операцию через несколько проколов. Обычно в брюшную полость через разрезы длиной 1-2 сантиметра вводятся 3-4 трубки: нож, подсветка (она же лапароскоп), коагулятор. Два доктора манипулируют ими в брюшной полости. Орган извлекается через одну из этих трубок.
В конце операции в брюшную полость вставляется дренаж, по которому оттекает кровь. После прекращении выделений его удаляют и отверстие окончательно ушивают.
Операция является достаточно серьезной, однако при правильной технике редко вызывает осложнения. Риск их после плановой операции относительно невелик и составляет 1-2%, а вот после экстренной гораздо выше — около 15%.
Есть ли жизнь после удаления селезенки
Несмотря на всю важность данного органа для человека, жить без него можно. После спленэктомии большую часть ее функций берут на себя печень и костный мозг. Однако иммунитет у человека серьезно снижается.
Пациенту важно стараться вовремя заниматься профилактикой инфекций и при первых симптомах простуды сразу же обращаться к доктору.
Необходимо регулярно (не реже 1 раза в полгода) сдавать общий анализ крови, чтобы контролировать уровень лейкоцитов, тромбоцитов и эритроцитов. При их снижении — обращаться к врачу гематологу для подбора терапии.
Источник: https://doctor.rambler.ru/pharma/42487611-zagadochnyy-organ-zachem-udalyayut-selezenku/
Удаление селезенки: последствия после операции, диета и реабилитация

Эндокринолог высшей категории Анна Валерьевна
30464
Дата обновления: Март 2020
Удаление селезенки (спленэктомия) – хирургическая процедура по удалению поврежденного или больного органа. Спленэктомия может вызывать серьезные долгосрочные осложнения, которые требуют медикаментозного лечения.
Хирургическую процедуру чаще всего проводят пациентам с тяжелой спленомегалией. После удаления селезенки рекомендуется пройти реабилитационные процедуры.
Перед оперативным вмешательством необходимо в обязательном порядке сообщить врачу о принятых накануне лекарственных средствах.
Показания к удалению селезенки
При разрыве селезенки возникают боли в левой верхней части живота (селезенка располагается в левом подреберье в промежутке между 9 и 11 парой ребер)
Нормальная селезенка, помимо защитной функции, удаляет дефектные эритроциты (красные кровяные клетки) и тромбоциты. Она также хранит белые кровяные клетки и тромбоциты.
При спленомегалии с гиперспленизмом (гиперфункция селезенки) разрушается больше клеток, нежели необходимо, что может привести к анемии и повышенной восприимчивости к инфекциям.
В этих случаях спленэктомия может быть вариантом лечения.
Спленомегалия является вторым наиболее распространенным показанием к проведению спленэктомии, после разрыва селезенки. После выявления увеличенной селезеночной ткани врач ищет признаки гиперспленизма. Пациенты проходят тщательные исследования под наблюдением терапевта и гематолога. Часто лечение основного заболевания может привести к улучшению ситуации.
Наиболее распространенным доброкачественным гематологическим заболеванием, при котором удаляется селезенка, является иммунная тромбоцитопеническая пурпура. Лапароскопическая спленэктомия также проводится при наследственном сфероцитозе, талассемии со вторичным гиперспленизмом, серповидно-клеточной анемии и рефрактерной аутоиммунной гемолитической анемии.
Основные показания к удалению селезеночной ткани:
- Сильный разрыв селезенки после несчастного случая.
- Очень сильное увеличение селезенки.
- Болезнь Ходжкина.
- Инфаркт селезенки.
- Синдром Фелти.
- Гнойный абсцесс, киста, саркоидоз.
При разрыве селезенки часто возникают боли в левой верхней части живота. Нередко пациент теряет большое количество крови, поэтому возникают типичные симптомы кардиогенного шока: бледность, головокружение, спазмы в матке (у женщин), профузная потливость.
После спленэктомии ослабляется иммунитет в долгосрочной перспективе. Некоторые патогены могут вызывать пневмонию или менингит. По этой причине прививки всегда проводятся до запланированной операции.
Противопоказания
После стандартной операции по удалению селезенки, на теле остается длинный и хорошо заметный шрам
Противопоказаний к проведению традиционной или лапароскопической спленэктомии мало. При выборочной открытой спленэктомии единственными абсолютными противопоказаниями являются некорректируемая коагулопатия и тяжелые сердечно-сосудистые заболевания, которые запрещают введение общих анестетиков.
Хотя были опубликованы сообщения о безопасности лапароскопической спленэктомии у пациентов с циррозом печени и портальной гипертензией, многие считают эти состояния абсолютным противопоказанием.
Возможные осложнения
После спленэктомии пожизненно увеличивается риск развития бактериальных и грибковых инфекций. В первую очередь пациенты страдают от пневмококков, менингококков и гемофильной палочки.
У некоторых больных развивается сепсис и другие опасные для жизни последствия в течение нескольких часов после удаления селезенки. Любая лихорадка может быть признаком инфекционного заболевания. В этом случае рекомендуется внутривенное или внутримышечное введение антибиотиков.
После спленэктомии пациенту дают антибиотик в таблетках, который рекомендуется принимать при возникновении лихорадки.
Всем пациентам, прошедшим спленэктомию, необходима вакцинация против стрептококковой пневмонии, палочки Пфайффера и менингококков. Также нужно ежегодно вакцинироваться от вируса гриппа. При выборочной спленэктомии вакцинация должна начинаться до запланированной операции.Удаление селезенки может привести к значительному увеличению количества тромбоцитов в крови. Тромбоцитоз может увеличить вероятность возникновения тромбов (сгустков крови), которые способны закупорить воротную вену.
В среднем 2-5% пациентов без селезенки страдают от тромбоза. Пациенты с высоким уровнем тромбоцитов наиболее подвержены риску развития инфаркта миокарда или инсульта в первые два года после спленэктомии.
Чтобы предотвратить тромбоз, назначают антикоагулянт. Поскольку антикоагулянтная терапия может привести к усилению кровотечения, необходимо проконсультироваться с врачом. В первые недели или месяцы используется в профилактической дозе низкомолекулярный гепарин, а затем – ацетилсалициловая кислота.
Постспленэктомический синдром возникает через несколько дней или лет после операции на селезенке. Часто возникает синдром Уотерхауса-Фридериксена. Пациенты должны пожизненно принимать антибиотики, чтобы предотвратить инфекционные заболевания. Отличительными признаками синдрома являются симптомы сепсиса.
Заболевание начинается с лихорадки или озноба, сопровождаемого болями в животе. Если антибиотикотерапия начинается слишком поздно, развивается состояние шока. У пациента нарушается сознание и возникают делириозные состояния.
Дыхание ускоряется, кровяное давление падает, а частота сердечных сокращений увеличивается.
Без лечения пациент может погибнуть в течение нескольких часов. В организме нарушается процесс свертывания крови и возникает внутреннее кровотечение. Поскольку нарушается кровообращение, органы страдают от дефицита кислорода.
В результате постепенно начинают отказывать различные органы. На коже возникают петехии – небольшие точечные кровоизлияния. Как только отказали органы, дальнейшее лечение не принесет пользы.
Из-за необратимого повреждения тела пациент впадает в кому и умирает.
Виды и методика проведения
За день до операции анестезиолог объяснит пациенту, как правильно подготовиться.
Как открытая, так и лапароскопическая хирургия практически всегда выполняется под общей анестезией. При спленэктомии пациент теряет мало крови, поэтому только в особых случаях требуется переливание.
Традиционный метод
Спленэктомия длится от 45 минут до 1 часа под общей анестезией
Открытая спленэктомия выполняется под общим наркозом. Доступ к органу проводится через разрез передней брюшной стенки. Разрез зависит от размера селезенки и предпочтения хирурга.
Как правило, в чрезвычайной ситуации предпочтительнее разрез в верхней срединной линии, поскольку он обеспечивает хорошую видимость органов брюшной полости. Вначале хирург выполняет ревизию органов, а затем перерезает кровеносные сосуды, которые снабжают кровью селезенку. На конечном этапе необходимо убрать сам орган.
Лапароскопический метод
Первая спленэктомия была выполнена Адирано Закарелло в 1549 году у молодой женщины со спленомегалией. Пациентка жила 6 лет после удаления селезенки.
Традиционно хирургическое удаление осуществлялось открытым путем через разрез либо в верхней срединной линии, либо левой подреберной области.
С появлением малоинвазивных методов лапароскопическая спленэктомия стала стандартной процедурой для выборочного удаления селезенки при большинстве показаний.
Пациента ставят в правое боковое положение. Используемый рабочий стол сконструирован таким образом, чтобы тело можно было слегка согнуть на высоте поясничного отдела. Процедура проводится под общей анестезией.Для проведения лапароскопической хирургии используется четыре троакара диаметром от 5 до 12 мм.
Из-за правильного бокового положения соседние органы, такие как желудок и толстая кишка, отпадают от селезенки, поэтому область становится хорошо видимой.
После удаления селезенки обычно остается большая полость, в которую вставляют дренажную трубку.
Иногда трубка может привести к травме хвоста поджелудочной железы. В редких случаях не удается предотвратить кровотечение из селезенки. Поэтому во время запланированного частичного удаления может потребоваться удалить всю селезенку.
При некоторых опухолях (например, болезнь Ходжкина) целесообразно удалять не только этот орган, но и некоторые лимфатические узлы. Нередко берется образец ткани из печени (биопсия) прямо во время операции. Затем может быть проведено гистологическое исследование, которое поможет определить возможную причину увеличения селезенки.
Цена, где сделать операцию
Средняя стоимость лапароскопической спленэктомии в Москве и Московской области – 70 000 российских рублей. Стоимость открытого хирургического вмешательства варьируется в широких пределах – от 80 000 до 150 000 российских рублей. Перед проведением хирургической процедуры нужно в обязательном порядке проконсультироваться о возможных постоперационных осложнениях.
Восстановление и реабилитация
Если вмешательство прошло без осложнений, то на 4 день после операции пациент покидает хирургическое отделение, полное восстановление происходит в течение 1–1,5 месяцев
Пациент остается в больнице на один день и ночь. Важно контролировать кровяное давление и пульс, а также концентрацию гемоглобина в крови.
Удаление селезенки может вызвать анемию вследствие сильной кровопотери во время операции.Если вакцинация не была проведена до операции по полному удалению селезенки, рекомендуется провести ее через 10 дней. Пациенты в этом случае остаются в больнице около недели.
В зависимости от послеоперационного состояния и степени кровопотери пациенты быстро восстанавливаются после спленэктомии. Рекомендуется не заниматься спортом в течение примерно 2-3 недель после операции. При большой лапаротомии следует избегать тяжелых нагрузок в течение 4 недель. Регулярные анализы крови рекомендуется сдавать для контроля успеха лечения.
После спленэктомии, как упоминалось выше, повышается восприимчивость к некоторым бактериальным инфекциям. Основными формами воспаления являются пневмония и менингит. Поэтому пациент должен был быть вакцинирован против этих агентов уже за 2-3 недели до операции. Затем прививки следует повторять через 5 лет.
Целесообразно принимать антибиотик до операции (например, у стоматолога) или в случае зарождающихся инфекций. Если возникает температура выше 38 °C, рекомендуется сразу принять лекарственное средство.
Диета
После выписки из больницы рекомендуется соблюдать постельный режим не менее 1-2 недель. Пациентам разрешено кушать легкоусвояемую пищу и выполнять умеренные упражнения. С другой стороны, следует избегать напряженной физической работы. Особая диета после полного или частичного удаления селезенки не требуется.
Диета при полном удалении селезенки должна состоять в основном из бобовых, различных видов орехов и красного мяса, поскольку высокое содержание железа и витамина В12 ускоряет гемопоэз – образование клеток крови. Рацион питания после полного удаления селезенки определяется диетологом.
Прогноз
У детей спленэктомию рекомендуется отложить до достижения 12-летнего возраста
После удаления селезенки при регулярной антибиотикопрофилактике продолжительность жизни не уменьшается.
Хотя постспленэктомический синдром может предрасполагать пациентов к тромбоэмболическим осложнениям, основная опасность заключается в снижении иммунитета.
Врачи стараются при хирургических процедурах сохранить как можно больше селезеночной ткани, однако заболеваемость и смертность от гипоспленизма или аспленизма по-прежнему очень высокая.
У детей спленэктомию рекомендуется отложить до достижения 12 лет. Во время спленэктомии из-за риска травмы хирурги должны работать как можно осторожней с селезеночной тканью. Профилактика против заражения бактериями и вирусами – неотъемлемая часть жизни пациентов.
Клинические и экспериментальные исследования показывают, что конъюгированные вакцины более благоприятны, чем традиционные 23-валентные полисахаридные (ППВ-23) у детей младшего возраста, но пока имеется слишком мало данных, чтобы рекомендовать их для общего применения.
Пациенты, их родственники и практикующие врачи должны быть в курсе возможных последствий после удаления селезенки. Немедленная антибактериальная терапия необходима не только детям, но и пациентам с ослабленным иммунитетом. Иммунодефицит может грозить летальным исходом, особенно на фоне инфекции.
Если после проведенной операции возникают симптомы тромбоза, нужно вызвать скорую помощь. Тромбоэмболия может представлять серьезную угрозу жизни пациента. Прогноз зависит от скорости начала лечения, степени и места расположения тромбоэмболии сосуда.
Источник: https://limfouzel.ru/selezyonka/udalenie-selezenki/
Спленэктомия (удаление селезенки): показания, операция и её ход, последствия и восстановление
Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Операция по удалению селезенки называется спленэктомия. Прежде чем назначить этот радикальный способ лечения, врачи собирают консилиум. Собрание специалистов выносит вердикт о том, что орган утратил свои функции, и дальнейшее его существование нанесет гораздо больший вред, чем оперативное вмешательство.
Функции селезенки
Здоровая селезенка выполняет в организме человека ряд важных функций:
- Защитная: в селезенке в ответ на проникновение в кровь болезнетворных составляющих очень быстро формируется адекватная иммунная реакция – образуются антитела к данному виду инфекции. При прохождении через селезенку кровь получает эти антитела и переносит их к очагу воспаления;
- Фильтрующая: строение плоти органа таково, что возможна дифференциация клеток крови, – при попадании в селезенку отсеиваются, например, поврежденные эритроциты. Они неспособны к деформации, в отличии от здоровых, и не могут преодолеть барьеры, поэтому остаются в селезеночных депо, а впоследствии утилизируются. Кровь в селезенке очищается и от отслуживших свое лимфоцитов – белых кровяных телец, выработанных для борьбы с инфекцией;
- Кроветворная: в селезенке находится значительный запас тромбоцитов, который удерживается здесь на случай кровопотери при травме. При необходимости они вбрасываются в кровь и обеспечивают прекращение кровотечения;
- Метаболическая: орган принимает активное участие в обмене веществ, в частности белков (синтез альбумина и глобина – белкового ингредиента гемоглобина) и железа – при фильтрации отсортировываются железистые компоненты из отмерших эритроцитов (трансферрин).
Эти функции являются важными процессами, способствующими полноценной жизнедеятельности всего организма.
Показания к операции
Однако при некоторых патологиях селезенки ее участие в поддержании существования становится проблематичным, наносящим вред всем органам и тканям или создающим угрозу здоровью и даже жизни человека. В этом случае селезенку удаляют, т.е. проводят спленэктомию.
Причины удаления органа:
- Травма селезенки: при травме происходит повреждение чувствительной внутренней ткани, часто имеет место кровотечение, опасное даже при неповрежденной капсуле – вскрытие ее вызовет проникновение крови в область таза и легких. Неудаленные гематомы затвердевают, могут инфицироваться и проводить в абсцессу;
- Абсцесс – результат воспаления на ограниченной площади, по причине травмы или перерождения гематомы, а также занесения болезнетворных составляющих при туберкулезе, сифилисе и др. хронических заболеваниях;
- Спленомегалия: патологическое увеличение селезенки, грозящее разрывом органа и смертельным кровотечением. Причины возникновения различны, но результат один – возможность катастрофы в любой момент;
- Патологическая тромбоцитопения: при некоторых заболеваниях в селезенке депонируется не 30% тромбоцитов, а гораздо больше. В результате снижается свертываемость крови, что также грозит кровопотерей;
- Неправильные аутоиммунные реакции: иногда лейкоциты образуются не на чужеродные, поступившие извне, факторы крови, а на собственные компоненты;
- Доброкачественные и злокачественные опухоли: увеличивают орган и угнетают его функции;
- Киста селезенки: бывает врожденной, ли приобретенной в результате травмы – внутри оболочки происходит распад тканей и образуется жидкость, а также паразитарной, чаще всего эхинококковой природы. При повреждении неизбежно заражение окружающих тканей. Если невозможно изолированное извлечение кисты, удаляют весь орган;
- Инфаркт органа: закупорка входящей артерии тромбом (сгустком крови), оторвавшейся холестериновой бляшкой или жировым компонентом приводит к нарушению кровоснабжения и отмиранию части органа. При своевременном применении антикоагулянтов возможно терапевтическое излечение. Если результата нет, проводят спленэктомию;
- Болезни крови: гемолитическая анемия, гипо- и гиперпластическое малокровие. Болезни со злокачественным течением, при удалении селезенки прогноз улучшается.
Противопоказания к операции
В некоторых случаях операция не проводится, даже при наличии явных показаний к спленэктомии. Это связано с предсказуемыми осложнениями, которые нанесут больше вреда, чем само хирургическое вмешательство. Ниже приведены некоторые причины невозможности удаления селезенки.
- Тяжелые сердечно-сосудистые заболевания: операция проводится под общим наркозом, предполагается способность организма вынести эту нагрузку;
- Серьезные легочные заболевания, препятствующие применению общей анестезии;
- Неконтролируемая коагулопатия – невозможность повысить перед операцией свертываемость крови до уровня допустимых показателей;
- Высокая склонность в образованию спаек: возможны патологическое сдавление органов брюшной полости и легких спаечными новообразованиями с последующим ограничением их функций;
- Терминальная стадия злокачественной опухоли;
- Отсутствие согласия больного.
Подготовка к хирургическому вмешательству
При отсутствии противопоказаний пациента начинают готовить к операции. Если процедура плановая, то все манипуляции проводятся в соответствии с режимом лечебного учреждения. При срочной операции подготовка минимальна.
- Анализы мочи и крови с учетом действия используемых лекарств, в том числе и на свертываемость крови;
- Рентген брюшной полости, ультразвуковая диагностики сопутствующих заболеваний соседних органов, по показаниям – компьютерная томография;
- Электрокардиограмма;
- Предварительная вакцинация (за 2 недели до предполагаемого срока эктомии) – после операции пациент будет очень уязвим первое время;
- Отмена некоторых препаратов, способствующих разжижению крови, – примерно за неделю до вмешательства;
- Выяснение наличия аллергии и принятие мер для исключения приступа вовремя операции.
При апластической анемии спленэктомии предшествует пересадка костного мозга и сопутствующая этому терапия.
Проведение спленэктомии
Операция осуществляется под общей анестезией, на фоне введения антибиотиков. Существует несколько способов проведения хирургического вмешательства, но все делят на 2 категории по технике исполнения:
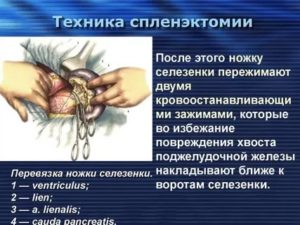
- Открытая операция. В левом подреберье делают разрез брюшной стенки и мышц.
Раздвигают края ранорасширителями. Отсекают связки, поддерживающие ложе селезенки. Прижигают или скобируют сосуды.
Извлекают удаленный орган, операционное поле ревизируют – осушают поверхности, проверяют удаление впитывающего материала, инструмента, убеждаются в отсутствии кровотечения, при необходимости устанавливают дренажную трубку, соединяют мышцы и кожу скобами и швом.
На рану накладывают/наклеивают послеоперационную повязку.
- Лапароскопия. Через маленькое отверстие в стенке живота в брюшную полость закачивают газ, чаще всего углекислый. Это делается для поднятия кожи и мышц с целью увеличить пространство для маневров инструментом.
Производят небольшой разрез (1 – 2см) и вводят лапароскоп – трубку с камерой на конце, которая передает изображение на экран в операционной. Еще 2 – 4 таких же разреза делают для инструментов-манпуляторов, при помощи которых и проводится удаление.
Преимущества лапароскопического метода проведения спленэктомии очевидны: небольшая травматичность уменьшает вероятность послеоперационных осложнений. Более раннее вставание и двигательная активность способствуют скорейшему «включению» органов и налаживанию обмена веществ в новых условиях.
Однако, при этом способе очень важна соответствующая квалификация хирурга – частота осложнений в виде возвращения к традиционному способу проведения операции уже во время вмешательства уменьшается по мере накопления опыта доктором.
Осложнения
Побочные эффекты возможны после любого хирургического вмешательства. Предоперационная подготовка и правильное ведение операции сводит риск осложнений к минимуму, но реакции организма не всегда предсказуемы.
Поэтому в реанимационном периоде после удаления селезенки могут обнаружиться:
- Кровотечения;
- Воспаление шва и грыжа в его области в более поздний период;
- Заболевания соседних органов в результате травмы во время операции;
- Суперинфекция – грозное осложнение, очень характерное для спленэктомии в связи с отсутствием иммунопротекции.
Послеоперационный период
По медицинским наблюдениям положительный эффект от операции бывает в 84% случаев спленэктомии.
При благополучном течении послеоперационного периода больной проводит в стационаре не больше недели. В это время наблюдают за состоянием шва, делают перевязки, следят за общим состоянием.
Функции селезенки должны взять на себя другие органы, в частности, печень, легкие, лимфоузлы. Для снижения остроты перестройки организма назначают сглаживающую терапию.
Проводят анализы в разные сроки, отслеживают состояние внутренних органов при помощи ультразвуковой аппаратуры.
В этот период очень снижен иммунитет, т.к. селезенка выполняла защитную функцию. После выписки рекомендуют избегать мест скопления большого количества людей. Функции печени и поджелудочной железы тоже ослаблены – необходимо соблюдать диету, чтобы не перегрузить эти органы.
Восстановление после операции длится 2 – 3 месяца. В это время пациент находится на амбулаторном наблюдении. Физическую активность постепенно повышают, но полное отсутствие движения недопустимо.
Спленэктомия – в большинстве случаев назначается после проведения многих терапевтических курсов лечения и исчерпавших свою эффективность или по срочным показаниям при угрожающих жизни состояниях. Своевременное проведение данной операции часто приводит к значительному улучшению состояния больных или даже к полному излечению.
: лапароскопическая спленэктомия
Источник: https://operaciya.info/abdominal/splenektomiya-udalenie-selezenki/
Удаление селезенки и ее возможные последствия
Селезенка – это один из непарных органов, расположен в брюшной полости в левой половине под ребрами, имеет форму овала. Поверхность покрыта плотной оболочкой из соединительной ткани. Органы, расположенные в непосредственной близости, это – поджелудочная железа, кишечник и левая почка. Для организма селезенка важна, в первую очередь, своей иммунной функцией.
Орган содержит белые кровяные клетки (лейкоциты), которые ведут борьбу с бактериями и вирусами.
Кроме того, в ней происходит уничтожение отработавших красных клеток крови (эритроцитов) и тромбоцитов.
Селезенка принимает участие в выработке железа, синтезе иммуноглобулина и контроле обменных процессов в организме. Осуществляет кроветворение в период развития плода внутриутробно.
Системы жизнеобеспечения человека работают в тесной взаимосвязи. Считается, что отсутствие селезенки не повлияет существенно на дальнейшую жизнь, ведь данный орган не относят к жизненно необходимым. Однако, лишнего в организме ничего нет, последствия удаления будут проявляться в той или иной степени у каждого пациента.
Причины и особенности операции удаления селезенки
Хирургическая операция с целью полного или частичного удаления селезенки называется спленэктомией.
Основные причины удаления селезенки:
- Разрыв капсулы и внутреннее кровотечение (в результате аварий, травм от сильных ударов в живот).
- Злокачественная опухоль селезенки, аневризма артерии или тромбоз сосудов селезенки.
- Абсцесс, туберкулез селезенки.
- Спленомегалия (увеличение органа в размерах, влекущее хрупкость и чувствительность к разрывам).
- Сморщивание, уменьшение в размерах и утрата функций при некоторых заболеваниях.
- Идиопатическая тромбоцитопеническая пурпура (удаление селезенки улучшает состояние пациентов с этим диагнозом).
- Болезни крови: рак, некоторые типы лимфом, наследственный сфероцитоз или гемолитическая анемия, талассемия.
Необходимость обширного обследования при раке желудка может повлечь спленэктомию. Удаление органа показано только в случаях, когда не оказывает эффекта консервативное лечение.
Немедленная операция делается при подозрении на разрыв органа и сильное внутреннее кровотечение.
Перед плановым хирургическим вмешательством пациент проходит обследование, назначают лекарства или ставят вакцину для защиты от заражения инфекциями после удаления органа.
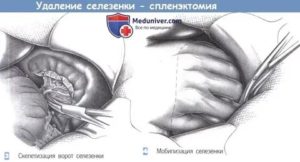
Операцию проводят под общим наркозом одним из двух способов:
- Лапароскопическим (с помощью специального инструмента, который оснащен мини-камерой и прибором освещения).
- Полостным (с полным разрезом брюшины в центре с открытием полости).
Первый вариант менее травматичен, срок восстановления короче. Однако невозможно удалить лапароскопом увеличенную в больших объемах селезенку. При чрезмерном ожирении и рубцах на селезенке после предшествующих операций данный вид операции противопоказан.
Лапароскопический метод
Метод выбирается в зависимости от показаний к операции и самочувствия больного, сопутствующих заболеваний.
Полостной метод
Последствия удаления селезенки
При адаптации организма к функционированию без селезенки, большинство ее функций берут на себя печень, костный мозг и лимфатические узлы. Полностью выводить нежизнеспособные тромбоциты из состава крови не в силах никакой другой орган. По этой причине после операции обязателен прием специальных препаратов, препятствующих тромбообразованию.
Все последствия разделяются на:
- Первичные (могут иметь место сразу после вмешательства или в ближайший период восстановления).
- Отдаленные (возникающие по прошествии времени, важно знать, что риски развития осложнений после операции выше в первые 2 года).
Среди первичных последствий спленэктомии опасны снижение сопротивляемости организма вирусам и бактериям, а также осложнения, связанные с послеоперационным швом. Для осложнений, возникающих сразу после операции, характерны сильная боль, внешние изменения, поэтому обнаружить и назначить лечение можно вовремя.
Включают в себя:
- Инфицирование и расхождение швов.
- Кровотечения.
- Появление сгустков крови.
- Обнаружение уплотнений в местах введения инструментов в полость.
- Выпадение внутренних органов.
При игнорировании рекомендаций врача вероятны очень опасные осложнения, развитие которых может иметь летальный исход, в их числе менингит и заражение опасными вирусными инфекциями.
Существуют другие последствия спленэктомии, с которыми сталкивается на каждый пациент. Если будут выявлены с опозданием, то могут спровоцировать тяжелые заболевания.
Отдаленные последствия могут проявиться через 1-1,5 года после операции. Чтобы вовремя их обнаружить важно регулярно посещать доктора.
Включают:
- Холецистит, панкреатит, нарушения в работе желудка и кишечника. Эти заболевания могут появиться в результате перегрузки печени и невозможности выполнять в полном объеме свои функции из-за замещения отсутствующего органа.
- Тромбоз печеночных вен. После удаления селезенки ни один орган не может очищать кровь от старых тромбоцитов, поэтому следствием могут стать венозные тромбозы, в первую очередь в печени. Для предупреждения заболевания необходимо принимать лекарства, предупреждающие образование тромбов, поддерживающие кровь в разжиженном виде.
- Ателектаз легкого — полное сворачивание или неполное расправление легочной ткани, влечет дыхательную недостаточность. Причиной состояния могут стать последствия спленэктомии: увеличенные лимфатические узлы, сдавливающие бронхи, закупорка просвета бронха инородным телом или кровью. Обратите внимание, что симптомы могут быть слабо выражены при маленьких размерах патологического участка и при легкой форме.
- Снижение иммунитета. Ослабление защитных свойств организма может привести к постоянным инфекционным болезням, а также хроническому процессу воспаления в легких. Со временем, в работе всего организма формируются патологические изменения. Высока вероятность развития постоянной обструктивной болезни легких.
Основная часть вовремя обнаруженных изменений поддается терапии, поэтому гибель пациента при спленэктомии возникает в 1-3% случаев.
После удаления селезенки начинается период восстановления. Исполнять назначения и находиться под наблюдением врача нужно минимум от 1 до 3 месяцев. Детям назначают ежедневный прием антибиотиков, взрослым – при высоком риске заболеваний.
Образ жизни после удаления селезенки
Здоровый стиль жизни и выработка полезных привычек помогут избежать осложнений и негативных последствий. Для человека, перенесшего операцию, важно:
- Избегать общественные места, исключить контакт с носителями вирусной или бактериальной инфекции.
- При планировании поездок в места, где нет доступа к медицинской помощи, брать антибиотики с собой.
- После консультации с врачом ежегодно делать прививку от гриппа и других болезней.
- Не заниматься самолечением при недомогании.
- Не принимать горячую ванну и избегать переохлаждения.
- Исключить подъем тяжестей и интенсивные физические нагрузки.
- Принимать витамины и укрепляющие иммунитет препараты в сезон простуд.
- Соблюдать ограничения в еде (можно нежирное мясо, молоко и кисломолочную продукцию, овощи/фрукты в свежем и отварном виде, каши, морскую рыбу).
- Сбалансированно и легко питаться, употреблять пищу чаще, но маленькими порциями.
- Пить не менее 1,5 литров жидкости каждый день (морсы, компоты, негазированную воду).
При отклонениях в обычном самочувствии необходимо обращаться к врачу. Жар, потливость и учащенное сердцебиение – основания для вызова скорой помощи.
Таким образом, приемлемое качество и продолжительность жизни пациента, риски возникновения осложнений зависят от причины операции, метода проведения, скорости заживления шва и дальнейшего поведения человека.
Источник: https://plusiminusi.ru/udalenie-selezenki-i-ee-vozmozhnye-posledstviya/
Жизнь после удаления селезенки. Как избежать последствий
Каждый орган в человеческом организме выполняет свою значимую роль. И многих волнует вопрос, как отразится на здоровье удаление селезёнки, последствия такой операции. Ведь этот небольшой орган является массовым хранилищем крови, которая позволяет восстанавливать нарушения кровяного баланса, а также выполняет ряд вспомогательных важных для жизни функций.
Что происходит в организме без селезенки
Учитывая всю важность этого органа для организма, последствия после удаления селезёнки бывают весьма разнообразными. Но это не означает, что такая операция приведет к летальному исходу или тяжелым заболеваниям. Бывают случаи, когда у человека еще с рождения отсутствует этот орган.
Большинство функций селезенки после ее удаления распределяются между другими органами. Все ее основные действия распределяются между печенью, костным мозгом и лимфатическими узлами. Но полностью удалять из крови отжившие тромбоциты не может ни один другой орган. Поэтому людям после операции назначают специальные препараты, которые защищают от образования тромбов.
Предназначение селезенки
Этот небольшого размера орган находится в брюшной полости за левой стороной желудка. Он плотно граничит с поджелудочной железой, кишечником и почкой. Иногда из-за такого близкого размещения непросто диагностировать ее заболевание.
Много лет селезенка считалась дополнительным органом, который не оказывает особого влияния на работу всего организма. Современной медициной выявлено несколько немаловажных функций, в которых она принимает непосредственное участие:
- уничтожение поврежденных непригодных к жизни тромбоцитов и эритроцитов;
- защита от вирусов и болезнетворных бактерий;
- синтез иммуноглобулина;
- контроль обменного процесса в организме и выработка железа.
Помимо того орган выполняет кроветворную функцию при утробном формировании плода. В настоящее время до конца все особенности его еще не изучены.
Основные причины удаления органа
В организме человека каждый орган предназначен для определенной функции. Проведение операции на селезенке назначается врачом только при непоправимых патологических нарушениях.
Причины проведения оперативного вмешательства у человека могут быть разными:
- повреждение органа в результате травм (разрыв селезенки);
- заболевание крови онкологического характера;
- разрушение эритроцитов в крови;
- инфекция, вызванная вирусом иммунодефицита человека;
- увеличение селезенки при вторичном гиперспленизме;
- паразитные поражения;
- острая ишемия.
Иногда показанием к изъятию органа может быть возникновение абсцесса – гнойного воспаления в тканях органа.
Последствия спленэктомии
Осложнения после хирургических действий могут возникать сразу или во время восстановительного периода. Удаление селезенки может привести к таким последствиям:
- изменение формулы крови;
- нарушения в работе системы пищеварения и проблемы с
- печенью;
- воспалительные реакции в организме;
- кровотечения;
- грыжа брюшной полости;
- снижение иммунной защиты;
- нарушения функций фагоцитарной системы;
- склонность к инфекционным заражениям;
- существенное увеличение свертываемости крови.
Такие последствия могут развиться вследствие снижения защитных реакций организма после удаления селезенки. Особенно риску развития осложнений подвержены пациенты в первые два года после хирургического вмешательства. В это время людям после спленэктомии необходимо больше приделать внимания своему здоровью. И при появлении таких симптомов нужно сразу обращаться к лечащему врачу:
- резкие боли в области живота;
- высокая температура тела;
- отдышка;
- постоянная потливость;
- рвота, головокружение и тошнота;
- продолжительная диарея;
- кровяные, гнойные выделения или воспаление кожного покрова в местах, где делались разрезы при операции;
- постоянный кашель;
- ускоренное сердцебиение.
Появление таких признаков после операции требует проведения срочного обследования, так как угрозу жизни представляет не отсутствие селезенки, а осложнения, которые возникают после ее удаления.
Реабилитация
Длительность реабилитационного периода после спленэктомии составляет полтора месяца и зависит от характера показаний, которые привели к хирургическому вмешательству. Во время восстановления работы организма врачи рекомендуют:
- исключить сильные физические нагрузки;
- мыться только под душем;
- не принимать алкогольные и газированные напитки;
- постоянно проводить прогулки на свежем воздухе;
- отказаться от вредной пищи – употреблять фрукты и овощи с высоким содержанием железа;
- следить за чистотой тела;
- не заниматься самолечением;
- делать обязательную вакцинацию от гриппа весной и осенью;
- избегать контакта с инфекционными больными, не посещать людные места во время эпидемий.
Людям после операции по удалению селезенки нежелательно посещать страны, где есть риск подхватить малярию. Также на протяжении двух лет проводить регулярные клинические обследования и при первых признаках недомогания обратится за помощью в медицинский центр.
Питание после удаления селезенки
Так как многие функции, которые выполняла селезенка, принимает на себя печень, то крайне важно соблюдать правильную диету. Пища, входящая в рацион больного не должна давать нагрузку на печень и органы пищеварительной системы.
Питание чтобы облегчить последствия после удаления селезенки должно быть сбалансированным и щадящим. Врачи советуют пациентам вносить в рацион только полезную для здоровья пищу. Что можно кушать после удаления селезенки:
- свежие фрукты в неограниченном количестве;
- разные овощи;
- каши из различных круп;
- нежирное мясо и рыбу;
- выпивать не менее полтора литра жидкости в день;
- молочные продукты с пониженной жирностью.
Чтобы наладить отток желчи, и улучшить работу печени следует периодически принимать желчегонные лекарственные травы. Фитотерапия проводится только после консультации у лечащего врача.
Избежать проблем с работой пищеварительного тракта и облегчить работу печени при отсутствии селезенки можно, если исключить из ежедневного рациона:
- тяжелую жирную пищу;
- острые блюда и приправу;
- жирное мясо;
- алкоголь и крепкий кофе;
- сдобные хлебобулочные и сладкие кондитерские изделия;
- копчености;
- рыбные консервы;
- кулинарные жиры;
- сало;
- молочные продукты с высоким процентом содержания жира.
После удаления селезенки диета должна включать в себя пищу обогащенную белками и углеводами. В организм необходимо вносить продукты, в состав которых входит железо. Блюда следует варить или готовить на пару. Пищу нужно употреблять без содержания холестерина, ароматизаторов и вредных для организма жиров.
Жить поле удаления селезенки можно. Спленэктомия не представляет особой угрозы для здоровья. Но чтобы повысить качество и продолжительность жизни людям при отсутствии селезенки необходимо соблюдать все предписания врача во время реабилитационного периода и постоянно защищаться от инфекционных заболеваний.
Источник: https://prolimfouzel.ru/zabolevaniya/udalenie-selezenki.html
